Реанимация (оживление) в педиатрии: причины, последствия, лечение
Терминальные состояния
В течении многих заболеваний на определенной стадии возникают состояния резкого угнетения жизненных функций организма, состояния, пограничные между жизнью и смертью - терминальные состояния. Различают следующие формы терминальных состояний:
-
Предагональное состояние.
Симптомы:
-
бледные, иногда с серо-свинцовым оттенком кожные покровы;
-
температура тела резко падает;
-
отсутствие пульса на периферических артериях (но на сонных и бедренных пульс еще определяется). Невозможно измерить артериальное давление. Сердечные сокращения еще аускультируются (тоны глухие);
-
частое поверхностное дыхание;
-
сознание затемнено.
-
Агональное состояние.
Симптомы:
-
резко бледный, серый и серо-землистый оттенок кожных покровов;
-
отсутствие пульса на периферических артериях, артериальное давление не определяется;
-
дыхание редкое, неправильное (типа Чейн-Стокса или Куссмауля), стонущее, хрипящее;
-
полная потеря сознания; иногда заметны двигательное возбуждение, подергивания.
-
Клиническая смерть.
Клиническая смерть — период минимальной жизнедеятельности организма.
Симптомы:
-
исчезновение внешних проявлений жизни — прекращение дыхания и сердечной деятельности;
-
отсутствие роговичных рефлексов, расширение зрачков;
-
сохранение измененных и резко сниженных обменных процессов и биотоков сердца в продолжение нескольких (5-6-7) минут, вслед за чем наступает биологическая смерть.
По В. А Неговскому клиническая смерть – это тот интервал времени, который могут пережить высшие отделы мозга после прекращения кровообращения.
Биологическая смерть с необратимыми изменениями в головном мозгу, затем в печени, почках и других органах.
Признаки биологической смерти, кроме прекращения дыхания и сердцебиений, отсутствие роговичных рефлексов, расширенные зрачки, отсутствие реакции на прижигание кожи и отсутствие кровотечения при надрезе. Но ввиду того, что эти признаки могут быть при общем охлаждении и при электротравме в состоянии клинической смерти, они должны считаться относительными. Абсолютные признаки биологической смерти — это трупное окоченение, трупные пятна, понижение температуры тела до уровня внешней среды.
Реанимационные мероприятия
Реанимационные мероприятия необходимо проводить в предагональном, агональном состоянии и при клинической смерти, ограниченный период которой (5-7 минут) требует быстрой организации всех мер по оживлению (при внезапной остановке сердца и дыхания этот период удлиняется).
Комплексный метод лечения терминальных состояний включает артериальное нагнетание крови и кровезаменителей, искусственное дыхание и массаж сердца. В зависимости от основной причины терминального состояния (предагонального и агонального) — нарушения кровообращения, кровопотери, падения артериального давления ниже 40-60 мм рт. ст. или первичной асфиксии, производят в первую очередь внутриартериальное нагнетание крови (при первых) или искусственное дыхание (при второй). При клинической смерти следует приступить одновременно к искусственному дыханию и артериальному нагнетанию крови. Рефлекторная остановка сердца требует немедленного массажа сердца.
-
Внутриартериальное нагнетание крови.
Используют кровь группы 0(1), резус-отрицательную или при отсутствии ее плазмозамещающие растворы (полиглюкин, синкол, поливинилпирролидон, декстран). Механизм действия состоит в стимуляции ангиорецепторов, увеличении кровоснабжения сердца и жизненно важных органов. Обнажают артерию лучевую в нижней трети предплечья или задне-большеберцовую у заднего края внутренней лодыжки, или плечевую в нижней трети плеча у медиального края двуглавой мышцы.
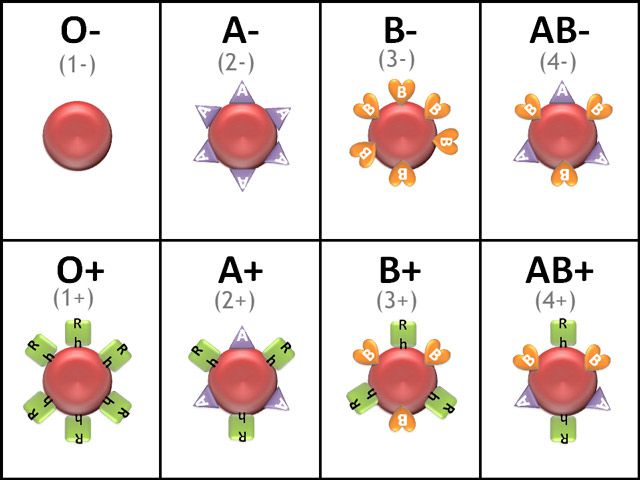
Под выделенную артерию подводят указательный палец левой руки и толстой иглой от рекордовского шприца пунктируют артерию, вводят иглу по направлению к сердцу. После того как из иглы показалась кровь, иглу соединяют с системой (из которой до того удалены все пузырьки воздуха). Нагнетание крови или плазмозаменяющих растворов производят из ампулы или банки, снабженной резиновой грушей, под давлением, доводя при агональном состоянии давление до 160-180 мм рт. ст., при клинической смерти до 200-220 мм. Количество нагнетаемой крови от 70 до 200 мл. Артериальное нагнетание прекращают после повышения артериального давления и при появлении пульса или улучшении пульса или появлении сердечных сокращений при клинической смерти. По окончании нагнетания крови кровотечение из артерии останавливают прижатием артерии, делают периартериальную новокаиновую блокаду (что предупреждает спазм артерий), затем переходят на внутривенное введение плазмозамещающих растворов с добавлением 0,15-0,5 мл 1% раствора мезатона (как сосудосуживающего средства). Повторное падение артериального давления является показанием к внутривенному введению 0,1-0,3 мл 5% раствора эфедрина, 2-3-5 мл 10% раствора хлористого кальция, 10 мл 20-40% раствора глюкозы и 0,1-0,2-0,25 мл 0,1% раствора строфантина.
При неэффективности этих средств необходимо вновь сделать артериальное нагнетание крови или кровезаменителей, необходимо иметь в виду плохую переносимость детьми быстрого введения больших количеств консервированной крови. Наиболее эффективны свежецитратная кровь и прямые гемотрансфузии. Высокомолекулярные кровезаменители из синтетических полимеров (полиглюкин, полнвинилпирролидон) имеют преимущество перед другими солевыми плазмозаменяющими растворами в том, что, кроме восстановления гемодинамики, они длительно остаются в кровяном русле и с ними можно вводить лекарственные средства. Так как они являются, собственно, «коллоидно-осмотическими протезами крови», не восполняют ни протеины, ни клеточный состав крови, то наряду с ними необходимо внутривенное вливание крови и плазмы, введение через тонкий желудочный зонд белковых гидролизатов.

Одновременно рекомендуется внутривенное введение кортикостероидов (кортизон, преднизолон и др.), которые способствуют нормализации белкового, углеводного и электролитного обмена (в том числе и антифибриллярному воздействию в миокарде), восстановлению периферических механизмов гемодинамики и центральной регуляции кровообращения и дыхания, а также оказывают антигистамннное действие. Рекомендуется применение антигистамннных средств (димедрол, пипольфен, супрастин).
-
Искусственное дыхание.
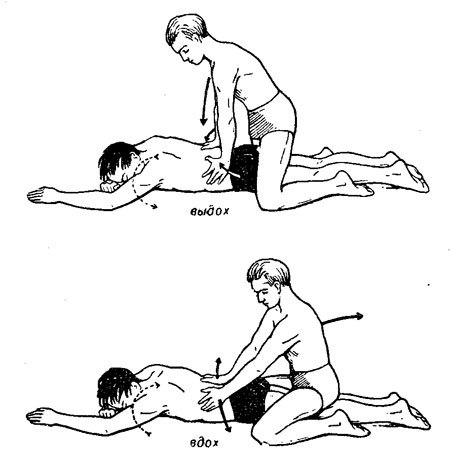
Оно применяется для устранения расстройств внешнего дыхания и др. Искусственное дыхание необходимо при терминальных состояниях, при остановке дыхания. Организовать его следует немедленно на месте (а также в стационаре, если имеются временные затруднения с налаживанием аппаратного дыхания), пользуясь вначале простейшими приемами искусственного дыхания «из легких в легкие», изо рта в нос или изо рта в рот. Прежде всего, следует убедиться в свободной проходимости, очистить рот от слизи, рвотных масс, инородных тел пальцем, Обернутым в марлю (чтобы открыть рот, следует пальцами обеих рук охватить нижнюю челюсть позади углов ее, большие пальцы переместить в направлении кончика подбородка и отдавить ими нижнюю челюсть вниз). Вдуванием воздуха изо рта в нос вводят в легкие до 1 л воздуха (при каждом вдувании).
Нижнюю челюсть больного следует выдвинуть вперед и кверху. При этом рот закрывается. Для обеспечения свободного доступа воздуха в трахею необходимо запрокинуть голову больного, а для профилактики инфицирования вдувание нужно производить через марлю или тонкий носовой платок. Вдувание изо рта в нос более эффективно, чем вдувание изо рта в рот, так как большая часть воздуха при этом попадает в легкие, а не в желудок. Кроме того, воздух при переполненном желудке может вытолкнуть часть желудочного содержимого, которое с аспирацией попадает в дыхательные пути. Эти приемы искусственного дыхания более эффективны, чем ручные методы (способы Шеффера, Нильсена, Соколова, Сильвестра), и их следует производить в ритме 16-20 в минуту до установления самостоятельного дыхания или переключения больного на аппаратное дыхание.
Искусственное дыхание (искусственная вентиляция легких) с помощью дыхательных аппаратов (респираторов). Пользование аппаратами, вдувающими кислород 40-45% в смеси с атмосферным воздухом, является наиболее действенным методом искусственного дыхания. Отечественные аппараты для искусственного дыхания ДП-1, ДП-2, ДП-7, ГС-56 (горноспасатель портативный) создают активный вдох с положительным давлением (+12-19 мм рт. ст.) и выдох при отрицательном давлении (- 5-9 мм рт. ст.) с автоматическим переключением со вдоха на выдох. Более простое устройство имеют аппараты РПА-1 и РПА-2, работающие по типу мехов, причем сжиманием их производят вдувание воздуха в легкие (вдох), а выдох осуществляется растягиванием. Из дыхательных респираторов, работающих по объему (объемные респираторы), пользуются отечественным РО-1 н шведским «Энгстрем». Для успешной работы дыхательных респираторов требуется обеспечение постоянной свободной проходимости верхних дыхательных путей (гортани и трахеи), чего можно достичь только введением интубационной трубки.
Вводят интубационную трубку с применением наркоза закисью азота в смеси с кислородом или с внутривенным медленным вливанием 2% раствора тиопентал-натрия (доза для детей 0,5-1 мл на 1 год жизни, для проведения интубации не более 3-5-10 мл) или при терминальных состояниях (агонии и клинической смерти) без анестезии. Пользуются дугообразно изогнутыми трубками диаметра от 3 до 10 мм или же интубационными трубками с надувной манжеткой (для герметической изоляции трахеи) при применении респираторных аппаратов с активным вдохом и выдохом. Больной лежит на спине с головой на 5-10 см выше (на подушке) и откинутой назад. Клинок ларингоскопа по передней поверхности языка продвигают до надгортанника, подводят под край его и отодвигают его вверх; становится видимым вход в гортань. После этого по желобку клинка ларингоскопа продвигают интубационную трубку, которую соединяют с дыхательным аппаратом. В случае отсутствия ларингоскопа интубационную трубку вводят через нос.

При не восстановлении самостоятельного дыхания в течение 6-8 часов, при тяжелом бессознательном состоянии, при тяжелых отравлениях необходимо сделать трахеотомию. Трахеотомия дает возможность более надежно вести управляемое дыхание. Больным после трахеотомии следует проводить профилактические мероприятия для предупреждения легочных осложнений, инфицирования раны, следить за свободной проходимостью канюли, периодически отсасывать слизь, вводить антибиотики и трипсин в трахею. С этой же целью могут быть использованы специальные аппараты, например ИК («искусственный кашель»), создающий имитацию кашлевого толчка. Содержимое бронхов при этом выделяется с кашлем и с помощью аспирации его можно удалить. Кашлевой рефлекс также вызывает механическое раздражение трахеи, сжатие и поколачивание грудной клетки.
«Искусственный нос» — приставка к трахеостомической канюле, которая согревает, увлажняет и очищает вдыхаемый воздух от механических примесей (заменяя биологический фильтр носа и носоглотки).
Для предупреждения и лечения отека легких следует:
-
периодически ингаляционные смеси и кислород пропускать через спирт (уменьшает пенообразование мокроты);
-
для уменьшения транссудации в альвеолы вводить дыхательные смеси под повышенным давлением;
-
производить дробную аспирацию секрета трахеи и бронхов;
-
вводить внутривенно мочевину из расчета 1 г на 1 кг веса в виде 30% раствора, приготовленного на 10% растворе глюкозы (снижение явлений отека мозга и повышение фильтрационной способности почек).
Кроме лобелина, для стимуляции дыхательного центра рекомендуется применять внутривенно более действенные препараты из группы антифеинов (этилнорантифеин и алилнорантифеин в 1,5% растворе по 0,3-2 мл).
-
Массаж сердца.
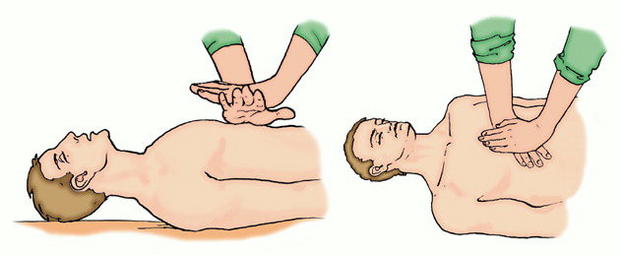
Наиболее опасное осложнение при терминальных состояниях (клиническая смерть) представляет остановка сердечной деятельности как следствие рефлекторной остановки сердца, фибрилляции желудочков, острой сердечной слабости. Реанимационный комплекс, к которому необходимо приступить немедленно в решающие первые 5 минут, включает массаж сердца с одновременным введением интракордиально 0,15-0,5 мл 0,1% раствора адреналина и организацией искусственного дыхания, а также внутриартериальное нагнетание крови.
Значение массажа сердца состоит:
-
в создании искусственного кровообращения;
-
в повышении артериального давления до 60-70 мм рт. ст. (уменьшение гипоксии сердечной мышцы и мозга, предупреждение развития необратимых изменений в коре головного мозга);
-
в восстановлении функции автоматизма сердца.
Иногда при массаже сердца возобновление сердечной деятельности начинается с фазы фибрилляции (так же редко и остановка сердца может происходить после фибрилляции сердечной мышцы). Фибрилляцию немедленно устраняют в стационарных условиях дефибриллятором (воздействие одиночного электрического импульса длительностью 0,01 секунды — полезного времени раздражения сердца — с напряжением в 4000-5000-6000), а при отсутствии его внутриартериальным (нагнетанием) введением 7,5% раствора хлористого калия из расчета 1 мл на 1 кг веса больного с 0,5-5 мл 1 % раствора новокаина. В виду угнетающего действия хлористого калия на сердечную мышцу для повышения ее возбудимости через 1-2 минуты внутриартериально вводят 10% раствор хлористого кальция из расчета 0,25 мл на 1 кг веса больного. Непрямой (закрытый) массаж сердца, несложный по выполнению и имеет важное значение в реанимации. Открытый массаж сердца со вскрытием грудной клетки может быть произведен только в условиях хирургического стационара.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии