Основы диагностики и лечения абдоминальной травмы. Лапароскопия как вариант лечения повреждения у детей
Применение лапароскопии при абдоминальной травме до недавнего времени ограничивалось диагностикой повреждений органов брюшной полости и забрюшинного пространства. Благодаря разработке нового и усовершенствованию имеющегося видеоэндоскопического оборудования, инструментария для выполнения лечебных лапароскопических вмешательств и появлению новых способов окончательного местного гемостаза эндоскопическое лечение пострадавших с повреждениями внутренних органов стало реальностью, но тем не менее пока не получило широкого распространения в клинике.
Это объясняется некоторыми особенностями эндоскопического лечения больных с повреждениями внутренних органов брюшной полости по сравнению с традиционными “открытыми” операциями. К сожалению, при проведении лапароскопических операций у пациентов с тяжелой сочетанной травмой на фоне даже легкого шока существует вероятность неблагоприятного воздействия некоторых факторов на функции сердечно-сосудистой и дыхательной систем. Такими факторами являются:
-
пневмоперитонеум;
-
углекислый газ;
-
гипотермия;
-
связанная с инсуффляцией газа в брюшную полость;
-
обратное положение Тренделенбурга (положение Фовлера).
По данным многих авторов, показаниями к лапароскопии у пострадавших с абдоминальной травмой служат стабильные гемодинамические показатели, сомнительные или явные признаки повреждений внутренних органов без продолжающегося массивного кровотечения в брюшную полость или факторы, мешающие проведению всестороннего клинического обследования (например, тяжелая сочетанная травма или воздействие на больного обезболивающих препаратов, вводимых при различных манипуляциях не на органах живота).
С учетом вышеизложенного успех лапароскопии при абдоминальной травме определяется не только мастерством хирурга, но и принятием необходимых мер предосторожности при выполнении эндоскопических манипуляций, направленных на предупреждение осложнений, которые могут возникнуть во время лапароскопического исследования, и борьбу с ними.
Материал и методы
В клинике детской хирургии с курсом эндоскопической хирургии ФУВ РГМУ (ДГКБ № 13 им. Н.Ф. Филатова) с февраля 1981 г. по январь 2001 г. лапароскопия была выполнена 184 детям в возрасте от 2 суток жизни до 14 лет с травмой живота, как альтернатива эксплоративной лапаротомии в случаях, когда при клиническом наблюдении, использовании неинвазивных методов исследования (УЗИ, рентгенография, радиоизотопное сканирование) не представлялось возможным полностью исключить острую хирургическую патологию органов брюшной полости.
Методика лапароскопии
Во всех наблюдениях лапароскопическое исследование начинали с диагностического этапа. Больного готовили к исследованию как к обычной экстренной операции: в желудок вводили зонд и катетеризировали мочевой пузырь. Для первичного вхождения в брюшную полость широко использовали модифицированный метод прямой пункции тупоконечным троакаром. Величина разреза кожи соответствовала диаметру троакара, который предполагалось ввести в этом месте (5,5 или 11 мм) – чаще в области пупочного кольца. Подкожную жировую клетчатку и фасцию раздвигали зажимом. Через разрез в передней брюшной стенке в брюшную полость вводили тупоконечный троакар, предварительно приподняв одной рукой кожную складку живота. Правильность положения троакара всегда контролировали с помощью введенного в него лапароскопа соответствующего диаметра и подключенной миниатюрной видеокамеры. К троакару подсоединяли газ (С02) и накладывали пневмоперитонеум заданного давления (для детей раннего возраста – 8-10 мм рт. ст., в старшем возрасте – 12-14 мм рт. ст.). Под контролем эндовидеосистемы в левой подвздошной области вводили рабочий троакар диаметром 5,5 мм. Четкое соблюдение всех перечисленных правил и принципов позволило нам полностью избежать серьезных осложнений, таких как кровотечения, травма внутренних органов.
Первый видимый признак травматического повреждения паренхиматозного органа – наличие свободной крови в брюшной полости. При большом количестве крови, когда она имелась в малом тазу и обоих латеральных каналах, что, как правило, говорит о серьезном повреждении, лапароскопические манипуляции чаще прекращали и выполняли лапаротомию. Если в брюшной полости было небольшое количество крови, которое после аспирации не нарастало, а при осмотре обнаруживались незначительные линейные надрывы органа без признаков продолжающегося кровотечения, лапароскопию завершали дренированием брюшной полости. Силиконовый “страховочный” катетер подводили непосредственно к поврежденному органу или располагали в области малого таза. Лечение таких больных в дальнейшем проводилось консервативно.
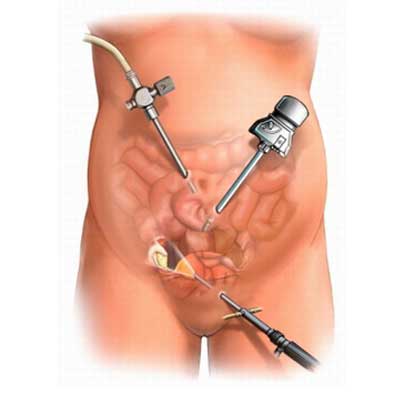
Иногда при ревизии печени и селезенки определялись подкапсульные гематомы. Такой вид повреждений в основном характерен для падения с большой высоты. При крупных одиночных подкапсульных гематомах существует опасность их спонтанного разрыва. В таких случаях хирурги производили пункцию гематомы под визуальным контролем. Продолжающегося кровотечения из места пункции обычно не наблюдалось. При этом после лапароскопии в брюшной полости оставляли страховочный катетер, который при необходимости повторного эндоскопического исследования использовали для наложения пневмоперитонеума.
Определенные сложности возникали при обнаружении забрюшинных гематом в области латеральных каналов. В этом случае трудно судить о повреждении почки. С большой степенью вероятности об этом можно было говорить лишь при обнаружении больших, напряженных гематом, полностью занимавших латеральный канал, что заставляло прибегать к открытому оперативному вмешательству.
Окончательно установить правильный диагноз помогали данные дополнительных методов – УЗИ, внутривенной урографии, радиоизотопного исследования.
По мнению исследователей, наибольшие трудности при проведении лапароскопии возникают в тех случаях, когда нельзя исключить повреждение полого органа в брюшной полости. При этом необходима тщательная, методичная ревизия всех кишечных петель, что не всегда возможно. Однако существуют несколько косвенных признаков, помогающих в установлении диагноза разрыва кишечной стенки:
-
парез поврежденной петли;
-
подтягивание к месту разрыва сальника;
-
наличие в брюшной полости мутноватого выпота.
Опыт выявления разных клинических вариантов повреждения органов брюшной полости и забрюшинного пространства во время лапароскопии дает основание предложить дифференцированный подход к выбору хирургической тактики. Критериями выбора являются наряду с тяжестью состояния больного наличие либо отсутствие продолжающегося внутреннего кровотечения, его интенсивность и объем кровопотери.
Исходя из наблюдений, стабильная фиксация большого сальника к поврежденному паренхиматозному органу практически в 90% случаев является критерием завершенности спонтанного гемостаза, обеспечивая надежную остановку кровотечения и благоприятное течение раневого процесса. Эндоскопическое лечение в таких ситуациях сводилось к выполнению различных лапароскопических манипуляций: аспирации крови, дренированию полости малого таза, установке лапароскопической канюли (в некоторых случаях для контрольно-диагностических исследований).

Лапароскопическое лечение повреждений органов брюшной полости является перспективным направлением в хирургии. Комплексное использование эндохирургической техники и материалов для местного гемостаза снижает травматичность хирургических вмешательств и позволяет мобилизовать выработанные в процессе эволюции механизмы саногенеза.
В случаях обнаружения повреждений паренхиматозных органов брюшной полости с признаками продолжающегося неинтенсивного кровотечения были использованы различные эндоскопические методы местного гемостаза. При ряде лечебных лапароскопий удалось добиться полного гемостаза путем биполярной или монополярной коагуляции места кровотечения. Хорошие результаты эндоскопического гемостаза получены при использовании медицинского клея. Технически гемостаз осуществляли следующим способом. Под контролем лапароскопа через эндоскопическую канюлю для аспирации и ирригации с полиэтиленовым катетером внутри, на поверхность органа вокруг разрыва наносили клей. Затем тампонировали область разрыва прядью сальника с фиксацией ее на клеевую основу. В последние годы для лапароскопической остановки кровотечения при повреждении паренхиматозных органов хирурги с успехом применяют рассасывающиеся гемостатические материалы:
-
абсорбирующее покрытие “ТахоКомб” (фирма “Хафслунг Никомед”, Австрия);
-
желатиновую гемостатическую пленку “Spongostan” (фирма “Джонсон и Джонсон”, США).
Методика данной эндоскопической манипуляции проста. Гемостаз осуществляется прикрытием источника кровотечения гемостатическим материалом с дальнейшим визуальным контролем в течение 10-15 мин. Лапароскопические манипуляции завершались аспирацией крови и установлением страховочного силиконового катетера в области поврежденного органа или в полости малого таза.
Результаты исследования
Лапароскопическое исследование при изолированной травме живота было проведено у 184 детей, общее состояние которых настораживало, а симптомы повреждения живота и данные дополнительных неинвазивных методов (УЗИ, рентгенография и др.) были сомнительными и не указывали на необходимость экстренного оперативного вмешательства. Наиболее частыми причинами повреждения живота были падение с высоты или на твердый предмет и автодорожная травма. Дети поступали в клинику в сроки от нескольких часов до 3 суток после получения травмы, в подавляющем большинстве пострадавшими были мальчики – 138 (75%). Изолированные повреждения органов брюшной полости и забрюшинного пространства выявлены у 175 (95%) детей:
-
селезенки – у 71 (38,6%);
-
печени – у 32 (17,4%);
-
почки – у 30 (16,3%);
-
желудочно-кишечного тракта – у 15 (8,2%).

Множественные повреждения имелись у 27 (14,7%) больных.
Эндоскопические манипуляции позволили уточнить характер повреждения органов живота, и в 91 (49,5%) случае, убедившись в завершенности спонтанного гемостаза, специалисты отказались от оперативного вмешательства и определили тактику консервативного лечения. Лапароскопическое лечение у этих больных сводилось к аспирация крови из брюшной полости, дренированию полости малого таза, установке в некоторых случаях лапароскопической канюли на 1-2 суток для контрольно-диагностических исследований. Во время лапароскопии у 7 (3,8%) пострадавших источник кровотечения в брюшную полость установить не удалось, при этом данных о продолжающемся кровотечении не было. У 2 (1,1%) пострадавших при эндоскопическом исследовании патологических изменений в брюшной полости не было найдено. У 84 (45,6%) больных установлено продолжающееся кровотечение в брюшную полость, ввиду его интенсивности у 56 (67%) из этих детей была выполнена срочная лапаротомия, а у 28 (33%) во время лапароскопии удалось добиться полной остановки паренхиматозного кровотечения путем коагуляции его источника, с помощью медицинского клея, гемостатических рассасывающихся материалов “ТахоКомб” и “Spongostan”. У одного ребенка с повреждением серозно-мышечного слоя стенки желудка на протяжении 3 см без нарушения слизистой (ранение вследствие падения на тупой металлический штырь) произведено эндоскопическое ушивание раны.
Как осложнение лапароскопической диагностики был расценен один случай. Ребенку 6 лет после тупой травмы левой половины живота лапароскопия была выполнена для исключения травмы селезенки. При этом выявлены небольшое количество крови в малом тазу, два небольших разрыва селезенки без признаков продолжающегося кровотечения, а также небольших размеров гематома забрюшинного пространства слева. Недооценив объем этой гематомы и основываясь на клинических данных (отсутствие макрогематурии) и нечетких данных УЗИ, не выявившего повреждения ткани почки, были сформулированы показания к консервативной терапии. Однако на следующие сутки при повторном УЗИ более опытный специалист обнаружил значительное нарастание объема забрюшинной урогематомы и признаки значительного разрыва ткани левой почки, в связи с чем ребенок был оперирован: произведены ревизия и ушивание почки. Ребенок выздоровел и выписан на 16-е сутки после оперативного вмешательства.
Обсуждение
В последние десятилетия в связи с ростом детского травматизма и увеличением частоты случаев абдоминальной травмы остро встает вопрос о разработке и усовершенствовании неинвазивных и малоинвазивных методов диагностики и лечения повреждений органов брюшной полости и забрюшинного пространства. Диагностика закрытых повреждений органов брюшной полости на фоне общего тяжелого состояния больного с сочетанной травмой нередко существенно затруднена ввиду меньшей выраженности клинических проявлений ранений живота. В этой связи возрастает значимость диагностической лапароскопии, которая помогает не только уточнить характер повреждений органов брюшной полости, но и выбрать оптимальный операционный доступ. Но нельзя забывать, что проведение лапароскопии у таких больных имеет ряд особенностей, обусловленных факторами, неблагоприятно воздействующими на сердечно-сосудистую и дыхательную системы.
Для наложения пневмоперитонеума чаще всего используют углекислый газ ввиду его дешевизны, доступности, безопасности применения, а также способности быстро реабсорбироваться из брюшной полости. Длительная инсуффляция С02 в брюшную полость может привести к гиперкапнии и умеренному ацидозу, проявляющимся повышением давления в легочной артерии, чего не наблюдается, например, при использовании гелия. Наложение пневмоперитонеума может сопровождаться гипотермией, что способствует развитию коагулопатии или желудочковой аритмии. Вероятно, это связано с испарением жидкости с поверхности брюшины и инсуффляцией холодного газа.
Для получения хорошего обзора при лапароскопии необходимо создание напряженного пневмоперитонеума. Такое повышение внутрибрюшного давления вызывает снижение сердечного выброса, которое частично нейтрализуется за счет уравнивания внутрибрюшного и внутригрудного давления и восстановления венозного кровотока. При лапароскопических манипуляциях в случае повреждения внутренних органов брюшной полости и забрюшинного пространства для лучшего обзора верхнего этажа живота требуется создание обратного положения Тренделенбурга, а это усиливает отрицательное воздействие пневмоперитонеума на сердечный выброс.
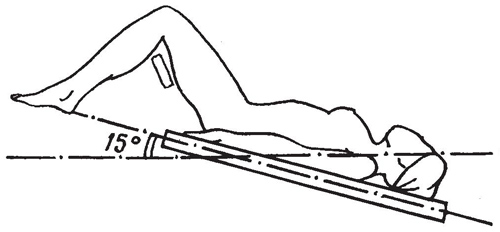
Необходимо помнить, что при абдоминальной травме может быть повреждена диафрагма. В таком случае существует риск развития напряженного пневмоторакса. Поэтому при проведении лапароскопии у таких больных всегда необходимо быть готовыми к проведению экстренной декомпрессии плевральной полости.
Иными словами, принятие необходимых мер предосторожности при проведении лапароскопии у детей с повреждениями внутренних органов брюшной полости вполне оправданно.
В современных клиниках на протяжении многих лет разрабатываются и совершенствуются методы анестезиологического пособия при лапароскопических манипуляциях, направленные на коррекцию гемодинамических и метаболических нарушений, возникающих во время операции. Усилия отечественных и зарубежных врачей в этом направлении способствуют значительному снижению анестезиологического риска при выполнении эндоскопических операций у детей с травмой живота.
До момента инсуффляции газа в брюшную полость детям с абдоминальной травмой необходимо внутривенно вводить полиионные солевые растворы из расчета 15-28 мл/кг в 1 ч. После наложения пневмоперитонеума скорость инфузии рекомендуется снижать до 10-12 мл/кг в 1 ч.
Таким образом, адекватное использование лапароскопии при закрытых повреждениях органов брюшной полости не только позволяет решить вопрос о необходимости лапаротомии и выбрать операционный доступ, но и существенно расширяет возможности консервативного лечения и органосохраняющей тактики у очень сложных больных.
При закрытой травме живота эффективность рутинной лапароскопии значительно ниже по сравнению с проведением плановых операций. Это обусловлено рядом изложенных выше факторов, которые ограничивают возможности использования лапароскопии у детей с повреждениями органов брюшной полости.
Вероятно, с развитием эндоскопических технологий лечебная лапароскопия при абдоминальной травме получит более широкие возможности для применения.
-
Применение лапароскопии в диагностике закрытой травмы органов брюшной полости у детей в 95% случаев позволяет уточнить характер повреждений органов живота и в 49,5% – отказаться от оперативного вмешательства, убедившись в завершенности спонтанного гемостаза.
-
Диагностическое значение лапароскопии у детей особенно возрастает при сочетанной травме живота, когда клинические проявления закрытой травмы живота менее выражены.
-
Применение лапароскопии при закрытой травме живота у детей сокращает длительность предоперационного наблюдения, позволяет определить оптимальный оперативный доступ, характер и объем хирургического вмешательства.
-
Адекватное применение лапароскопии у детей с закрытой абдоминальной травмой существенно расширяет возможности консервативного лечения и выполнения эндоскопических операций, что обеспечивает достижение органосохраняющего результата.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии