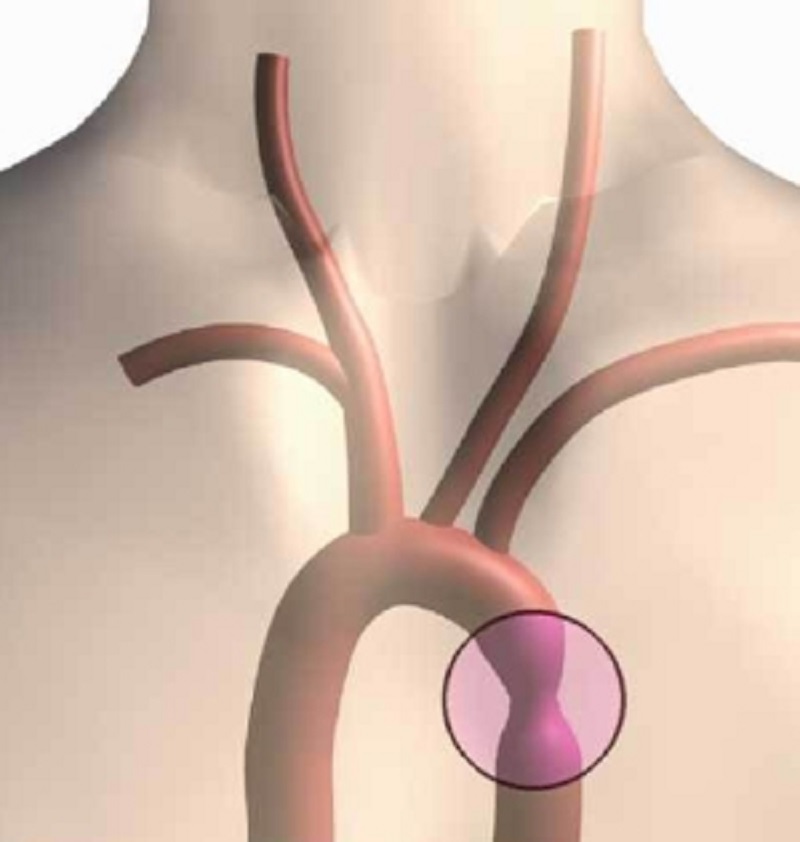
Коарктация аорты: симптомы, диагностика, лечение
Более 250 лет назад были сделаны анатомические описания врожденного сужения аорты. Первым о такой находке известил в 1750 г. прусский анатом Фредерик Мекель.
В 1940-х годах выяснилось, что для излечения коарктации аорты необходимо хирургическое вмешательство. В октябре 1944 г. Крафорд выполнил первую успешную операцию резекции коарктации аорты, а немного позже — еще одну и так же успешно. В следующем году это осуществил Гросс. В 1960 г. резекция коарктации аорты сделана Амосовым в Киеве.
Частота
Согласно данным Locher, Kron, коарктация аорты по частоте занимает 8-е место среди ВПС и составляет 5-8% этих пороков. Другие исследователи приводили меньшие показатели — 2,6% и большие — 10%, 15%. Оценочно коарктация аорты встречается у 1 из 1200 живых новорожденных. Лица мужского пола страдают в 2,5 раза чаще, чем женского.
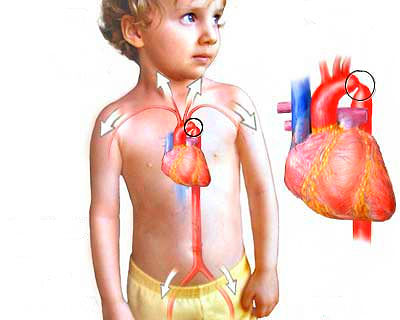
Эмбриогенез
Механизм эмбрионального развития коарктации аорты объясняют две не противоречащие друг другу теории. Elzenda и соавторы изучили гистологическое строение коарктационного шельфа и установили, что он в значительной мере состоит из ткани, подобной той, которая содержится в артериальном протоке. Вместе с тем намного чаще, чем в общей популяции, от протока тянется петля вокруг аорты из элементов дуктальной ткани. Сокращение и фиброз этой ткани во время закрытия протока могут повлечь сужение и обструкцию кровотока. Считается также, что коарктация аорты является следствием патологического кровообращения плода в случаях, когда имеется препятствие выбросу в восходящую аорту. При наличии стенозирующего двустворчатого аортального клапана увеличивается поток крови справа налево через ОАП в период внутриутробного развития, что способствует миграции тканей протока в прилежащую стенку аорты. Ткани протока вместе с гладкомышечными клетками распространяются по всему периметру аорты. Эти клетки сокращаются и фиброзируются, что приводит к сужению данного сегмента аорты. У нормального эмбриона в результате поступления крови через артериальный проток в нисходящую аорту кровоток через перешеек снижен и поэтому диаметр перешейка меньше диаметра смежной нисходящей аорты. При наличии сопутствующих пороков сердца, которые создают дисбаланс между выводными трактами правого и левого желудочков, возникает еще большая зависимость развития перешейка аорты от функции артериального протока. Увеличение функции протока приводит к патологическому сужению перешейка.
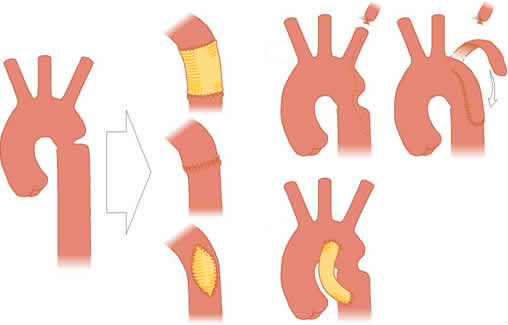
Анатомия
По общепринятому определению, различные участки дуги аорты разделяют на 3 сегмента. С анатомической точки зрения коарктация аорты представляет собой сегментарное сужение аорты в любом месте. Однако говоря об этом пороке, имеют в виду стеноз в грудном отделе аорты. Установившийся термин «коарктация аорты» охватывает лишь те варианты врожденного стеноза грудной аорты, которые локализованы в поперечной и нисходящей ее частях, начиная от места, где оканчивается корень брахиоцефального ствола, и заканчивая уровнем перехода аорты под диафрагму.
Abbott и другие патологи показали, что 98% случаев коарктация аорты приходятся на участок, ограниченный левой подключичной артерией проксимально и ОАП — дистально. Почти всегда коарктация аорты локализуется в непосредственной близости к артериальному функционирующим протоку или к его связке. Этот сегмент аорты находится непосредственно под «левой подключичной артерией и условно именуется перешейком аорты». В эмбриональный период перешеек аорты играет роль своеобразного регулятора аортального кровотока и поэтому имеет естественное, хотя и незначительное, сужение относительно смежных отделов аорты. По-видимому, это обстоятельство и связь перешейка аорты с артериальным протоком играют решающую роль в происхождении коарктации аорты. Взаимосвязь коарктации аорты с артериальным протоком послужила основанием для выделения 3 типов коарктации в области перешейка аорты:
-
предуктального;
-
юкстадуктального;
-
постдуктального.
При сочетании коарктации аорты с внутрисердечными аномалиями развития, которые уменьшают или ограничивают выброс крови в восходящую аорту и направляют эмбриональный кровоток справа налево через ОАП, нередко наблюдается гипоплазия поперечной дуги аорты разных степеней тяжести. По данным Siewers и соавторов, это анатомическое осложнение обнаруживается у 32% младенцев с коарктацией аорты. Иногда гипоплазия участков аортальной дуги бывает столь же выраженной, как и сама коарктация. Аплазия одного из сегментов аортальной дуги создает качественно новый порок — полный перерыв дуги аорты.
Через некоторое время после рождения артериальный проток закрывается. Этот процесс начинается на стороне легочной артерии и прогрессирует в направлении аортального конца протока. В среднем закрытие протока заканчивается через 2 нед жизни. При наличии коарктации аорты коллатеральное кровообращение на это время в большинстве случаев отстает в своем развитии, что и порождает гемодинамические проблемы.
Типичная локализация коарктации аорты, по некоторым данным, наблюдается у 96% больных, но если принять во внимание возраст пациентов, то оказывается, что коарктация дуги аорты встречается значительно чаще в самом младшем возрасте и, особенно, у новорожденных, т. е. среди детей в возрасте до 28 сут. Среди пациентов старше 1 года с коарктацией дуги аорты стеноз почти всегда определяется между левой общей сонной артерией и левой подключичной артерией, так как у больных с коарктацией 3-го типа возможности для компенсации системного кровообращения очень ограничены и они практически не выживают без своевременной хирургической помощи.
Считается, что в состоянии покоя стеноз проявляется лишь тогда, когда диаметр сосуда уменьшается не менее чем на 50-70%. Интраоперационные наблюдения показывают, что в большинстве случаев отверстие в месте сужения не превышает 1-3 мм, даже если внешне стеноз выглядит умеренным. Это объясняется тем, что коарктационный шельф усиливается внутренней заслонкой, которую называют еще диафрагмой или мембраной. Она, как правило, приобретает серповидную форму и имеет наибольшую ширину со стороны артериального протока. Таких диафрагм может быть две. Они веером расходятся из одного места в проксимальном и дистальном направлениях. Но иногда эти диафрагмы не имеют связи между собой и удалены друг от друга. При этом одна из них размещается на уровне истока левой подключичной артерии, а другая — на уровне артериального протока. Существуют и другие варианты.
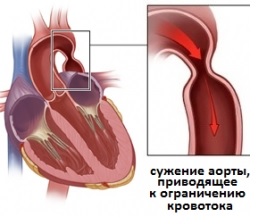
Часто имеет место полная атрезия в коарктационном сегменте, особенно в сочетании с умеренной гипоплазией всего перешейка аорты. Для коарктации аорты характерно недостаточное развитие престенотического сегмента аорты. Это можно объяснить значительным снижением объемного кровотока в этой части аорты, которая длительное время подвержена действию высокого давления крови без заметной склонности к дилатации, тогда как смежная с перешейком левая подключичная артерия в аналогичных условиях расширяется в несколько раз, поскольку, выполняя функцию коллатерали, имеет избыточный объемный кровоток. Престенотический отдел, гипоплазированный на значительном протяжении, носит название «тубулярный стеноз». Шарыкин обнаруживал такую форму коарктации у 65,4% больных первых 3 мес жизни, а локальную коарктацию — у 34,6%.
Иногда коарктация принимает форму полного анатомического перерыва на протяжении перешейка или в других сегментах дуги. Celloria и Patton выделили 3 типа полного перерыва дуги аорты в соответствии с их локализацией. Эти типы могут рассматриваться как крайние варианты коарктации аорты. Следует отметить, что ППДА является более частой находкой у детей первого года жизни, имеющих сопутствующие пороки сердца.
Коарктационный сегмент аорты может быть коротким и длинным. Короткие стенозы выявляют только у 46% больных. С возрастом длина сегмента сужения увеличивается. Аорта в месте сужения имеет форму песочных часов, в большинстве случаев деформированных, так как суженное звено оттягивается в правую сторону артериальной связкой. Престенотический отдел и ствол левой подключичной артерии пульсирующим током крови отклоняются влево, при этом в постстенотическом отделе неуклонно нарастает дилатация. Иногда при умеренном стенозе престенотический отдел также расширяется и значительно удлиняется, создавая S-образную деформацию, которая носит название «псевдокоарктация», или «кинкинга». В местах перегибов аорты создаются условия для дополнительной обструкции кровотока, и сочетание этих аномалий усиливает коарктационный эффект.
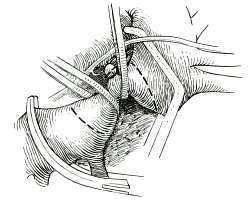
В связи с постоянной гипертензией патологические изменения охватывают проксимальную аорту на всем протяжении. Часто наблюдается цилиндрическая или веретенообразная дилатация восходящей аорты. Этому способствует двустворчатость аортального клапана — частый спутник коарктации. Происходят грубые изменения и в брахиоцефальных сосудах, принимающих участие в развитии коллатерального кровообращения. Под действием повышенного внутрисосудистого давления стенки мелких сосудов мозга истончаются, в них возникают аневризматические выпячивания. Чаще всего такие аневризмы размещаются в бассейне виллизиевого круга и в других интракраниальных артериях.
Значительную роль в осуществлении коллатерального кровообращения играют межреберные артерии. Через них кровь перетекает из верхнего артериального бассейна в нижний. Артериальная кровь проходит через коллатерали под высоким давлением, с повышенной скоростью и в неестественном — обратном — направлении. Это приводит к удлинению и выгибанию, межреберных артерий, т.е. их аневризматическим изменениям. У детей начиная с 5 лет и, особенно, у взрослых пациентов в результате травмирующего действия межреберных артерий на периост часто образуются узурации нижней поверхности соответствующих ребер. Они лучше выявляются на рентгенограммах в задних отделах верхних ребер.
Расширяются практически все артериальные сосуды верхней половины тела, между ними возникают неестественные соединения, напоминающие аневризмы. Как правило, они размещаются в верхних межреберных промежутках вблизи аорты.
Патологические изменения происходят и в самом сердце. Прежде всего, увеличиваются размеры сердца за счет гипертрофии левого желудочка. Развиваются дистрофические и склеротические процессы в миокарде, которые приводят к нарушению его сократимости.
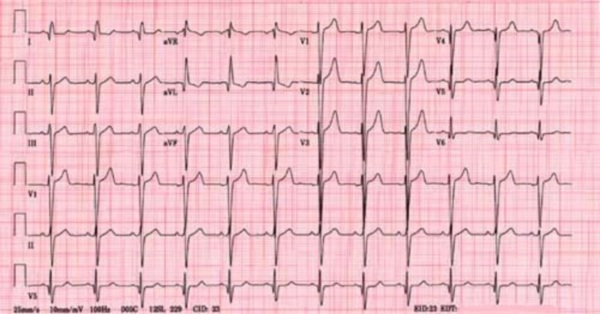
Микроструктура системных артерий
Характерные изменения происходят в микроциркуляторном русле как верхнего, так и нижнего артериального бассейна. Исследования биоптатов скелетной мускулатуры были выполнены сотрудниками института Захаровой и Наумовой. Они показали, что структура микроциркуляторного русла больных с коарктацией аорты имеет принципиальные отличия в пределах верхнего и нижнего артериальных бассейнов. Эта разница увеличивается с возрастом больных.
В гипертензионном отделе увеличивается количество функционирующих капилляров, артерий запирающего типа и артериоловенулярных анастомозов. Мелкие артерии и артериолы приобретают извилистую форму, имеют гипертрофированные стенки в результате частого спазма. У некоторых детей и у всех взрослых пациентов возникают морфологические проявления срыва компенсации. В биоптатах верхних конечностей регистрируются проявления престаза, стаза и даже тромбозов в артериях запирающего типа, дистрофия сосудистой стенки, эритродиапедез, сокращение количества капилляров.
В бассейне нисходящей аорты от мелких артерий и артериол капилляры расходятся веером, часто встречаются короткие капилляры, ориентированные перпендикулярно оси мышечных волокон, которые не являются типичными для скелетной мускулатуры. Декомпенсация в зонах низкого давления реализуется появлением венозного застоя, перивенулярного отека, лимфостазом, облитерацией некоторых артериол с дегенерацией мышечных волокон в их бассейне.
Гемодинамика
При коарктации аорты большой круг кровообращения частично разъединен на два бассейна с разными артериальными давлениями. Нарушения гемодинамики при этой патологии обусловлены тремя главными факторами:
-
артериальной гипертензией верхней половины тела;
-
относительным снижением давления в артериях нижней половины тела;
-
разницей давления в верхнем и нижнем артериальных бассейнах.
Ограниченная пропускная способность аорты на уровне стеноза создает патологический градиент систолического давления между верхним и нижним артериальными бассейнами. У испытуемых пациентов он составлял 64±6,8 мм рт. ст. с индивидуальными колебаниями в пределах от 30 до 120 мм рт. ст. Вследствие этого возникает некоторая задержка крови в верхней компрессионной камере, а все ее составляющие, включая восходящую аорту и брахиоцефальные сосуды, компенсаторно расширяются. Практически все артериальные сосуды верхней половины тела находятся в состоянии постоянной гипертензии, а некоторые из них, в частности межреберные, несут кровь в обратном направлении. В связи с тем, что градиент давления существует не только в период систолы, но и в период диастолы, переток крови из проксимальной части аорты в дистальную происходит непрерывно.
Поскольку в большинстве случаев в аорте на месте сужения остается рестриктивное отверстие, скорость крови в этом участке повышена. В широком посткоарктационном отделе струя создает турбулентные потоки, травмирующие стенку сосуда и способные привести к развитию аневризм аорты, которые мы наблюдали у 1,5% больных. В результате гипертензии возникают аневризмы в сосудах виллизиевого круга, повреждается барорецепторный аппарат.
Снабжение кровью органов нижней половины тела обеспечивается коллатеральным кровообращением, достаточным для функционирования таких важных органов, как:
-
почки;
-
печень;
-
спинной мозг;
-
нижние конечности.
Однако коллатеральный кровоток недостаточен для полноценного обеспечения периодически возрастающих функциональных нагрузок на эти органы. В раннем возрасте, когда происходит закрытие артериального протока, коллатеральное кровообращение часто бывает не адекватным, что может вызвать ишемию органов нижней половины тела. Она проявляется снижением функции почек и ацидозом. Одновременно происходит переполнение малого круга кровообращения. Гемодинамическая обструкция выводного тракта левого желудочка ведет к его гипертрофии и застойной недостаточности кровообращения. Важной гемодинамической особенностью кровотока в дистальной аорте является его демпфированный характер, отсутствие систолических и диастолических колебаний. Это неестественное свойство кровотока нарушает механизмы функционирования микрососудистого русла и является главной причиной его компенсаторной и патологической перестройки.
У новорожденных состояние гемодинамики часто зависит от персистенции артериального протока. Это объясняется, прежде всего, слабым развитием коллатеральной сети. Нормальное по времени закрытие протока может стать причиной недостаточного кровоснабжения органов нижней части тела, особенно при предуктальной локализации сужения аорты. Вторая опасность связана с остро растущей перегрузкой левых отделов сердца при наличии сопутствующих аномалий, таких, как стеноз аортального устья, гипоплазия аортальной дуги, ДМЖП. Дуктусзависимое состояние является наибольшей угрозой для жизни новорожденных с коарктацией аорты. Задержать на некоторое время открытым артериальный проток помогает назначение препаратов, которые повышают постдуктальную перфузию путем шунтирования крови справа налево через проток из-за существующей легочной гипертензии.
Влияние коарктации аорты на сердце
Коарктация аорты приводит к обструкции выхода из левого желудочка, работа которого возрастает в 2 раза. Систолическое давление в желудочке повышается в соответствии с уровнем артериальной гипертензии, сердечный выброс обеспечивается компенсаторной гипертрофией миокарда. Сердечная недостаточность развивается не всегда, поскольку высокое диастолическое давление в восходящей аорте обеспечивает хорошее коронарное кровообращение. С возрастом мощность миокарда левого желудочка уменьшается, что приводит к его дилатации. Диастолическое давление в полости левого желудочка повышается, вследствие чего давление в левом предсердии и легочных венах также растет. Митрализация порока в некоторых случаях может достигать картины функционального митрального стеноза или относительной недостаточности левого АV-клапана.
Клиническая картина и диагностика
Клиническая картина коарктации аорты зависит от возраста пациента, наличия сопутствующих аномалий сердца и анатомических особенностей самой коарктации.
Для изолированной коарктации аорты характерны две группы жалоб.
-
Первая связана с синдромом гипертензии верхней части тела: головные боли, головокружения, носовые кровотечения, шум в ушах, мигание в глазах, ощущение пульсации сосудов головы, одышка, сердцебиение, кашель, за-грудинные боли и др.
-
Вторая обусловлена синдромом относительной гипотензии нижней половины тела и может проявляться симптомами зябкости, слабости, усталости нижних конечностей, шаткости.
В анамнестических свидетельствах характерных признаков нет. Шум над сердцем, повышенное артериальное давление иногда выявляются случайно при медицинских осмотрах.
Одновременно с ростом организма у больного с коарктацией аорты формируется характерная конституция: «атлетическое» телосложение за счет гипертрофии мышц плечевого пояса и грудной клетки с несколько недостаточным развитием таза и нижних конечностей. Пациенты женского пола сравнительно часто отстают в развитии, невысокого роста, со слаборазвитой мускулатурой, иногда с внешними проявлениями синдрома Тернера. При исследовании больных с кариотипом синдрома Тернера у 12,5% из них определяли коарктацию аорты. В отличие от некоторых других ВПС, синдром Дауна не характерен для больных с коарктацией аорты. У пациентов с большими гемангиомами лица часто выявляют коарктацию и аномалию сосудов ЦНС и глаз. Frieden и соавторы приводят описанный в литературе 41 случай сочетания коарктации аорты с гемангиомами лица. При коарктации аорты часто встречаются синдром Kabuki, синдром Williams.
У большинства новорожденных с коарктацией аорты наблюдаются недостаточные масса и длина тела, и непропорционально большая голова. Относительный размер головы определяют по соотношению окружности головы и массы тела. Эта и другие диспропорции тела возникают в результате аномального кровообращения еще в период внутриутробного развития.
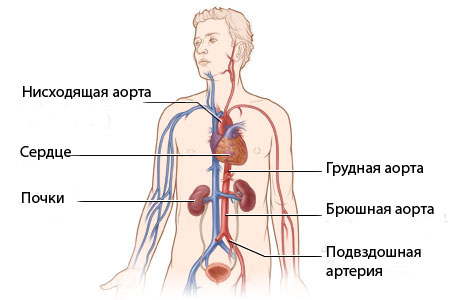
При осмотре обращает на себя внимание заметная, иногда сильная пульсация сонных и подключичных артерий, аорты в яремной ямке. Цвет кожи верхних и нижних конечностей может быть неодинаков: возникает так называемый дифференциальный цианоз. Он характерен для предуктальной коарктации аорты, при которой кровоснабжение нижней части тела осуществляется за счет венозной крови из артериального протока.
На лучевых артериях определяется сильный, хорошего наполнения пульс. При пальпации верхних отделов грудной клетки выявляют пульсацию коллатеральных сосудов. Пульсация брюшной аорты и бедренных артерий значительно ослаблена или отсутствует.
Артериальное давление повышено на верхних конечностях. На ногах лишь иногда удается определить давление аускультативным методом, при этом оно значительно ниже, чем на руках, с малой пульсовой амплитудой. У детей грудного возраста определить артериальное давление с помощью стандартной манометрии бывает трудно, достоверность измерения увеличивается при использовании ультразвукового исследования или пульсоксиметрии. Иногда коарктация аорты распространяется на устье левой подключичной артерии или смещается на дистальный отдел аортальной дуги. При этом устье левой подключичной артерии смещается каудальнее коарктационного сегмента, пульс на лучевой артерии ослаблен, артериальное давление на левой руке ниже, чем на правой, или совсем не определяется, поэтому измерение давления на обеих руках имеет важное диагностическое значение. При тяжелой сердечной недостаточности пульс может быть ослабленным на всех артериях из-за плохой перфузии.
У пациентов в ходе исследования систолическое давление на правом плече в среднем составляло 170,6 мм рт. ст., диастолическое — 99,4 мм рт. ст.; на ногах оно колебалось в пределах 110 и 60 мм рт. ст. соответственно, и во всех случаях, когда его удавалось измерить, было значительно ниже, чем в плечевой артерии. Пульсовое давление на нижних конечностях также было значительно сниженным, иногда наблюдался аускультативный феномен одиночного тона Короткова.
Сердечный толчок у таких больных усилен. Во II-III межреберных промежутках слева выслушивается интенсивный систолический шум. Он распространяется на сосуды шеи и в межлопаточное пространство, больше с левой стороны. Шум создается струей крови, проходящей через сужение и коллатеральные сосуды, и колебаниями аортальной стенки. Главным источником шума является завихрение крови в посткоарктационной части аорты, так как при атрезии шумовые эффекты незначительны. Интенсивность шума зависит от степени сужения аорты, развития коллатерального кровообращения и уровня артериального давления.
Рентгенологическое исследование обнаруживает симптомы гипертрофии левого желудочка, который принимает характерный вид: его левый край имеет закругленную форму, верхушка расположена на куполе диафрагмы, а правый контур сосудистого пучка смещается вправо за счет тени расширенной восходящей аорты. Левый контур сосудистого пучка отвесный вследствие расширения левой подключичной артерии. Диагноз подтверждают узуры по нижнему краю задних отделов верхних ребер. Они чаще бывают билатеральными на уровне III—VII пар ребер, где межреберные артерии имеют наибольшее развитие. Узуры сначала формируются на правой стороне, количество их бывает разным.
На ЭКГ — признаки гипертрофии левого желудочка. Для пациентов с этим симптомом характерно стойкое запаздывание реполяризации миокарда, появление отрицательных зубцов Т и депрессия сегментов ST в крайних левых грудных отведениях. Это свидетельствует о систолической перегрузке миокарда.
На фонокардиограмме регистрируется систолический шум веретенообразной формы с эпицентром у основания сердца. Реже обнаруживают мезосистолический или протодиастолический шум. Максимальная амплитуда шума определяется во II межреберном промежутке слева, на сосудах шеи и в левом межлопаточном пространстве. У значительного количества пациентов шумы неспецифичны, а иногда и совсем отсутствуют, как это бывает при атрезии.
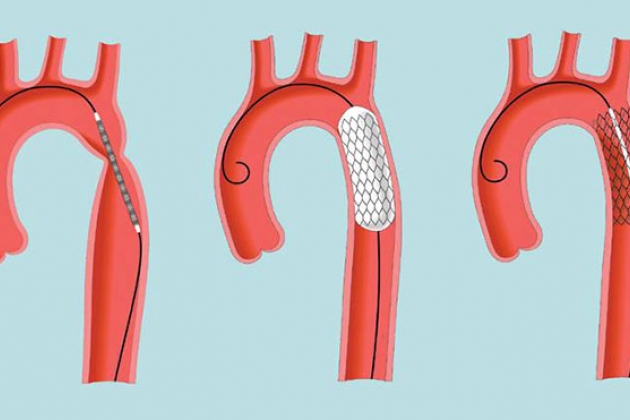
Значительное место в неинвазивной диагностике занимает УЗИ с допплеровским эффектом. Ультразвуковая локация позволяет получить изображения коарктации аорты и смежных структур, но иногда это оказывается невозможным. Вспомогательным проявлением коарктации является снижение пульсации брюшного отдела аорты и непрерывность кровотока вследствие соответствующей функции коллатералей. Значительного прогресса в ранней диагностике коарктации аорты удалось достичь благодаря внедрению таких специфических методов ультразвуковой диагностики, как дородовое исследование плода, чреспищеводная и интраваскулярная ЭхоКГ. Sohn и соавторы применили внутрисосудистый ультразвуковой контроль у больных с первичной и повторной коарктацией, что позволило следить за изменениями градиента давления, диаметра аорты, появлением трещин сосудистой стенки при баллонной дилатации, а также обнаружить аневризмы в отдаленном периоде.
Несмотря на то, что диагностика типичной коарктации аорты несложна, в некоторых случаях возникает потребность в зондировании с аортографией. Последняя целесообразна у больных с перерывом дуги аорты, при атипичной локализации сужения, наличии тяжелых сопутствующих аномалий сердца, легочной гипертензии, подозрении на аневризму и при планировании баллонной дилатации.
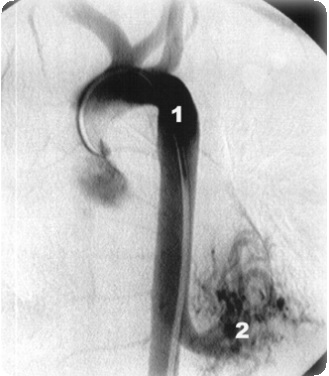
МРТ дает отличную визуализацию анатомии аорты. Этот неинвазивный метод может быть использован для диагностики коарктации и рекоарктации аорты. Наблюдения von Schulthess и соавторов показали, что у больных в возрасте от 3 лет до 31 года при МРТ удавалось идентифицировать место и длину сужения, состояние ветвей аортальной дуги, постстенотическую дилатацию и расширенные межреберные сосуды, а после операции этим методом можно обнаружить перианастомозную гематому, рестеноз и аневризму.
Идентификация коарктации аорты у новорожденных с функционирующим артериальным протоком трудна. Диагноз коарктации не вызывает сомнения, если у доношенного новорожденного диаметр перешейка аорты меньше или равен 3 мм или если этот диаметр составляет 4 мм и сочетается с непрерывным антеградным кровотоком в сегменте перешейка. Коарктацию аорты у доношенного ребенка исключают, если кровоток в артериальном протоке направлен исключительно из аорты в легочную артерию или если диаметр перешейка равен или превышает 5 мм.
Естественное течение и прогноз
Выживание младенцев с коарктацией аорты значительно зависит от степени сужения аорты, анатомического и функционального соотношения коарктации аорты и артериального протока, наличия внутрисердечных аномалий, темпа развития коллатерального кровообращения и других компенсаторных реакций со стороны сердечно-сосудистой системы. Имеет значение и терапевтическая поддержка, но ее эффективность достаточно ограничена. Среди младенцев с сердечной декомпенсацией летальность без хирургического вмешательства достигает 75%.
Cambell изучила естественное течение коарктацией аорты у детей, которые родились в Ливерпуле в 1960-1964 гг. В течение первого года жизни умирали от 45 до 84% младенцев с этим пороком. В соответствии с исследованиями того же автора, из числа больных, которые смогли пережить наиболее критические первые 2 года жизни, 25% умирают в возрасте до 20 лет, 50% — до 30 лет, 75% — до 43 лет и 90% — до 55 лет. Средняя продолжительность жизни больных с коарктацией аорты в 2 раза меньше, чем у здоровых людей. Очень уязвимую группу составляют пациенты с атрезией в коарктационном сегменте, которые, по данным Кяндарян, в среднем доживают лишь до 17 лет. Существуют отдельные сообщения о необычно продолжительной жизни больных с коарктацией аорты, но они являются исключением из правила. Главными причинами смерти больных с этим пороком являются кровоизлияние в мозг, декомпенсация сердечной деятельности и разрыв аорты. Если больной выживет после церебрального инсульта, то на фоне растущей гипертензии осложнение повторяется. Недостаточность левого желудочка становится причиной смерти 1 из 5 больных.
Разрыв аорты может произойти в любом возрасте и приводит к молниеносной смерти. У 17-21% больных это является следствием разрыва аневризм аорты или ее ветвей. У женщин с некорригированной коарктацией аорты разрывы могут наступить в период беременности. Аорта разрывается, как правило, на 1-4 см выше клапана, и происходит тампонада сердца. Imamura и соавторы описывают случай расслоения аневризмы восходящей аорты у женщины 19 лет с коарктацией аорты и двустворчатым аортальным клапаном.
Может возникнуть тяжелое поражение почек. До внедрения антибиотиков достаточно частой причиной летальных исходов являлся сепсис, особенно у подростков.
Течение коарктации аорты неминуемо осложняют сопутствующие пороки сердечно-сосудистой системы. Они были обнаружены у 31% пациентов с коарктацией аорты. Наиболее частыми были пороки аортального клапана, ДМЖП, митральные пороки.
Количество тяжелых осложнений коарктации аорты увеличивается в возрасте после 25 лет. Более 70% больных не доживают до 40 лет. Согласно Campbell, каждый год обычно умирают 3% больных. В течение жизни летальность распределяется неравномерно. Особую опасность представляют такие сопутствующие пороки, как аномалия Эбштейна, пороки Фалло, синдром Лютамбаше, ТМА. При их наличии наступает ранняя декомпенсация и больные умирают уже в первые недели жизни.
Тяжелая сердечная недостаточность, устойчивая к медикаментозному лечению, проявляется системной гипотензией, олигурией, острой почечной недостаточностью, тяжелым метаболическим ацидозом с неминуемым смертельным исходом.
Если недостаточность кровообращения не возникла в первые 3-6 мес жизни, порок компенсируется развитием коллатералей и гипертрофии миокарда левого желудочка. Подавляющее большинство пациентов, которые пережили первый год своей жизни, в последующем не имеют симптомов сердечной недостаточности и живут до подросткового и даже взрослого возраста без особых проблем. По внешнему виду, росту и развитию эти пациенты не отличаются от здоровых людей, за исключением пациентов с синдромом Тернера.
Особенную роль при коарктации аорты у новорожденных играют артериальный проток и гипоплазия дуги аорты. Нормальные инволюционные процессы в артериальном протоке могут создать угрозу для жизни уже в первые дни, особенно в случаях предуктального варианта порока или в сочетании с тяжелой гипоплазией дуги. Тяжелая патология аорты часто сопровождается внутрисердечными пороками, в результате чего легочный кровоток увеличен, а системный — снижен. Сочетание коарктации аорты с критической гипоплазией дуги аорты рассматривают как патологию, которая граничит с синдромом гипоплазии левых отделов сердца.
Особенности осложненного клинического течения и хирургическая тактика при коарктации аорты в младенческом возрасте
Почти у половины больных с коарктацией аорты клинические проявления порока обнаруживаются в первые месяцы жизни. Благодаря ОАП у пациентов при рождении может быть относительно нормальная гемодинамика, но такая стабильность сохраняется только к началу закрытия протока. Из-за отсутствия декомпрессии через коллатерали эти дети начинают задыхаться, плохо воспринимают еду, у них отмечаются гепатомегалия, цианоз и застойная сердечная недостаточность.
На время госпитализации младенцы с коарктацией аорты часто находятся в критическом состоянии. В типичных случаях легко прощупывается пульсация лучевой артерии, тогда как бедренный пульс очень слаб или не может быть определен пальпаторно. При наличии функционирующего артериального протока и во время инфузии прос- тогландина, который поддерживает персистенцию артериального протока, клинический синдром смягчается. На аускультативную картину влияют сопутствующие аномалии сердца, которые имеют место у 75% пациентов с коарктацией аорты в течение неонатального периода.
На рентгенограмме грудной полости сердце заметно расширено, легочный рисунок усилен, вплоть до очевидного отека легких. Электрокардиография неизменно регистрирует гипертрофию правого желудочка, иногда с гипертрофией левого желудочка.
При наличии симптомов декомпенсированной коарктации аорты проводят интенсивное лечение. Оно включает внутривенное введение ПГЕ1 и допамина. Лечение дополняют дигоксином и диуретиками. Наиболее тяжелых младенцев интубируют и переводят на искусственную вентиляцию. Пациентам со стойкой почечной недостаточностью может понадобиться абдоминальный диализ еще до операции.
Постоянная волна допплер-ЭхоКГ дает возможность измерить максимальную скорость посткоарктацонной струи, по которой вычисляют градиент, пользуясь модифицированным уравнением Bemoulli. У новорожденных эти результаты не всегда точны, так как большой дуктальный сброс повышает кровоток через перешеек аорты. Техника цветного картирования кровотока повысила точность диагноза. У большинства новорожденных этот способ является адекватным для оценки как самой коарктации аорты, так и сопутствующих аномалий сердца.
Если диагноз установлен, и больной хорошо реагирует на лечебные мероприятия, коррекцию коарктации аорты выполняют в течение ближайших 12-24 ч. Однако если ребенок не реагирует на проведенное лечение адекватным улучшением гемодинамики и если продолжается ацидоз или анурия, то операцию выполняют безотлагательно. Sidi и соавторы показали, что у новорожденных с изолированной коарктацией аорты и симптомами рефрактерной к лечению острой сердечной недостаточности срочная операция сопровождается 30% летальностью. В связи с этим они к кардиотоническим средствам добавляли инфузию ПГЕ1 в целях дилатации ОАП и, по их мнению, перешейка аорты. Это всегда приводило к ослаблению коарктации и сердечной недостаточности.
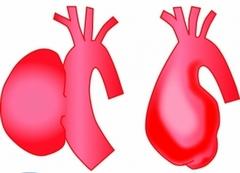
Абдоминадьная коарктация
В отличие от грудной коарктации, абдоминальная локализация чаще встречается у лиц женского пола. Ключом к диагностике этой локализации сужения аорты является шум над животом и на спине в той же проекции, отсутствие узур верхних ребер и их слабые признаки в нижних ребрах вследствие ограниченной возможности развития коллатеральных сосудов в животе. Характерна склонность к судорогам мышц ног. Абдоминальная коарктация часто более длинная, чем грудная, и может вовлекать устья почечных артерий и других ветвей брюшной аорты. В крайних случаях абдоминальная коарктация распространяется до устьев бедренных артерий. Считается, что абдоминальная коарктация всегда приобретенная и возникает вследствие артериита дуги аорты и крупных сосудов. Патогенез абдоминальной коарктации в раннем детстве может отличаться от такового у взрослых. При синдроме Takayasu аортальные сегменты сужены за счет выраженной гиперплазии интимы, чередующейся с аневризмами. Диффузная природа поражения аорты и частая ассоциация с системной коллагеновой сосудистой патологией подчеркивают природу этого заболевания. Необычное реверсное различие пульса, при котором пульс на верхних конечностях отсутствует и пальпируется на бедренных артериях, особенно когда вовлечены почечные артерии и свободны бедренные артерии, иногда называют реверсной коарктацией. Является ли изолированная абдоминальная коарктация аорты врожденной патологией или поствоспалительным сужением ее просвета, неизвестно. Однако прогрессирующий характер этого заболевания и четкая предрасположенность лиц женского пола свидетельствуют в пользу болезни Takayasu.

Показания к операции
Отсутствие эффекта от консервативной терапии, большая вероятность тяжелых осложнений некорригированного порока, хорошие непосредственные и отдаленные результаты устранения коарктации аорты сделали хирургический метод лечения общепризнанным. По поводу «хирургического возраста» пациентов большинство авторов сходятся во мнении, отдавая предпочтение раннему вмешательству.
При наличии сопутствующих аномалий сердца часто возникают приступы сердечной декомпенсации в большом круге кровообращения или в малом круге. В таких случаях коррекцию необходимо выполнять по жизненным показаниям.
У пациентов старшего возраста при коарктации аорты может наблюдаться раннее развитие ишемической болезни сердца.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии