Ампутация конечностей: история, особенности
Первые достоверные сведения об ампутациях конечностей имеются у Гиппократа. Усечения конечностей во избежание большой кровопотери производили в то время в пределах омертвевших тканей; по той же причине предпочтение отдавали вычленениям в суставах. Значительным прогрессом в технике ампутаций было предложение Цельса производить усечение конечности круговым разрезом в пределах здоровых тканей и перевязывать в ране кровоточащие сосуды. Однако впоследствии предложение Цельса было забыто.
Следующий этап в развитии учения об ампутациях связан с именем А. Паре, который вновь выдвинул идею перевязки сосудов и возродил круговой способ усечения конечности в пределах здоровых тканей. А. Паре и его последователи узаконили ампутацию голени в так называемом избранном месте. «Во время ампутации – писал А. Паре, нужно сохранить как можно больше. Исключение составляет голень, где нужно ампутировать на пять поперечных пальцев ниже колена, иначе у человека оказывается три ноги вместо двух». Такая рекомендация обусловливалась низким развитием протезной техники, когда самым распространенным видом протеза после ампутации голени была «деревянная клюшка» с упором на согнутое колено. Кроме того, по господствовавшим тогда представлениям, ампутация в «избранном месте» считалась менее опасной, чем в дистальных частях конечностей. Вплоть до начала XX в., независимо от показаний, хирурги производили ампутацию голени преимущественно в «избранном месте».
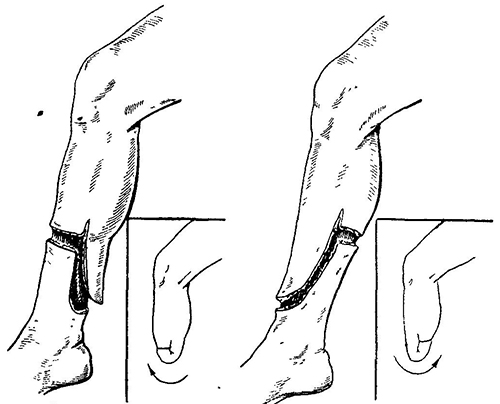
Однако уже в тот период хирурги определили, что требованиям протезирования лучше всего удовлетворяли культи, имеющие хорошее покрытие ее конца кожей с расположением послеоперационного рубца вне нагружаемой части протеза. В связи с этим хирурги продолжали совершенствовать круговой способ усечения конечности, добиваясь лучшего укрытия конца культи кожей. Введение в практику лоскутных методов ампутаций сделало ампутации конечностей менее опасными для больного и более благоприятными для протезирования и функции усеченной конечности. В России лоскутные способы ампутаций применяли и пропагандировали Е.О. Мухин и И.Ф. Буш.
Следующим важным этапом эволюции способов и техники ампутаций явилось получение опорности культи после усечения голени и бедра, что способствовало повышению функции усеченной конечности. Достижение относительно хорошей функции культей после частичных ампутации стопы, естественно, привело хирургов к мысли использовать кожу подошвенной поверхности стопы для получения опороспособной культи и при ампутации голени.
Г. Сайм разработал технику ампутации голени с использованием пяточного лоскута кожи на заднем основании и впервые произвел эту операцию у больного. В 1846 г. Мальгень и Ру предложили способ ампутации с медиально-подошвенным лоскутом и разработали показания к этой операции.
В России впервые Н.И. Пирогов указал на исключительно важное значение покрытия конца культи кожей подошвенной поверхности и определил существенные недостатки способа Сайма, снижающие функцию усеченной конечности.
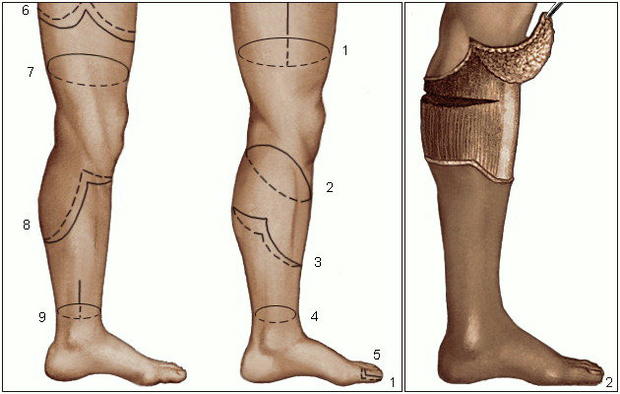
Костно-пластическая ампутация голени по Н.И. Пирогову, лишенная этих недостатков, положила начало принципиально новому направлению в хирургии. Позже принципы создания опороспособных культей голени были перенесены и на бедро путем использования кожи препателлярной области для покрытия конца культи. Учитывая ценность кожи подошвенной поверхности для получения опороспособной культи, некоторые хирурги предлагали использовать ее и при диафизарной ампутации голени. В 1887 г. Н.В. Склифосовский впервые осуществил перемещение пяточной кожи с пяточным бугром на кожно-мышечной ножке на нижнюю треть голени. Позднее такие операции применили Куммер, Элекер, Мертенс.
Хорошие функциональные результаты после костно-пластической операции по Н.И. Пирогову послужили для А. Бира основанием к разработке методов костно-пластической диафизарной ампутации голени, а позднее и бедра для получения опороспособных культей. А. Бир полагал, что опороспособность, в первую очередь, зависит от состояния опила кости, так как всякая здоровая кожа, применяемая для покрытия культи, после соответствующей тренировки может трансформироваться и выдерживать вес тела. Это положение было поддержано многими зарубежными, а также отечественными хирургами.
После Первой, а также Второй мировой войны для быстрейшего протезирования большого числа инвалидов была выдвинута концепция стандартизации протезов и их частей. В связи с этим пересматривался также вопрос о целесообразных уровнях ампутаций. Были предложены ампутационные схемы, по которым для каждого сегмента конечности устанавливались оптимальные уровни усечения. По мнению авторов, протезирование при длинных культях конечностей весьма затруднительно, так как довольно часто на конце такой культи возникают трофические расстройства, мешающие пользованию протезом. Поэтому рекомендовалось избегать ампутаций в дистальных частях конечностей и производить их в средней трети. Некоторые хирурги отрицательно относились к таким проверенным временем методам, как ампутации по Пирогову и Сайму, полагая, что при типичном их выполнении они затрудняют протезирование. Костно-пластическая ампутация голени по Биру в течение многих десятилетии высоко оценивалась и широко применялась в Германии и в пашен стране в период от середины 20-х годов и почти до 40-50-х годов XX в. Эту операцию предпочитали даже ампутации по Пирогову, особенно у женщин, учитывая их высокие требования к косметнчностн протеза. Отрицательную роль сыграли также высказывания Цур-Верта, Блейке и других, утверждавших, что опорность культей после ампутации по Сайму и костнопластической ампутации по Пирогову, Биру, недолговечна и утрачивается вследствие неизбежно наступающей костной атрофии культи.
Только через несколько десятилетии работами С.Ф. Годунова, Ф.А. Копылова. П.Л. Куприянова, Н.Ц. Цахаева. В.Г. Кожиной была доказана несостоятельность ампутационных схем и положений А. Бира, Цур-Верта, Бленке и др. Диафизарные костно-пластические ампутации не оправдали возлагаемых на них надежд, в то время как костно-пластический метод ампутации по Пирогову выдержал 150-летиий период испытаний. Клиническими и морфологическими исследованиями С.Ф. Годунова установлено, что трансформации кожи опорной поверхности после ампутации по Биру не происходит. Кожа под влиянием нагрузки вначале реагирует гипертрофией эпидермального слоя, гиперкератозом н утолщением дермы. Если нагрузка через несколько лег не уменьшается, то появляется атрофия кожи, вслед за тем часто возникают незаживающие язвы, нередко служащие показанием к реампутации.
В ходе и по окончании Великой Отечественной войны потребовалось пересмотреть многие представления о хирургической тактике при ампутациях конечностей по поводу огнестрельных ранений, а также при множественной и сочетанной травме в целом.
Ф.А. Копылов, С.Ф. Годунов, М.И. Куслик и другие ученые в публикациях послевоенных лет развивали идею о необходимости неуклонного следования при ампутациях по поводу тяжелой, множественной и сочетанной травм сберегательной тактике в отношении длины сегмента конечности.
Было сформулировано важное понятие о признании правомочности предварительных ампутаций во всех случаях, когда окончательное формирование культи, безупречно пригодной для протезирования, при первичной ампутации невозможно. Так, но время Второй мировой войны около 70-80% всех ампутаций завершались заживлением ран вторичным натяжением.
В последующие годы ампутации конечностей при тяжелой множественной и сочетанной травмах стали выполнять с учетом объективных прогностических критериев резистентности организма к перенесенной травме.
Глубокому анализу был подвергнут большой опыт по изучению результатов ампутации по поводу заболеваний сосудов и при диабетических гангренах. Были предложены объективные критерии для оценки уровня жизнеспособности тканей и, следовательно, уровня ампутации конечности.
Оказались несостоятельными предложения многих авторов использовать метод Бира в различных модификациях для предотвращения врастания берцовых костей в мягкие ткани после ампутации голени у детей. Анализ отдаленных результатов (Рожков А.В.. 1976) показал, что после этих операций, вследствие диспропорции роста костей голени, возникали варусная деформация большеберцовой кости и смещение эпифиза малоберцовой в проксимальном направлении. Через несколько лет костный блок заострялся, исчезала замыкающаяся пластинка. В итоге вновь появлялась патологическая комичность культи и, как следствие этого, необходимость реампутации. Таким образом, научные исследования и практика протезирования постепенно позволили сформулировать адекватные для протезирования показания к костнопластическим методам ампутаций нижних конечностей.
Аналогичная эволюция в последующем происходила с фасцио- и миопластическими способами ампутаций конечностей. Лоскутные способы ампутаций совершенствовались в направлении выбора наиболее целесообразной формы лоскутов в зависимости от характера повреждений. При определенных ампутациях и реампутациях лоскут включает в себя только кожу с подкожной клетчаткой. Если в состав лоскута включается фасция, это придает ему новые свойства, делая покровы культи более выносливыми к нагрузке, предотвращая срастание костных опилов с кожей, обеспечивая тонус и физиологическое натяжение мышц культи, так как они имеют прикрепление на всем протяжении в фасциальном ложе и к фасции. Для получения благоприятной для протезирования цилиндрической или умеренно конической формы культи и усиления мышечной силы Вайс, А.А. Корж и В.А. Бердников, Н.И. Кондрашин. предложили применять усовершенствованные способы миопластики во время усечения конечностей как при повреждениях вследствие травмы, так и при поражении сосудов и различных заболеваниях.
Однако многочисленные морфологические исследования доказали, что мышечная ткань торцевой поверхности культи неизбежно атрофируется, перерождается в рубцовую, усугубляя гемодинамику в дистальных частях усеченного сегмента с формированием избытка мягких тканей, осложняющего протезирование. Концевая опорность сохраняется при этом лишь отчасти.
Нецелесообразно применять миопластические ампутации при острой травме из-за опасности инфекционных осложнений. О.А. Ким и соавт. установили, что разделение мышц во время миопластической ампутации при диабете и других сосудистых заболеваниях нарушает кровоснабжение усеченного сегмента, а мышечная ткань при этих заболеваниях наиболее уязвима и подвержена некротическим изменениям. Кроме того, выполнение миопластической ампутации, как правило, приводит к укорочению сегмента на 6-8 см. что небезразлично для функции усеченной конечности. Широкое внедрение в практику протезирования полноконтактных приемных гильз благоприятно отражается на гемодинамике в дистальных частях усеченной конечности и позволяет предотвратить явления венозного застоя в культях после любых видов усечения конечности. Последние достижения хирургии, внедрение в клиническую практику микрохирургии, компрессионно-дистракционных методов по Г.А. Илизарову позволили усовершенствовать ампутации как реконструктивные операции, позволяющие сохранить длину сегмента, концевую опороспособность. улучшить кровоснабжение культи при сосудистых заболеваниях.
Методы свободной, дерматомной и местной кожной пластики, как при первичных ампутациях, так и при реампутациях позволяли осуществлять минимальное укорочение сегмента и получать полноценное покрытие конца культи.
Способы кожной пластики на сосудистой ножке при ампутациях и реампутациях нижней и верхней конечностей помогают устранять контрактуры в суставах, удлинять культю, а при пластике пяточно-подошвенным лоскутом на заднем большеберцовом сосудисто-нервном пучке получать концевую опорность диафизарных культей голени и бедра.
Применение микрохирургической техники при ампутациях конечностей вследствие острой травмы, хроническом остеомиелите, онкологических заболеваниях позволили утилизировать наиболее полноценные ткани пяточной и подошвенной кожи, сохранив концевую опорность, упростив протезирование.
Ампутация конечностей
Использование компрессионно-дистракционных аппаратов при реконструктивных операциях на культях значительно расширило возможности для удлинения коротких культей конечностей, облегчило фиксацию костных трансплантатов, содействовало успехам реплантации оторванных сегментов конечностей.
Серьезному пересмотру подверглись представления о способности кожи культи переносить локальную нагрузку при ходьбе на протезах. Оказалось, что при равномерном распределении нагрузки, ограничении поршнеобразных движений культи в гильзе протеза возможна устойчивая адаптация и переносимость этих нагрузок. Появились системы протезов голени, например PTS, КВМ, РТВ, в которых нет сложной и обременительной системы креплений, в том числе гильзы на бедро.
В связи с достижениями в области конструирования новых систем протезов и созданием новейших синтетических материалов пересмотрены воззрения на особенности культей после вычленения в коленном суставе. Их достоинства, о которых ранее сообщали только русские хирурги стали общеприняты во всем мире.
За последние годы особое внимание исследователи в нашей стране и за рубежом уделяют проблемам хирургической тактики в отношении ампутаций при сосудистых заболеваниях и диабете.
Благодаря новым операциям на сосудах появились сообщения о возможностях сберегательных операций при частичных некрозах дистальных частей нижних конечностей. При этом дело сводится к некрэктомиям на границе жизнеспособных тканей. Ампутации по поводу сосудистых поражений составляют во всем мире значительную часть всех «калечащих» операций, поэтому поиск новых подходов в решении этой проблемы очень актуален.
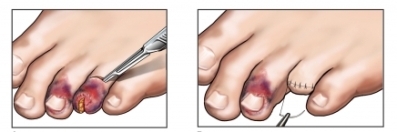
Таким образом, эволюция способов, техники ампутаций, уточнение показании к ним происходила в соответствии с развитием протезирования и протезостроения и реконструктивно-восстановительной хирургии.
Речь в данном случае не идет о призывах к расширению показаний к ампутациям конечностей вообще. Просто достижения протезирования, как и успехи науки в лечении различных патологических процессов, создают новые возможности для индивидуального подхода к решению вопроса о показаниях к ампутации.
Ампутацию конечностей нельзя считать простой операцией, которую может всегда выполнить даже не очень опытный врач. О трудностях, которые возникают при определении показаний, уровня и способа ампутации, уже говорилось. Что же касается знаний хирургов в области последующего протезирования, то с этими вопросами практикующие врачи нередко знакомы плохо. Поэтому при планировании ампутаций в хирургических стационарах даже опытные хирурги нередко охотно пользуются советами врачей, непосредственно занятых протезированием инвалидов. Врач протезно-ортопедического предприятия, даже если он не имеет собственного опыта в хирургии конечностей, хорошо владеет информацией о современных требованиях к техническим деталям, как самой ампутации, так и об особенностях предоперационной подготовки и послеоперационного лечения больного.
Так, контрактуры в суставах после ампутации чаще всего возникают как следствие погрешностей, допущенных в послеоперационном периоде, когда или пренебрегают иммобилизацией вообще, или сохраняют неподвижность в суставах культи больше положенного срока.
Вопрос о показаниях к ампутациям конечностей в различные периоды развития хирургии решали в основном в пользу стремления ограничить калечащие последствия этой операции. Поэтому только угрозой для жизни пациента или опасностью тяжелейших последствий для здоровья обосновывалось, как правило, решение о необходимости усечения того или иного сегмента конечности.
Ответственность при таком решении возлагалась нередко на консилиум, для чего ранее требовалось письменное подтверждение от трех врачей, удостоверяющих неотвратимость и неизбежность ампутации при том или ином состоянии больного и его пораженной конечности. В настоящее время этого не требуется.
В истории развития хирургии конечностей известны, однако, и такие периоды, когда показания к ампутациям ставили весьма широко. Так, французский хирург Д. Ларрей в годы нашествия войск Наполеона на Россию, опасаясь инфекционных осложнений, выполнял ампутации у подавляющего большинства раненых с открытыми переломами костей конечностей. Поэтому Наполеон сетовал, что его хирурги наносят урон французской армии чуть ли не больший, чем русские войска.
В настоящее время, с одной стороны, показания к ампутациям имеют тенденции к ограничению, так как в борьбе с инфекционными осложнениями хирургия достигла очевидных успехов. Или, например, при злокачественных новообразованиях онкологи отдают теперь предпочтение реконструктивно-восстановительным операциям взамен радикальных ампутаций. С другой стороны, современные конструкции функциональных протезов, изготовленных с учетом индивидуальных особенностей пациентов, создают условия для обоснования ампутаций конечностей по функционально-косметическим показаниям.
Таким образом, говоря о показаниях к ампутациям, можно утверждать, что их перечень, в сущности, остается без изменений уже многие десятилетия. Можно лишь говорить об изменениях доли в структуре ампутаций отдельных ее категорий.
При наличии токсико-резорбтивной лихорадки применяют капельное внутривенное введение жидкостей для детоксикации, антибиотикотерапию. Обрабатывая рану на перевязках, необходимо стремиться перевести влажный очаговый некроз в сухой, дожидаясь ограничения процесса, осуществляя затем этапные некрэктомии. После очищения раны, снятия острых воспалительных явлений, заполнения раны грануляциями осуществляют дерматомную или местную кожную пластику дефекта покровов.
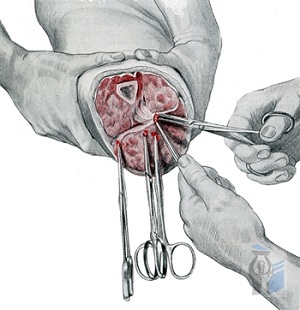
При длительном течении нагноительного процесса в ране возможно возникновение краевого концевого остеомиелита с формированием свищевого хода. Этому может способствовать наличие плохо кровоснабжаемых и некротических тканей, свободных осколков костей после обработки опила. Профилактикой остеонекроза, концевого остеомиелита является правильная обработка костной культи, бережное отношение к надкостнице и костному мозгу при ампутации конечности.
Довольно частым осложнением ампутации конечности является возникновение лигатурных свищей, причиной которых чаще всего служит использование для гемостаза нитей из нерассасывающегося материала. Свищи открываются через послеоперационный рубец или в других участках культи и. как правило, осложняют протезирование. Нагноившиеся нити отходят через свищи самопроизвольно или их удаляют кровоостанавливающими зажимами при перевязках через свищ. Глубоко расположенные нити иногда длительно не отходят, и их приходится удалять хирургическим путем после предварительной фистулографии и прокрашивания свищевого хода бриллиантовым зеленым. Профилактикой лигатурных свищей является применение для гемостаза кетгутовых нитей.
Кроме нитей из нерассасывающегося материала, в мягких тканях культи в качестве инородного тела могут находиться марлевые шарики, а чаще всего дренажные трубки, не фиксированные к коже. После операции формируется свищ с сукровичным или гнойным отделяемым из раны. Зондирование свища, данные рентгено- и фистулографии помогают установить правильный диагноз. Поверхностно-расположенные дренажи и марлевые шарики, турунды удаляют при перевязках через свищ или после иссечения свища. Профилактикой таких осложнений является правильная организация хирургической операции, фиксация дренажей и своевременное их удаление.
После костно-пластических операций по Пирогову, Биру, Гритти-Шимановскому нередко наблюдается смещение пяточного бугра, костного трансплантата, надколенника. Возникает деформация культи, болезненная подвижность трансплантата, потеря концевой опорности. Через несколько недель трансплантат фиксируется к опилу фиброзной тканью, болевой синдром уменьшается и больному назначают протез. Однако протезирование представляет большие трудности вследствие деформации, а также необходимости разгрузить болезненную дистальную часть длинной культи голени или бедра.
Как правило, таким больным в дальнейшем предстоит реконструкция культи – мобилизация трансплантата, освежение костных опилов и фиксация его спицами или аппаратом Илизарова в корригированном положении. Профилактикой этих осложнений является ограничение показаний к костно-пластическим ампутациям при острой травме. При определенных условиях костно-пластические операции можно выполнять в два этапа. Первым этапом типичными разрезами вскрывают голеностопный или коленный сустав, выкраивают подошвенный лоскут с бугром пяточной кости или передний лоскут с включением в него надколенника, выполняют вычленение в голеностопном или коленном суставе, откидывают лоскут вверх и фиксируют в таком положении повязкой. Через 2-3 недели, когда минует опасность инфекционных осложнений, отпиливают берцовые кости надлодыжечно, а бедренную – над мыщелками, освежают опилы пяточного бугра и спиливают хрящевую поверхность надколенника, прикладывают их к опилу и фиксируют костными швами или спицами, накладывают глухие швы на рану.
Ошибки при ампутации конечностей. К основным ошибкам следует отнести:
-
выжидательную тактику при тяжелых размозжениях голени и бедра, если попытки добиться неоперативными методами улучшения состояния пострадавшего оказались безуспешными, особенно в тех случаях, когда размозжение конечности доминирует по тяжести среди других повреждений; ампутация конечности в срочном порядке является при этом эффективным противошоковым мероприятием;
-
выполнение ампутации в срочном порядке при невосполненной кровопотере;
-
выполнение весьма травматичных сберегательных операций при плохом или сомнительном прогнозе для оперативного лечения;
-
стремление зашить рану наглухо при отсутствии показаний к наложению глухого шва.
В послеоперационном периоде можно выделить следующие ошибки:
-
недостаточный объем трансфузионной терапии в раннем периоде травматической болезни при обширных ранах после усечений бедра или голени;
-
преждевременное удаление дренажей при наличии значительного отделяемого из раны;
-
недостаточное раскрытие и дренирование раны;
-
отказ или необоснованные отсрочки кожно-пластических операций при гранулирующих ранах на поверхности культи;
-
перевод больных на амбулаторное лечение с незажившей раной культи, лигатурными свищами и наличием значительного отека тканей; больных длительно безрезультатно лечат амбулаторно и они повторно поступают в другие хирургические отделения.
Сбережение конечности или части ее нередко сопряжено с известным риском для жизни больного, а конечность при этом оказывается функционально полезной только в результате повторных реконструктивных операций и длительного стационарного лечения. Поэтому у пожилых пациентов с тяжелыми сопутствующими заболеваниями необходимо стремиться произвести ампутацию так, чтобы избежать в последующем реампутации.
О реплантации конечностей
Успехи реконструктивно-восстановительной хирургии, казалось бы, вплотную приблизили возможность реимплантации оторванных сегментов конечностей. Популярность этой идеи очень велика, и об удачных исходах подобных операций охотно сообщают не только в специальных изданиях, но и в различных средствах массовой информации. В то же время и по сей день реплантация оторванной части конечности – операция, неизбежно сопровождающаяся высоким риском и опасностью многочисленных осложнений.
В развитых странах созданы специальные медицинские центры, где имеются условия для проведения подобных операций с применением современных технологий, например микрохирургической техники.
Трудно предполагать, как в перспективе будет развиваться это правление восстановительной хирургии, но сегодня важно объективно оценить уже накопленный опыт. К сожалению, опыт и отдаленные результаты реплантации крупных сегментов конечностей позволяют сделать далеко не однозначные выводы.
Таким образом, получены весьма благоприятные результаты реплантации оторванных пальцев кистей. При отрывах кисти и в пределах предплечья сообщения о благоприятных результатах реабилитации встречаются значительно реже. Практически отсутствуют сообщения о функциональных результатах реимплантации руки, оторванной выше уровня локтевого сустава.
Достаточно обратиться к перечню возможных осложнений, сопровождающих реплантацию крупных сегментов: укорочение руки, несоосность в суставах, атрофия тканей, полный или частичный паралич мышц, деформации и контрактуры, полное или частичное отсутствие чувствительности, в том числе суставно-мышечного чувства, боли, трофические расстройства и т. п.
Даже при современном комплексном лечении устранение всевозможных расстройств и осложнений, возникающих после реплантации, создает множество предпосылок к тому, что пациенты, спустя некоторое время, категорически настаивают на удалении бесполезной в функциональном отношении и уродливой конечности.
Иллюстрацией этому может послужить следующее наблюдение.
В возрасте 7 лет пациент пострадал при железнодорожной аварии. По поводу отрыва обеих голеней была произведена ампутация в верхней трети левой голени, сегмент правой конечности реплантирован. Многие последующие годы в различных клиниках страны предпринимались попытки за счет реконструктивных операции восстановить способность больного к самостоятельному передвижению. Методом дистракции устранены укорочение и несоосность суставов. Делались многочисленные попытки восстановить активные и пассивные движения в коленном суставе реплантированной конечности, производили операции на периферических нервах, на околосуставных тканях.
Через 13 лет больной заявил о твердом намерении удалить реплантированную ногу, так как на опорной поверхности стопы сформировались длительно не заживающие трофические язвы, осложненные остеомиелитом пяточной кости. Больной передвигается на коляске. Социальное положение тяжелое, школьное образование не завершено, средств к существованию нет.
Сложившийся стереотип жизни при постоянном возврате на лечение в стационарах привел к проблемам с психикой. Чувствительность покровов конечности отсутствует, нога является постоянным источником болей и инфекционных осложнений.
По просьбе больного выполнена ампутация правой голени с перемещением подошвенной кожи на опорную поверхность культи. Изготовлены протезы обеих голеней, и больной впервые за многие годы стал самостоятельно передвигаться.
Таким образом, реплантация крупных сегментов, особенно нижней конечности, по-прежнему остается сложной проблемой, решение которой еще впереди.
Как альтернативу этой идеи, мы предлагаем при отрывах нижних конечностей и благоприятных условиях для реплантации использовать возможность реплантировать пяточно-подошвенный комплекс.
При этом опасность и сложность операции невелика, а опороспособность культи и ее удлинение играют важную роль в итогах реабилитации.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии