Трехпредсердное сердце. Особенности.
Типичное трехпредсердное сердце представляет собой редкий ВПС, при котором легочные вены впадают в задневерхнюю дополнительную камеру левого предсердия, отделенную от передненижней собственно полости левого предсердия диафрагмой, в которой имеется одно или несколько рестриктивных отверстий. Нижняя полость левого предсердия сообщается с левым ушком и митральным клапаном. Частота порока составляет 0,1-0,4% всех ВПС, при этом у лиц мужского пола он встречается в 1,5 раза чаще, чем у лиц женского пола. Порок не передается по наследству, и случаи семейной заболеваемости не описаны.
Существует некоторая неопределенность в обозначении порока, так как крайне редкая аномалия, при которой имеется перегородка в полости правого предсердия, также носит название «трехпредсердное сердце», при этом на уровне предсердий также имеется три полости. С точки зрения эмбриологии данная патология имеет совершенно другое происхождение. Причиной ее образования является персистенция правого венозного синуса на 3-й неделе эмбрионального развития. Поэтому для более точного обозначения порока, стоит добавить уточнение «левое». На практике такое полное название используется редко. В том случае, когда имеется разделение правого предсердия на две полости за счет персистенции евстахиевой заслонки, в названии порока обязательно присутствует указание: «правое».
Трехпредсердное сердце впервые описано Church в 1968 г. Используемое ныне название порока появилось в литературе в 1905 г. Первые хирургические вмешательства были выполнены Vineberg и Gialloreto, Lewis и соавторами в 1956 г.
Эмбриогенез
Наиболее широко принятой гипотезой эмбриогенеза трехпредсердного сердца является нарушение механизма инкорпорации общей легочной вены в левое предсердие. Однако некоторые варианты порока не согласуются с этой гипотезой.
Классификация
Современная классификация включает множество описанных вариантов трехпредсердного сердца.
Дополнительная камера предсердия, принимающая все легочные вены и сообщающаяся с левым предсердием
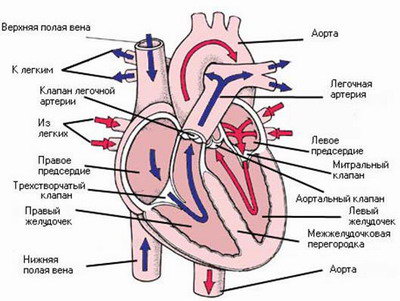
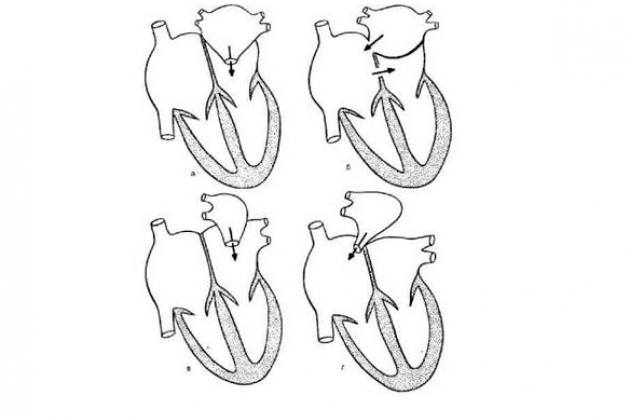
При этой классической форме трехпредсердного сердца дополнительное проксимальное левое предсердие принимает все легочные вены и через отверстие в его стенке сообщается с дистальным левым предсердием, имеющим связь с митральным клапаном. Диаметр отверстия варьирует от 3 мм до 1 см. Возможно наличие нескольких отверстий. Перегородка, разделяющая оба предсердия, содержит мышечные волокна и иногда кальцифицирована. Истинное левое предсердие сообщается с ушком и почти во всех случаях отделено от правого предсердия перегородкой с клапаном овального окна. За редким исключением межпредсердного сообщения нет. Обычно наблюдаются гипертрофия и дилатация правого желудочка и в 25% случаев – правого предсердия. В редких случаях дополнительная камера предсердия сообщается через дефект с правым предсердием. Дефект разгружает дополнительную камеру и является причиной лево-правого шунта на предсердном уровне. Встречается также непрямое сообщение между дополнительным левым предсердием и правым предсердием через аномальную вертикальную вену.
Дополнительная камера может иметь форму ветряного рукава, шаровидную или тубулярную форму.
Данный вариант порока с анатомической и гемодинамической точки зрения напоминает надклапанное сужение митрального отверстия в виде диафрагмы, расположенной непосредственно выше клапанного кольца. Однако, как правило, данный порок сопровождается другими аномалиями левой половины сердца:
-
парашютообразным митральным клапаном;
-
коарктацией аорты;
-
подклапанным сужением аорты.
Дополнительная камера предсердия, принимающая все легочные вены и не сообщающаяся с левым предсердием
При этом варианте перегородка, отделяющая дополнительную предсердную камеру от левого предсердия, интактна и препятствует прямому току крови из легочных вен в левое предсердие. Между дополнительной камерой и правым предсердием имеется отверстие, а также ДМПП или открытое овальное окно. Венозная кровь из легких поступает в дополнительную камеру, затем в правое и далее в левое предсердие. Гемодинамика соответствует интракардиальному ТАДЛВ.
При другом варианте дополнительная предсердная камера, принимающая легочные вены, полностью разобщена с истинным левым предсердием. Венозная кровь из легких поступает в дополнительное предсердие и далее через общую легочную вертикальную и нижнюю полую вены попадает в правое предсердие и через овальное окно или ДМПП – в левое предсердие.
Субтотальное трехпредсердное сердце
Дополнительная предсердная камера принимает не все легочные вены и сообщается с левым предсердием. Вены от одного легкого дренируются в малую дополнительную камеру, которая сообщается с истинным левым предсердием через узкое отверстие. Остальные легочные вены нормально связаны с левым предсердием или аномально – с системными венами.
При третьем варианте дополнительная камера, принимающая часть легочных вен, сообщается с правым предсердием через узкое отверстие. Остальные легочные вены дренируются нормально в левое предсердие.
Микроструктура легких
При обструкции легочного венозного возврата отмечаются различная степень отека легких и внутриальвеолярные кровоизлияния. Медиальный слой стенки легочных вен гипертрофирован, лимфатические каналы расширены. Мышечный слой легочных артерий также гипертрофирован, при тяжелой венозной обструкции обнаруживается пролиферация интимы и даже некротический артериолит.
Сопутствующие пороки
В 70-80% случаев трехпредсердное сердце сопровождается ДМПП, который может открываться как в верхнюю, так и в нижнюю камеру, что отражается на характере дренажа легочных вен и симптоматике порока. Более чем у 75% больных порок сочетается с другими внутрисердечными аномалиями:
-
тотальным и частичным дренажом легочных вен;
-
добавочной левой верхней полой веной;
-
АВСД;
-
ОАП;
-
ДМЖП.
Реже встречается сочетание с тетрадой Фалло, митральным стенозом или атрезией, отхождением обоих магистральных сосудов от правого желудочка, коарктацией аорты, аномалией Эбштейна, атрезией аорты, полной или корригированной ТМА. Трехпредсердное сердце иногда встречалось у больных с юкстапозицией предсердных ушек.
Гемодинамика
Патофизиология трехпредсердного сердца соответствует таковой при ТАДЛВ. В случаях, когда нет альтернативных путей для крови из легочных вен, узкое отверстие в мембране, разделяющее дополнительную камеру и левое предсердие, является причиной легочной венозной обструкции.
У пациентов с субтотальным трехпредсердным сердцем обструкция венозного оттока имеет место только в одном легком. В результате рефлекторного спазма артерий поврежденного легкого кровоток в нем уменьшается. Однако здоровое легкое способно принять увеличенный приток крови без повышения давления в легочной артерии.
Шунтирование крови слева направо через ДМПП, расположенный в верхнем отделе левого предсердия, приводит к повышенному кровенаполнению легких и развитию сердечной недостаточности, обусловленной снижением преднагрузки левого желудочка и синдромом малого сердечного выброса.
В свою очередь шунтирование крови справа налево через ДМПП, расположенный в нижнем отделе левого предсердия, приводит к некоторому снижению сатурации артериальной крови.
Клиника и диагностика
Время появления и характер симптомов классического трехпредсердного сердца зависят от степени обструкции легочного венозного возврата и сопутствующих пороков сердца. В изолированном виде порок редко проявляется у новорожденных. У грудных детей порок определяется по признакам легочной венозной обструкции, а уточненный диагноз ставят по данным ЭхоКГ и ангиокардиографии. Однако у многих пациентов при отсутствии обструкции порок остается бессимптомными до 2-го – 3-го десятилетия жизни. Описаны случаи выявления этого порока у пациентов после 70 лет. Типичными признаками заболевания являются одышка, частые респираторные инфекции и пневмонии, которые приписывают первичным заболеваниям легких.
Наиболее характерными признаками легочной гипертензии являются сердечный горб, вызванный активностью правого желудочка, усиленный легочный компонент ІІ тона, систолический щелчок выброса. Обычно выслушивается мягкий, дующий систолический шум вдоль левого края грудины. Реже отмечается диастолический или непрерывный шум на верхушке. Часто наблюдаются признаки правожелудочковой недостаточности и хрипы в легких.
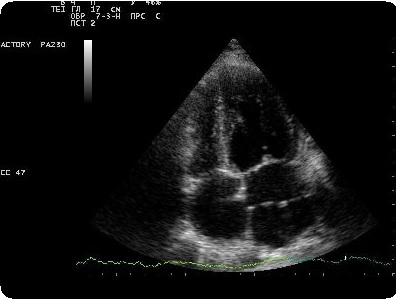
Эхокардиография
Две аномалии – трехпредсердное сердце и надклапанное стенозирующее кольцо левого предсердия – создают препятствие легочному венозному возврату благодаря мембране, разделяющей полость предсердия. В обоих случаях мембрана видна как линейное или изогнутое образование выше митрального клапана. Она может быть в виде ветряного рукава, спускающегося к митральному клапану во время диастолы. Движение и вид митрального клапана нормальные. Ушко левого предсердия и овальное окно расположены дистальнее мембраны при трехпредсердном сердце, а легочные вены впадают в проксимальную камеру. В противоположность этому, при надклпанном стенозирующем кольце мембрана приращена к митральному клапану, в диастолу движется от клапана, а ушко левого предсердия и овальное окно расположены проксимальнее мембраны. Во время диастолы митральный клапан куполообразно вдается в левый желудочек, а экскурсия задней створки снижена.
Доплер-исследование мембраны левого предсердия обнаруживает турбулентный диастолический ток, имитирующий митральный стеноз.
Электрокардиография
Характерны признаки систолической перегрузки правого желудочка. Гипертрофия правого предсердия проявляется высокими заостренными зубцами Р. В некоторых случаях обнаруживаются широкие зазубренные Р-волны вследствие наличия дилатированной добавочной предсердной камеры.
Рентгенография
Рентгенограмма грудной клетки отражает обструкцию легочного венозного возврата. От корня легких веерообразно расходится тонкий диффузный сетчатый рисунок. Правый желудочек и легочный ствол расширены. Имеются признаки дилатации левого предсердия в виде двойной плотности по правому краю сердечной тени, создаваемой расширенной дополнительной камерой предсердия.
Катетеризация сердца
Давление в легочной артерии обычно повышено, при исследовании газов крови определяется шунт слева направо. Легочная гипертензия обусловлена либо первичным повышением сопротивления легочных сосудов, либо нарушением оттока из легочных вен. Давление в заклиненных легочных артериях повышено, а в левом предсердии нормальное.
Трехпредсердное сердце можно обнаружить при селективной артериографии. Прохождение контрастного вещества замедлено. После заполнения легочных вен можно увидеть дополнительную камеру левого предсердия. Отмечается задержка контрастного вещества в этой камере. В отдельных случаях можно идентифицировать внутрипредсердную диафрагму в виде линейного или конусовидного дефекта заполнения между дополнительной камерой и истинным левым предсердием. Дополнительная предсердная камера, в отличие от нормального левого предсердия, остается заполненной в течение некоторого времени, и размеры ее не меняются со сменой фаз сокращения сердца.
Дифференциальный диагноз
Диагноз зависит от возраста пациента. У младенцев и маленьких детей данный порок выделяют среди аномалий, которые создают обструкцию легочного венозного возврата. У взрослых трехпредсердное сердце следует отличать от ревматического митрального стеноза, опухоли или тромбоза левого предсердия. При трехпредсердном сердце в половине случаев выслушивается митральный диастолический шум, но без типичного нарастающего пресистолического усиления, щелчка открытия и широкого зазубренного зубца Р, характерных для митрального стеноза. Мерцательная аритмия, часто встречающаяся при митральном стенозе, менее характерна для трехпредсердного сердца.
Естественное течение
Прогноз трехпредсердного сердца зависит от размера отверстия в мембране. Если диаметр отверстия менее 3 мм, средняя продолжительность жизни составляет всего 3,5 мес., если больше 3 мм – 16 лет. Средняя летальность среди не оперированных детей на первом году жизни достигает 70%.
Хирургическое лечение
Показания к операции
Лечение порока исключительно оперативное. При наличии отека легких или недостаточности правого желудочка хирургическое вмешательство предпринимают как можно раньше. При диагностировании порока в раннем периоде новорожденности показано хирургическое вмешательство по неотложным показаниям, так как отсрочка операции непременно приводит к смерти ребенка. Единственным основанием для кратковременной отсрочки операции является состояние ребенка, требующее стабилизации и улучшения с применением методов интенсивной терапии при таких проявлениях порока, как отек легких и недостаточность обоих желудочков. К сожалению, в этом случае терапевтические мероприятия очень редко дают положительный результат.
Отсутствует ясность в вопросе о показаниях к операции у пациентов с бессимптомным течением, когда мембрана не оказывает существенного сопротивления оттоку легочной венозной крови. Имеется множество сообщений о людях, переживших шестой, седьмой и восьмой десяток жизни, пока был поставлен диагноз трехпредсердного сердца. Среди 4000 чреспищеводных эхокардиографий у взрослых, выполненных в одном лечебном учреждении, обструктивные и необструктивные формы трехпредсердного сердца были обнаружены у 7 пациентов. Первым признаком ранее бессимптомного трехпредсердного сердца может быть острый приступ мерцательной аритмии, тромбоэмболия или описанный отек легких после кесарева сечения. Эти эпизоды инспирировали идею измерять градиент давления между камерами левого предсердия при допплер-ЭхоКГ во время инотропной стимуляции и водной нагрузки у людей, занимающихся спортом, и у женщин, планирующих беременность.
В литературе имеются единичные сообщения о применении ножевой септэктомии или баллонной дилатации для расширения сообщения между верхней и нижней камерами левого предсердия, хотя хирургическое вмешательство остается операцией выбора.
Техника операции
Хирургическая коррекция осуществляется в условиях искусственного кровообращения. Дополнительная камера предсердия обычно расширена, поэтому удобным доступом является рассечение ее правой стенки. Общая камера легочных вен может не быть расширенной вправо, а правое предсердие увеличено вследствие большого лево-правого сброса крови из общей камеры легочных вен прямо в правое предсердие. У маленьких детей предпочтительным доступом является чресправопредсердный, у старших – левопредсердный. В младенческом возрасте можно использовать гипотермическую остановку кровообращения, у старших детей проводят обычную перфузию с умеренной гипотермией.
Доступ через правое предсердие
Наилучшая визуализация порока у новорожденных и грудных детей возможна при доступе через правое предсердие. Этот доступ используют также у пациентов более старшего возраста, когда общая камера легочных вен открывается в правое предсердие. После атриотомии рассекают межпредсердную перегородку вниз и вверх от овального окна для улучшения экспозиции камеры легочных вен. Идентифицируют диафрагму, разделяющую полость левого предсердия, и иссекают ее в максимально допустимых пределах. Отверстие в межпредсердной перегородке закрывают заплатой из перикарда.
Доступ через боковую стенку дополнительного левого предсердия
Общую камеру легочных вен открывают вертикальным разрезом кпереди от правых легочных вен. По наличию всех устий легочных вен убеждаются, что открыта дополнительная камера. Обследуют диафрагму и находят в ней стенозирующее отверстие. Производят предварительный разрез диафрагмы для улучшения обзора дистальной полости и обнаружения митрального клапана. Определяют расположение межпредсердной перегородки с помощью введенного в правое предсердие изогнутого зажима, которым выпячивают перегородку в сторону левого предсердия или общей камеры легочных вен. Максимально иссекают общую стенку между проксимальной и дистальной камерами, создавая широкое сообщение.
Хирургическая резекция мембраны, разделяющей добавочную и основную камеры левого предсердия, сопровождается низкой непосредственной летальностью и отличными отдаленными результатами при отсутствии сложных дополнительных пороков или тяжелой клинической нестабильности во время вмешательства. В раннем историческом периоде выполнения такой операции летальность была достаточно высокой. В новую хирургическую эру результаты благоприятны лишь при удовлетворительном состоянии пациентов к моменту вмешательства. Salomone и соавторы сообщили о результатах лечения 15 пациентов, оперированных с 1973 по 1988 гг. Умерли 3 детей в возрасте менее 3 мес. До операции они находились в критическом состоянии. Остальные 12 выживших пациентов в отдаленном периоде относились к I функциональному классу NYHA. Rodefeld и соавторы наблюдали и оперировали 12 пациентов между 1979 и 1989 гг. Один пациент умер после диагностической катетеризации, 2 – в послеоперационный период в связи с сопутствующими тяжелыми пороками сердца. Таким образом, хирургическая летальность составила 17%, а общая – 25%. У 9 выживших детей состояние в отдаленном периоде хорошее. Freedom и соавторы сообщили о хирургических исходах у 29 больных. Летальных исходов в госпитальном и в отдаленном периоде в сроки до 19 лет не было в группе пациентов без тяжелых сопутствующих пороков.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии