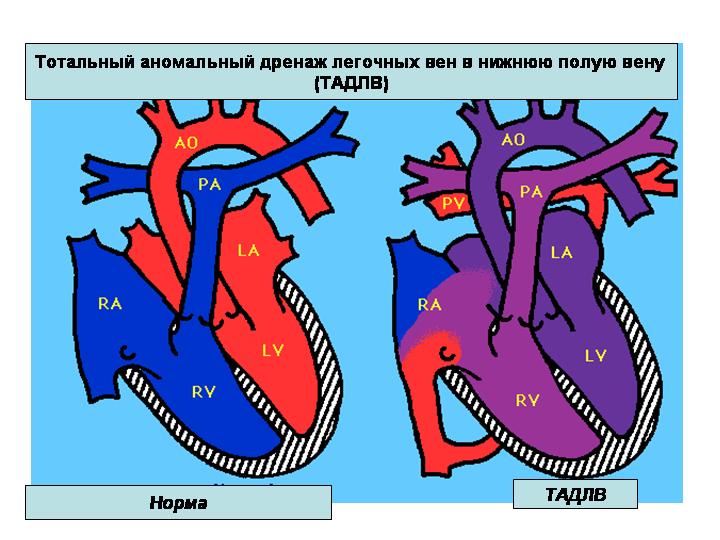
Тотальный аномальный дренаж легочных вен (ТАДЛВ)
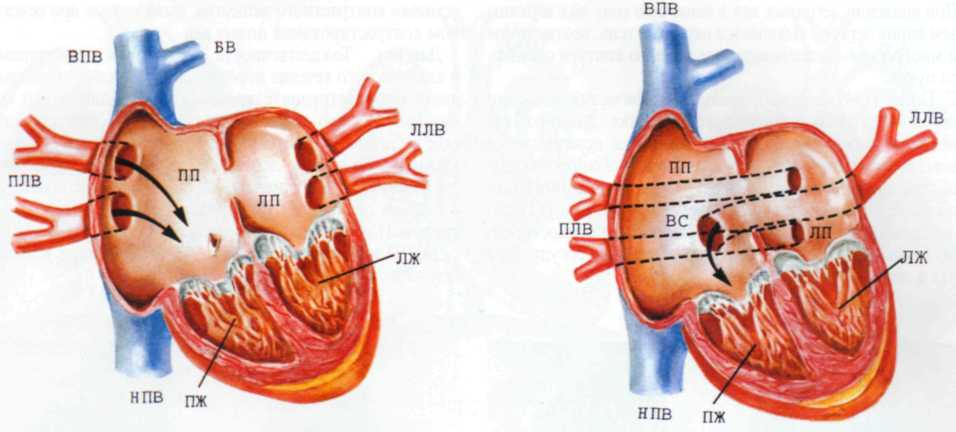
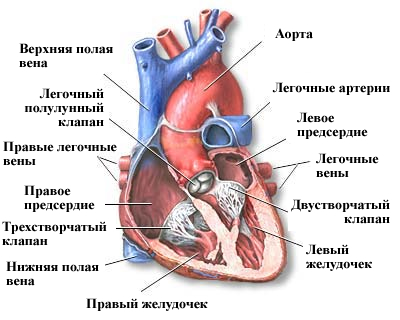
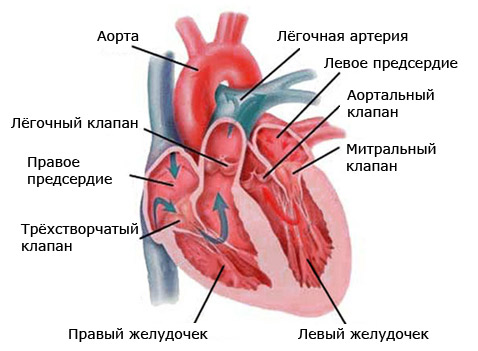
Тотальный аномальный дренаж легочных вен – порок, при котором отсутствует прямая связь легочных вен с левым предсердием. Легочные вены аномально дренируются в правое предсердие или его притоки. Почти у всех пациентов имеется открытое овальное окно или ДМПП.
ТАДЛВ впервые описан Wilson в 1798 г. В 1951 г. Muller выполнил первую успешную операцию. Она носила паллиативный характер. Без применения технологии открытого сердца был наложен анастомоз между коллектором легочных вен и левым ушком. В 1956 г. Lewis, Varco и соавторы сообщили об успешной коррекции порока в условиях созданной поверхностным охлаждением умеренной гипотермии и временной окклюзии венозного притока в сердце. В том же году Burroughs и Kirklin выполнили коррекцию порока в условиях ИК. Опыт последующих лет показал, что летальность у младенцев была значительно выше, чем у старших детей. Со временем в литературе стали появляться сообщения об успехе операций у тяжелых больных с обструктивным типом ТАДЛВ. Улучшение результатов было связано с внедрением гипотермической перфузии с уменьшенным объемом кровотока и остановкой кровообращения.
Частота встречаемости ТАДЛВ, по данным разных исследований, варьирует от 0,83 до 2,8%.
Морфогенез
Связь образования ТАДЛВ с известными внешними тератогенными агентами четко не установлена, хотя вероятной причиной может быть воздействие свинца, красок, растворителей и пестицидов. Генетическая природа ТАДЛВ не выявлена, однако не исключается моногенный тип наследования в связи с множеством сообщений о семейных случаях среди однокровных братьев и сестер. Ген этой семейной формы ТАДЛВ связан с хромосомой 4q13-q12. В той же области обнаружен ген рецептора сосудистого эндотелиального фактора роста, с которым связывают семейную и, вероятно, спорадическую форму ТАДЛВ.
ТАДЛВ сочетается с рядом врожденных синдромов – аспленией, полиспленией, синдромом кошачьих глаз. При синдроме кошачьих глаз у 50% больных встречаются такие ВПС, как ТАДЛВ, тетрада Фалло, ДМЖП, АТК.
Анатомия
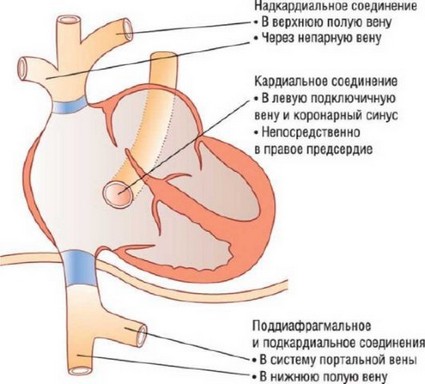
Согласно клинической классификации Darling и соавторов, в зависимости от уровня дренажа порок представлен четырьмя вариантами:
-
Супракардиальным. Составляет 50% всех ТАДЛВ. Общий коллектор легочных вен, расположенный позади левого предсердия, дренируется в ПВПВ через левую вертикальную и левую безымянную вены.
-
Интракардиальным. Отмечается у 20% больных с ТАДЛВ. Общий коллектор легочных вен дренируется в коронарный синус или они раздельно четырьмя устьями впадают в правое предсердие.
-
Инфракардиальным. Встречается в 20% случаев. Общий коллектор легочных вен дренируется в воротную вену, венозный проток, печеночную вену и в НПВ. Общая легочная вена через вертикальную вену, которая прободает диафрагму в области пищеводного отверстия, соединяется с воротными венами и НПВ через венозный проток или печеночные синусоиды.
-
Смешанным. Встречается у 10% больных. Этот тип представляет собой комбинацию предшествующих вариантов.
Жизнь больного возможна только при наличии сопутствующего ДМПП или открытого овального окна, которые являются неотъемлемой частью порока. По той же причине персистирующий открытый артериальный проток у маленьких детей не является осложняющей аномалией.
Вне зависимости от места аномального соединения легочных вен сердце у больных с ТАДЛВ имеет общие анатомические признаки: дилатацию и гипертрофию правого желудочка и правого предсердия, дилатацию легочной артерии. Левая половина сердца относительно неразвита, особенно левое предсердие. Объем его уменьшен до 50% от нормы.
Соединение с правым предсердием
Место соединения обычно находится в нижнезадней части правого предсердия. В правое предсердие дренируется общая легочная вена или раздельно две, три или четыре легочные вены. Сужение аномальных соединений легочных вен встречается редко. Сопутствующие пороки сердца отмечаются часто.
Соединение с правой общей кардинальной системой
Легочные вены с обеих сторон формируют общий коллектор, расположенный позади левого предсердия. От правой части этого коллектора отходит единый венозный ствол, который поднимается вверх, проходит спереди корня правого легкого и впадает сзади в ВПВ. В редких случаях он соединяется с v.azygos. Отечественные хирурги встретились с таким вариантом ТАДЛВ у одного больного. Точный диагноз до операции не был поставлен. При наружном и интракардиальном исследовании не было обнаружено место соединения коллектора с правыми отделами сердца, несмотря на то, что ВПВ была значительно расширена. После создания соустья между коллектором легочных вен и левым предсердием и отлучения от ИК, сердечный выброс был сниженным, что проявлялось артериальной гипотензией. При пробном кратковременном пережатии ВПВ у места ее впадения в правое предсердие артериальное давление адекватно поднималось. Стало ясно, что имеется утечка крови по короткому пути из левого предсердия в ВПВ. Была выделена задняя стенка ВПВ на всем протяжении и обнаружена расширенная непарная вена. После ее перевязки восстановилась нормальная гемодинамика.
Соединение с левой общей кардинальной системой
-
Левая безымянная вена.
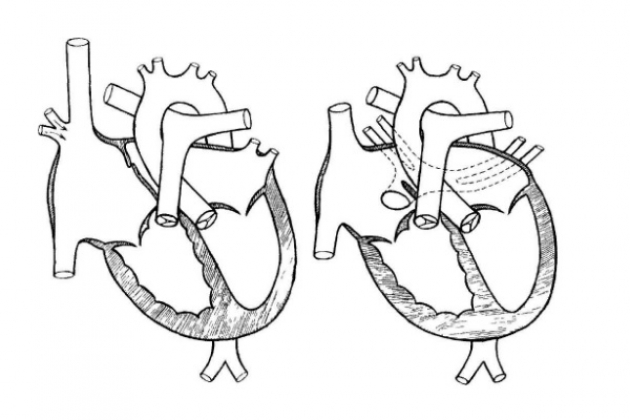
При этом, наиболее часто встречающемся, варианте ТАДЛВ легочные вены с обеих сторон формируют общий коллектор позади левого предсердия. Вертикальная вена, отходящая от левой части коллектора, обычно проходит впереди левой легочной артерии и главного бронха, поднимается в верхнее средостение, проходит спереди дуги аорты и соединяется с левой безымянной веной проксимальнее места слияния левой яремной и подключичной вен. Левая безымянная вена нормально сливается с ВПВ. Реже вертикальная вена проходит между левой легочной артерией и левым главным бронхом. Эти структуры сдавливают ее снаружи, вызывая обструкцию легочного венозного оттока. Венозный ствол, соединяющий коллектор с левой безымянной веной, называют персистирующей левой верхней полой веной, или аномальной вертикальной веной.
Сосуд, соединяющий коллектор легочных вен непосредственно с ВПВ в обход безымянной вены, проходит между правой легочной артерией и трахеей и сдавливается ними. Одним из вариантов обструкции вертикальной вены является дискретное или диффузное ее сужение.
-
Коронарный синус.
Аномальный венозный путь проходит внутри перикарда. Легочные вены сливаются с общим стволом, который соединятся с коронарным синусом в области атриовентрикулярной борозды. Коронарный синус далее следует нормальным путем в правое предсердие, и отверстие, как обычно, расположено между НПВ и трехстворчатым клапаном. Вены сердца нормально дренируются в коронарный синус. Последний покрыт волокнами левого предсердия. Коронарный синус имеет общую стенку с левым предсердием почти по всей его длине. В месте соединения общей легочной вены с коронарным синусом или внутри него могут быть сужения.
Соединение с пупочно-вителлиновой системой
Дистальное место соединения расположено ниже диафрагмы. Легочные вены с обеих сторон формируют общий коллектор позади левого предсердия. Общий венозный ствол отходит от средней части коллектора, опускается кпереди к пищеводу и пенетрирует диафрагму через пищеводное отверстие. Чаще всего аномальная вена соединяется с портальной веной в месте слияния селезеночной и верхней мезентериальной вен. Реже аномальный ствол соединяется с венозным протоком, с одной из печеночных вен или непосредственно с нижней полой веной. При этом типе ТАДЛВ обычно имеет место обструкция легочного венозного возврата.
Места анатомической обструкции легочного венозного дренажа
У многих больных с супра- и интракардиальным типами ТАДЛВ и у большинства больных с инфракардиальным типом имеется легочная гипертензия, обусловленная обструкцией легочного венозного возврата в виде сужения устьев легочных вен, отверстия коллектора или внешнего давления на аномальную вену. Наличие обструкции в аномальном легочном венозном канале оказывает решающее влияние на состояние гемодинамики и клинические проявления.
-
Обструкция на уровне межпредсердной перегородки.
Малое межпредсердное сообщение может оказывать препятствие току крови в левое предсердие и тем самым нарушать отток крови из легочных вен. Продолжительность жизни пациентов с ТАДЛВ, очевидно, связана с размером ДМПП. Больные с большими дефектами живут дольше, чем пациенты с рестриктивными межпредсердными сообщениями.
Сужение легочных вен и их устьев особенно часто встречается при предсердном изомеризме. При гистологическом исследовании обнаруживаются утолщение медии и адвентиции, а также пролиферация интимы.
-
Обструкция аномальных венозных путей.
Одной из причин обструкции является наружное давление. Так, при супракардиальном ТАДЛВ вертикальная вена может проходить позади левой легочной артерии и сдавливаться в узком пространстве между бронхом, легочной артерией и открытым артериальным протоком или связкой. Она может сдавливаться между правой легочной артерией и трахеей. Встречается также внутреннее сужение при типичном прохождении вертикальной вены спереди от левой легочной артерии. При инфракардиальном ТАДЛВ сдавление вертикальной вены происходит в пищеводном отверстии. В случаях, когда вертикальная вена соединяется с венозным протоком, при его естественном сужении нарушается отток крови из легочных вен. Наконец, когда аномальная вена соединяется с портальной веной или с одним из ее притоков, печеночные синусоиды сдавливают легочный венозный канал, создавая препятствие легочному венозному возврату.
Атрезия общей легочной вены
Редко встречается атрезия общей легочной вены, которая представляет собой слияние всех легочных вен, не имеющее связи с сердцем или с системными венами. Короткая продолжительность жизни возможна благодаря небольшим связям между бронхиальными и легочными венами. При этой патологии выражена дилатация легочных лимфатических сосудов. Атрезия общей легочной вены является наиболее тяжелой формой обструктивного ТАДЛВ, которая проявляется тяжелым отеком легких и резким цианозом сразу после рождения. Диагноз устанавливают с помощью ЭхоКГ и ангиографии. Хирургическое вмешательство успешно только в исключительных случаях. Перед операцией и после нее применяют ЭКМО, пока не улучшится состояние легких.
Сопутствующие пороки сердца
ТАДЛВ сочетается со многими ВПС, особенно часто у больных с предсердно-абдоминальной гетеротаксией:
-
тетрадой Фалло;
-
тетрадой с отсутствующим клапаном легочной артерии;
-
перерывом дуги аорты;
-
коарктацией аорты;
-
единственным желудочком;
-
корригированной и полной транспозицией магистральных сосудов;
-
ДМЖП;
-
АВСД;
-
желудочком с двумя выходами;
-
синдромом гипоплазии левых отделов сердца;
-
ОАС;
-
синдромом турецкой сабли.
Микроструктура легких
Гистологическая картина зависит от наличия или отсутствия легочной венозной обструкции. При отсутствии обструкции в мышечных артериях и артериолах имеется выраженная гипертрофия медиального слоя. Разрастание интимы редко отмечается у младенцев, но обычно наблюдается у старших детей и взрослых.
Для ТАДЛВ с обструкцией характерна медиальная гипертрофия в стенках аномальных венозных каналов, внелегочных венах и мелких венах легких. Было показано, что стенки легочных артерий и вен при аномальном дренаже значительно толще, чем в норме и при ДМЖП и легочной гипертензии. Утолщение медиального слоя в артериях и венах более выражено при наличии легочной венозной обструкции. Утолщение мышечного слоя в мелких легочных артериях при ТАДЛВ коррелирует с величиной давления в легочной артерии. При одинаковом давлении в легочной артерии утолщение медии всегда выражено в большей степени при ТАДЛВ, чем при ДМЖП. Толщина среднего слоя легочных вен также тесно связана с уровнем легочной артериальной гипертензии у больных с ТАДЛВ. В артериолах обычно имеется пролиферация интимы, часто отмечается некротический артериит.
Межальвеолярные пространства характеризуются отеком и эритроцитарным экстравазатом. Субплевральные и междольковые лимфатические сосуды расширены. Лимфангиэктазия отмечается у 62% пациентов с ТАДЛВ. Она сопровождается интерстициальной эмфиземой, которая является одной из причин послеоперационной смертности.
Гемодинамика
В правое предсердие поступает кровь из обоих кругов кровообращения. Артериальная кровь поступает в правое предсердие из коллектора, в который впадают легочные вены. В предсердии она смешивается с венозной, отсюда через ДМЖП или открытое овальное окно часть крови поступает в левое предсердие и далее в большой круг кровообращения; другая часть направляется в малый круг. Характер кровообращения зависит от распределения смешанной венозной крови между легочным и системным кругами. Кровообращение в первую очередь обусловлено величиной межпредсердного сообщения. Если оно рестриктивное, количество крови, поступающее в левое предсердие, небольшое и системный кровоток уменьшен. Снижение системного кровотока частично компенсируется повышением давления в правом предсердии. Поскольку все системные и легочные вены дренируются в правое предсердие, давление в обоих венозных бассейнах повышено.
При широком открытом овальном окне или ДМПП происходит свободное перемещение крови между двумя предсердиями. В этих условиях распределение смешанной венозной крови определяется соотношением сопротивлений большого и малого кругов кровообращения и растяжимостью желудочков. У больных с обструкцией легочных вен развивается венозная и в связи с этим артериальная легочная гипертензия. При отсутствии инволюции плодной структуры легочных артерий иногда встречается первичная легочная гипертензия.
Для ТАДЛВ характерна перегрузка правых отделов сердца, легочная гипертензия.
ТАДЛВ без венозной обструкции
При рождении распределение кровотока между большим и малым кругами приблизительно одинаково, поскольку сосудистое сопротивление почти равное. В течение первых нескольких недель жизни происходит созревание легочного сосудистого русла, снижение легочного артериального сопротивления и постепенное увеличение объема смешанной венозной крови, поступающей в малый круг. Легочный кровоток в 3-5 раз превышает системный. Системный кровоток при этом нормальный. Поскольку бассейн смешанной венозной крови получает от 3 до 5 частей полностью артериализованной крови на одну часть десатурированной системной венозной крови, насыщение кислородом крови в правом предсердии может превышать 90%. Как правило, кровь в правом предсердии перемешивается хорошо, поэтому сатурация крови в правом желудочке, легочной артерии, левом предсердии, левом желудочке и аорте равна таковой в правом предсердии.
При ТАДЛВ отмечаются дилатация и гипертрофия правого желудочка и дилатация легочной артерии.
Давление в легочной артерии у младенцев варьирует от слабо повышенного до системного. У немногих детей, доживших до юношеского и более старшего возраста, давление в легочной артерии слегка повышено. Со временем в легочных артериолах развиваются гиперторофия медии и пролиферация интимы, поэтому в 3-й и 4-й декадах жизни отмечается более выраженная гипертензия.
ТАДЛВ с легочной венозной обструкцией
Повышенное давление в легочных венозных каналах передается на легочное капиллярное русло. Когда гидростатическое давление в капиллярах превышает осмотическое давление крови, развивается отек легких. Механизмами, направленными на предупреждение отека легких, являются увеличение движения лимфы, альтернативные обходные легочные венозные каналы, снижение проницаемости стенок легочных капилляров и рефлекторный спазм артериол. Последний приводит к снижению легочного кровотока, легочной гипертензии, повышению давления в правом желудочке, гипертрофии и правожелудочковой недостаточности. Снижение объема легочного кровотока приводит к уменьшению доли оксигенированной крови в смешанной венозной крови и снижению сатурации в артериях большого круга кровообращения.
Клиника, диагностика
Клиническое течение ТАДЛВ определяется анатомо-гемодинамическими особенностями порока, в частности:
-
уровнем общелегочного сопротивления;
-
степенью легочной венозной обструкции;
-
размером межпредсердного сообщения;
-
состоянием миокарда правого желудочка;
-
наличием функционирующего боталлова протока.
ТАДЛВ без легочной венозной обструкции
При рождении у этих детей отсутствуют симптомы. Вскоре у половины детей возникают одышка, кашель, трудности кормления, повторяющиеся респираторные инфекции и сердечная недостаточность. У остальных симптоматика появляется к первому году жизни.
Цианоз может появиться в любом возрасте. Вначале цианоз не выражен и усиливается при наличии сердечной недостаточности, а также в результате постепенно развивающихся вторичных изменений легочных сосудов. К первому году жизни умирают 75-85% детей, большинство – в первые 3 мес. Младенцы отстают в физическом развитии, раздражительны, при плаче и нагрузке лицо темнеет. Почти всегда имеют место одышка, частое дыхание и тахикардия. Сердечный горб, преимущественно правосторонний, появляется раньше, чем при изолированном ДМПП.
Аускультативная картина характеризуется наличием множества сердечных тонов. Первый тон громкий и отчетливый, за ним следует тон изгнания. Второй тон широко расщеплен и не изменяется с актами дыхания. Легочный компонент II тона акцентирован. Почти всегда слышен III тон, максимально на верхушке. У старших пациентов почти всегда выслушивается IV сердечный тон.
Сердечные шумы могут изредка отсутствовать. Дрожание не ощущается. На легочной артерии обычно выслушивается мягкий дующий систолический шум. Часто шум хорошо слышен на мечевидном отростке и по нижнему краю грудины слева. Шумы образуются в результате турбулентного потока в легочном выводном тракте и недостаточности трехстворчатого клапана. В половине случаев по левому краю грудины внизу слышен диастолический шум увеличенного кровотока через трехстворчатый клапан. При дренировании коллектора в левую безымянную вену, справа или слева у основания сердца можно услышать продолжительный систолический шум. В отличие от функционального венозного шума, патологический шум не усиливается в диастолу и не изменяется при перемене положения или при нажатии на шейные вены.
При сердечной недостаточности увеличена печень, имеются периферические отеки. У некоторых детей, переживших младенческий возраст, утолщены концевые фаланги пальцев.
-
Электрокардиография.
Типичным признаком является высокая заостренная волна Р во II или в правых отведениях, что отражает увеличение правого предсердия. Электрическая ось отклонена вправо. Всегда наблюдаются признаки гипертрофии правого желудочка, проявляющиеся высоким вольтажом зубцов в правых отведениях и неполной блокадой правой ножки пучка Гиса.
-
Эхокардиография.
Целью ультразвукового исследования ТАДЛВ является подтверждение клинического диагноза и локализация места аномального дренажа. Допплер-исследование может обнаружить наличие обструкции отдельных легочных вен и по ходу вертикальной вены. Признаком, общим для всех форм ТАДЛВ, является объемная перегрузка правого желудочка. Правый желудочек расширен. Правое предсердие и легочные артерии также расширены, межпредсердная перегородка выбухает влево. Отмечается парадоксальное движение межжелудочковой перегородки.
Кроме признаков объемной перегрузки правого желудочка, подозрение на ТАДЛВ вызывает невозможность проследить впадение легочных вен в левое предсердие по высокой парастернальной или супрастернальной короткой оси. Из этой, а также субкостальной позиции можно обнаружить свободное от эхо-сигнала пространство, представляющее собой общий легочный венозный канал позади левого предсердия с впадающими в него легочными венами. Когда идентифицирован общий венозный коллектор, следует найти место его дренажа. При супракардиальной форме ТАДЛВ восходящая вертикальная вена впадает в расширенную системную венозную структуру, чаще всего в левую безымянную вену или в ЛВПВ. Допплер-исследование вертикальной вены выявляет направление потока крови вверх и противоположное направление крови в верхней полой вене.
При дренаже ТАДЛВ в коронарный синус последний дилатирован и может быть обнаружен по длинной парастернальной оси или из верхушечной четырехкамерной позиции.
Допплер-исследование вертикальной вены выявляет направление тока крови вверх, в отличие от противоположного движения в верхней полой вене.
Если общий коллектор легочных вен дренируется в коронарный синус, последний дилатирован и может быть обнаружен из четырехкамерной верхушечной позиции. Расширенный коронарный синус выбухает кпереди и кверху в левое предсердие, поскольку он расположен в атриовентрикулярной борозде. Если коллектор непосредственно впадает в правое предсердие, он расположен выше, чем при дренировании в коронарный синус.
При инфрадиафрагмальном ТАДЛВ общий коллектор легочных вен дренируется в воротную венозную систему, однако может соединяться с печеночными венами. Легочные вены конвергируют в общий канал, который часто имеет небольшие размеры и расположен ниже левого предсердия и чуть выше диафрагмы. Он виден из подреберной позиции. Общая нисходящая вена лежит между аортой и НПВ. Дифференцировать эти сосуды можно по направлению и характеру тока крови при допплер-ЭхоКГ: в аорте – пульсирующий ламинарный в направлении от сердца, по нижней полой вене – почти постоянный к сердцу. Поток по нисходящей вертикальной вене напоминает таковой в НПВ, но направленный от сердца.
Для диагностики смешанного ТАДЛВ необходимо использовать разные позиции датчика. Наиболее частым типом смешанного дренажа является сочетание дренажа в коронарный синус и левую безымянную вену.
Допплеровское исследование является лучшим методом для оценки наличия обструкции легочных вен. Беспрепятственный легочный венозный кровоток характеризуется почти постоянным двух- или трехфазным потоком, с коротким периодом реверсии в начале диастолы. Обструкция внутри одного из компонентов легочного венозного пути проявляется высокоскоростным постоянным монофазным током. Обструкция легочного венозного возврата может быть замаскирована, если легочный кровоток снижен. Его можно демаскировать введением простогландина Е1. Дискретное сужение или сдавление по ходу легочного венозного пути между такими структурами, как ветвь легочной артерии и бронх, можно увидеть непосредственно.
Цветное допплеровское исследование дает информацию о направлении и средней скорости потока через аномальное соединение легочных вен. Это позволяет быстро идентифицировать место соединения легочного венозного канала с системной веной. Обструкция создает турбулентность потока и проявляется мозаичной цветной струей. Как только место турбулентности обнаружено, оценивают степень сужения по величине пика спектральной скорости потока при допплер-ЭхоКГ.
При каждом типе ТАДЛВ тщательно исследуют возможность сопутствующих пороков, таких, как дефекты эндокардиальных подушечек, атрезия легочной артерии, единственный желудочек, ТМА. Ошибки в диагностике ТАДЛВ более вероятны при аномалии предсердного ситуса, смешанном дренаже легочных вен и при сопутствующих пороках.
Дородовая ЭхоКГ все чаще используется для диагностики пороков сердца в случаях высокого риска. Нормальное соединение легочных вен с левым предсердием можно определить из верхушечной четырехкамерной позиции сердца плода. Поскольку легочный кровоток у плода снижен, идентификация аномального дренажа легочных вен затруднена. Косвенным признаком ТАДЛВ является расширение правого желудочка и легочной артерии, не пропорциональное размерам левого желудочка и аорты, особенно когда исключены другие пороки, создающие ту же картину. Несмотря на трудности дородовой диагностики, в литературе имеются отдельные сообщения о случаях безошибочного диагноза ТАДЛВ, подтвержденного после рождения. И наоборот, представлены случаи ТАДЛВ, впервые обнаруженные в неонатальном периоде, несмотря на проведение дородовой эходиагностики.
-
Магнитно-резонансная томография.
ТАДЛВ может быть диагностирован неинвазивным МРТ. Этим методом обнаруживают легочные вены, впадающие в камеру позади левого предсердия. Можно видеть, что общая легочная вена соединяется с левой безымянной веной, коронарным синусом или правым предсердием.
-
Рентгенография.
Общими для всех типов ТАДЛВ являются признаки увеличенного легочного кровотока. Правое предсердие и правый желудочек дилатированы и гипертрофированы, дуга легочной артерии выбухает. Камеры левых отделов сердца не расширены. Место соединения легочного венозного коллектора может отражаться на конфигурации сердечной тени. При аномальном дренаже в безымянную вену тень сердца напоминает восьмёрку или снежную бабу. Верхняя часть «восьмёрки» образована вертикальной веной слева, левой безымянной веной сверху и верхней полой веной справа. Характерные рентгенологические признаки обычно отсутствуют в первые несколько месяцев жизни и часто отмечаются у старших детей и взрослых. При аномальном дренаже легочных вен в верхнюю полую вену её дилатация проявляется выбуханием правого верхнего края тени сердца.
-
Катетеризация сердца.
Показания к катетеризации сердца в настоящее время ограничены в связи с высокой чувствительностью и 99% специфичностью эхокардиографического диагноза ТАДЛВ. Катетеризацию выполняют для уточнения важных деталей, не выясненных при Эхо КГ-исследовании:
-
идентификации сопутствующих пороков;
-
обнаружения мест аномальных соединений;
-
локализации венозной обструкции.
Место аномальной связи легочных и системных вен может быть обнаружено по кислородному «скачку» на уровне левой безымянной вены, правой верхней полой вены или коронарного синуса. Аномальный дренаж в правое предсердие выявляется по увеличению оксигенации на уровне правого предсердия, как и при других лево-правых шунтах в правое предсердие. При ТАДЛВ насыщение крови кислородом в правом предсердии колеблется между 80 и 95%. Приблизительно такой же уровень сатурации в правом желудочке, легочной артерии, левом предсердии, левом желудочке и системных артериях. При аномальном дренаже легочного венозного возврата в левую безымянную вену или в ВПВ смешанная кровь поступает преимущественно в правый желудочек, а кровь из нижней полой вены шунтируется главным образом в левое предсердие, поэтому сатурация крови в легочной артерии может быть выше, чем в системных артериях.
Давление в правом желудочке и легочной артерии варьирует от слабо повышенного до системного уровня. Давление в правом предсердии не отражает в полной степени адекватность межпредсердного сообщения. Наличие равных величин давления в обоих предсердиях не является надежным признаком необструктивного межпредсердного дефекта. Этот феномен объясняется практически одинаковой растяжимостью двух желудочков, поэтому давления заполнения практически равны даже при рестриктивном межпредсердном сообщении. Положительный градиент давления всего 2 мм рт. ст. или более может указывать на малые размеры ДМПП, однако может отмечаться и при большем сообщении. Единственным надежным способом оценить размер межпредсердного сообщения является измерение его баллон-катетером.
Селективная легочная артериография существенно уточняет результаты ЭхоКГ. Прохождение контрастного вещества через легочные артерии и появление его в легочных венозных каналах дает ясное представление об анатомии порока. При ТАДЛВ в левую безымянную вену можно увидеть вертикальную вену, отходящую от коллектора легочных вен и соединяющуюся с левой безымянной веной. Далее можно проследить поступление контрастного вещества в ВПВ.
При аномальном дренаже в коронарный синус контрастное вещество собирается в общей легочной вене и поступает в коронарный синус в заднем отделе сердца. В переднезадней проекции коронарный синус выглядит как яйцевидное образование в средней и нижней части правого предсердия. Анатомические детали коронарного синуса лучше определяются в боковой проекции.
Когда легочные вены дренируются непосредственно в правое предсердие, экстракардиальные структуры не визуализируются и контрастное вещество быстро поступает в правое предсердие.
Если катетер попадает в аномальную вену, сатурация крови достигает 100%. Полезно произвести селективную ангиографию, однако следует помнить, что катетер может обтурировать места обструкции легочных вен.
ТАДЛВ с обструкцией легочных вен
-
Клиника.
Легочно-венозная обструкция всегда имеет место при инфракардиальном ТАДЛВ; в 50% случаев – при супракардиальном дренаже, реже – при дренаже в коронарный синус или в правое предсердие. Вне зависимости от места обструкции клиническая картина сходная. Симптомы обычно не проявляются в течение первых 12 ч жизни, что позволяет дифференцировать этот порок от респираторного дистресс-синдрома. Симптомы обструктивного ТАДЛВ – прогрессирующая одышка, трудности кормления и сердечная недостаточность.
Дети умирают в течение 2 дней – 4 мес. жизни. Для инфракардиального дренажа характерны цианоз и одышка, усиливающаяся при натуживании и глотании вследствие повышения внутрибрюшного давления или сдавления пищеводом общей легочной вены, как это наблюдается при пищеводной грыже.
Несмотря на тяжелые симптомы, сердечно-сосудистые признаки могут быть минимальными. Сердце не расширено, правый желудочек не приподнят. Второй тон обычно расщеплен и легочный компонент акцентирован. Сердечный шум отсутствует, либо он мягкий, дующий над легочной артерией. Обычно выслушиваются влажные хрипы в нижних отделах легких. Почти всегда наблюдается гепатомегалия, сопровождающаяся периферическими отёками.
-
Электрокардиография.
На ЭКГ – признаки гипертрофии правого желудочка. В отличие от ТАДЛВ без венозной обструкции, признаков расширения правого предсердия обычно нет.
-
Эхокардиография.
При клинических признаках обструктивного ТАДЛВ необходимо тщательно обследовать отдельные легочные вены, коллектор легочных вен и его впадение в правосторонние структуры сердца в целях обнаружения места сужения. Оно характеризуется высокоскоростным, постоянным и монофазным характером потока венозной крови.
-
Рентгенография.
Размеры сердечной тени почти нормальны. Легочный рисунок усилен и характеризуется диффузными веерообразными уплотнениями, расходящимися из корней. Границы сердечной тени нечеткие. Рентгенологические специфические признаки ТАДЛВ с обструкцией отсутствуют.
-
Катетеризация сердца.
Обнаружение высокооксигенированной крови в верхней или нижней полой вене имеет большое значение для диагностики. Однако интерпретировать этот факт следует с осторожностью, так как, с одной стороны, вследствие снижения легочного кровотока сатурация смешанной легочной и системной венозной крови может быть невысокой, с другой – у новорожденных с ТАДЛВ в воротную венозную систему кровь из пупочной вены полностью оксигенирована, что подтверждает диагноз. Давление в правом желудочке обычно равно системному или превышает его. Давление в предсердиях нормальное, что контрастирует с высоким давлением в легочном артериальном сосудистом русле.
-
Ангиокардиография.
Легочная ангиограмма является надежным методом диагностики ТАДЛВ в воротную венозную систему с венозной обструкцией. Могут быть обнаружены места обструкции и при других локализациях аномального легочного венозного дренажа. Учитывая значительное запоздание пассажа контрастного вещества через легочное сосудистое русло, он появляется в легочной венозной системе с задержкой до 12 с после введения.
Если катетер попал в аномальный венозный канал, он может пройти через область сужения с угрозой значительной или полной обструкции венозного оттока, поэтому инъекцию контрастного вещества нужно произвести быстро и вручную.
Дифференциальный диагноз
ТАДЛВ без обструкции следует дифференцировать от большого ДМЖП, артериального протока, ОАС, АВСД и единственного желудочка сердца без стеноза легочной артерии. В отличие от ТАДЛВ, при всех этих аномалиях имеются рентгенологические и ЭКГ-признаки гипертрофии левого предсердия и левого желудочка. Для ТАДЛВ не типичны различные шумы сердца, характерные для пороков сравнения.
У старших детей и взрослых пациентов дифференциацию следует проводить с ДМПП, общим предсердием и ЧАДЛВ. При ТАДЛВ обычно имеет место, по крайней мере, умеренный цианоз, который не встречается у лиц в первой-второй декадах жизни при различных пороках с артериовенозным шунтом на предсердном уровне.
ТАДЛВ с обструкцией нужно дифференцировать от других причин легочной венозной обструкции и от синдрома гипоплазии левых отделов сердца, атрезии трехстворчатого клапана, атрезии легочной артерии, коарктации, ТМА, респираторного дистресс-синдрома и персистирующего фетального кровообращения. Выраженная кардиомегалия обычно сопровождает атрезию клапанов и коарктацию аорты и является четким отличительным признаком, отсутствующим при обструктивном ТАДЛВ. Усиленный артериальный сосудистый рисунок характерен для ТМА и синдрома гипоплазии левых отделов сердца. Ослабленная васкуляризация легких типична для легочной и трехстворчатой атрезии. Затруднение легочного венозного возврата может быть следствием митральной регургитации или недостаточности левого желудочка. Эти причины легко диагностируются на основании характерных клинических признаков, в частности, гипертрофии и дилатации левого желудочка. Отсутствие гипертрофии левого желудочка характерно для митрального стеноза, который также является причиной нарушения оттока крови из легких. Наличие гипертрофии левого предсердия показывает, что сужение расположено близко к митральному клапану. Это может быть митральный стеноз или надклапанное стенозирующее кольцо левого предсердия, при которых давление в левом предсердии повышено.
У больных с гипертрофией правого желудочка ТАДЛВ нужно дифференцировать от стеноза отдельных легочных вен, трехпредсердного сердца, атрезии общей легочной вены. Во всех этих случаях давление в артериальном русле легких повышено, а давление в левом предсердии нормальное.
Идентификацию обстуктивных пороков проводят с применением селективной ангиографии. Важными диагностическими критериями является обнаружение право-левого шунта, продолжительность заполнения левого предсердия.
Особенно информативна ЭхоКГ в дифференциации ТАДЛВ от персистирующего фетального кровообращения, респираторного дистресс-синдрома.
Естественное течение
Прогноз при ТАДЛВ зависит от размера межпредсердного сообщения, наличия обструкции легочных венозных путей, а также сопротивления легочных артерий у детей, которым посчастливилось прожить несколько лет.
В обзоре Keith и соавторов, включающем ТАДЛВ всех типов, 50% детей с этим диагнозом умерли к 3-му месяцу жизни и 80% – к первому году. Данные Burroughs и Edwards аналогичны. У пациентов с неадекватным межпредсердным сообщением прогноз ещё хуже. Катастрофичен прогноз у пациентов с обструкцией аномального венозного канала. Они обычно умирают в течение первых нескольких недель жизни, самый старший ребенок прожил 4,5 мес. Некоторые пациенты переживают младенческий возраст благодаря повышению легочного артериального сопротивления. Этот адаптивный механизм может спровоцировать врача на рискованную попытку хирургического вмешательства. Выраженные изменения интимы легочных артериол обнаруживаются уже в 8-месячном возрасте.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии