Коррекция рубцов на лице. Лазерная коррекция рубцов на лице
Пациенты часто обращаются к пластическим хирургам с жалобами на рубцы на лице. Перманентный рубец может возникать по следующим причинам:
-
воспалительная угревая сыпь;
-
травма;
-
хирургические манипуляции;
-
вирусные инфекции, такие как вирус ветряной оспы или простого герпеса.
Методики лечения рубцов на лице постоянно совершенствуются. Чтобы определить наиболее эффективные методы коррекции рубцов на лице, необходимо в первую очередь классифицировать рубцы с учетом морфологии. После этого выполняется обзор методов лечения с учетом типа рубца. И наконец, обсуждаются комбинированные методы лечения и способы и варианты их использования, позволяющие добиться наилучших результатов у пациентов с постугревыми рубцами.
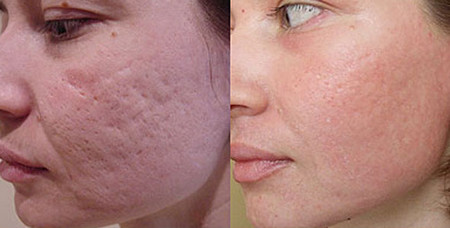
Морфология атрофических рубцов
При классификации выделяют две обширные группы рубцов:
-
атрофические;
-
гипертрофические.
Рассмотрим подробнее атрофические рубцы лица. Мы расширили классификацию атрофических рубцов, предложенную С.I.Jacob и соавт.1, и выделили 4 основных типа атрофических рубцов лица:
-
рубец по типу «удара ледорубом»;
-
вагонообразный рубец;
-
пологий/атрофический рубец;
-
желобообразный/накатанный рубец.
Рубцы по типу «удара ледорубом» обычно небольшие (1-2 мм) и имеют широкую апертуру и стенки, сходящиеся под острым углом в одной точке. Дефект выглядит, будто кожу проткнули ледорубом. Эпителизация раны такого типа происходит вдоль стенок изнутри. Такие рубцы могут быть пологими или глубокими, они способны распространяться на область кожно-подкожного соединения. Вагонообразные рубцы круглые или овальные, с четко визуализируемыми вертикальными краями и плоским основанием. Дефект выглядит так, как будто кожу проштамповали. Глубина таких рубцов обычно равняется 0,1-0,5 мм, они достаточно широкие, расположены изолированно. В отличие от рубцов по типу «удара ледорубом», стенки вагонообразных рубцов не сходятся в одной точке. Пологие атрофические рубцы можно сравнить с группой уменьшенных вагонообразных рубцов. Они обычно появляются группами по 4 рубца или более и обычно выявляются на щеках. Желобообразные рубцы (накатанные рубцы) более глубокие и имеют волнистую структуру, которая лучше заметна при непрямом освещении. Желобообразные рубцы появляются вследствие потери разных объемов ткани дермы и/или подкожной клетчатки на разных участках. Постугревые рубцы и рубцы после ветряной оспы являются дефектами дермы, поэтому при лечении таких пациентов необходимо применять методы, воздействующие на дермальный слой.
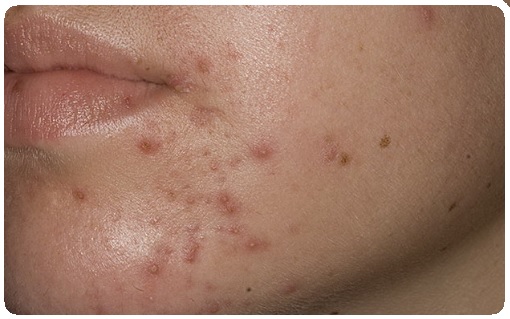
Подготовка к лечению
Открытое общение и хороший контакт между врачом и пациентом не могут быть переоценены. Пациенты, которые платят за косметологические услуги, обычно ожидают отличных результатов лечения, поэтому перед проведением манипуляций необходимо объяснить пациенту, какого эффекта при использовании конкретного метода лечения можно добиться в действительности. Кроме того, необходимо сообщить пациенту обо всех возможных побочных эффектах и нежелательных исходах лечения. Также следует проинформировать пациента об ожидаемом сроке реабилитации и неудобствах, которые могут отмечаться в этот период. Более того, при консультации пациента необходимо подробно расписать схемы лечения, помогающие нормализовать состояние кожи, и подсчитать временные и финансовые затраты. Наконец, следует определить порог болевой чувствительности пациента и выбрать метод обезболивания (топическая, местная аналгезия или пероральные препараты, подавляющие болевую чувствительность).

Перед и после оперативного лечения необходимо в обязательном порядке выполнять фотографии, так как они являются важным документом. Перед выполнением снимков пациенты должны полностью удалить макияж. Все снимки следует выполнять с учетом единых стандартов, при постоянном освещении, условиях и в определенных ракурсах.
Алгоритм ведения больного с атрофическими рубцами
-
Рубцы по типу «удара ледорубом».
Рубцы по типу «удара ледорубом» являются глубокими и имеют скошенные стенки, поэтому имплантация кожных наполнителей обычно не приводит к существенному улучшению внешнего вида пациента. Аналогичная ситуация отмечается при шлифовке кожи, глубина рубца превышает глубину безопасного действия метода. В силу вышеуказанных обстоятельств методами выбора при коррекции рубцов по типу «удара ледорубом» являются перфорационное удаление, применение пункционного лоскута и точечный пилинг с использованием трихлоруксусной кислоты

-
Перфорационное удаление.
Методика перфорационного удаления и использования пункционного лоскута может быть применена при коррекции рубцов, диаметр которых не превышает 2 мм (включая стенки рубца). Рубцы диаметром более 2 мм иссекаются с помощью овального разреза, а образовавшийся дефект закрывается послойно. При перфорационном удалении можно пользоваться методикой, в ходе которой применяется трепан. После выполнения местной анестезии используется трепан с фрезами такого диаметра, с помощью которого удастся полностью удалить рубцовую ткань. Ткань удаляют на всем протяжении до подкожной жировой клетчатки. Послеоперационная рана, размер которой не превышает 1 мм, не ушивается и заживает вторичным натяжением. Разрезы, размер которых равен 1-2 мм, ушивают с помощью нейлоновой нити диаметром 5-0, при этом края раны слегка выворачивают. После манипуляции область обрабатывают специальной мазью Aquaphor Healing Ointment и поверх накладывают повязку. Швы снимают через 1-2 недели после операции (зависит от толщины кожи), что позволяет избежать появления деформации кожи от шовного материала.

-
Пункционный лоскут.
Пункционные лоскуты в течение многих лет используются для устранения глубоких рубцов на лице, а также для закрытия рубцовых дефектов, образовавшихся после оперативных вмешательств. После локальной анестезии рубец иссекается с помощью трепана с фрезами диаметром 1, 1,5 или 2 мм. Донорский трансплантат обычно изготавливается из кожи заушной области. Размер донорского трансплантата на 0,5 мм превышает размер разреза. Это обусловлено тем, что во время заживления трансплантат натягивается за счет рубцевания и достигается оптимальное расположение лоскута. Трансплантат укладывают таким образом, чтобы его поверхность находилась на одном уровне с поверхностью окружающей кожи. Трансплантат удерживается на месте с помощью ленты Steri-Strips. Перевязка участка, откуда производился забор трансплантата, осуществляется по методу, указанному выше. Приблизительно через 6 мес. после установки трансплантата при необходимости уравнивания высоты расположения поверхности трансплантата и окружающей кожи можно выполнить дермабразию.

-
Точечный пилинг с использованием трихлоруксусной кислоты.
Еще одним эффективным методом коррекции рубцовых дефектов по типу «удара ледорубом» является точечный пилинг с использованием трихлоруксусной кислоты. Трихлоруксусная кислота вызывает преципитацию белков и коагуляционный некроз клеток эпидермиса и коллагеновых волокон в сосочковом слое и поверхностных пластинках сетчатого слоя кожи. Через несколько месяцев отмечается синтез коллагена кожи и ремоделирование, в результате чего кожа утолщается. J.B.Lee описал методику применения заостренного деревянного аппликатора, позволяющую вводить 65-100% трихлоруксусную кислоту точно в рубец по типу «удара ледорубом». Ученые обнаружили, что чем выше концентрация трихлоруксусной кислоты при аппликации, тем эффективнее лечение атрофических постугревых рубцов. Основываясь на собственном опыте, мы хотели бы отметить, что при выполнении данной процедуры необходимо соблюдать осторожность, так как трихлоруксусная кислота в очень высоких концентрациях способна привести к углублению и расширению рубцов. Многие врачи предпочитают использовать 30-50% трихлоруксусную кислоту. Сеансы можно повторять с интервалом в 6 недель до тех пор, пока не будут получены удовлетворительные результаты.
-
Вагонообразные рубцы.
Вагонообразные рубцы являются круглыми или овальными и имеют четко определяемые вертикальные края. Наглядными примерами вагонообразных рубцов являются рубцы после ветряной оспы и простого герпеса. Разница в высоте стояния основания рубца и поверхности окружающих кожных покровов должна быть ликвидирована. Этого можно добиться за счет поднятия основания рубца до уровня окружающей кожи или за счет опущения окружающей кожи до уровня основания рубца. Методами коррекции вагонообразных рубцовых дефектов являются перфорационная элевация или шлифовка кожи в сочетании с дермабразией, лазерными процедурами и модифицированным фенольным пилингом Эффективность лечения этих дефектов с помощью средств для поверхностного пилинга и пилинга средней глубины является низкой. Это связано со значительной глубиной основания рубца по отношению к уровню окружающих тканей. Кроме того, фиброз дермального слоя в данных рубцах снижает растяжение и разглаживание кожи области.
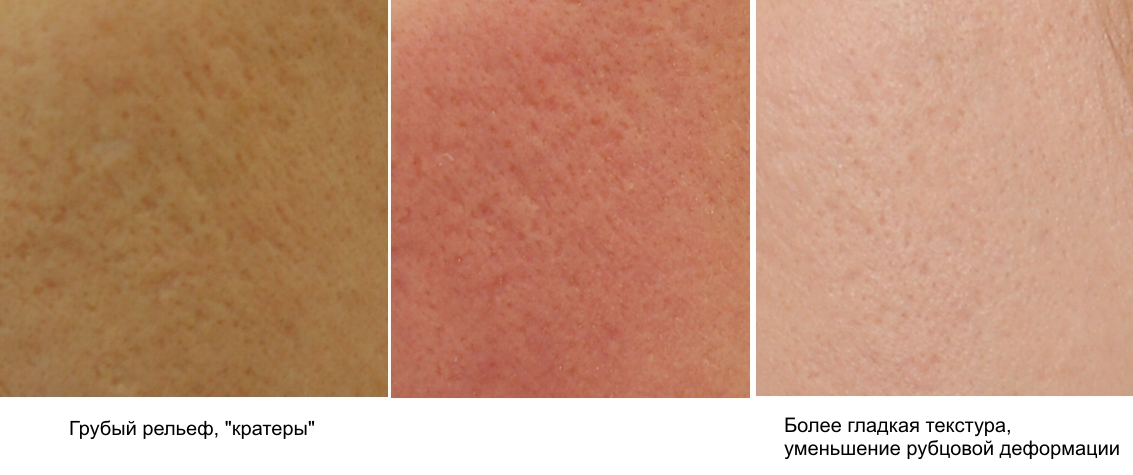
-
Перфорационная элевация.
Перфорационная элевация заключается в поднятии тканей, углубленных в области рубца, до уровня нормальной окружающей кожи. Данную методику можно использовать только при наличии рубцов с ровным основанием и острыми вертикальными краями. При помощи трепана с фрезами, диаметр которых равен внутреннему диаметру рубца, внутренняя часть рубца иссекается вплоть до подкожной жировой клетчатки. Затем выполняется элевация тканей, при этом ткани должны быть незначительно приподняты над поверхностью кожи (участок растянется и окажется на одном уровне с кожей во время ретракции при заживлении). Ткань можно фиксировать с помощью ленты Steri- Strips или с помощью полипропиленового шовного материала 5-0 или 6-0. Затем на область накладывается повязка (методика описана ранее). Пациент приходит к врачу через 1 неделю для снятия швов или оценки состояния.
-
Глубокий пилинг. Фенольный пилинг.

Фенольный пилинг является глубоким пилингом, при котором действующее вещество быстро проникает до уровня сетчатого слоя дермы. Механизм действия фенола заключается в денатурации и коагуляции белков, а также в активации синтеза коллагена. Фенол метаболизируется в печени и выводится почками. К системному эффекту, возникающему при всасывании фенола, относится аритмогенное действие, поэтому при проведении пилинга необходимо следить за сердечным ритмом пациента с помощью кардиомонитора.
Одним из существенных рисков использования фенольного пилинга является риск появления устойчивой гипопигментации, поэтому необходимо тщательно отбирать пациентов для данного лечения. Первоначально раствор, используемый для пилинга, состоял из фенола и кротонового масла. Затем он был изменен с целью создания раствора, проникающая способность которого будет меньшей, чем у лечебного состава Baker-Gordon. G.P.Hetter и P.Stone независимо друг от друга описали модификации фенольного пилинга, позволяющие лучше контролировать глубину проникновения действующего вещества. В результате этого на сегодняшний день удается добиться удовлетворительных результатов при лечении больных с разным типом кожи16. Хотя при лечении рубцов шлифовка кожи с использованием С02-лазера или Er:YAG- лазера вытеснила существующие методы пилинга, модифицированные виды фенольного пилинга снова стали использоваться в данных целях в практике косметолога.
-
Дермабразия.

Во время дермабразии врач старается уменьшить толщину кожи, чтобы уровнять ее поверхность с уровнем поверхности рубца. Данный метод является очень эффективным. Тем не менее, глубина дермабразии ограниченна, так как чрезмерное истончение кожи может само по себе вызывать рубцевание. Удаление слоев до сосочкового слоя вызывает «натягивание» и истончение кожных покровов, а удаление слоев с повреждением верхнего сетчатого слоя приводит к сглаживанию кожных покровов. Появление капиллярного кровотечения свидетельствует в пользу того, что дермабразия выполнена до сосочкового слоя.
При продолжении процедуры можно обнажить поверхностные участки сетчатого слоя дермы. Появление белых нитей коллагена, имеющих потертый вид, свидетельствует о достижении средней части сосочкового слоя дермы. На данном этапе необходимо прекратить дермабразию, так как повреждение нижележащих слоев может вызвать рубцевание.
Лазеры
Как аблационная, так и неаблационная лазерная шлифовка кожи является эффективным методом коррекции рубцов дефектов лица. Подробная информация о данных методиках представлена ниже.
-
Аблационная лазерная шлифовка.

Аблационная лазерная шлифовка воздействует на ткани, содержащие жидкость. В ходе процедуры происходит испарение жидкости, обновление эпидермиса, а также регенерация и изменение ориентации коллагеновых волокон поверхностных слоев кожи. Лазер на диоксиде углерода (С02-лазер) имеет длину волны 10600 нм, он преимущественно воздействует на жидкость эпидермиса и поверхностных слоев дермы. Ег: YAG-лазер имеет длину волны 2940 нм., что соответствует коэффициенту, характеризующему максимальное поглощение воды. При применении данного лазера термические повреждения минимальны, поэтому после процедуры отмечается ускоренная реэпителизация и минимальные побочные эффекты. Однако Ег: YAG-лазер не вызывает коагуляции сосудов, а также при его применении практически не происходит сокращения и ремоделирования коллагеновых волокон.
Наиболее часто применяется комбинированный С02/Ег:YAG-лазер. Это объясняется тем, что с помощью комбинированного лазера можно избежать многих побочных эффектов, возникающих после применения С02-лазера, и добиться удовлетворительных результатов. После процедуры на область на 2 дня накладывается герметичная повязка.
Уход за раной, образовавшейся после лазерного лечения, включает наложение компресса с использованием порошка Domeboro (каждые 4 часа) и мази Aquaphor Healing Ointment или крема Biafinе. Реэпителизация обычно отмечается на 7-10-й дни. В том случае, если планируется использовать герметичную повязку более 48 ч, рекомендуется профилактическая терапия с применением цефалоспоринов первого поколения и флуконазола. Профилактическое лечение назначается в день проведения лазерной коррекции и длится в течение 4 дней.

-
Фракционный фототермолиз.
На сегодняшний день было проведено лишь несколько контролируемых исследований, касающихся коррекции рубцовых дефектов с помощью фракционного фототермолиза. Тем не менее, установлено, что этот относительно новый метод является эффективным при лечении гипертрофических и атрофических рубцов. При использовании фракционного фототермолиза возникают микротермальные зоны (количество зон от нескольких сотен до нескольких тысяч) или микроскопические столбики поврежденной вследствие термического воздействия ткани. Ткань вокруг микротермальных зон остается сохранной. При фракционном фототермолизе используется лазер с длиной волны в 1550 нм, который воздействует на ткани, содержащие жидкость, и не повреждает меланин, поэтому его можно использовать при лечении пациентов с любым типом кожи. Глубина проникновения составляет приблизительно 1500 мкм. Вследствие фракционного нагревания хромофора удается избежать сильного нагревания кожи и снизить риск термического повреждения дермального слоя. Таким образом, снижается шанс возникновения дополнительных рубцов. Реэпителизация обычно происходит приблизительно через 24 ч после лазерного воздействия. Роговой слой остается интактным, так как лазер не действует на него из-за практически полного отсутствия жидкости в роговом слое.
Стоит отметить, что результаты лечения с помощью фракционного фототермолиза менее существенные, чем при лечении с помощью лазерной шлифовки в сочетании с дермабразией. Для достижения более впечатляющих результатов проведения фракционного фототермолиза необходимо использовать высокоактивное световое излучение, при этом время реабилитации увеличится до показателя, сходного с показателем при использовании стандартных методов шлифовки кожи. Тем не менее, в продаже появились новые СО2-лазеры, и необходимо провести сравнительные исследования.
-
Неаблационная лазерная шлифовка.
Применение неаблационных лазеров, таких как импульсный лазер на красителях (585-600 нм), длинноволновый Nd:YAG-лазер (1320 нм) и длинноволновый полупроводниковый лазер, может оказаться эффективным при лечении вагонообразных и пологих атрофических рубцов. Импульсные лазеры на красителях воздействуют на гемоглобин и используются при лечении розовых рубцов, в которых происходит ремоделирование коллагеновых волокон и отмечается воспаление. Механизм действия лазера, вероятно, заключается в устранении кровеносных сосудов, проходящих внутри рубца. Основным побочным эффектом лечения с помощью импульсного лазера на красителе является появление геморрагической сыпи, которая может сохраняться в течение 14 дней. Тем не менее перед началом лечения необходимо сообщить больному, что риск развития гиперпигментации также существует.
При коррекции застарелых рубцовых изменений, уже не сопровождающихся ремоделированием коллагеновых волокон, для выбора лазера следует учитывать глубину рубца. Энергия, генерируемая лазером, вызывает частичную денатурацию коллагеновых волокон. В ответ на это фибробласты начинают усиленно синтезировать коллаген. Глубину повреждения кожи можно контролировать путем синхронизации нагревания и охлаждения поверхности. Эффективность коррекции постугревых рубцовых дефектов (уменьшение выраженности рубцов) с помощью Nd:YAG-лазера с длиной волны 1320 нм была продемонстрирована в ходе многочисленных исследований. Полупроводниковый лазер со средней инфракрасной областью спектра и длиной волны 1450 нм воздействует на дермальные слои, расположенные на глубине 100-500 нм. Данный лазер эффективен при лечении атрофических постугревых рубцов, а также атрофических рубцов другой этиологии.
-
Пологие атрофические рубцы.
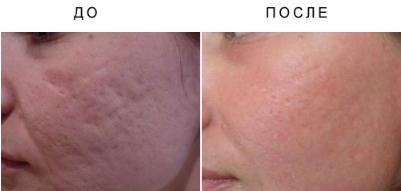
Пологие атрофические рубцы легче всего представить как скопления небольших вагонообразных рубцов. Чаще всего они локализуются на щеках. Многие методы лечения, которые используются для коррекции вагонообразных рубцовых дефектов, также являются эффективными в отношении пологих атрофических рубцов. Хороших результатов лечения данных рубцов, а также вагонообразных рубцов удается добиться как при использовании аблационной, так и неаблационной лазерной шлифовки, а также при применении фракционного фототермолиза и дермабразии. Кроме того, для снижения выраженности атрофических рубцов, особенно растяжимых (рубец называется растяжимым, если внешний вид улучшается при латеральном его вытяжении), можно использовать различные виды химического пилинга. Коррекция рубцовых дефектов с помощью химического пилинга описана ниже более подробно.
Глубокий химический пилинг и пилинг средней глубины.
Глубина пилинга зависит от концентрации используемой кислоты, числа нанесений ее на кожу («число слоев»), толщины кожных покровов, предварительной обработки кожи, ранее проводимого лечения кожи и, в некоторых случаях, от длительности контакта кислоты с кожей. Кератолитические препараты применяются для отслоения поверхностного рогового слоя кожи. В статье они не рассматриваются, так как они существенным образом не влияют на глубокие рубцы и атрофические рубцы лица. Вещества, используемые при пилинге средней глубины, вызывают деструкцию рогового слоя, а также всего эпидермиса и проникают в сосочковый слой дермы, вызывая разрушение ткани, денатурацию белков и воспаление на более глубоком уровне. Вышеуказанные изменения, в свою очередь, приводят к ремоделированию коллагена, за счет чего снижается выраженность рубцового дефекта и отмечается натягивание кожи. Примерами различных вариантов пилинга средней глубины являются пилинг с использованием трихлоруксусной кислоты и различные варианты пилинга с помощью трихлоруксусной кислоты, такие как Obagi Blue Peel, пилинг с применением трихлоруксусной кислоты и раствора Джесснера (пилинг по Monheit) или пилинг с использованием трихлоруксусной кислоты в сочетании с гликолевой кислотой (пилинг по Coleman).

-
Желобообразные рубцы.
Желобообразные рубцы возникают из-за дефекта объема тканей в области рубца. Объем может уменьшаться за счет дермы или за счет тканей, располагающихся под кожей. Устранить недостаток ткани можно двумя способами:
-
в область с пониженным объемом можно ввести наполнитель;
-
индуцировать в ней воспалительную реакцию, которая приведет к ремоделированию коллагена и увеличению его объема в процессе заживления раны.
Наполнители
Наполнители мягких тканей уже в течение многих десятилетий применяются в целях коррекции поверхностных дефектов. При выборе наполнителя необходимо учитывать несколько факторов:
-
длительность действия наполнителя;
-
анатомические особенности области;
-
глубину рубца, подлежащего коррекции;
-
риск развития аллергической реакции или реакции гранулематозного воспаления;
-
риск инфицирования.
Противопоказаниями к использованию наполнителей являются келоидные рубцы в анамнезе, аллергические реакции на любой компонент наполнителя, активный инфекционный процесс в области, где планируется имплантировать наполнитель, наличие аутоиммунных заболеваний. Имплантация наполнителя в область надпереносья сопряжена с высоким риском развития некроза кожи, поэтому после манипуляции необходим дополнительный уход за областью. Наиболее значимым прогностическим фактором при имплантации наполнителя является степень плотности ткани и фиброза в области рубца. При наличии выраженного фиброза эффективность лечения с помощью наполнителей снижается.
Биологические наполнители
-
Аутогенная жировая ткань.
Аутогенная жировая ткань, возможно, является наиболее перманентным из всех существующих наполнителей. Существует множество преимуществ ее трансплантации: она не вызывает реакции со стороны иммунной системы, хорошо кровоснабжается и является живой тканью, которую можно использовать для долговременной аугментации. На сегодняшний день обсуждается проблема низкой живучести адипоцитов, из-за которой они могут повреждаться при выращивании, подготовке к имплантации и во время имплантации.
При выращивании жировой ткани необходимо пользоваться атравматической методикой. Для имплантации жировой ткани в желаемую область можно пользоваться канюлей с тупым кончиком или иглой 20-го калибра. При использовании острой иглы необходимо быть осторожным, так как можно вызвать эмболию.
-
Коллаген.
Коллаген может быть человеческим или бычьим. Человеческий коллаген получают из культуры фибробластов крайней плоти. Препарат CosmoDerm был одобрен FDA в марте 2003 г. в качестве средства для коррекции постугревых рубцов. Он вводится в поверхностные слои дермы, при этом выполняется легкая гиперкоррекция. CosmoPlast имплантируется в поверхностные или средние слои дермы.
Наполнители Zyplast и Zyderm содержат коллаген в концентрации, сходной с таковой в CosmoPlast и CosmoDerm. Перед введением бычьего коллагена необходимо провести пациенту два кожных аллергических теста. Это связано с тем, что если результаты первого теста отрицательные, то риск развития аллергической реакции на введение коллагена сохраняется и равен 1,3-6,2%. Инъекции Zyderm и Zyplast выполняются в те же слои кожи, что и инъекции CosmoDerm и CosmoPlast.
Синтетические наполнители
-
Гиалуроновая кислота.
Гиалуроновая кислота состоит из чередующихся остатков D-глюкуроновой кислоты и N-ацетил-D-глюкозамина, которые могут связывать объемы жидкости, превышающие их собственный объем в 10000 раз. Гиалуроновая кислота содержится в соединительной ткани, а также в синовиальной оболочке и жидкости. Гиалуроновая кислота является основным компонентом препаратов RestylaneC Restylane Fine Lines, Perlane, Hylaform' и Juvederm Ultra Plus. Все вышеперечисленные наполнители были одобрены FDA для лечения поверхностных морщин. Они состоят из стабилизированной гиалуроновой кислоты с концентрацией 20 мг/мл и отличаются друг от друга только размером частиц.
Гиалуроновая кислота широко используется, так как ее легко вводить, она безопасна, редко вызывает реакции гиперчувствительности (1:2000) и обеспечивает более длительный эффект, чем коллаген. К осложнениям относятся образование незначительных кровоподтеков, видимых папул и эмболии артерий.

-
Полимолочная кислота.
Полимолочная кислота относится к семейству а-гидроксикислот. Препарат Sculptra состоит из кристаллических микрочастиц полимолочной кислоты разных размеров (диаметр 40-60 мкм). Этот синтетический полимерный наполнитель был утвержден FDA для лечения липоатрофий лица, ассоциированных с ВИЧ. Препарат выпускается в виде стерильного липофилизированного вещества, которое растворяют в воде за 48 ч до выполнения инъекции. Через несколько недель или месяцев после введения полимолочной кислоты возникает реакция организма на инородное тело, в результате которой увеличивается объем тканей в данной области. Необходимо отметить, что визуального критерия, позволяющего оценить достаточность введения наполнителя во время манипуляции, не существует. Последующие инъекции рекомендуется выполнять не ранее чем через 4-6 мес.
К осложнениям лечения относятся появление узелков (обычно отмечаются через несколько недель после манипуляции) и гранулем (появляются через несколько месяцев или лет после инъекции). Частота развития данных побочных эффектов колеблется от 6 до 52%. Недавно образовавшиеся узлы можно разрушить путем фрагментации с использованием иглы или путем введения в них стерильного физиологического раствора NaCl. Длительно существующие узлы и гранулемы обычно лечат путем иссечения; инъекции стероидных препаратов также могут оказаться эффективными. В ходе метаболических процессов происходит биоабсорбция и постепенное разрушение наполнителя.
-
Гидроксиапатит кальция.
Гидроксиапатит кальция является синтетическим наполнителем, эффект после имплантации которого обычно сохраняется в течение 12-18 мес. Затем необходимо дополнительно вводить препарат. Наполнитель Radiesse был одобрен FDA недавно в целях коррекции складок лица умеренной и значительной степени выраженности (например, носогубных складок), а также для лечения липоатрофий, ассоциированных с ВИЧ. Перед использованием препарата выполнять кожные аллергические тесты не требуется. Возмещение объема тканей во время инъекции выполняется практически полностью, а это значит, что в дальнейшем наполнитель не будет увеличиваться в объеме. Гидроксиапатит кальция используется при лечении поверхностных атрофических рубцов и постугревых рубцов.
Побочные эффекты обычно бывают слабовыраженными, изредка после лечения на коже возникают узлы. Чаще всего побочные эффекты отмечаются при инъекции гидроксиапатита кальция в область губ. Наполнитель является рентгеноконтрастным, поэтому перед лечением пациентов следует проинформировать о том, что он может визуализироваться при рентгенологическом и других методах исследований.
-
Artefill.

Полиметилметакрилат является перманентным кожным наполнителем, который был недавно одобрен FDA в целях коррекции носогубных складок. Насколько известно, исследования эффективности препарата ArteFill при лечении рубцов в области лица не проводились. Побочным эффектом лечения является образование узлов на коже. Препарат, разрешенный на территории США, был изменен: в состав препарата стали входить частицы полиметилметакрилата определенного, приблизительно одинакового размера, которые не поглощаются фагоцитами.
Субцизия
Подкожная инцизия (субцизия) как метод лечения атрофических рубцов была впервые описана в 1995 г. После разметки в области операционного поля, выполнения анестезии и обеззараживания операционного поля игла 22-го калибра или гиподермальная игла 19-го калибра с трехгранной заточкой острия вводится в поверхностные слои жировой ткани, прилежащие к рубцовой зоне. Иглу поворачивают таким образом, чтобы скошенная заостренная поверхность оказалась расположенной перпендикулярно к поверхности кожи. Затем иглу вынимают, совершая веерообразное движение, целью которого является разрушение фиброзной ткани, формирующей атрофический рубец. При нарушении подкожной фиксации и разобщении дермы отмечается слышимый хлопок и скрежет. В течение 1 недели после проведения манипуляции в области, где выполнялось лечение, может образовываться кровоподтек.
Механизм действия субцизии детально не изучен. D.S.Orentreich и N.Orentreich описали два механизма: разрыв связей, удерживающих область рубца, и активация образования новой соединительной ткани. M.Alam провел исследование по оценке эффективности субцизии при лечении постугревых рубцов. В исследовании принимали участие 40 пациентов. Было установлено, что как исследователи, так и пациенты отмечали улучшение внешнего вида при лечении накатанных постугревых рубцов методом субцизии.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания










Комментарии