Скрининг при беременности: ультразвуковой, скрининг пороков развития
Одной из главных задач антенатальной помощи является своевременное выявление факторов, которые являются основанием для введения матери, ее плода или новорожденного в группу повышенного риска перинатальных осложнений в целях профилактики или снижения тяжести подобных осложнений.
Специалисты, занимающиеся родовспоможением, давно отметили, что у ряда категорий женщин осложнения в период беременности возникают гораздо чаще по сравнению с другими женщинами. Семейный анамнез, медицинский анамнез, данные предшествующих беременностей и родов, так же как и результаты клинических и лабораторных обследований, — все это может оказывать существенное влияние на определение степени риска при данной беременности. Медицинские работники, сознательно или бессознательно, формально или неформально, постоянно пытаются выявлять таких женщин и обеспечить их повышенным вниманием и помощью. Однако остаются вопросы относительно оценки степени риска в количественном выражении, потому что любое формализованное определение всегда оказывается более эффективным по сравнению с традиционными неформализованными методами, это также способствует более рациональному использованию возможностей антенатальной помощи для улучшения исходов беременности, как для матери, так и для ребенка.

Первичная задача системы оценки степени риска заключается в том, чтобы распределять женщин по различным группам, требующим определенного заранее планируемого обследования, наблюдения и рекомендаций. Многообразие систем оценки степени риска, используемых при беременности и родах, направлено на выявление пациенток с повышенным риском и определение у них количественного уровня риска — «количество баллов». Иногда сумма баллов представляется более точной (но порой более сложной) методикой определения общего риска, при которой относительно мало весомые факторы риска дают малую прибавку к общей сумме баллов, в то время как более серьезные факторы риска значительно увеличивают общее количество баллов.
Теоретически процесс рациональной формализации степени риска должен отличаться большей точностью по сравнению с субъективным процессом клинической оценки риска на основании повседневной врачебной практики. Между тем и при первом подходе к оценке риска возникает много проблем. Во-первых, трудности появляются при количественном определении степени конкретного фактора риска. Адекватная информация доступна только для определенных факторов, как правило наиболее серьезных, которые и сами по себе уже вызывают тревогу у медицинского персонала. Во-вторых, еще недостаточно доказательств для заключения о том, что определение количества или весомости признаков позволяет создать полноценную формулу оценки степени риска. Комбинация трех сходных факторов риска еще не свидетельствует о трехкратном увеличении степени риска.
Ультразвуковой скрининг при беременности
Значение ультразвуковой диагностики на ранних сроках беременности, которое потенциально можно ожидать от этого метода исследования, заключается в более точном определении срока беременности, ранней диагностике многоплодной беременности, а также в выявлении клинически еще никак не проявляющихся пороков развития плода в периоды беременности, когда еще возможно ее искусственное прерывание. Данные контролируемых рандомизированных исследований полностью подтверждают все эти ожидания.

По сравнению с селективным, популяционное применение ультразвуковой диагностики на ранних сроках беременности приводит к снижению частоты индуцированных родов по подозрению на переношенную беременность, что связано с более точным определением срока беременности. Этот факт в сочетании со значительно более точной диагностикой многоплодия до 26-й недели беременности позволяет существенно улучшить психологическое состояние матери и снизить общую стоимость медицинской помощи. Однако, как до сих пор известно, это не приводит к улучшению перинатальных показателей в популяции. Появившиеся было вначале сведения об уменьшении числа новорожденных с малой массой тела у женщин, прошедших ультразвуковой скрининг, не подтвердились более поздними исследованиями.
Ультразвуковой скрининг позволяет выявить некоторые, до этого не диагнострфуемые на ранних сроках беременности, осложнения беременности (например, анэмбриоиию и пузырный занос).
Появились отдельные многообещающие публикации относительно значения раннего скрининга для выявления пороков развития плода в первом триместре, однако они не подтверждены контролируемыми клиническими исследованиями. Достаточно точное “исследование анатомии плода для выявления врожденных пороков развития не представляется возможным до 18 недель беременности. Как правило, 18-20 недель считается сроком выбора для скринингового ультразвукового исследования. Однако и в этот период беременности не все отклонения в развитии плода могут быть обнаружены. Так, оптимальным периодом для эхокардиографии плода считаются 22 недели беременности. Установление срока 18-20 недель беременности для скринингового ультразвукового обследования является компромиссом для проведения этого обследования как можно позже и все-таки достаточно рано для того, чтобы женщина могла решить вопрос о сохранении или прерывании беременности.
Известно два контролируемых исследования оценки эффективности ультразвукового обследования в ранние сроки беременности в отношении диагностики аномалий развития плода, и только в одном из них выявлена связь между возможностями пренатальной диагностики и широко распространенным желанием женщин прервать беременность в случае наличия пороков развития. В этом исследовании в группе пациенток, прошедших ультразвуковой скрининг, отмечена более низкая величина перинатальной смертности (однако без увеличения пропорции живорожденных) вследствие раннего выявления и прерывания беременности в случае выявления у плода пороков развития.

В последнее десятилетие проведена оценка эффективности ультразвукового скрининга в первом триместре беременности, которая показала наличие жесткой связи между увеличением толщины воротникового пространства у плода (эхонегативной зоны в тыльной области шеи плода) в период с 10-й по 14-й неделю беременности и хромосомными заболеваниями и другими аномалиями развития плода. Внедрение такого раннего скрининга может позволить проведение специальных диагностических процедур в целях раннего выявления подобных аномалий, а также, если потребуется, своевременно прервать беременность. Между тем неизбежные ложноположительные результаты такого скрининга могут привести к увеличению частоты прерываний неосложненных беременностей вследствие неоправданного использования инвазивных диагностических процедур. Диагноз хромосомных нарушений ляжет дополнительным бременем на некоторых женщин, в анамнезе которых отмечено невынашивание беременности, но которые теперь сами должны будут принять решение о прерывании беременности. Соотношение пользы и вреда для каждой женщины должно быть тщательно взвешено. Финансовые затраты для организации специализированного ультразвукового скрининга в первом триместре беременности, как и длительного и дорогостоящего цитогенетического лабораторного исследования, также должны приниматься во внимание.
Скрининг врожденных пороков развития плода
Пренатальный скрининг врожденных пороков развития и генетических нарушений у плода приобрел особое значение после внедрения в клиническую практику амниоцентеза в 1969 году. Планирование программ генетического скрининга включает в себя определение групп населения, для которых скрининг является оправданным. С этой целью необходимо тщательно рассмотреть целый ряд факторов, среди которых: распространенность врожденных дефектов в популяции, подвергаемой обследованию, тяжесть выявляемой в популяции патологии, эффективность скрининга (чувствительность и специфичность метода), а также стоимость всего комплекса медицинских мероприятий по организации скрининга.
Затраты, связанные с внедрением скрининга, определяются не только его чистой финансовой стоимостью. Не менее важной является оценка и возможность нивелирования психоэмоциональных затрат пациентов, связанных с внедрением скрининга. Хотя скрининговые программы позволяют у целой группы пациенток значительно снизить эмоциональное напряжение, связанное с наличием негативных ожиданий по поводу исхода беременности, в свою очередь, эти же программы могут порождать тревогу у других пациенток при выявлении у них подозрений на наличие отклонений развития плода от нормы. Серьезность возможных последствий ошибочных диагнозов, как ложноположительных, так и ложноотрицательных, показывает важность обсуждения этой проблемы.
Использование ультразвуковой визуализации во время амниоцентеза, вероятно, способствует уменьшению связанного с вмешательством риска, предупреждая повреждения плаценты или плода при введении иглы в амниотическую полость. Ультразвук, как уже отмечалось, позволяет точно выявить наличие многоплодия, установить признаки жизнедеятельности плода и точно определить срок беременности. Как беременная пациентка, так и врач могут в процессе исслзедования рассеять свои опасения по поводу наличия у плода отклонений в развитии.
Цитогенетические методы
Исследования новорожденных показали, что в среднем в мире частота хромосомных нарушений достигает 6 на 1000 родов. Удельный вес хромосомных аномалий в общей популяции значительно выше, так как при наличии хромосомной патологии эмбриона беременность в большинстве случаев заканчивается самопроизвольным абортом на ранних ее сроках. Более половины всех клинически диагностированных самопроизвольных абортов связаны с хромосомными нарушениями.
В течение последних лет в популяции отмечается постоянное увеличение потребности в пренатальной диагностике хромосомных заболеваний. Основные данные относительно эффективности пренатальной диагностики касаются женщин в возрасте 35 лет и старше, которые находятся в группе повышенного риска наличия у плода синдрома Дауна (трисомии по 21-ой паре хромосом) и большинства других хромосомных аномалий, До 29 лет возраст матери мало влияет на частоту встречаемости синдрома Дауна, которая у этих пациенток колеблется приблизительно от 0,5 до 1,0 на 1000 живорожденных детей. В возрасте 30-34 лет эта частота начинает возрастать; в возрасте 35 она составляет от 2 до 3 случаев на 1000 живорожденных, а к 40 годам достигает 8 или 9 на 1000 живорожденных детей. До недавнего времени большинство лабораторий использовали рубеж 35летнего возраста, после которого пациентке предлагали пренатальную диагностику, возможность проведения которой лимитировалась, в основном наличием материальных ресурсов. Тактика меняется по мере введения новых тестов, позволяющих повысить вы- являемость хромосомной патологии. Оценка риска, основанная на определении уровней одного или нескольких сывороточных белков: альфа-протеина, хорионического гонадотропина человека и эстриола, в сочетании с возрастом матери может в дальнейшем повысить эффективность отбора женщин для пренатального кариотипирования.
Инвазивные методы, используемые в настоящее время для пренатальной диагностики хромосомных нарушений плода, например у женщин с высоким риском трисомии, включают амниоцентез, хорионбиопсию и, по специальным показаниям, — взятие крови плода (кордоцентез).
-
Амниоцентез
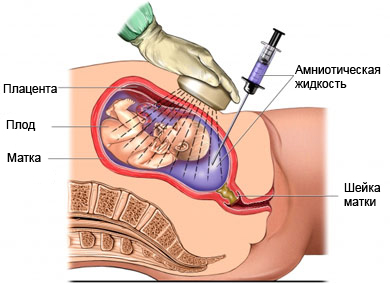
Степень безопасности амниоцентеза в первой половине второго триместра беременности достоверно установлена в нескольких больших исследованиях. Контролируемое исследование, которое включало более чем 4000 женщин, у которых не было выявлено аномалий развития плодов, показало, что амниоцентез сочетался с повышением частоты плодово-материнских гемотрансфузий, с увеличением частоты самопроизвольного прерывания беременности, и, что, возможно, наиболее важно, с достоверным увеличением частоты рождения новорожденных с очень низкой массой тела и респираторным дистресс-синдромом. Достоверно определено: риск амниоцентеза заключается в повышении частоты прерывания беременности на 0,5-1,0% и увеличении вероятности рождения ребенка с малой массой на 0,5% Цитогенетическое исследование хромосом в клетках амниотической жидкости имеет два главных недостатка. Первый заключается в том, что оно требует от двух до трех недель времени от момента взятия биопсии до получения результата. Многие женщины в течение этого времени находятся в состоянии мучительного беспокойства. Второй недостаток состоит в том, что амниоцентез обычно не выполняется до 14-16-й недели беременности. Поэтому, если необходимо прерывание беременности, его приходится выполнять в относительно поздние сроки беременности. Приблизительно в 2% случаев встречаются неудачи при культивировании амниоцитов. В этих случаях возникает необходимость повторного взятия амниотической жидкости, а беременность продолжает развиваться до получения окончательного результата в условиях тяжелого эмоционального стресса у пациентки. .
С целью диагностики на более ранних сроках беременности проведены исследования эффективности амниоцентеза при сроках беременности 10-12 недель. Результаты этих исследований разочаровали, был отмечен более высокий уровень прерываний беременности по сравнению как с хорионбиопсией, так и с амниоцентезом во втором триместре.
-
Биопсия ворсин хориона
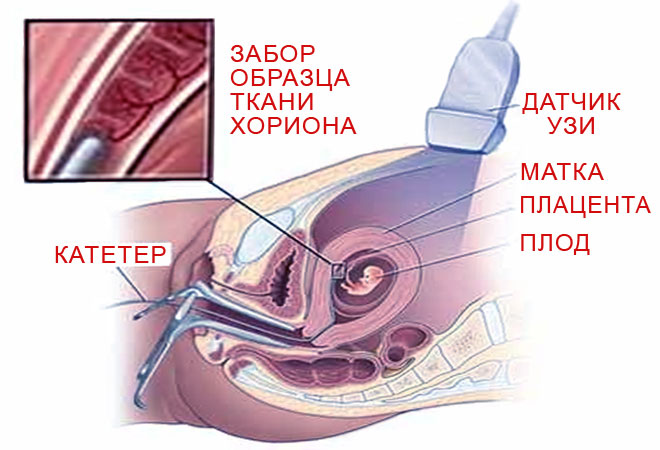
Биопсия ворсин хориона теоретически представляется привлекательной альтернативой обычному амниоцентезу, поскольку она может производиться в первом триместре беременности. Хорионбиопсия может быть выполнена трансвагинально с использованием специального катетера или биопсийных щипцов или трансабдоминально при помощи биопсийных игл. Вмешательство осуществляется под контролем ультразвукового сканирования с целью получения ворсин ветвистого хориона. В целом трансабдоминальный доступ сопровождается меньшим числом неудач при получении ворсин, меньшей частотой кровотечений и абортов по сравнению с трансцервикальным доступом. В нескольких относительно небольших клинических исследованиях сделаны попытки провести сравнительную оценку эффективности различных типов катетеров, или катетеров и биопсийных щипцов, при выполнении хорионбиопсии. Никаких убедительных различий не обнаружено. В этих исследованиях не выявлено также пользы от назначения бетамиметиков перед проведением хорионбиопсии.
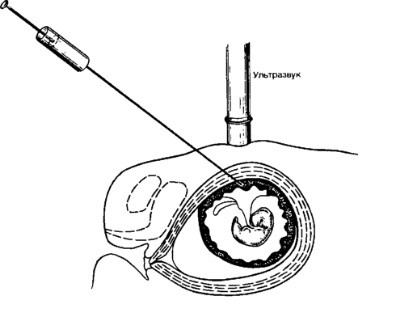
Преимущества пренатальной диагностики в первом триместре беременности очевидны, но для некоторых женщин они могут быть не так значимы в связи с возможными акушерскими и цитогенетическими особенностями метода. Сравнение эффективности хорионбиопсии в первом триместре и амниоцентеза во втором показали, что риск осложнений этих вмешательств вполне сопоставим, однако проведение хорионбиопсии чаще требует повторного вмешательства из-за недостаточного количества полученного материала, при хорионбиопсии чаще наблюдается кровотечение и больше частота ложноположительных результатов при кариотипировании. Частота общих потерь плодов (включая аборт, мертворождение и неонатальную смерть), частота преждевременных родов и рождения детей с низкой массой тела были выше среди пациенток, перенесших хорионбиопсию, по сравнению с амниоцентезом. Таким образом, увеличение риска в связи с проведением процедуры должно быть сопоставлено с преимуществами ранней диагностики. Например, у родителей, имеющих 25% риск рождения ребенка с муковисцидозом, риск при проведении хорионбиопсии является оправданным, в то время как при более низком уровне риска врожденной патологии у плода, возможно, риск от проведения вмешательства не будет столь оправдан.

Опасность того, что хорионбиопсия способна привести к развитию пороков лицевого черепа или конечностей у плода, даже если она производится в очень ранние сроки беременности, достоверно не доказана. Тем не менее некоторые эксперты обоснованно утверждают, что хорионбипсия не должна производиться до 10-й недели беременности, несмотря на то, что при этом метод может потерять некоторые из своих преимуществ.
Сведения относительно риска проведения процедуры в ранние сроки (хорионбиопсия и амниоцентез в первом триместре беременности) представляются важными для принятия решения, следует ли внедрять программы биохимического или ультразвукового скрининга синдрома Дауна в первом триместре.
Применение хорионбиопсии, помимо технических трудностей, имеет ограничения и в других аспектах пренатальной диагностики, которые требуют обсуждения. Большое количество эмбрионов, имеющих патологию кариотипа, погибают на ранних сроках беременности. Поэтому значительная доля беременностей при хромосомных аномалиях плодов, которые выявляются при использовании хорионбиопсии, возможно, будет прервана вследствие самопроизвольного аборта, прежде чем дело дойдет до амниоцентеза.
Скрининг преэклампсии
Повышение артериального давления при беременности, с точки зрения этиологии, проявляется, по крайней мере, двумя совершенно различными состояниями. В большинстве случаев это гипертензия, возникающая при первой беременности и исчезающая после родов, имеющая название «гипертензия, индуцированная беременностью» или, если нет других симптомов, «гипертензия беременных», и «преэклампсия», если она сопровождается протеинурией. Преэклампсия, являясь более тяжелой патологией, представляет непосредственную опасность, как для здоровья женщины, так и для ее плода. В отличие от преэклампсии, при индуцированной беременностью гипертензии исходы беременности и родов практически не отличаются от таковых у женщин с нормальными показателями артериального давления. Риск развития осложнений при этой патологии повышается лишь в случае, если она переходит в преэклампсию.

Другое состояние — это возникновение беременности на фоне уже развившейся или хронической гипертензии. В этом случае гипертензия может быть впервые выявлена при беременности, но, в отличие от гипертензии беременных, при этой патологии артериальное давление после родов не нормализуется. Хроническая гипертензия является основным фактором, предрасполагающим к развитию преэклампсии («предопределенная преэклампсия»). При хронической гипертензии риск развития осложнений для матери и плода, видимо, главным образом связан с развитием предопределенной преэклампсии. При этом пациентки, у которых преэклампсия на фоне хронической гипертензии не развивается, имеют такие же исходы беременности, как и женщины при нормальном уровне артериального давления.
Причины гипертензивных нарушений вследствие самой беременности полностью не выяснены, поэтому определение и постановка диагноза при данном осложнении беременности основываются на двух наиболее характерных признаках, таких, как повышение артериального давления и протеинурия. Являясь симптомами, а не самостоятельной патологией, они отражают лишь вторичные проявления лежащих в их основе циркуляторных нарушений, связанных с нарушением процесса имплантации плаценты. Симптомы преэклампсии неспецифичны, они могут возникать вследствие самой беременности и вследствие различных других патологических состояний, не связанных, но протекающих на фоне беременности. Гипертензия и протеинурия в большинстве случаев не имеют выраженных клинических проявлений и поэтому должны выявляться при помощи скрининговых исследований.

Первым шагом в скрининге преэклампсии является тщательное изучение анамнеза. К факторам, увеличивающим риск развития этой патологии, относятся первые роды, первая беременность с новым партнером, преэклампсия, имевшая место у ближайших родственников, ранние проявления преэклампсии при предшествующей беременности, хроническая гипертензия, диабет и многоплодная беременность. Несмотря на определенное значение этих факторов для диагностики преэклампсии, ни один из них не обладает ни достаточной специфичностью, ни чувствительностью. Например, пациентки, у которых при предшествующих беременностях имело место раннее развитие тяжелой преэклампсии, составляют лишь небольшую группу очень высокого риска, только у одной из пяти таких женщин развивается преэклампсия при последующей беременности.
-
Мониторинг артериального давления
Диагноз гипертензии ставится только тогда, когда артериальное давление у пациентки превосходит определенный уровень. У многих женщин беременность развивается нормально, несмотря на повышение артериального давления, что говорит о поддержании кровотока в системах и органах матери в целом и маточноплацентарного кровотока в частности на необходимом уровне. Незначительная гипертензия, возможно, даже благоприятна для поддержания перфузионного давления в условиях повышения сосудистой резистентности во время беременности.

Некоторые факторы, такие как возраст, наличие родов в анамнезе и раса матери, могут существенно влиять на средние показатели артериального давления, в то же время другие факторы, такие как время суток, уровень активности и эмоционального напряжения, окружающая обстановка, могут приводить к значимым колебаниям уровня артериального давления у одной и той же пациентки. Так, результаты измерения артериального давления, проводимого в условиях антенатальной клиники, обычно оказываются выше, чем при его измерении в домашних условиях («гипертензия белых халатов»).
Несмотря на то, что измерение артериального давления является главной основой скрининга преэклампсии и основным методом ее диагностики и оценки эффективности терапии, неизбежные технические и методические ошибки, как при аускультации, так и при использовании автоматических приборов для определения артериального давления, заключают в себе существенные ограничения в точности определения артериального давления. Ошибок при его определении невозможно избежать путем увеличения затрат на закупку автоматического оборудования. Рутинный сфигмоманометр и стетоскоп по сей день остаются необходимым оборудованием для оказания антенатальной помощи высокого уровня и, видимо, будут оставаться таковыми в обозримом будущем. У женщин в состоянии тяжелой преэклампсии автоматизированные способы измерения артериального давления должны использоваться с осторожностью вследствие большей погрешности. Амбулаторный непрерывный мониторинг артериального давления, вероятно, позволит повысить эффективность диагностики и последующего лечения преэклампсии, однако этот метод еще требует дальнейших исследований.
Методика измерения артериального давления имеет первостепенное значение, ее несоблюдение может привести к ошибкам, которые снижают предсказательную ценность полученных результатов. Предпочтительно проводить измерение давления при положении пациентки на левом боку или при положении сидя, при этом ее рука, на которой регистрируется давление, должна располагаться на уровне сердца, а размер манжеты должен соответствовать объему руки. Существуют определенные разногласия относительно того, как правильно измерять диастолическое давление. До недавнего времени диастолическое давление определялось по началу приглушения тонов Короткова, то есть в четвертой фазе. Однако теперь акушеры присоединились к мнению специалистов других областей медицины, в том, что диастолическое давление следует определять по полному исчезновению тонов Короткова, то есть в пятой фазе измерения, и эта методика, быстро распространяясь, становится методом выбора.
Гипертензия при беременности может быть определена либо как повышение диастолического давления выше определенного уровня, либо выше уровня, который был у данной пациентки до беременности. Было показано, что при уровне диастолического давления во второй половине беременности между 90 и 100 мм ртутного столба наблюдается увеличение частоты протеинурии и перинатальной смертности. Ввиду этого уровень диастолического давления между 90 и 100 мм ртутного столба рассматривается как пороговый показатель для женщин с низким и повышенным риском развития осложнений во время беременности. Показатели артериального давления до начала второй половины беременности и среднее артериальное давление не являются прогностически значимыми в отношении преэклампсии, хотя они могут свидетельствовать о развитии индуцированной беременностью гипертензии - гипертензии беременных.
Диагноз гипертензии сам по себе не является определением заболевания, но служит показателем повышенной степени риска и поводом для тщательного наблюдения за состоянием матери и плода. Для клинициста, принимая во внимание физиологические колебания артериального давления при беременности, важно понять, что диастолическое давление на уровне 90 мм рт. ст. в середине беременности является более тревожным симптомом, по сравнению с таким же уровнем давления при доношенной беременности.
Гипертензия беременных редко развивается до 20-й недели. Причины гипертензии и/ или протеинурии, выявленные до 20 недель, как правило, кроются в наличии хронической гипертензии или заболевания почек. Гипертензия впервые может быть выявлена в процессе родов, чаще всего это транзиторная гипертензия из-за высокого напряжения и/ или сильного волнения.
Проведение дифференциальной диагностики между гипертензией беременных и хронической гипертензией может быть достаточно сложной задачей. По сравнению с гипертензией беременных или преэклампсией, которые обычно имеют место у молодых первородящих, женщины, страдающие хронической гипертензией, обычно старше и являются повторнородящими. У многих женщин при хронической, в том числе почечной, гипертензии в течение первой половины беременности отмечается более значительное, чем у нормотензивных женщин, физиологическое снижение артериального давления. При этом у них же в третьем триместре отмечается более значительное его повышение. Необходимо помнить: чем в более ранние сроки беременности выявляется гипертензия, тем больше вероятность того, что имеет место хроническая гипертензия, предшествовавшая беременности.
-
Протеинурия, как симптом наличия преклампсии
В течение неосложненной беременности количество белка, выделяемое с мочой, увеличивается, и уровень его потери менее 300 мг в течение 24 часов не является патологическим. Возможное физиологическое увеличение экскреции белка с мочой часто может являться причиной относительно высокой его концентрации в эпизодически взятых пробах мочи, При этом объем и концентрация мочи влияют на содержание в ней белка, что также может приводить к завышению или занижению результатов оценки потерь белка на основании исследования эпизодически взятых проб мочи.
Протеинурия может быть временным явлением вследствие развития преэклампсии или отражать наличие заболевания почек, на фоне которого развивается беременность. В первом случае протеинурия исчезает через определенное время после родоразрешения, во втором она сохраняется и после родов.
Протеинурия при гипертензии беременных является поздним проявлением данного патологического состояния, и их сочетание сопровождается повышением риска неблагоприятных исходов для плода. Корреляция между степенью повышения артериального давления и выраженностью протеинурии достаточно слабая, однако выраженность потери белка находится в прямой корреляции с тяжестью поражения паренхимы почек. В связи с этим анализ мочи является исключительно важным компонентом скрининга гипертен- зионных нарушений у беременных.
На практике скрининг уровня протеинурии обычно осуществляется путем использования тест-полосок или так называемого «макательного» теста, который позволяет обнаруживать белок (альбумин) при его концентрации около 50 мг/л. Концентрация белка напрямую зависит от величины диуреза и относительной плотности мочи. При этом данный метод может приводить к появлению ложноположительных результатов вследствие следовой реакции реагента и, кроме того, к 6% ложноположительных результатов в 25% случаев вследствие однократного исследования порции мочи у женщин, у которых экскреция белка при определении в 24-часовой пробе будет в пределах нормы. Оценка величины микроальбуминурии в целях скрининга преэклампсии до момента развития протеинурии, видимо, не является прогностически значимой.
Основным тестом для оценки степени выраженности протеинурии во время беременности считается количественное определение суточной экскреции белка в моче (например, методом Эсбаха). Этот метод является слишком сложным для использования в целях скрининга, но может являться необходимым при выявлении выраженной протеинурии при исследовании отдельных порций мочи. Альтернативный подход к определению суточной потери белка с мочой заключается в определении протеин/креатининового индекса в отдельных порциях мочи, но значение этого метода еще требует более веского обоснования.

Отеки встречаются приблизительно у 85% женщин, у которых в последующем развивалась преэклампсия. При этом отеки развиваются достаточно быстро и сочетаются с выраженной прибавкой массы тела. Клинически развитие подобных отеков невозможно отличить от развития физиологических отеков. В свою очередь, показано, что повышение артериального давления у беременных женщин одинаково часто встречается как при отсутствии отеков, так и при раннем или позднем их развитии.
Допплерометрия является неинвазивным и достаточно воспроизводимым методом оценки маточной циркуляции. Результаты применения пульсового Допплера имеют лучшую воспроизводимость по сравнению с непрерывным Допплером, хотя последняя технология существенно дешевле. При неосложненной беременности кровоток в маточной артерии изменяется от медленного и высоко резистентного к высокоскоростному при низком сосудистом сопротивлении. Кровоток в системе маточных артерий при беременности имеет наименьшее сосудистое сопротивление по сравнению с другими системами организма матери, при этом ранняя диастолическая выемка на допплеровских кривых скоростей кровотока постепенно исчезает, и к 24-й неделе беременности определяется только у 5% женщин. Нарушения этой физиологической адаптации к беременности коррелируют с увеличением риска преэклампсии и развития других осложнений беременности, в частности преждевременных родов.
Наличие ранней диастолической выемки на допплеровских кривых при измерении скорости кровотока в обеих маточных артериях при исследовании в 20-24 недели беременности, по-видимому, позволяет выделить группу женщин особо высокого риска по развитию осложнений, которые могут потребовать родоразрешения до 34 недель беременности. Роль этих показателей в клинической практике остается пока не ясной, и ее оценка требует дальнейших исследований, В целях оценки развития беременности у женщин группы низкого риска, допплеровский ультразвуковой скрининг маточной артерии, возможно, и не дает дополнительной информации, однако он может оказаться весьма полезным для оценки течения беременности у женщин группы высокого риска. При этом необходимым требованием является высокий уровень профессиональной подготовки врача при проведении подобного обследования.
Гипертензия и преэклампсия часто длительное время протекают бессимптомно, при этом эффективность их скрининга и диагностики зависят в основном от тщательности оценки артериального давления и протеинурии.
Гипертензия беременных может развиться во второй половине беременности в любое время. Эта патология сравнительно редко наблюдается до 28-й недели беременности, однако в случаях развития в этот период гипертензии последняя часто переходит в преэклампсию и сочетается с высоким уровнем перинатальной заболеваемости и смертности. С другой стороны, гипертензия беременных гораздо чаще развивается в третьем триместре, но при этом риск развития осложнений для матери и плода значительно меньше. Поэтому,, несмотря на то, что до 28-й недели беременности рутинный антенатальный скрининг в целях выявления гипертензивных нарушений является малопродуктивным с точки зрения точности диагностики, такой скрининг обладает большими потенциальными возможностями относительно предупреждения материнской и перинатальной заболеваемости и смертности. В связи с этим количество дородовых посещений врача первородящими во втором триместре беременности не должно уменьшаться без получения доказательств безопасности подобного сокращения.
Простое измерение артериального давления остается неотъемлемой частью антенатального ведения, и оно должно проводиться в обязательном порядке опытной акушеркой, сестрой или лечащим врачом.

Появление протеинурии у женщин при наличии гипертензии беременных или хронической гипертонии свидетельствует о существенном повышении риска в отношении здоровья матери и плода. В связи с этим скрининг протеинурии при использовании метода тест-полосок остается весьма ценным.
Никакие другие тесты, предлагавшиеся для скрининга, прогноза развития или ранней диагностики гипертензии беременных, не оказались клинически эффективными, к настоящему времени только использование допплерометрии, особенно у женщин группы высокого риска, представляется перспективным. Отмечается интерес к изучению прогностического значения комбинации тестов, однако доказательств эффективности этого для клинической практики не получено.
Определение величины гематокрита, концентрации мочевой кислоты в сыворотке крови, количества тромбоцитов, а также менее широко распространенных определений уровня антитромбина III и фактора VIII — связанного антигена в плазме могут иметь значение только для мониторинга динамики уже установленных гипертензивных нарушений у беременных женщин.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания










Комментарии