Альтернативные методы диагностики: эндосонография опухолей ЖКТ
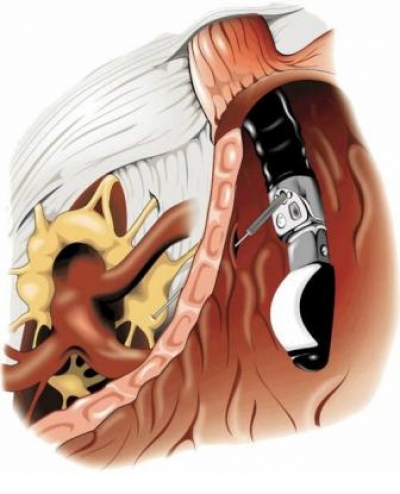
Эндосонографическая диагностика заболеваний желудочно-кишечного тракта проводится на основании анализа изменений слоистой структуры стенки того или иного полого органа. Опухоли визуализируются как нарушение целости какого-либо слоя (слоистости) или проявляются как диффузное утолщение стенки органа. Изменение эхогенности слоев может также свидетельствовать о наличии патологии в стенке исследуемого органа.
В диагностике опухолей пищевода и определении их стадии свое истинное значение эндосонография приобрела, только когда стали широко применяться альтернативные методы лечения – эндоскопическая резекция слизистой оболочки, фотодинамическая терапия, лазерная фотодеструкция и др. Наиболее важной задачей эндосонографии в таких случаях является создание четкого представления о степени удалимости опухоли. В то же время адекватно выполненная лимфаденэктомия также служит необходимым условием для установления после операции стадии опухолевого процесса и влияет на дальнейший прогноз заболевания и качество жизни пациента.
В выявлении регионарных и отдаленных метастазов большими диагностическими возможностями обладает рентгеновская компьютерная томография (КТ), которая должна предшествовать эндосонографическому исследованию пищевода. В тех случаях, когда при КТ были выявлены отдаленные метастазы, определение стадии опухолевого процесса уже не столь значимо для дальнейшей тактики лечения. Что касается установления степени инвазии опухоли в стенку пищевода, то, по мнению большинства исследователей, эндосонография здесь обнаруживает более высокую точность (более 80%) по сравнению с КТ и магнитно-резонансной томографией (МРТ), смотрите цены на МРТ головного мозга.. Эндосонография, КТ и МРТ, по общему убеждению, должны не противопоставляться друг другу, а использоваться комплексно, дополнять друг друга, поскольку эндосонография обладает наибольшими потенциальными возможностями именно в определении глубины инвазии опухоли в стенку пищевода, а КТ и МРТ – в выявлении отдаленных метастазов. Согласно данным более 20 эндосонографических центров, точность эндосонографии составляет в среднем 84% в установлении стадии Т и 74% в установлении стадии N.
Практически все пациенты с запущенными карциномами пищевода имеют неутешительный прогноз, независимо от вида первичного лечения, и оперативное лечение у них связано с большим риском для жизни. По данным M. Hiele и соавт., выживаемость и резектабельность больных с опухолями пищевода и пищеводно-желудочного перехода во многом зависят от результатов эндосонографического исследования и определения стадии TNM. Средняя продолжительность жизни больного с диагностированной опухолью Т2 составляет 28 мес., с опухолью Т3 – 19 мес., Т4 – только 8 мес. Больные, у которых патологически измененные лимфатические узлы не были выявлены во время исследования и оперативного лечения, в среднем живут 28 мес., при наличии же метастазов в лимфатические узлы продолжительность жизни резко снижается – до 8 мес. Таким образом, эндосонография играет далеко не последнюю роль в предоперационном установлении стадии онкологического процесса. На основании анализа многочисленных исследований можно заключить, что одним из основных ограничений выполнения эндосонографии является невозможность проведения аппарата по пищеводу дистальнее опухоли в случаях его стеноза и потому отсутствие возможности более точной оценки глубины инвазии опухоли и регионарных лимфатических узлов.
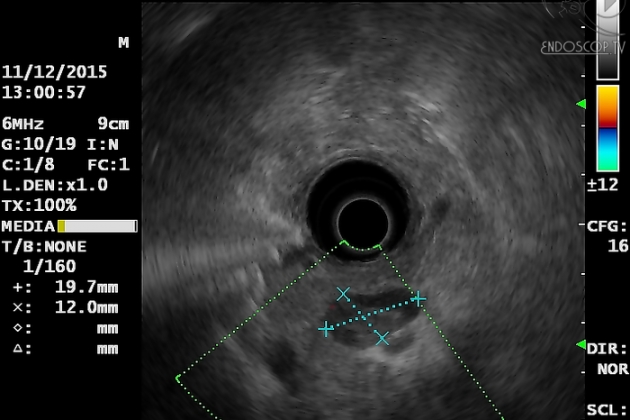
Наибольшее значение в установлении глубины инвазии опухоли эндосонография приобретает при обнаружении локальных, ограниченных форм опухолей пищевода, когда предполагается использование такого метода лечения, как эндоскопическое иссечение слизистой оболочки. Интраэпителиальный рак, или рак in situ, является самой ранней стадией опухолевого поражения, не проникающего глубже собственной мышечной пластинки слизистой оболочки. Поражение лимфатических узлов практически никогда не выявляется при интраэпителиальном раке, тогда как при вовлечении в процесс подслизистого слоя процент поражения регионарных лимфатических узлов может достигать 30. Как уже отмечалось выше, нормальная стенка пищевода состоит из 5 слоев; при карциноме третий, гиперэхогенный слой (подслизистый), находящийся глубже опухолевого поражения, остается интактным, поэтому опухоль расценивается как внутрислизистое образование, иногда диагностика может основываться на выявлении лишь ограниченной неровности третьего слоя. В ряде случаев четкую грань между подслизистой карциномой и внутрислизистым раком провести достаточно трудно из-за нечеткости выявляемой неровности третьего слоя, в связи с чем говорить о наличии микроинвазии опухоли в подслизистый слой удается не всегда. По мнению ряда авторов, в большинстве случаев подслизистая карцинома может быть достаточно уверенно выявлена с помощью эндосонографии (7,5-12 МГц), если не обнаруживается признаков поражения первого и второго слоев (слизистая оболочка). Нельзя не отметить того факта, что внутрислизистая карцинома практически не видна при использовании датчиков с частотой 7,5-12 МГц. В случаях обнаружения при эндосонографии определенных изменений уже больше вероятность того, что карцинома поражает подслизистый слой. Для повышения качества диагностики некоторые авторы начали использовать минизонд частотой 15-20 МГц. Нормальная стенка пищевода при его применении оказалась представленной 9 слоями разной эхогенности. Слизистая оболочка состояла из 4 слоев. Точность дифференциальной диагностики рака слизистой оболочки и рака подслизистого слоя составила 94%. Ряд авторов сравнили эффективность использования минизонда 15 МГц и обычного эндосонографического исследования в установлении степени инвазии и вовлечения в процесс регионарных лимфатических узлов при поверхностном раке пищевода. Они также обнаружили 9 слоев стенки пищевода. Точность установления глубины инвазии опухоли в стенку пищевода составила соответственно 92 и 76% (86 и 71% для внутрислизистой карциномы, 94 и 78% для подслизистой). В выявлении метастазов в регионарные лимфатические узлы точность составила при использовании минизонда 56%, при обычном эндосонографическом исследовании 67%.
H. Yanai и соавт. использовали минизонд 20 МГц. Точность установления стадии опухолевого процесса составила 64,7%, при этом 80% в случаях, когда визуализировалась собственная мышечная пластинка слизистой, но это имело место только в 29,4% наблюдений.
Из вышесказанного можно сделать вывод, что использование минизонда ненамного повышает диагностические возможности по сравнению с обычной эндосонографией. Один из этих методов лучше выявляет глубину инвазии опухоли в стенку, другой – метастазы в регионарные лимфатические узлы, поэтому для более точного установления стадии онкологического процесса рекомендуется использовать эти методы диагностики в комплексе. Следовательно, обычное эндосонографическое исследование в диагностике рака пищевода и его стадии является наиболее предпочтительным. Подводя итог сказанному, можно предположить, что данные, полученные посредством эндосонографии, могут изменить тактику лечения практически у трех из четырех пациентов с ранее выявленным раком пищевода. Подобные результаты были получены группой авторов, которые считают, что эндосонография способствует снижению числа неоправданных оперативных вмешательств в 67% случаев, хотя роль этого метода в выявлении рецидива рака пищевода в анастомозе и установлении его стадии пока только изучается.
Эндосонография в качестве метода диагностики рака желудка
В первичной диагностике рака желудка эндосонография не используется. С помощью этого метода затруднена дифференциальная диагностика доброкачественных и злокачественных изъязвлений желудка. Это исследование помогает уточнить стадию опухолевого процесса в желудке, определить вовлеченность перигастральных лимфатических узлов, непосредственную инфильтрацию соседних органов. Вместе с КТ эндосонография, по мнению многих авторов, представляет золотой стандарт среди неинвазивных методов предоперационной оценки резектабельности и операбельности при раке желудка. При этом, несмотря на высокие потенциальные диагностические возможности эндосонографии, она практически не выявляет поверхностных метастазов печени и обсеменения метастазами брюшины. Для уточнения вопроса о резектабельности при раке желудка некоторые хирурги рекомендуют комплексное использование эндосонографии и лапароскопического ультразвукового исследования. Такой подход, по их мнению, позволяет более точно установить стадию опухолевого процесса перед операцией и максимально избежать неоправданных эксплоративных лапаротомий.
Арсенал эндоскопических методов лечения раннего рака желудка неуклонно пополняется, что можно объяснить относительной простотой их применения при высокой эффективности. Показания к таким вмешательствам могут резко ограничиваться при наличии регионарных и отдаленных метастазов. В таких ситуациях очень важное значение приобретает эндосонографическое исследование, которое позволяет уточнить распространенность рака желудка в пределах слизистой оболочки или глубже, в подслизистый и мышечный слои. Фактически глубина инвазии рака желудка строго коррелирует с метастазированием в лимфатические узлы. По данным Т. Sano и соавт., 3,3% случаев раннего рака желудка ограничены слизистой оболочкой, в 19,6% имеет место проникновение рака в подслизистый слой. С целью получения изображения собственной мышечной пластинки слизистой оболочки некоторые авторы использовали минизонд 20 МГц. Точность установления глубины инвазии опухоли в слизистую оболочку и подслизистый слой составила 72,3%, хотя собственная мышечная пластинка визуализировалась только в 34% случаев. В последующих работах те же авторы сравнили точность использования минизонда 20 МГц и обычного эндоскопа при установлении стадии и глубины инвазии. Она составила 72,2 и 64,8% соответственно. Поражения, квалифицированные при обоих методах исследования как ограниченные слизистой оболочкой, при гистологическом исследовании оказались ограничены слизистой оболочкой в 92,2% случаев. По мнению этих, а также других авторов, эндосонография с обычным эндоскопом более информативна в установлении глубины инвазии раннего рака желудка.
Другая группа японских ученых исследовала возможности эндосонографии в выявлении раннего рака желудка при диаметре опухоли менее 2 см с последующей оценкой возможности его эндоскопического лечения. Данные эндосонографии четко коррелировали с результатами гистологического исследования. Чувствительность, специфичность, точность эндосонографии составили соответственно 93, 86 и 90%. И все же, несмотря на оптимистические выводы этих ученых, проблема оценки стадии рака желудка, ограниченного слизистой оболочкой и потому показанного для эндоскопического лечения, все еще далека от окончательного решения. Подслизистые поражения желудочно-кишечного тракта часто вызывают у врачей-эндоскопистов затруднения в плане диагностики и лечения. Стандартно выполненная эндоскопическая биопсия в большинстве случаев слишком поверхностна и недостаточна для постановки правильного диагноза. С внедрением в клинику эндосонографической аппаратуры выявление подслизистых поражений желудка стало более реальным. Эндосонография позволяет более точно дифференцировать внутристеночные и внестеночные поражения стенки желудка и оценивать глубину и размеры поражения. Более того, с ее помощью возможны дифференциация внутристеночных поражений и сосудистых структур (имеется в виду гистологическая структура некоторых опухолей, таких как липомы и лейомиомы, которые обладают характерными эндосонографическими признаками), а также динамический контроль за пациентами с целью выявления дополнительных внутристеночных изменений. К сожалению, как отмечают многие исследователи, с помощью эндосонографии все же невозможно точно дифференцировать доброкачественный процесс от злокачественного и потому последнее слово остается за морфологическим исследованием.
Если гистологическая природа подслизистого образования не соответствует данным эндосонографии, то допустимо некоторое динамическое наблюдение, если же данное образование имеет сомнительные эндосонографические признаки или увеличивается в размерах в процессе наблюдения, требуется немедленное лечебное вмешательство. Под последним имеются в виду различные доступные способы:
-
полипэктомия;
-
открытое оперативное вмешательство;
-
лапароскопическая операция.
Возможна также эндосонографическая ассистированная резекция подслизистого образования. В таких случаях эндоскопическое наложение лигатур может свести к минимуму риск перфорации полого органа и уменьшить опасность кровотечения, связанного с текущим эндоскопическим вмешательством. Когда образование локализуется в слизистой оболочке или подслизистом слое, оно может быть резерцировано путем иньекции физиологического раствора и последующей электроэксцизии. Такое вмешательство безопасно и эффективно при подслизистых поражениях желудка.
С помощью эндосонографии можно даже выявлять подслизистые сосуды у пациентов с подозрением на болезнь Деляфуа. Таким образом, она помогает клиницистам в установлении источника кровотечения, когда повторные эндоскопии оказываются безрезультатными. В дальнейших исследованиях была показана возможность выполнения склеротерапии под контролем эндосонографии с использованием ротационного секторного сканера. Но, тем не менее, еще остаются нерешенные вопросы относительно специфичности эндосонографии в выявлении сосудов подслизистого слоя, особенно в проксимальном отделе желудка.
Эндосонография при диагностике опухолей толстой кишки
В установлении глубины инвазии и стадии опухоли прямой кишки все большее распространение приобретает “слепая” эндосонография. Полученные в последние годы результаты эндосонографии при диагностике опухолей толстой кишки несколько разноречивы, особенно в случаях выявления рака толстой кишки и установления его стадии, из-за неудовлетворительной дифференциации внутрислизистых и подслизистых опухолей. Обычное эндосонографическое исследование в большинстве случаев не позволяет точно ответить на вопрос о целесообразности эндоскопического лечения раннего рака толстой кишки. Необходимость точного установления ранних стадий неопластического процесса толстой кишки очевидна, особенно если учесть появление новых видов лечения, таких как эндоскопическая резекция слизистой оболочки. И все же ряд авторов считают весьма целесообразным использование эндосонографии в колопроктологии, поскольку она дает большую дополнительную информацию о глубине инвазии опухоли в стенку кишки, наличии метастазов в регионарные лимфатические узлы, соседние органы.

Y. Saiton и соавт. проанализировали 49 случаев выявления плоских и углубленных опухолей толстой кишки с помощью высокочастотного зонда (20 МГц) и сравнили полученные изображения с результатами морфологических исследований, проведенных как после обычных оперативных вмешательств, так и после эндоскопической резекции слизистой оболочки. Перед ними стояла цель установить различия между внутрислизистой и инвазивной формами рака толстой кишки, чтобы более точно планировать оперативные вмешательства. Авторам удалось визуализировать стенку толстой кишки как структуру, состоящую из 9 слоев, из которых 4-й соответствовал собственной мышечной пластинке слизистой оболочки. Мышечный слой визуализировался в 76% случаев, инвазия опухоли в стенку, видимая как гипоэхогенное поражение, была выявлена в 88% случаев. С другой стороны, как отмечают авторы, невозможно отличить аденому от внутрислизистой карциномы из-за недостаточной дифференцировки ультразвуковых изображений. Регионарные лимфатические узлы не были оценены вследствие ограниченного проникновения ультразвука с частотой 20 МГц. Сделан вывод, что хотя эндоскопическая резекция слизистой оболочки желудка и пищевода широко применяется, полезность данной процедуры в отношении толстой кишки пока неясна.
Выводы
На основании вышеизложенного становится ясно, что эндосонография органов желудочно-кишечного тракта широко используется не только в научных целях, но и в повседневной клинической практике. Использование этой методики расширяет возможности клиницистов в установлении стадии опухолевого процесса у гастроэнтерологических больных, что позволяет разработать тактику их лечения. Эндосонографические технологии постоянно совершенствуются. Прошла этап экспериментального изучения трехмерная эндосонография, клиническая ценность которой должна быть доказана. Тем не менее, нельзя забывать и того, что какими бы превосходными возможностями ни обладала эндосонография, она никогда не сможет заменить данных морфологического исследования.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии