Сахарный диабет 2 типу у детей и другие эндокринные заболевания
Термином «нарушение толерантности к глюкозе» обозначают состояние, которое раньше называли бессимптомным, химическим, субклиническим или латентным сахарным диабетом. Он предложен для того, чтобы избежать употребления термина «сахарный диабет», влияющего на выбор профессии, образ жизни, условия страхования и самооценку. Нарушение толерантности к глюкозе, конечно, отражает изменения в регуляции гликемии, но редко переходит в явный сахарный диабет. По данным разных авторов, это наблюдается в 0-10% случаев. Насколько степень такого нарушения определяет вероятность последующего развития сахарного диабета, неясно, но в тех немногих случаях, когда оно имело место, реакция инсулина в ходе перорального теста на толерантность к глюкозе оказывалась значительно нарушенной. Обычно у таких больных выявляются аутоантитела к островковым клеткам и инсулину, а также гаплотипы HLA-DR3 или HLA-DR4. У детей с ожирением ответ инсулина в пероральном тесте на толерантность к глюкозе обычно выше, чем у их сверстников без ожирения. Таким образом, нарушенная толерантность к глюкозе при ожирении в большей степени определяется резистентностью к инсулину, а не недостаточностью его секреции.

В отсутствие сахарного диабета возрастание уровня глюкозы в ходе теста практически не зависит от возраста ребенка. Однако ответ инсулина в возрастном интервале 3-15 лет прогрессивно увеличивается и становится особенно высоким в период полового созревания. Поэтому интерпретация результатов теста на толерантность к глюкозе требует их сравнения у детей одного и того же возраста и находящихся на одной и той же стадии полового развития.
Условия проведения теста на толерантность к глюкозе должны соответствовать современным стандартам. Не менее 3 дней до этого ребенок должен получать хорошо сбалансированную диету с содержанием углеводов, обеспечивающим примерно 50% ее калорийности. Тест следует проводить натощак. Глюкозу дают в количестве 1,75 г/кг массы тела, но не более 75 г. Пробы крови берут до и через 1, 2 и 3 ч после нагрузки глюкозой. Произвольные критерии нарушения толерантности к глюкозе включают уровень глюкозы в плазме натощак ниже 126 мг%, а через 2 ч после нагрузки — выше 200 мг%. Определять содержание инсулина в сыворотке крови в ходе теста необязательно. Однако величина ответа инсулина может иметь прогностическое значение.
При нарушенной толерантности к глюкозе, но в отсутствие гипергликемии натощак повторять пероральный тест не рекомендуется. В таких случаях толерантность к глюкозе обычно остается стабильной в течение многих лет или даже улучшается. Исключение составляют дети с резко нарушенным ответом инсулина. Поэтому, если не считать мер по снижению массы тела, нарушенная толерантность к глюкозе не требует какого-либо лечения. Применять пероральные сахаропонижающие средства можно только в исследовательских целях. При появлении гипергликемии натощак или характерных симптомов диагностируют СД 2, который раньше называли инсулиннезависимым сахарным диабетом.

Сахарный диабет взрослого типа у детей
Под этим названием объединяют несколько вариантов инсулнннезависимого сахарного диабета, характеризующихся началом в молодом возрасте (между 9 и 25 годами), аутосомно-доминантным наследованием и первичным нарушением секреции инсулина. Вариант 1 (MODY 1) обусловлен мутацией гена, кодирующего ядерный фактор гепатоцитов (HNF-4a). Этот ген расположен на длинном плече хромосомы 20. В основе варианта 2 (MODY 2) лежит мутация гена глюкокиназы, расположенного на коротком плече хромосомы 7, a MODY 3 — мутация гена, кодирующего HNF-1a и расположенного на длинном плече хромосомы 12. Критерии диагностики MODY включают аутосомно-доминантное наследование заболевания не менее чем в 3 поколениях и развитие сахарного диабета до 25-летнего возраста, по крайней мере, у одного из членов семьи.
MODY 2 характеризуется невысокой хронической гипергликемией вследствие легкого нарушения реакции В-клеток на глюкозу. У большинства больных отмечается нарушение толерантности к глюкозе на фоне легкой гипергликемии натощак. Этот вариант поддается лечению небольшими дозами экзогенного инсулина. При мутациях генов HNF-4a и HNF-1a нарушения углеводного обмена выражены в большей степени. Может наблюдаться не только нарушение толерантности к глюкозе, но и явный сахарный диабет, течение которого со временем часто становится все более тяжелым. Примерно 30% таких больных нуждаются в экзогенном инсулине и предрасположены к развитию сосудистых осложнений. У больных с дефектами гена глюкокиназы и MODY 2 при концентрации глюкозы в крови выше 7 мг% ответ инсулина на внутривенно вводимую глюкозу может достигать нормальных значений. Снижение активности глюкокиназы обусловливает лишь повышение порога чувствительности В-клеток к глюкозе. У больных же с MODY 1 и MODY 3 секреция инсулина нарушена в большей степени и этот дефект не преодолевается внутривенной инфузией глюкозы.

Отсутствие в семейном анамнезе аутосомно-доминантного сахарного диабета исключает диагноз MODY. Развитие заболевания в молодом возрасте в таких случаях, скорее всего, указывает на СД 1 и требует исследования соответствующих аутоантител. Легкий и медленно развивающийся СД 1 можно принять за СД 2.
Диагностика
Дифференциальная диагностика вариантов MODY имеет клиническое значение, поскольку при MODY 2 риск сосудистых осложнений меньше, а больным с MODY 1 и MODY 3 могут требоваться более высокие дозы экзогенного инсулина. В будущем, вероятно, появится возможность широко использовать в клинике молекулярный анализ хромосом 20, 7 и 12, что облегчит диагностику и лечение соответствующих вариантов MODY. Известен еще один вариант MODY, в основе которого лежит гетерозиготная мутация гена, кодирующего один из факторов транскрипции — фактор-1 промотора гена инсулина.
К сахарному диабету приводят также первичные или вторичные дефекты инсулиннезависимого транспортера глюкозы GLUT-2. Этот белок быстро переносит глюкозу в В-клетки, где она фосфорилируется под действием глюкокиназы и, в конечном счете, вызывает секрецию инсулина. Возможно, в основе феномена глюкотоксичности, характеризующегося снижением или выпадением первой фазы секреции инсулина в ответ на глюкозу, лежит вторичное уменьшение количества транспортеров GLUT-2.
MODY может быть также проявлением полиморфизма гена гликогенсинтазы, ключевого фермента превращения глюкозы в гликоген в мышцах.
Для этого дефекта характерна высокая степень инсулинорезистентности, повышение АД, а также сахарный диабет у большого числа родственников больного.
Аутоиммунные заболевания
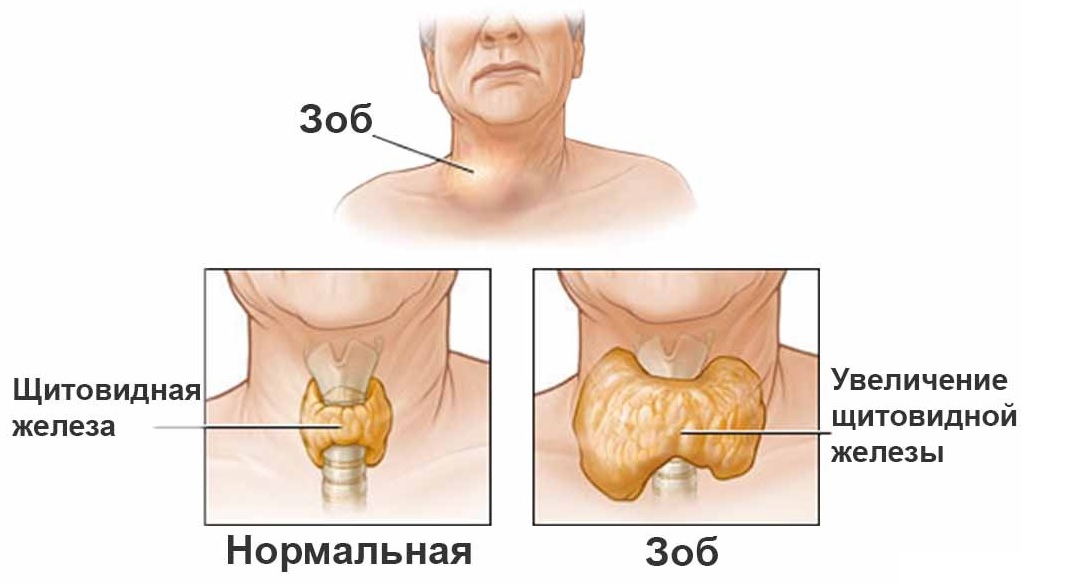
СД 1 у детей часто сопутствует хронический лимфоцитарный тиреоидит (тиреоидит Хасимото). Антитиреоидные антитела в сыворотке крови присутствуют у 20% больных СД 1, что в 2-20 раз превышает частоту их обнаружения у лиц без диабета. Явный гипотиреоз, однако, развивается лишь у небольшого процента больных, интервал между установлением сахарного диабета и гипотиреоза составляет примерно 5 лет. У всех детей с сахарным диабетом следует периодически пальпировать щитовидную железу и при увеличении ее размеров или плотности определять антитиреоидные антитела и ТТГ в сыворотке крови. Уровень ТТГ выше 10 мкЕД/мл указывает на нарушение функции этой железы, что требует заместительной терапии тиреоидными гормонами. Следствием гипотиреоза может быть замедление роста, которое и само по себе служит показанием к определению концентрации Т4 и ТТГ в сыворотке.
При сахарном диабете в сочетании с заболеваниями щитовидной железы нельзя исключать и надпочечниковой недостаточности, о которой могут свидетельствовать снижение потребности в инсулине, усиление пигментации кожи и слизистой оболочки щек, пристрастие к соли, общая слабость и ортостатическая гипотония или даже явный гипоадреналовый криз. У детей младше 10 лет этот синдром проявляется крайне редко.
У детей с СД 1 часто встречается целиакия (глютеновая энтеропатия) — еще одно аутоиммунное заболевание, в основе которого лежит непереносимость глютена пищи. В первые 6 лет после установления сахарного диабета она развивается примерно у 7 % больных. У маленьких детей при этом обычно появляются схваткообразная боль в животе, понос и гастроэзофагеальный рефлюкс. Ребенок отстает в росте и массе тела, у него возникают необъяснимые эпизоды гипогликемии. У подростков это заболевание чаще протекает бессимптомно. На целиакию указывает наличие в сыворотке крови антител к эндомизию гладких мышц и/или к тканевой трансглутаминазе на фоне нормального общего содержания IgA. Диагноз подтверждают результатами эндоскопии и биопсии тонкой кишки, при которых обнаруживается характерная атрофия ворсинок.

Антитеза к париетальным клеткам желудка и внутреннему фактору Касла выявляются в крови больных СД 1 в 2-3 раза чаще, чем в отсутствие диабета. Антитела к париетальным клеткам свидетельствует о развитии атрофического гастрита, а антитела к внутреннему фактору — о нарушении всасывания витамина В. Мегалобластная анемия у детей с СД 1 встречается редко.
Один из вариантов аутоиммунного полигландулярного синдрома характеризуется СД 1, идиопатической атрофией слизистой оболочки кишечника с воспалением и тяжелым нарушением процессов всасывания, недостаточностью IgA и наличием в крови антител ко многим эндокринным железам (надпочечникам, щитовидной, поджелудочной, паращитовидным и половым железам). У родственников больных, не имеющих сахарного диабета, с повышенной частотой встречаются:
-
витилиго;
-
диффузный токсический зоб;
-
рассеянный склероз;
-
сниженный уровень комплемента и антитела к эндокринным тканям.
Эндокринные заболевания
Эндокринные заболевания в детском возрасте редко служат причиной сахарного диабета. Однако они могут ускорять его развитие при врожденных или приобретенных нарушениях секреции инсулина.
Лекарственные и другие средства
Иммунодепрессанты циклоспорин и такролимус оказывают токсическое действие на Р-клетки. У многих больных, получающих эти средства, развивается инсулинзависимый сахарный диабет, что не позволяет применять их для прекращения аутоиммунной деструкции островков Лангерганса. Стрептозотоцин и средство от грызунов «Вакор» также токсичны для Р-клеток и вызывают сахарный диабет.
Генетические синдромы, включающие сахарный диабет
Инсулинзависимый сахарный диабет может быть одним из проявлений ряда редких генетических синдромов. Эти синдромы включают разнообразные патологические состояния — от преждевременного старения клеток, как при синдромах Вернера и Коккейна, до тяжелого ожирения с гиперинсулинемией, инсулинорезистентностью и нарушением толерантности к углеводам, как при синдроме Прадера-Вилли. Некоторые из них характеризуются первичными дефектами рецепторов инсулина или присутствием антител к этим рецепторам при сохранении секреции инсулина. Такие синдромы дают уникальную возможность выяснения различных причин нарушения углеводного обмена — от недостаточной секреции инсулина до снижения его действия на рецепторном и пострецепторном уровнях.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания










Комментарии