Родовая травма шейного отдела позвоночника у ребенка. Паралич верхних конечностей
Родовая травма, приводящая к параличу верхних конечностей, составляет 0,1-0,4% от числа родившихся детей. Доминирует натальная травма шейного отдела позвоночника. В результате тракции за голову при фиксированных плечиках возникает смещение позвонков в шейном отделе. Эго вызывает нарушение кровотока по позвоночной артерии и ишемию передних рогов спинного мозга с последующим нарушением сегментарного кровообращения в вертебробазилярном бассейне. Тракция за голову вызывает натяжение всех стволов плечевого сплетения, то же самое возникает и при тракции за ножки и таз при ножном или ягодичном предлежании. Если при этом запрокидывается ручка за голову, то плечевое сплетение огибает ключицу, стволы натягиваются и придавливаются к головке плечевой кости, испытывая дополнительное сдавление, кроме натяжения. При тазовом предлежании рука запрокидывается за голову и, кроме натяжения по длине, стволы плечевого сплетения испытывают давление со стороны ключицы, головки плечевой кости и поперечных отростков позвонков. Растяжение нервных волокон плечевого сплетения за пределы физиологической прочности может возникать и при вытяжении за руку, запрокидывании руки за голову, отведении плеча до прямого угла с ротацией плеч. Резкое отклонение головы в сторону, противоположную фиксированной половине плечевого пояса, вызывает повреждение верхних спинномозговых нервов. Родовая травма ведет и к разрыву лестничных мышц, фасций, кровоизлияний, разрывов и надрывов веточек сплетения. С течением времени вокруг плечевого сплетения образуются рубцы, которые вызывают вторичное сдавление сплетения и стойкое нарушение проводимости нерва. Образование рубцов и разрастание соединительной ткани способствует дальнейшему расстройству кровообращения и образованию внутристволовых неврином.
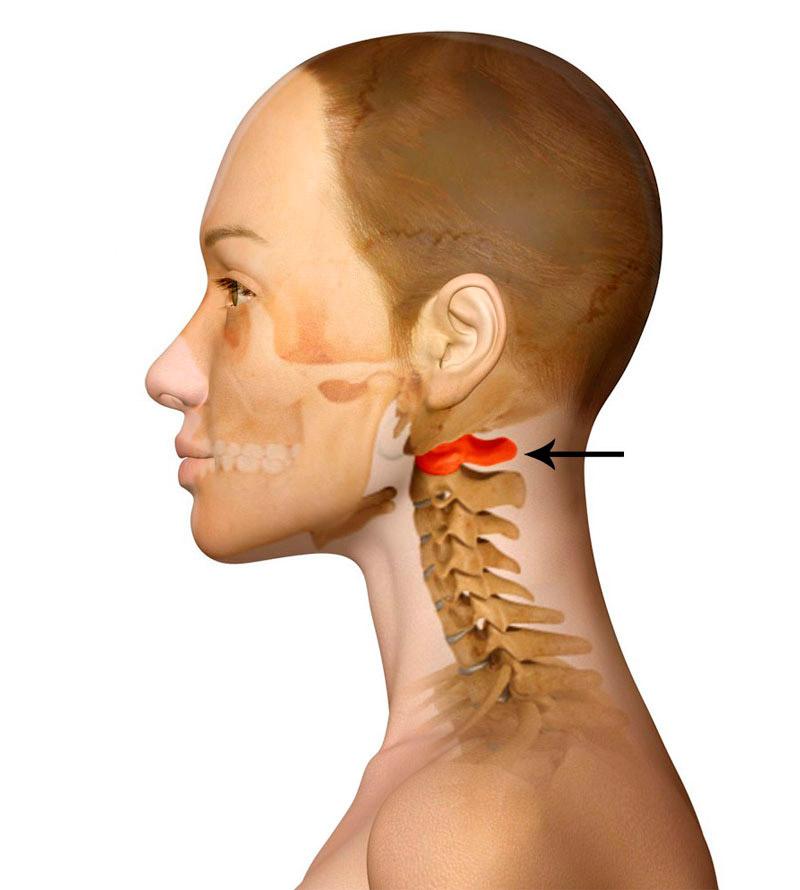
О.В. Дольмицкий, используя опыт микрохирургических операций на плечевом сплетении у новорожденных, описал макро- и микросимптоматику морфологических нарушений. Во время операций выявлены грубые рубцовые изменения в тканях, окружающих плечевое сплетение, нарушение анатомической топографии его, облитерация наружной яремной вены, рубцовое перерождение подкожной мышцы шеи и глубокой фасции шеи. Наибольшему рубцовому перерождению подвергались лестничные мышцы в области выхода плечевого сплетения. Наблюдались разрывы спинномозговых нервов на уровне или дистальнее выхода их из спиномозговых отверстий. У всех пострадавших наблюдались невромы.
В зависимости от уровня поражения плечевого сплетения и от степени этого поражения РПВК бывает трех типов.
-
Верхнекорешковый тип поражения – паралич Дюшенна-Эрба – впервые описал французский невропатолог G. Duchenne в 1872 г. Он наблюдал это у новорожденных после травматичных акушерских манипуляций. В 1876 г. немецкий врач W. Erb описал клиническую и анатомическую картину поражения верхнего ствола плечевого сплетения у взрослых и объяснил его патогенез.
-
Нижнекорешковый тип паражения – паралич Дежерина-Клюмпке – описал французский невропатолог A.Dejerine-Klumpke в 1889 г. Это поражение характеризуется параличом мышц кисти, изменением чувствительности и трофическими нарушениями, а также зрачковыми расстройствами, связанными с повреждением симпатических волокон, проходящих к глазу через корешок и спинномозговой нерв Th 1 – синдром Бернара-Горнера.
-
Смешанный тип поражения – мозаичное повреждение всех трех стволов плечевого сплетения С5-Th 1 без полного перерыва и при полном разрыве их.
Стадии течения болезни
Клиническая картина повреждения верхней конечности в течение жизни и роста ребенка претерпевает изменения. Это зависит от тяжести поражения и стадии заболевания.

Стадии заболевания выделены условно и соответствуют периодам реиннервации.
-
I стадия – острый период травмы. Продолжается с момента рождения и до 1 мес.
-
II стадия – период восстановления. Продолжается со 2-го месяца жизни ребенка и до 1 года. В этот период происходит полное или частичное восстановление функции поврежденной конечности.
-
III стадия – стадия остаточных явлений.
Некоторые специалисты выделяют IV стадию – промежуточную между II и III – стадию позднего восстановительного периода. Если учесть ортопедические проблемы течения заболевания, то выделение этой стадии оправданно. К 1 году репаративные процессы в нервах и корешках сплетения уже закончились, однако, при интенсивном лечении в этот период у ребенка происходит формирование новых двигательных навыков, развивается координация движений, улучшается трофика тканей руки, улучшается и интенсивно развивается мелкая моторика, сила мышц нарастает. Фиксированные контрактуры еще не сформировались, и очень важно проводимое в этот период интенсивное ортопедическое лечение сочетать с неврологическим лечением. А в периоде остаточных явлений, когда исчерпаны все возможности неоперативного реабилитационного лечения, следует изменить тактику ортопедического лечения и решать вопросы об оперативном устранении контрактур, сухожильно-мышечных пластиках и стабилизациях суставов.
Клиническая характеристика
В период новорожденности в острый период травмы клиническая картина повреждения верхней конечности практически однотипна для всех видов параличей. Превалируют симптомы родовой травмы. Ребенок беспокоен, понижен мышечный тонус, ослаблено дыхание, порочное положение верхней конечности, активных движений и даже мышечных сокращений в конечности не определяется. При пассивном отведении руки ребенок не производит никаких активных движений рукой. Иногда только при верхне-корешковом типе поражения могут быть слабые активные движения в суставах кисти и пальцев. В области шеи на стороне повреждения – отек тканей, может быть кровоизлияние в мягкие ткани, иногда кровоизлияние в области шеи. На пассивные раздражения кожи пораженной конечности реакции ребенка нет. Кожная температура пораженной конечности на 1...2°С ниже, рука бледнее, при пальпации – выраженная атония. Можно выявить синдром Бернара-Горнера. Ослабленное дыхание, асимметрия движений груди при дыхании, цианоз при плаче, кормлении – все это может свидетельствовать о параличе диафрагмы.
На первом месяце жизни могут появиться активные движения в пальцах кисти и в локтевом суставе. Это признак благоприятного течения повреждения и хорошего прогноза. Если масса тела ребенка хорошо увеличивается, то в конце 1-го месяца между плечом и туловищем углубляется складка – «симптом кукольной ручки».
В дальнейшем по мере роста ребенка и в зависимости от степени поражения и уровня – клинические проявления заболевания становятся более локальными и выраженными.
Верхний тип поражения проявляется преимущественно нарушением проводимости надлопаточного, подлопаточного, мышечно-кожного, подмышечного и частично лучевого нервов с соответствующим параличом мышц, ими иннервируемых. Становятся невозможными активное отведение и сгибание в плечевом суставе, сгибание в локтевом суставе, наружная ротация плеча. В результате поражения мышц, иннервируемых верхними спинномозговыми нервами, развиваются внутренняя ротационная и приводящая контрактура в плечевом суставе и разгибательная контрактура в локтевом суставе. Ребенок не может самостоятельно причесаться, поднести ложку ко рту, писать на школьной доске, умывать лицо и др.
Ротационная установка руки возникает с рождения и по мере роста ребенка она остается стойкой. Стойкий мышечный дисбаланс способствует развитию торсии плечевой кости к 3-4 годам.
У детей старше 3 лет после полного максимально возможного восстановления двигательной функции руки при верхне-корешковом типе поражения можно выявить следующие нарушения в ортопедическом статусе:
-
гипотрофию верхней конечности, особенно ее проксимальных частей и в области дельтовидной мышцы;
-
укорочение руки;
-
приводящую и внутреннеротационную контрактуру;
-
симптом малой лопатки; следует дифференцировать от болезни Шпренгеля;
-
симптом подвижной лопатки – при движениях в плечевом суставе лопатка на стороне повреждения чрезмерно смещается вверх при отведении плеча, а при сгибании плеча ротируется чрезмерно кпереди;
-
сколиоз в шейно-грудном отделе;
-
сужение глазной щели на стороне повреждения и энофтальм;
-
незначительное ослабление силы сгибателей предплечья, кисти и пальцев, однако объем активных движений в этих суставах полный.
Нижний тип паралича – поражается срединный и локтевой нервы и развивается паралич мышц, которые они иннервируют: сгибатели и разгибатели кисти и пальцев. Поражаются все мышцы сгибательной поверхности предплечья – сгибатели кисти и пальцев: круглый пронатор, лучевой сгибатель кисти, длинная ладонная мышца, поверхностный сгибатель пальцев, длинный сгибатель большого пальца, глубокий сгибатель пальцев и квадратный пронатор, локтевой сгибатель кисти, глубокий сгибатель пальцев, мышца, приводящая I палец, короткий сгибатель большого пальца, червеобразные мышцы, межкостные мышцы. Предплечье супинировано, кисть разогнута в лучезапястном суставе, разогнуты пальцы в пястно-фаланговых суставах. I палец приведен и находится в одной плоскости с ладонью. Формируется «когтистая кисть». Ребенок не может захватить и удержать предметы пальцами и между ними, страдает графическая функция, кисть цианотичная, гипотрофичная, холодная, кожа истончена, сухая. Развивается патологическая подвижность на уровне лучезапястного сустава — «болтающаяся кисть». Трофические расстройства в области ногтевых фаланг. Страдает тактилогноз.

В плечевом и локтевом суставах движения, как правило, сохранены, сила мышц плеча может быть ослаблена, но объем активных движений не нарушен. Рукой ребенок обычно не пользуется.
Смешанный тип паралича наблюдается при поражении всех спинномозговых нервов. При этом может выпасть полностью функция всех мышц конечности либо может быть мозаичное повреждение всех нервов плечевого сплетения. Развивается приводящая и внутренне-ротационная контрактура плеча, сгибательная и супинационная контрактура предплечья, нестабильность на уровне лучезапястного сустава, ослаблена функция сгибателей пальцев и кисти. Трофические нарушения в области пальцев отмечаются только при тотальном параличе. У некоторых больных при тяжелой степени поражения выявляются нарушения чувствительности, тактилогноза. Смешанный тип поражения – самый частый.
В период новорожденности, на основании только клинико-неврологических данных, точная топическая и дифференциальная диагностика уровня и тяжести поражения невозможна. Определение характера и тяжести первичного поражения, выявление центральных гемодинамических нарушений, степени выраженности вторичных изменений нервно-мышечного и костно-суставного аппаратов верхней конечности, адекватное неоперативное и оперативное лечение в каждом клиническом наблюдении решается индивидуально. Это диктует необходимость использования дополнительных методов исследования на всех этапах лечебно-диагностического процесса при РПВК.
Диагностика патологии
Рентгенологические методы исследования в период новорожденности не информативны. Объем пассивных движений в суставах конечностей сохраняется. В процессе роста у ребенка с последствиями РПВК при рентгенологическом исследовании можно выявить лишь вторичные деформации плечевого сустава, лопатки и проксимального метаэпифиза плечевой кости с ее задним подвывихом или вывихом. При планировании оперативного лечения вторичных деформаций рекомендуется артрография плечевого сустава.
Спондилография шейного отдела в некоторых клинических наблюдениях РПВК свидетельствует о спинальном генезе патологического состояния. Наличие шейных ребер считается «фактором риска» для возникновения РПВК.
Клинические признаки дыхательной недостаточности у новорожденных являются показанием к рентгенографии органов груди для выявления пареза диафрагмы вследствие повреждения диафрагмального нерва.
Для более точного определения локализации повреждения плечевого сплетения можно произвести шейную миелографию в ближайшем предоперационном периоде у детей при нейрохирургических операциях. Наиболее информативна компьютерная миелография, КТ, МРТ. УЗИ информативно для оценки состояния плечевого сустава и шейного отдела позвоночника у детей первого года жизни, степени тяжести паралича путем измерения скорости проведения ультразвука по плечевой кости.
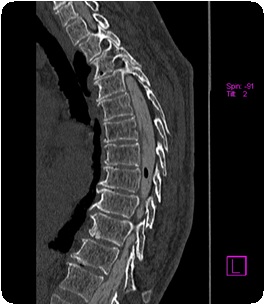
Самыми информативными методами диагностики являются ЭМГ и ЭНМГ. Последняя в остром периоде РПВК более информативна для определения уровня повреждения и оценивает нейромышечный аппарат. В динамике ЭНМГ дает сведения о степени и скорости реиннервации. В периоде остаточных явлений или в резидуальном периоде более информативна для топической диагностики ЭМГ. Ее показатели определяют тяжесть повреждения мышц и клинически не выявляемые признаки реиннервации, оценивают эффективность лечения и прогнозирования заболевания. Диагностика повреждений спинного мозга у новорожденных возможна путем изучения соматосенсорных вызванных потенциалов. ЭМГ и ЭНМГ при последствиях РПВК позволяют определить функциональное состояние мышц и их пригодность для ортопедических операций. Для оценки состояния нервно-мышечного аппарата у больных с РПВК осуществляется также измерение электро возбудимости мышц с построением кривой «сила-длительность».
Для определения силы мышц парализованной конечности применяется динамометрия. Для изучения гемодинамических нарушений кровообращения в вертебробазилярном бассейне используется допплерография сосудов спинного и головного мозга. Учитывая трудности оценки расстройств чувствительности и кровообращения ВК, особенно в остром периоде родового паралича, применяют дополнительные методы функционального исследования – тепловидение и реовазографию.
Лечение
Неоперативное лечение РПВК является приоритетным. Полное или частичное восстановление функции пораженной ВК как спонтанное, так и под влиянием неоперативного лечения, наблюдается у больных в возрасте от 6 мес. до 3 лет и даже позже. Лечение необходимо начинать сразу же после рождения, проводить длительно, этапно, использовать вес методы. В остром периоде паралича лечение должно проводится на фоне обеспечения покоя пораженной верхней конечности и плечевого пояса.
Конечность должна быть иммобилизована съемной шиной в функциональном положении. В течение года шину снимают только па время проведения лечебных и гигиенических процедур. После года шину применяют на часы сна для укладок в функциональном положении руки для отдыха мышц и профилактики контрактур.
Примерная схема неоперативного лечения в острый период заболевания:
1) иммобилизация руки съемной шиной в положении отведения плеча 70°, наружной ротации 60°, сгибания в локтевом суставе 100-110°, предплечье и кисть в среднефункциональном положении; иммобилизацию осуществляют в течение 1 года; в тяжелых случаях – до 3 лет;
2) медикаментозные средства, нейротропные препараты и вазоактивные;
3) ФТЛ – ультразвук, электрофорез лидазы, калия йодида, грязелечение;
4) массаж, пассивная ЛФК, ИРТ.
В периоде острых явлений целесообразно провести курс оксибаротерании и ИРТ.
При родовой травме шейного отдела позвоночника показано неоперативное лечение ишемии спинного мозга на фоне нейроортопедического лечения, а при дислокации позвонков – закрытая одномоментная репозиция. Иммобилизация шеи у новорожденных осуществляется ватно-марлевым кольцом или воротником типа Шанца, гипсовой кроваткой, а у детей более старшего возраста – вытяжением петлей Глиссона.
Медикаментозное лечение РПВК включает в себя применение спазмолитиков, сосудистых средств, препаратов ноотропного ряда, стимуляторов реиннервации, рассасывающего лечения и биостимуляторов.

ФТЛ широко используется в комплексе реабилитационного лечения РПВК. Иглорефлексотерапия стимулирует восстановление функции ВК.
Прогнозирование исходов РПВК в клинической практике базируется на оценке восстановления функций двуглавой мышцы плеча и дельтовидной мышцы в 2-6-месячном возрасте ребенка, а также путем комплексного изучения функционального состояния двуглавой и трехглавой мышц плеча, мышц разгибателей кисти и пальцев. Сопутствующий паралич диафрагмы или перелом ключицы у новорожденных с РПВК не влияют на прогноз восстановления функции ВК.
Методы неоперативного лечения следует постоянно корректировать в зависимости от динамики течения восстановительных процессов и от возраста ребенка.
Лечение осуществляют с учетом данных дополнительных методов исследования. ЛФК играет существенную роль в профилактике контрактур ВК. Показаны амплитудно-двигательные упражнения. Массаж следует начинать с 3-недельного возраста, всей ВК, по 10-15 мин, курсами по 10-20 процедур.
Особое место в лечении занимают электромиостимуляции. Парализованные мышцы стимулируют на всех этапах лечения до появления признаков реиннервации.
В периоде новорожденности электромиостимуляции подлежат наиболее пораженные мышцы ВК: дельтовидная мышца, двуглавая мышца плеча, мышцы разгибатели кисти и пальцев, а также мышцы кисти. Продолжительность процедуры в среднем 10 мин. Количество сеансов – 6-8 на каждую группу мышц, но не более двух групп на один сеанс. Используется синусоидально-модулированный ток аппарата «Амплипульс». Курс лечения следует повторить через 1-2 мес., частота определяется по клиническим и ЭНМГ-данным.
В восстановительном периоде РПВК проводятся более длительные курсы электромиостимуляции аппаратом «Стимул» в подпороговом режиме и с небольшими перерывами.

Если клинические данные и результаты дополнительных методов исследования свидетельствуют о травме плечевого сплетения, то в комплекс мероприятий в остром и восстановительном периоде включают раннюю стимуляцию поврежденных нервных волокон и ФТЛ, направленную на снятие спазма сосудов, рассасывание инфильтрата и гематомы, улучшение регионарного кровообращения.
Медикаментозная стимуляция реиннервации мышц включает в себя назначение дибазола в дозе по 0,0005 г три раза в сутки, инъекций прозерина и витаминов В по 0,3-0,5 мл один раз в сутки.
ФТЛ проводится больным с первых дней жизни. Назначают курс лечения электрическим полем УВЧ в олиготермической дозе 4-6 раз на боковую поверхность шеи и надключичную область с поврежденной стороны. С 2-недельного возраста осуществляют электрофорез с калия йодидом, галантамином, лидазой, спазмолитиками. Курс электрофореза – 8-10 сеансов. С 1-го месяца жизни применяют парафиновые или озокеритовые аппликации на всю пораженную ВК по 10-15 мин, 25-30 сеансов при температуре 37-39°С, а также теплые ванны. На область надплечья накладывают компрессы с ронидазой. При необходимости ФТЛ повторяют через 5-6 недель курсами до 3-4 раз в год.
У новорожденных с вертебробазилярной недостаточностью, свидетельствующей о спинальном компоненте РПВК, неоперативное лечение дополняют комплексом мер, направленных на устранение ишемии, улучшение кровоснабжения и трофики спинного мозга, а также ускорение регенеративных процессов. Этот комплекс включает в себя:
-
иммобилизацию шейного отдела позвоночника ватно-марлевым «бубликом»:
-
назначение на 1-й неделе жизни медикаментозного лечения, а именно спазмолитиков, препаратов ноотропного ряда, сосудистых и стимулирующих средств, а со 2-3-й недели жизни – рассасывающих средств и биостимуляторов;
-
электрофорез спазмолитиков на верхнешейный отдел позвоночника по поперечной методике;
-
массаж воротниковой зоны в восстановительном периоде.
Комплекс реабилитационных мероприятий при необходимости проводят повторно после 4-8-недельного перерыва в условиях детского неврологического отделения.
Клинический и ЭНМГ-контроль эффективности лечебных мероприятий осуществляют 1 раз в 3 мес.
Учитывая динамику восстановления функции пораженной ВК под влиянием проводимого лечения, можно прогнозировать течение болезни.
Если к 2-3-месячному возрасту младенца с РПВК не происходит существенного восстановления активной функции в дистальных сегментах ВК, то в последующем у них формируются функционально значимые ортопедические и эстетические последствия в виде выраженных атрофии, деформаций и контрактур, требующих оперативной коррекции.
Максимальные возможности восстановления функции пораженной ВК имеют место в возрасте детей до года. У детей старше 2-3 лет динамика восстановления функции руки продолжается. Это связано как с укреплением мышц, нарастанием их силы, так и с взрослением ребенка, активным его развитием. Поэтому неоперативное лечение следует продолжать, ортопедическое лечение становится ведущим, неврологическое лечение должно быть направлено на улучшение трофики, кровоснабжения мышц, нервно-мышечной проводимости.

Таким образом, в остром и восстановительном периодах РПВК следует проводить раннее дифференцированное неоперативное комплексное лечение в зависимости от периода заболевания, топики и тяжести поражения.
Если в течение 6 мес. существенного восстановления функции руки не наступает, то в дальнейшем формируются последствия, требующие оперативной коррекции. Неоперативное лечение детей старше 3 лет малоэффективно и не предотвращает формирования и прогрессирования стойких атрофий, деформаций и контрактур пораженной ВК.
Выявленные закономерности необходимо учитывать при оказании специализированной этапной помощи данному контингенту больных.
Оперативное лечение
Оперативные методы лечения РПВК появились позже не оперативных. Методы оперативного лечения РПВК делятся на:
-
нейрохирургические;
-
ортопедические.
Интерес к хирургии плечевого сплетения при РПВК в настоящее время обусловлен успехами в развитии микрохирургической техники, использованием дополнительных методов исследования, а также совершенствованием анестезиологического пособия.
Абсолютные показания к ревизии плечевого сплетения: тотальный паралич
Противопоказания к раннему оперативному лечению:
-
двусторонний паралич;
-
паралич диафрагмы;
-
положительная динамика при неоперативном лечении.
Операции в остром периоде: ревизия плечевого сплетения с использованием микрохирургической техники, невролиз, иссечение поврежденных нервных стволов, шов, пластика пучков плечевого сплетения. Оптимальный возраст ребенка – от 3 до 10 месяцев.
Положительные результаты при раннем оперативном лечении наблюдаются в 80-85% случаев.
Сравнение групп детей, лечившихся только неоперативно и с применением нейрохирургических методов, показало, что последние существенно улучшают исходы РПВК.
Оперативное ортопедическое лечение детей с последствиями РПВК.
Задачи оперативного лечения:
1) устранение фиксированных контрактур в суставах верхних конечностей;
2) устранение порочного положения сегментов верхней конечности;
3) стабилизация суставов в физиологическом положении при их нестабильности, вывихах и подвывихах;
4) восстановление или увеличение объема активных движений в суставах путем сухожильно-мышечных пластик.
-
Приводящая контрактура плеча.
Для ее устранения выполняют удлинение приводящих мышц плеча. Удлиняют сухожилия большой грудной и большой круглой мышц. В послеоперационном периоде конечность фиксируют отводящей шиной на 4 недели. Показана эта операция как самостоятельное вмешательство у детей в возрасте от 3 до 10 лет при отсутствии или минимальной внутренней ротационной установки плеча и сохранной функции дельтовидной мышцы. У детей старшего возраста это вмешательство выполняют как этап реконструктивно-восстановительной операции на плечевом суставе.
При сочетании приводящей контрактуры с пронационной у детей младшего возраста можно выполнить тенотомию в модификации А. Чижик-Полейко – отсечение сухожилия большой грудной мышцы и перемещение его на дельтовидную мышцу, рассечение сухожилия широчайшей мышцы спины и подлопаточной мышцы.
-
Разгибательная контрактура в локтевом суставе.
Для ее устранения выполняют Z-образное удлинение сухожилия трехглавой мышцы плеча в нижней трети и проксимальное перемещение места прикрепления сгибателей кисти в области внутреннего надмыщелка плечевой кости. Производят частичное отсечение внутреннего надмыщелка плечевой кости с сухожилиями длинной ладонной мышцы, лучевого и локтевого сгибателей кисти. Место прикрепления сухожилий круглого пронатора и поверхностного сгибателя пальцев следует отделить и оставить на месте для предотвращения их натяжения и появления феномена «кулака» в послеоперационном периоде. Мобилизованную часть внутреннего надмыщелка перемещают проксимальнее по передиевнутренней поверхности плечевой кости на 5-6 см и фиксируют к ней шурупом в заранее сформированной костной ямке. Верхнюю конечность в послеоперационном периоде фиксируют торакобрахиальной повязкой со сгибанием в локтевом суставе до 70°, кисть и пальцы – в среднем функциональном положении. В периоде реабилитации не следует разгибать конечность в локтевом суставе более 160°.
-
Сгибательная контрактура в области кистевого сустава.
Проводится лавсанодез кисти – линейный или V-образный. При «болтающейся» кисти у детей младшего возраста можно выполнить лавсанодез «петлей». Для предотвращения развития фиксированной разгибательной установки кисти в процессе роста ребенка целесообразно использовать эластичную лавсановую ленту и дозировать ее натяжение. Оптимальный возраст ребенка – 10-12 лет. В послеоперационном периоде фиксируют верхнюю конечность гипсовой лонгегой по передней поверхности от кончиков пальцев до верхней трети плеча на 4 недели.
-
Разгибательная контрактура в II-V пястно-фаланговых суставах.
Выполняют лигаментокапсулотомию II-V пястно-фаланговых суставов. Рассекают капсулу суставов в области тыла кисти, Z-образно удлиняют сухожилия разгибателей пальцев, фаланги пальцев пассивно сгибают до 90° в пястно-фаланговых суставах и фиксируют спицами к пястным костям трансоссально на 4 недели. Иммобилизацию в послеоперационном периоде осуществляют гипсовой лонгетой по задней поверхности предплечья и кисти от кончиков пальцев до верхней трети плеча сроком на 4 нед.
-
Внутренне-ротационная контрактура плеча.
У детей 3-5 лет при сохранной функции дельтовидной мышцы и отсутствии патологической торсии плечевой кости выполняют удлинение большой круглой, большой грудной мышц и дополняют тенотомией широчайшей мышцы спины. При этом плечо должно удерживаться пассивно в положении наружной ротации. Фиксацию в послеоперационном периоде проводят отводящей шиной в положении «голосующего» сроком на 4 недели.
Если после удлинения и тенотомии указанных выше мышц рука не удерживается пассивно в положении наружной ротации, то следует дополнить оперативное вмешательство элементом операции по Дж. Эпископо (Episcopo J.) и элементом операции по Дж. Северу (Sever J.). В послеоперационном периоде фиксацию верхней конечности производят торакобрахиальной повязкой сроком на 4 недели. Эту операцию не следует проводить у детей с нестабильным плечевым суставом. Она не эффективна у детей старше 6 лет и при выраженной приводящей контрактуре плеча.
У детей старше 7 лет при фиксированной внутренней ротационной контрактуре плеча, обусловленной в большей степени развившейся в результате постоянной пронации руки торсией плечевой кости, показана поперечная поднадкостничная деротационная остеотомия плечевой кости в верхней трети, выше места прикрепления дельтовидной мышцы. Первым этапом необходимо удлинить приводящие мышцы плеча и максимально разработать его активное отведение. После остеотомии дистальный фрагмент пассивно ротируют кнаружи до полного устранения внутренней ротации и фиксируют накостной компрессирующей пластинкой. В послеоперационном периоде фиксация руки дополняется гипсовой лонгетной повязкой по Турнеру. Средние сроки консолидации – 2-3 мес. Смещение места прикрепления дельтовидной мышцы с дистальным фрагментом плечевой кости кзади способствует увеличению функции отведения плеча.
Супинационная контрактура предплечья
Нефиксированная супинационная контрактура предплечья может быть устранена путем операции в ходе которой выполняется Т-образное удлинение сухожилия двуглавой мышцы плеча на уровне локтевого сустава. Дистальный конец сухожилия перемещают позади и вокруг лучевой кости изнутри кнаружи и сшивают с проксимальным концом с натяжением, при этом двуглавая мышца плеча становится не только сгибателем предплечья, но и его пронатором. Предплечью придают положение сгибания в 90° и пронации.
В дистальной части предплечья трансоссально поперек проводят спицу Киршнера через обе кости для удержания пронации предплечья сроком на 4 недели.
Фиксацию верхней конечности дополняют гипсовой лонгетой сроком па 4 недели.
Фиксированную супинационную контрактуру предплечья устраняют путем поперечной поднадкостничной деротационной остеотомии лучевой кости на уровне нижней трети предплечья. Операцию необходимо дополнить отслойкой межкостной мембраны от лучевой кости, максимальной пронацией предплечья и фиксацией отломков интрамедуллярным прямоугольным стержнем. Фиксацию дополняют гипсовой лонгетной повязкой в положении сгибания в локтевом суставе до 90° и максимальной пронации кисти. Консолидация – через 4-5 мес.
-
Приведение и отсутствие оппозиции I пальца кисти.
Выполняют комбинированные вмешательства. Для создания оппозиции I пальца при смешанном типе паралича и при сохранной функции поверхностного сгибателя IV пальца сухожилие последнего отсекают поперечно дистальнее раздвоения в проекции основания IV пальца, подводят к I пястной кости и подшивают трансоссально лавсановыми нитями к основанию I пястной кости в положении оппозиции I пальца к II. Кисть фиксируют гипсовой повязкой на 1 мес.
Для устранения приведения и создания оппозиции I пальца при тяжелой степени поражения кисти первым этапом углубляют первый межпальцевой промежуток путем кожной пластики встречными треугольными лоскутами.
Вторым этапом I палец устанавливают в положение оппозиции по отношению к II пальцу и между I и II пястными костями помещают аутотрансплантат из крыла подвздошной кости, который фиксируют спицами.
Фиксация гипсовой повязкой длится 3 мес.
-
Стабилизация суставов.
Артродез плечевого сустава показан детям старше 12 лет с тяжелой степенью верхнего типа РПВК при отсутствии активных движений в плечевом суставе и наличии нестабильности в нем. Условия для получения положительного эффекта: хорошая функция мышц, фиксирующих лопатку, хорошая функция мышц предплечья и кисти, наличие активного сгибания в локтевом суставе.
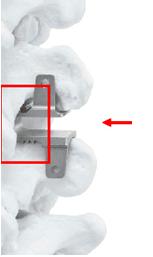
С головки и суставной впадины резецируют хрящ, скелетируют нижнюю поверхность акромиона, плечу придают положение отведения 70°, сгибания 30°, внутренней ротации 15°. Фиксацию плеча к лопатке осуществляют двумя перекрещенными шурупами. Необходимо контролировать положение лопатки: ее медиальный край должен располагаться параллельно оси позвоночника. Дополнительную фиксацию осуществляют торакобрахиальной гипсовой повязкой сроком до 5 мес. Для сокращения сроков консолидации можно использовать компрессирующий накостный фиксатор либо аппарат Илизарова.
Артродез кистевого сустава выполняют у детей старше 12 лет при наличии его нестабильности и положительной пробы на внешнюю фиксацию. Условия для артродеза: степень оссификации костей запястья должна быть более 75% и в зону артродеза должны включаться все кости запястья, а главное головчатая кость. Кисть устанавливают в положение 20° тыльного сгибания и 20° девиации в локтевую сторону и фиксируют двумя перекрестными спицами, для создания компрессии используются аппараты наружной фиксации. Срок консолидации – 4-5 мес. При создании эффекта компрессии сроки наступления артродеза сокращаются. У детей 10-12 лет при тяжелой степени поражения, выраженной задержке оссификации костей запястья следует использовать костные аутотрансплантаты для перекрывания зоны артродеза.
-
Восстановление или увеличение объема движений в суставах.
Для увеличения объема активного отведения плеча при верхнем типе поражения у детей старше 10 лет можно выполнить монополярную транспозицию трапециевидной мышцы на плечо в позицию дельтовидной мышцы. Условие для выполнения этой операции: хорошая функция трапециевидной мышцы, отсутствие приводящей контрактуры плеча и нестабильности плечевого сустава.
Трапециевидную мышцу отсекают от ключицы и акромиона, мобилизуют, удлиняют лавсановой лептой и в подкожном туннеле переводят на плечо, где подшивают поднадкостнично лавсановыми нитями. В послеоперационном периоде – фиксация торакобрахиальной повязкой в течение 6 недель. Недостаток этой операции – короткий рычаг и малая экскурсия трапециевидной мышцы.
В настоящее время с развитием микрохирургической техники успешно стали применять пересадки комплекса тканей: торакодорсального лоскута с широчайшей мышцей спины в позицию дельтовидной мышцы, биполярная транспозиция большой грудной мышцы на сосудисто-нервной ножке в позицию дельтовидной мышцы.
Для увеличения объема активного сгибания в локтевом суставе выполняют операцию Стайндлера. Условиями ее эффективности являются стабильный плечевой сустав и полный объем пассивных движений в локтевом суставе.
Хороший результат получен и при биполярной транспозиции торакодорсального лоскута с широчайшей мышцей спины в позицию двуглавой мышцы плеча.
Для увеличения активных движений пальцев и увеличения силы двустороннего схвата следует выполнять сухожильно-мышечные пересадки в области предплечья. Условия для их проведения: кистевой сустав должен быть стабилизирован, во всех пястно-фаланговых суставах и межфаланговых суставах должна быть полная амплитуда пассивных движений. До операции необходимо провести точную электродиагностику мышц. Для пересадки используют лучевой и локтевой разгибатели кисти, лучевой и локтевой сгибатели кисти. Их пересаживают на разгибатели пальцев, на мышцу, отводящую I палец.
Послеоперационную реабилитацию необходимо проводить после каждого этапа, ее характер определяется характером оперативного вмешательства.
В комплексе реабилитационных мероприятий важная роль принадлежит активной ЛФК, электростимуляции мышц, сегментарному массажу и адаптивному биорегулированию с внешней ОС.
Самый трудоемкий процесс восстановительного лечения – после сухожильно-мышечных пластик. Активную реабилитацию необходимо проводить после полного заживления раны, устранения травматического процесса в пересаженных мышцах и после их полной имплантации в ложе. В течение всего этого периода необходимо продолжать постоянную иммобилизацию и ФТЛ, направленную на усиление реиннервации, снятие отека тканей и стимуляцию обменных процессов в тканях. Постоянно необходимо контролировать биоэлектрическую активность пересаженных мышц. Клинико-нейрофизиологическая адаптация перемещенных мышц под влиянием активной функции ВК наступает через 3-4 мес. после операции. Активную реабилитацию следует проводить в течение 1 года для закрепления результата.
Наиболее эффективные результаты оперативного лечения наблюдаются у детей 6-8 лет, у них эстетичнее проходит рост и развитие верхней конечности при устранении порочных установок, дисбаланса мышц и быстрее вырабатываются приспособительные механизмы.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии