Пороки развития верхних конечностей: хирургическое лечение
Хирургические вмешательства при врожденных пороках развития верхних конечностей представляют собой особую проблему реконструктивной хирургии. Они весьма серьезно отличаются от принципов и методов лечения приобретенных заболеваний, таких как последствия травм, ожогов и пр. В то время, как при приобретенных дефектах речь идет о восстановлении утраченной вследствие повреждения функции, при врожденных пороках развития приходится создавать совершенно новую функцию с помощью вновь созданных анатомических структур и соотношений, никогда ранее не имевшихся у больного. Кроме того, мало прооперировать ребенка, необходимо выработать в коре головного мозга новый стереотип движений, закрепить его, максимально приблизив к нормальным формам схвата.
Приходится постоянно и тщательно взвешивать возможности хирургического лечения, балансируя между косметическим и функциональным исходами, детально обсуждать с родителями возможности оперативной коррекции, ожидаемые результаты, ориентируясь не только на собственные знания, но и на пожелания близких.

При выборе операции, дающей преимущественно косметический эффект, основным критерием возможности ее исполнения должна быть гарантия, что функция, имеющаяся до лечения, не ухудшится. В противном случае родителей следует убеждать в необходимости выполнения такого рода вмешательств, когда косметичность будет частично принесена в жертву функции. Кроме того, довольно сложной процедурой является выбор метода лечения, поскольку при одной и том же поражении пациенту может быть предложена целая «палитра» реконструктивных операций, имеющих различные степени тяжести, процент послеоперационных осложнений, ожидаемые результаты.
В качестве примера можно привести возможности лечения ребенка с эктродактилией при поражении одного сегмента, причем для коррекции нарушения могут быть использованы протезирование, удлинение пальца методом дистракции или микрохирургическая пересадка пальца стопы на кисть.
Разные результаты, получаемые после применения этих методов, совершенно несопоставимая длительность лечения и риск послеоперационных осложнений делают в ряде случаев, особенно при тяжелых нарушениях, довольно мучительной процедуру выбора со стороны, как хирурга, так и родителей.
Общие принципы хирургических вмешательств
У всех детей операции по поводу врожденных пороков развития верхних конечностей целесообразно проводить под общим обезболиванием, вид анестезии определяется длительностью и травматичностью вмешательства.
Для обработки операционного поля целесообразно использовать препараты, не изменяющие цвета кожи, что позволяет в ходе вмешательства контролировать степень кровоснабжения перемещаемых тканей.
Перед началом разрезов ход последних маркируют стерильным раствором метиленового синего.
Все вмешательства производят на предварительно обескровленной конечности, целесообразнее всего с помощью пневматического жгута. Тем самым создаются благоприятные условия для малотравматичного и анатомически точного действия, обеспечиваются возможности тщательного гемостаза. Желательно использование набора для хирургии кисти и микрохирургии.
К моменту окончания вмешательства необходим тщательный контроль за кровоснабжением тканей оперированного сегмента, при изменении цвета лоскутов и краев раны необходимо принять меры к восстановлению микроциркуляции.
Иммобилизация оперированного сегмента должна быть весьма тщательной, для этого могут быть использованы гипсовые шины, повязки, аппарат Илизарова. Кончики пальцев должны быть открыты для контроля за кровоснабжением в послеоперационном периоде. В первые сутки целесообразно возвышенное положение верхней конечности.
Ежедневные перевязки необходимы в первые несколько суток, далее их производят по показаниям.
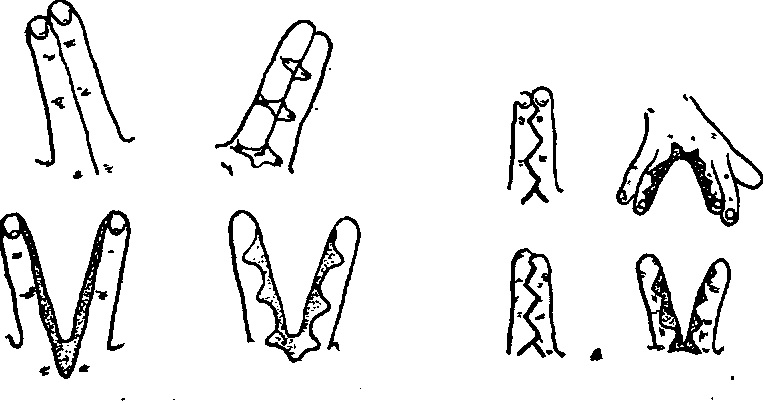
После устранения контрактур и клинодактилии пальцы в корригированном положении вновь сшивают друг с другом. Таким образом, сложную форму синдактилии переводят в простую.
Вторым этапом, через 3-4 недели, производят устранение синдактилии по стандартной методике, представленной ранее, при выполнении которой дно межпальцевого промежутка формируют из выкроенных ранее лоскутов, раневые дефекты замещают с помощью свободной пересадки кожи, которая становится вполне возможной, так как обнаженные фрагменты фаланг за указанное время покрываются достаточно кровоснабжаемыми тканями.
Вторым по частоте вмешательством, используемым при ликвидации дефектов, обусловленных нарушением дифференциации мягких тканей, является устранение врожденных перетяжек – деформации, которая в изолированном виде встречается довольно редко, но является обязательным симптомом вторичной эктродактилии кисти.
Принципиальными моментами при устранении врожденных перетяжек пальцев кисти являются следующие:
-
при циркулярной перетяжке наиболее целесообразно и безопасно ликвидировать последнюю, как минимум в два этапа;
-
при множественных перетяжках пальцев первыми этапами ликвидируют расположенные наиболее проксимально, далее – дистально;
-
использование симметричных фигур встречных треугольных лоскутов целесообразно при одинаковом запасе мягких тканей проксимальнее и дистальнее перетяжки, в остальных случаях можно рекомендовать применение несимметричных фигур встречных треугольных лоскутов;
-
при устранении перетяжек плеча и предплечья ликвидировать деформацию необходимо за один этап, при этом наиболее рационально выкраивать 3-4 фигуры встречных треугольных лоскутов на всем протяжении перетяжки.
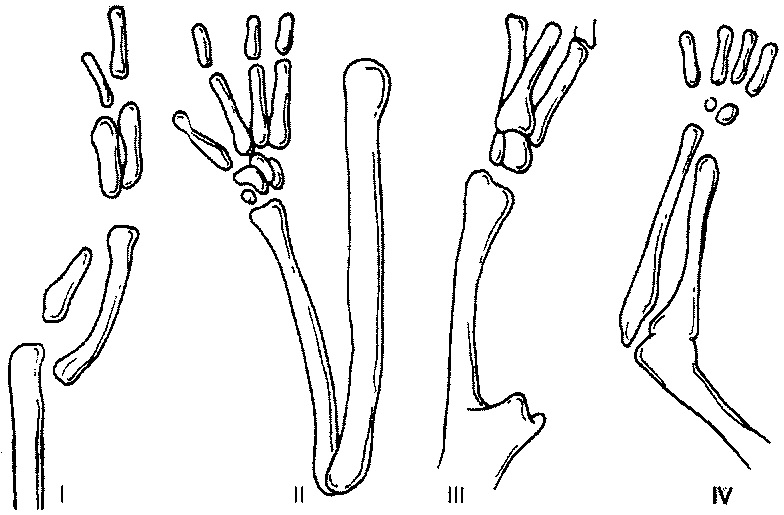
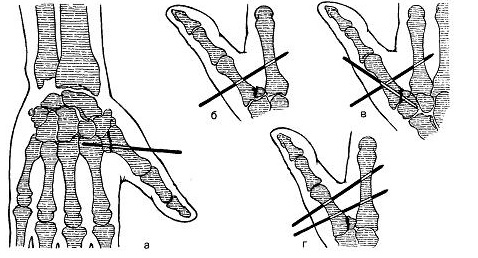
Техника операции устранения перетяжки пальцев кисти
При разной величине мягких тканей проксимальнее и дистальнее перетяжки по ходу последней выкраивают одну фигуру встречных треугольных лоскутов с величиной основного разреза, равной половине диаметра пальца и углами боковых разрезов 45-60° или 45-90°. При этом острый угол располагается в зоне избытка тканей, как правило, дистальнее перетяжки. Следует отметить, что саму зону втяжения иссекать не рекомендуется.
После выкраивания лоскутов и тщательной мобилизации последние перемещают по отношению друг к другу, сшивают. Обязательное условие – тщательный контроль за кровоснабжением лоскутов и тканями дистальнее перетяжки.
При ликвидации врожденных перетяжек предплечья и плеча по ходу последних выкраивают 3-4 фигуры встречных треугольных лоскутов. После выделения лоскутов обязательным условием является продольное рассечение глубокой фасции по ходу сгибателей и разгибателей.
Второй разрез выполняют по передней поверхности локтевого сустава. Идентифицируют и смещают в сторону основные сосудисто-нервные пучки. Вскрывают капсулу локтевого сустава, от места прикрепления к «локтевой» кости отсекают сухожильную часть двуглавой мышцы плеча. Выполняют резекцию выступающей части локтевой кости по передней поверхности, после чего планируют вмешательство на мыщелке плечевой кости.
При ревизии по центру последнего обнаруживается костно-хрящевой выступ, который можно трактовать как слияние медиальных валов двух блоков плечевой кости, соответствующих двум локтевым костям. Выполняют моделирование мыщелка по передней поверхности, после чего становится возможным сгибание до угла 45°.
Сшивают удлиненное сухожилие трехглавой мышцы, восстанавливают точку прикрепления двуглавой, послойно зашивают рану. Разработку движений в локтевом суставе начинают через 3-4 дня после операции.
-
Ликвидация деформаций, обусловленных нарушением линейных и объемных параметров верхней конечности.
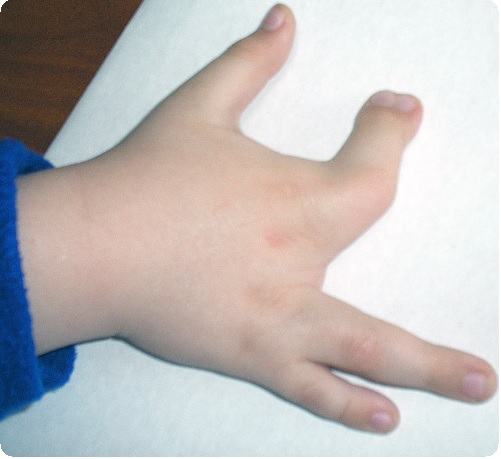
Изменения линейных и объемных параметров верхней конечности могут быть в сторону, как уменьшения, так и увеличения, по локализации деформации – поперечные дистальные, поперечные проксимальные, продольные дистальные и проксимальные.
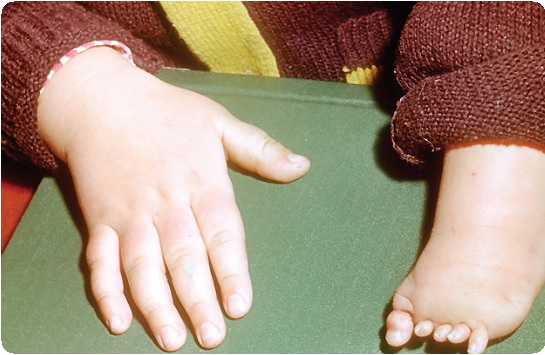
Ликвидации деформаций, характеризующихся уменьшением линейных и объемных параметров верхней конечности – поперечных дистальных. К указанной группе деформаций кисти относятся брахидактилии, эктродактилии, адактилии, гипоплазии и аплазии кисти.
Что касается ликвидации мягкотканных компонентов указанных деформаций, то они характерны таковым при синдактилии и перетяжке. Принципиально важным для хирурга является вопрос о восстановлении длины сегментов кисти, а также получения активной функции.
Восстановление сегментов кисти с помощью кожно-костной реконструкции
Здесь лишь как исторически имеющая значение может быть упомянута кожно-костная реконструкция в классическом виде – формирование круглого стебля, перенос на кисть, далее костная пластика. Бесперспективность подобной технологии окончательно была подтверждена И. Матевым, который, на основании большого числа наблюдений, доказал, что большая часть пересаженного костного трансплантата резорбируется в ближайшие годы после вмешательства.
При настойчивой просьбе родителей и отказе от иных способов лечения сегодня вариант кожно-костной реконструкции можно рекомендовать лишь в следующем исполнении.
-
Техника операции.
При необходимости формирования одного из трехфаланговых лучей, который будет использован лишь как противоупор для сохранившейся в достаточной степени I пястной кости, планируется использование лучевого лоскута предплечья на дистальной сосудистой ножке с включением в состав трансплантата фрагмента лучевой кости.
На первом этапе вмешательства производят подготовку реципиентного ложа, обнажают пястную кость и ее костномозговой канал. При необходимости одновременно с этим выкраивают кожные лоскуты для углубления первого межпальцевого промежутка.
Далее разрез продлевают по ладонной поверхности кисти на внутреннюю поверхность предплечья и далее по ходу проекции лучевой артерии до области средней трети плеча. Выкраивают кожно-фасциальный лоскут с включением в состав последнего фрагмента лучевой кости, на всем протяжении до области анатомической табакерки мобилизуют лучевую артерию с комитантными венами. При этом весьма тщательно сохраняют кожно-септальные сосуды, а также ветви к костному фрагменту.
После переноса на кисть костный трансплантат внедряют в костномозговой канал диафиза пястной кости, кожно-фасциальную часть используют для формирования пальца. Дефект мягких тканей предплечья, образовавшийся после перемещения лоскута, закрывают с помощью свободной пересадки кожи.
Восстановление сегментов кисти с использованием переноса пальцев на сосудисто-нервных пучках
К данному разделу реконструкции могут быть отнесены операции поллицизации и транспозиции пальцев на сосудисто-нервных пучках. Имеющийся опыт лечения детей с врожденными и приобретенными поражениями кисти позволяет выделить основные показания для использования операции поллицизации в качестве способа реконструкции I пальца.
Врожденные пороки развития могут быть в следующих вариантах:
-
гипоплазия I пальца 3 степени, когда данный сегмент представлен незначительных разрезов рудиментом пястной кости и недоразвитыми основной и ногтевой фалангами, причем палец находится на радиальной поверхности кисти па весьма узком основании;
-
аплазия I или I и II пальцев кисти с полным отсутствием указанных лучей;
-
эктродактилия I пальца, особенно в случаях сочетания ее с поражением центральных лучей.
Основной принцип операции поллицизации – перенос на сосудисто-нервных пучках одного из центральных пальцев кисти на место I луча. Вместе с тем можно выделить два основных варианта выполнения данной операции, показания для которых определяет величина сохранившегося I пальца.
Первый из них целесообразно использовать при дефектах на уровне пястной кости и сохранении запястно-пястного сустава и мышц тенара, обеспечивающих подвижность культи и возможность ее частичной оппозиции.
Во втором варианте операцию поллицизации используют при полном отсутствии I луча, мышц тенара и запястно-пястного сочленения, что вызывает необходимость их реконструкции и усложняет вмешательство.
Кроме того, при врожденных пороках развития весьма часто встречаются сопутствующие деформации предплечья. В этих условиях первоначально рекомендуют устранять порочное положение кисти, после чего создавать I палец, хотя существует ряд условий, при которых его можно проводить одновременно.
При поллицизации III или IV пальца основной проблемой является сохранение венозного оттока от переносимых фаланг, поскольку без пересечения тыльных вен перемещение невозможно. В этих случаях целесообразно изменение техники операции, заключающееся в следующем.
После рассечения мягких тканей на ладонной поверхности кисти идентифицируют сосудисто-нервные пучки. Интрафасцикулярно расщепляют общие ладонные пальцевые нервы, дистальнее развилки перевязывают ветви артерии к II и IV пальцам. Далее на тыле III или IV пальца максимально проксимально выделяют тыльные пальцевые вены, пересекают сухожилия разгибателей и производят остеотомию в области дистального метафиза пястной кости или капсулотомию пястно-фалангового сустава. Полученный трансплантат на ладонном кожном мостике, в составе которого находятся артерии и вены, переносят на торец культи I луча, после фиксации фаланг накладывают микрососудистые анастомозы вен в области анатомической табакерки, восстанавливая тем самым отток. Данная технология с использованием микрососудистой техники позволяет использовать в качестве переносимого сегмента III, IV или V пальцы, хотя и несколько усложняет саму технику вмешательства, требуя от хирурга дополнительных возможностей в области микрохирургии и соответствующего оснащения. Несмотря на некоторую громоздкость, эта операция вполне возможна для использования, особенно при категорическом отказе родителей от микрохирургических пересадок пальцев стоп.
Выполнение операции поллицизации при полном отсутствии I луча кисти. При тотальном отсутствии фаланг, пястной кости, запястно-пястного сустава большого пальца и мышц тенара задачей хирурга является, по возможности, полная реконструкция указанных образований. Этим требованиям в наибольшей степени отвечает операция поллицизации II пальца, который выделяют на сосудисто-нервных пучках, а после резекции пястной кости смещают в проксимальном направлении.
При наличии сгибательной контрактуры I пальца первые этапы проводят типично. Далее сухожилия сгибателей вместе с влагалищем отслаивают на ладонной поверхности переносимого пальца от эпифиза пястной кости, диафиза основной фаланги до области проксимального межфалангового сустава. Если данной процедуры для ликвидации сгибательной контрактуры недостаточно, то производят капсулотомию сустава, после чего перемещают палец и фиксируют его в новом положении.
Лоскут, выкроенный ранее на ладонно-радиальной поверхности кисти, помещают в промежуток между двумя треугольными лоскутами, сформированными на тыле пальца, послойно зашивают раны.
Восстановление сегментов кисти с использованием метода дистракции
Сразу стоит отметить, что восстановление сегментов кисти с использованием метода дистракции является чаще всего лишь одним из этапов хирургического лечения. В реконструктивной хирургии кисти успех дистракции может быть обеспечен лишь разумным сочетанием пластических операций и аппаратной коррекции, использование последней в чистом виде не решает проблем.
При применении дистракционного аппарата целесообразно различать три основных этапа хирургической реабилитации больных.
-
1-й этап – предварительный или подготовительный, заключается в проведении операций, направленных на создание благоприятных условий для последующей дистракции. При этом целесообразно осуществление коррекции таких пороков развития, как перетяжки, клинодактилия, контрактуры. При выраженном дефиците мягких тканей на кончиках пальцев необходимо выполнение пластики круглыми стеблями. Показанием для подобного вмешательства является ситуация, когда при пассивном смещении мягких тканей пальца в проксимальном направлении на его торце появляются признаки нарушения кровообращения в виде белого пятна.
-
2-й этап – основной, предусматривает наложение дистракционного аппарата и последующее удлинение сегмента кисти.
-
3-й этап – заключительный, состоит в окончательном формировании удлиненных сегментов, углублении межмальцевых и межпястных промежутков, а также оперативных вмешательств, направленных на улучшение функции схвата, формировании пястно-фаланговых и межфаланговых суставов, корригирующих остеотомий регенератов и пр.
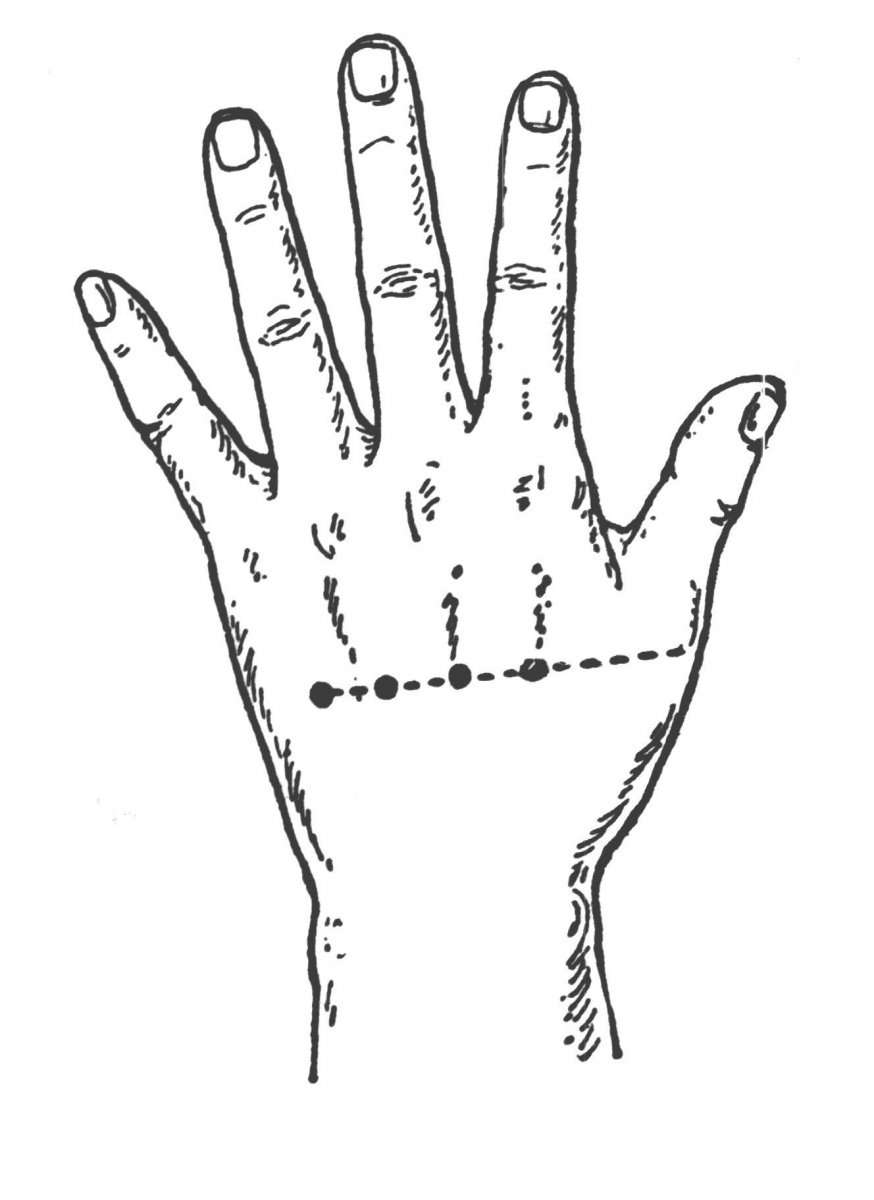
Проведение дистракции у детей с перечисленными выше вариантами пороков развития кисти возможно двумя способами – методом дистракционного эпифизеолиза и дистракцией костной мозоли после предварительной остеотомии.
При использовании дистракционного эпифизеолиза после тщательного изучения рентгенограмм планируют точки проведения спиц, располагая последние по нейтральным линиям пальцев для профилактики повреждения сосудисто-нервных пучков и сухожилий.
Через зоны роста предпочтительно проводить спицы вручную. Для этого, прокалывая спицей кожу до области метафиза фаланги или пястной кости, медленно перемещают ее в направлении ростковой зоны, попадание в область которой отчетливо определяется по заметному изменению плотности костной ткани. Далее очень осторожно продвигают спицу через зону роста и прилежащие мягкие ткани с выходом на противоположную сторону.
При известном опыте данная манипуляция не представляет трудностей и гарантирует, в отличие от проведения дрелью, минимальную травматизацию.
Непреложным правилом при наложении аппарата является фиксация смежных суставов для профилактики контрактур или вывихов в процессе дистракции.
Если зоны роста закрыты или резко недоразвиты и планируется удлинение после остеотомии, то вмешательство производят в следующей последовательности.
При удлинении, например, пястной кости, на ее тыльной поверхности производят разрез овальной формы. Смещают в сторону сухожилия разгибателей, выделяют диафиз, производят чрезнадкостничную остеотомию последнего.
Через проксимальный и дистальный фрагменты проводят спицы, монтируемые в кольцах дистракционного аппарата.
Удлинение при всех видах дистракции начинают на 3-4-й день после наложения аппарата и проводят с темпом до 1 мм/сут до получения необходимой длины регенерата.
При удлинении методом дистракционного эпифизеолиза последний наступает обычно на 6-7-й день после начала дистракции. У некоторых детей этот момент сопровождается резкой кратковременной болью, у других – протекает бессимптомно.

Но о разрыве зоны роста можно судить на основании появления незначительных капель крови на повязках в области спиц, эпифизеолиз подтверждается рентгенологически.
После достижения запланированной длины сегмента аппарат переводят в режим стабилизации до подтвержденной рентгенологически перестройки регенерата, далее снимают, накладывают гипсовую повязку на 3 недели.
Ликвидация комбинированных аномалий верхней конечности
Данный вариант пороков развития верхней конечности у детей может быть проявлением порока развития кисти, причем комбинация перечисленных ранее патологических состояний может быть самой разнообразной или рассматриваться как синдромо-комплекс, т. е. характерный набор дефектов плеча, предплечья и кисти, имеющий минимальный клинический полиморфизм.
При устранении комбинированных пороков кисти могут в определенной последовательности использоваться указанные ранее методики.
Что касается синдромо-комплексов, то они требуют отдельного рассмотрения. К последним отнесены врожденная сгибательная контрактура локтевого сустава и артрогрипоз с преимущественным поражением верхних конечностей.
Контрастирующее вещество не контурирует всю суставную поверхность основной фаланги.
Реконструктивные вмешательства при врожденной сгибательной контрактуре локтевого сустава
При устранении врожденной сгибательной контрактуры локтевого сустава можно рекомендовать следующее: получить необходимый объем движений в локтевом суставе или, как минимум, выгодную для функции установку верхней конечности, далее восстановить функцию схвата кисти.
При хирургическом вмешательстве по передней поверхности плеча и предплечья выкраивают две фигуры встречных треугольных лоскутов.
Выделяют и Z-образно удлиняют ретрагированую двуглавую мышцу плеча в ее сухожильной части. Идентифицируют магистральный сосудисто-нервный пучок и атравматично освобождают его от окружающих фиброзных спаек на всем протяжении разреза.
Указанные процедуры обычно позволяют уменьшить угол сгибания на 30-40°, дальнейшей коррекции препятствует натяжение сосудов и нервов.
После перемещения лоскутов рану зашивают, для последующей коррекции дефекта накладывают аппарат Волкова-Оганесяна или Илизарова.
Через 4 дня после вмешательства производят дозированную тракцию в локтевом суставе до получения разгибания до 180°.
Далее аппарат снимают и на 3-4 недели накладывают циркулярную гипсовую повязку.
Затем последнюю меняют на шину, проводят комплекс восстановительного лечения.
При получении активного разгибания в локтевом суставе реконструкция может быть продолжена на кисти, в ситуации отсутствия функции начинает обсуждаться вопрос о восстановлении трехглавой мышцы плеча.
Реконструктивные вмешательства при артрогрипозе с преимущественным поражением верхних конечностей
При артрогрипозе с преимущественным поражением верхних конечностей основными проблемами, требующими решения, являются получение необходимого для функции объема движений в локтевом суставе, выведение из порочного положения и стабилизация кисти на уровне лучезапястного сустава, коррекция имеющейся деформации кисти.
Для мобилизации локтевого сустава производят разрез по задней поверхности плеча в области дистальной трети. Выделяют дистальную часть трехглавой мышцы плеча, производят удлинение на уровне ее сухожильной части. Указанной процедуры обычно недостаточно для коррекции контрактуры, в связи с чем следующим этапом выполняют капсулотомию сустава.
Удлиненное сухожилие сшивают в положении сгибания под углом 120°. В послеоперационном периоде, через 2 недели, начинают пассивную разработку движений, к восстановительному лечению после снятия швов подключают ФТЛ и электростимуляцию мышц.
Для получения стойкого объема пассивных движений обычно требуется несколько месяцев, после чего может быть использован следующий этап лечения – получение активной функции.
Для получения активного сгибания в локтевом суставе рекомендуются пересадки широчайшей мышцы спины или большой грудной мышцы в позицию двуглавой мышцы плеча. Выбор перемещаемого комплекса тканей определяется степенью его развития.
При перемещении широчайшей мышцы спины последнюю выделяют на протяжении, мобилизуют сосудисто-нервный пучок, пересекают ветви последнего к зоне лопатки, после чего полученный сегмент транспонируют на плечо.
Дистальный конец трансплантата подшивают к костям предплечья, место прикрепления трансплантата к плечевой кости не изменяется. Таким образом, производят так называемую монополярную пересадку.
Если широчайшая мышца спины недоразвита или ее функциональные возможности вызывают большие сомнения, то может быть использовано перемещение большой грудной мышцы. Данный вариант лечения более сложен из-за нестабильного расположения сосудов и нервов, однако при гладком послеоперационном течении обеспечивает вполне приемлемый функциональный эффект.
После получения активного объема движений в локтевом суставе может планироваться следующий этап лечения – устранения сгибательной контрактуры в лучезапястном суставе. Для этого используют две основные технологии, показания к которым определяет возраст ребенка.
До периода 12-14 лет рекомендуется фиксация лучезапястного сустава с использованием лавсанодеза, непременным условием проведения которого является возможность пассивной коррекции деформации.
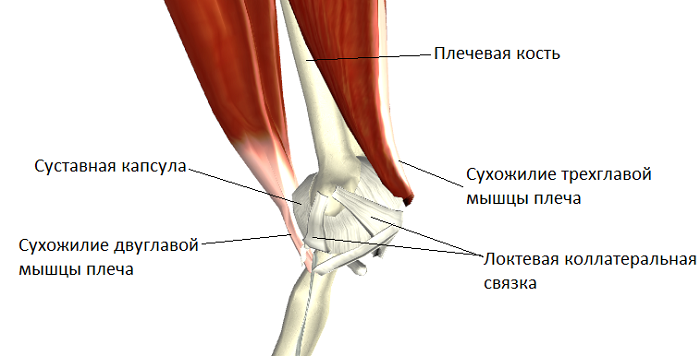
При выполнении данной операции лавсановую ленту фиксируют к II-IV пястным костям и дистальному метафизу лучевой кости, корригируя одновременно не только ладонную флексию, но и ульнарную девиацию кисти.
В старшем возрасте при стойкой фиксированной контрактуре в лучезапястном суставе методом выбора может быть артродез лучезапястного сустава.
Использование артродеза выгодно еще и потому, что позволяет при резекции суставных поверхностей избежать возможного натяжения сухожилий сгибателей и тем самым ухудшения функции схвата.
Технология выполнения операции стандартна, при получении достаточного сращения костей запястья и предплечья функциональный и косметический результат обычно полностью удовлетворяет пациентов.
После коррекции патологических изменений на уровне локтевого и лучезапястного суставов рекомендуется проведение вмешательств на кисти – для артрогрипоза типичны сгибательно-приводящие контрактуры I пальца и ульнарная девиация II-V лучей кисти.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии