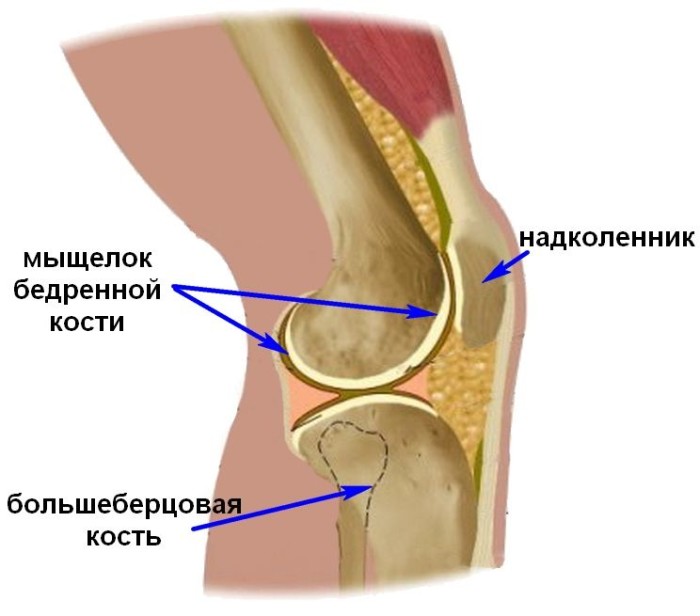
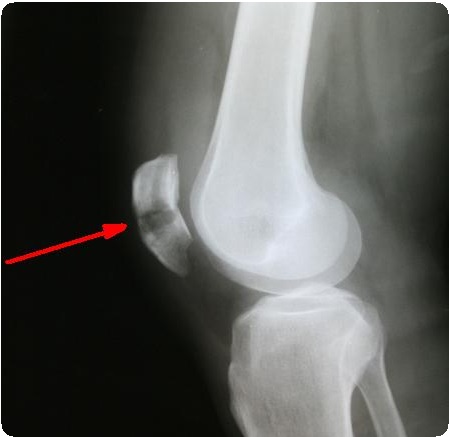
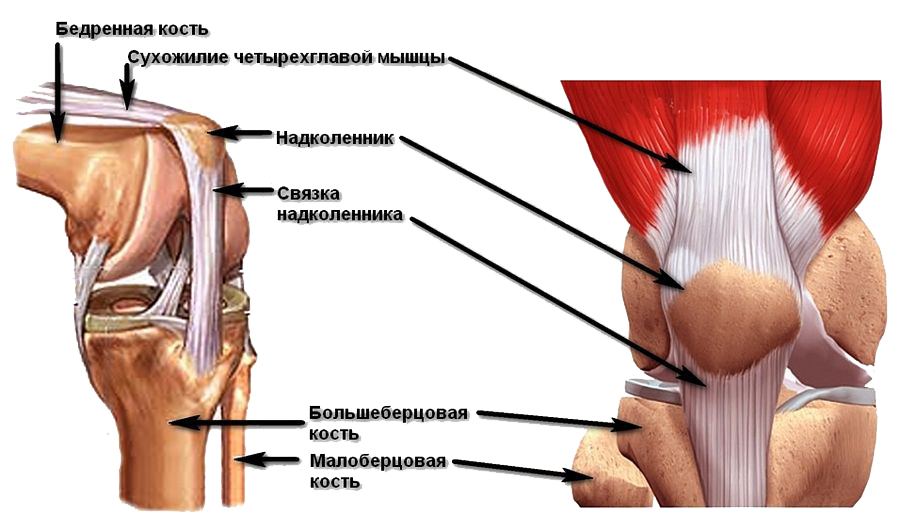
Перелом надколенника. Остеосинтез костей
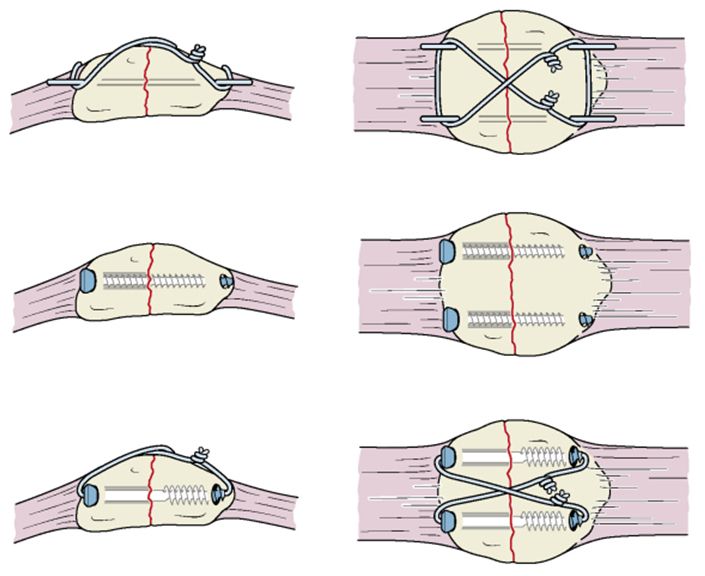
Остеосинтез перелома надколенника по Веберу осуществляют следующим образом. Один из отломков удерживают репозиционными щипцами или цапкой, наклонив его так, чтобы линия перелома располагалась фронтально к хирургу. В отломке сверлом диаметром 2 мм просверливают два параллельных канала на расстоянии 20-25 мм друг от друга отступив 5-6 мм от передней поверхности надколенника. Для параллельного проведения каналов после высверливания первого в него рекомендуется ввести спицу Киршнера, которая помогает ориентироваться хирургу при формировании второго канала. Далее выполняют репозицию отломков, контролируя пальцем конгруентность суставной поверхности. Удерживая отломки в правильном положении, просверливают два канала в дистальном отломке, проводя сверло со стороны проксимального отломка в сформированных ранее каналах. В каналы вводят две спицы Киршнера, проксимальные концы которых предварительно изгибают крючком. Проведение спиц можно осуществлять другим способом: через каналы в проксимальном отломке проводят две спицы заточенным концом в сторону перелома, выполняют репозицию отломков, спицы проводят в дистальный отломок не рассверливая его. Вокруг спиц проводят проволоку, которую натягивают и закручивают. Проволоку можно проводить в форме прямоугольника или цифры 8. Для более равномерного стягивания предпочтительнее создать две проволочных петли на противоположных боковых сторонах и затягивать их одновременно при помощи зажимов. Проксимальные изогнутые концы спиц погружают в кость, а дистальные максимально укорачивают.
При остеосинтезе переломов надколенника винтами необходимо соблюдать следующие основные правила:
-
предпочтительнее использование компрессирующих винтов с частичной нарезкой, не пересекающей линию перелома;
-
винты вводят со стороны большего отломка;
-
проведение винтов требует соблюдения всех правил остеосинтеза винтами;
-
нарезка резьбы метчиком в противоположном отломке;
-
завинчивание винта с созданием компрессии между отломками.
Остеосинтез надколенника лавсановым обвивным швом проводят так же, как и проволокой, используя для этого одну или две толстые лавсановые нити.
По завершении остеосинтеза выполняют контрольную рентгенографию в двух проекциях, проверяют стабильность фиксации отломков при сгибании в коленном суставе, рану дренируют и послойно ушивают.
В послеоперационном периоде осуществляют иммобилизацию сустава в течение 4-6 недель в зависимости от вида перелома и стабильности остеосинтеза, ходьбу с опорой на костыли и дозированной нагрузкой рекомендуют со 2-х суток, после стихания болевого синдрома и заживления раны разрешают ходьбу с опорой на трость.
Если хирург уверен в абсолютной стабильности остеосинтеза при продольных и поперечных переломах, то конечность можно не иммобилизовать, начинать ранние активные и пассивные движения голени, по снятии швов проводить активную реабилитационную программу лечения. Амплитуду движений рекомендуется увеличивать постепенно и дозировано, сгибание в коленном суставе до 90° разрешают через 5-6 недель после операции.
Внеочаговый остеосинтез
Внеочаговый остеосинтез показан при открытых поперечных переломах надколенника с образованием двух или трех крупных отломков без значительного повреждения разгибательного аппарата коленного сустава. На операционном столе проводят закрытую репозицию отломков с помощью введенных чрескожно однозубых крючков, отломки соединяют спицей, проведенной от верхнего края через нижний полюс надколенника. Выполняют контрольную рентгенографию в двух проекциях. При удовлетворительной репозиции через верхний и нижний отломки во фронтальной плоскости проводят по одной спице. Спицы должны быть проведены параллельно друг другу и располагаться в одной горизонтальной плоскости. Концы спиц фиксируют к полукольцам аппарата Илизарова, полукольца соединяют между собой двумя-тремя стержнями, осуществляют компрессию между отломками. Вертикально проведенную спицу удаляют.
Частичная пателлэктомия
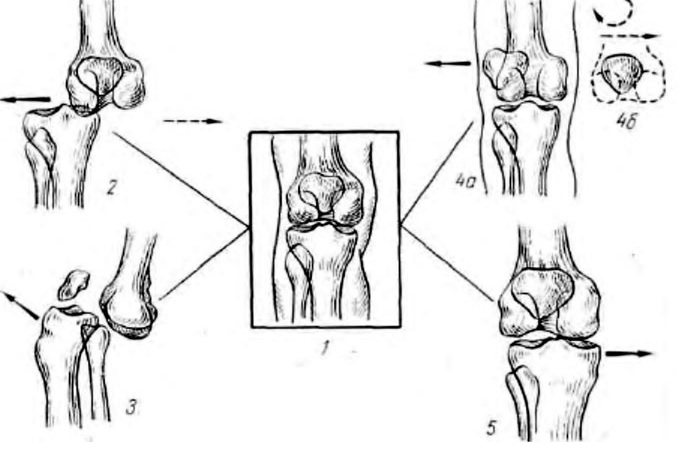
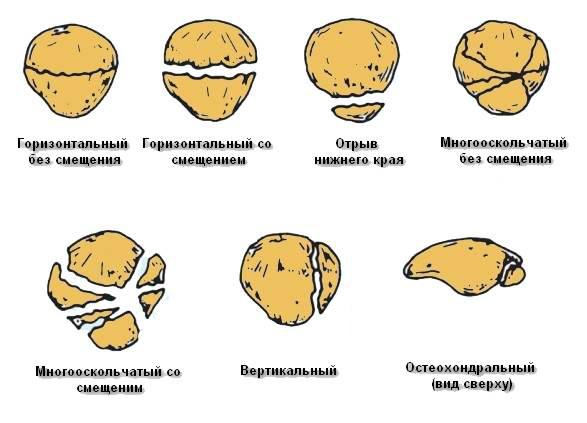
Показания к частичной пателлэктомии ставят в основном при переломах нижнего полюса надколенника, если размер удаляемого фрагмента небольшой или дистальная часть надколенника представлена большим количеством мелких осколков.
После удаления нижнего полюса или осколков дистальной части надколенника возникает необходимость в подшивании связки надколенника к сохраненному проксимальному фрагменту для восстановления непрерывности разгибательного аппарата.
Для этого рассекают продольно перитенон и выделяют волокна связки. В нижнем полюсе надколенника формируют 2-3 горизонтальных костных канала и через них проводят крепкие нерассасывающиеся нити. Экономно иссекают имеющиеся разволокиения конца связки, связку прошивают и завязывают образовавшиеся матрацные швы. Далее определяют наличие разрывов сухожильного разгибательного аппарата и при необходимости накладывают несколько узловых адаптационных швов.
В послеоперационном периоде конечность иммобилизуют циркулярной гипсовой повязкой на 6 нед. Активные сокращения четырехглавой мышцы рекомендуют через 3 нед. после операции. По снятии гипсовой повязки назначают реабилитационное лечение, направленное на укрепление мышц и восстановление амплитуды движений в суставе. При этом сустав фиксируют ортезами, позволяющими ограничить угол сгибания голени. Еженедельно увеличивают допустимое сгибание на 10-15°.
В ряде случаев при многооскольчатых переломах надколенника, когда не остается больших фрагментов, ставят показания к пателлэктомии. Учитывая важную роль надколенника в биомеханике коленного сустава, абсолютное большинство хирургов считают удаление надколенника шагом отчаяния и рекомендуют выполнять его только в тех случаях, когда не осталось ни малейшей возможности сохранить надколенник.
Минимально инвазивный остеосинтез пластинами переломов костей, образующих коленный сустав и особенности клинического применения блокируемых пластин с угловой стабильностью
При многооскольчатых переломах анатомическая репозиция может быть достигнута только при обширном обнажении зоны повреждения и мобилизации фрагментов костей с их отделением от надкостницы, мышц и сухожилий, что приводит к нарушению кровоснабжения отломков и увеличивает риск развития инфекционных осложнений, замедленной консолидации и формирования ложного сустава. В последние годы для уменьшения степени хирургической агрессии и сохранения кровоснабжения кости при оперативном лечении подобных переломов активно применяются методики непрямой репозиции отломков, при которых тракция осуществляется только за наиболее крупные фрагменты, в то время как более мелкие репонируются самостоятельно, за счет связи с окружающими мягкими тканями. При оценке качества репозиции учитывают ось, длину и ротационное положение кости, в то время как точное восстановление анатомии не является обязательным. Далее выполняют минимально инвазивный остеосинтез пластиной, которую вводят через непротяженные хирургические доступы подкожно и подмышечно под контролем ЭОП. Для стабилизации перелома реализуется принцип шинирования – пластина используется в качестве мостовидной, т. е. фиксирует только основные фрагменты костей без создания компрессии в зоне перелома. Farouk и соавт. установили, что чрескожное проведение пластины под мышцей гораздо меньше влияет на кровоснабжение кости, чем стандартные хирургические доступы. По мнению Ostrum и соавт. и Krettek, непрямая репозиция и минимально инвазивный остеосинтез позволяют отказаться от использования костных аутотрансплантатов при сложных оскольчатых переломах бедренной кости.
При оскольчатых внутрисуставных переломах дистальной части бедренной кости Johnson и Mast и соавт. первым этапом рекомендуют восстанавливать конгруентность суставной поверхности, используя межфрагментарные винты, а затем переходить к фиксации стабилизированных мыщелков к диафизу. Пластину проводят закрыто, ретроградно, под наружной широкой мышцей бедра. Непрямую репозицию метафизарных и диафизарных фрагментов костей выполняют при помощи бедренного дистрактора или стандартного компрессирующего устройства в режиме дистракции, с временным винтом, установленным в диафиз проксимальнее конца пластины. Кортикальные винты, фиксирующие пластину к диафизу, вводят чрескожно.
В настоящее время для минимально инвазивного остеосинтеза переломов дистальной части бедренной и проксимальной части большеберцовой кости АО/АSIF разработаны специальные пластины с направителями. Особенностью пластины является то, что головки винтов имеют форму двойного конуса с резьбой, которая соответствует резьбе в отверстии пластины. Поэтому при завинчивании в отверстие пластины, головка винта блокируются в ней, благодаря чему достигается высокая степень угловой стабильности и устойчивость конструкции к изгибающим и осевым нагрузкам, а необходимость плотного контакта пластины с костью исчезает. Стабильность данной конструкции гораздо меньше зависит от состояния костной ткани и контакта между пластиной и костью, поэтому точного моделирования пластины не требуется. Изначально пластины изогнуты в соответствии с анатомическими контурами бедренной и большеберцовой костей. Так как блокирование винтов не создает компрессии между пластиной и костью, надкостница подвергается меньшей травматизации, в результате чего не нарушается периостальное кровоснабжение. Рукоятка-направитель обеспечивает закрытое введение пластины через разрез, равный ее ширине, а также облегчает точное чрескожное проведение винтов.
Например, при внутрисуставном переломе наружного мыщелка большеберцовой кости может быть использована как обычная опорная пластина, но в случае остеопороза или дефектов костей проведение блокируемых винтов обеспечит высокую угловую стабильность, в то время как стандартные губчатые стягивающие винты создадут компрессию между внутрисуставными фрагментами.
Если пластина используется для компрессионного остеосинтеза, то сначала через среднюю часть пластины необходимо провести стандартные винты в эксцентричном положении для создания компрессии, а затем блокируемые винты. В качестве альтернативного варианта пластину можно фиксировать одним или двумя блокируемыми винтами к одному из основных фрагментов, а затем добиться компрессии, проведя стандартный винт в другой основной фрагмент перелома в эксцентричном положении с использованием компрессирующего устройства, после чего дополнить остеосинтез блокируемыми винтами.
При использовании LCP в качестве шинирующей, стабильность перелома зависит от жесткости конструкции, и биомеханика системы винты – пластина в данной ситуации может быть сравнима с аппаратами наружной фиксации. Поэтому чем менее стабилен перелом, тем более длинную пластину следует использовать, оставляя достаточное расстояние между блокируемыми винтами. При нормальной структуре кости обычно достаточно трех монокортикальных блокируемых винтов по обе стороны от перелома в крупных фрагментах, при остеопорозе – по одному из них с каждой из сторон должно проходить через оба корковых слоя. Для равномерного распределения нагрузки непосредственно над зоной перелома важно сохранить пустыми 2-3 отверстия. Для сохранения расстояния между костыо и пластиной в некоторые отверстия можно ввести временные спейсеры, которые по ходу операции либо заменяют на винты, либо удаляют после завершения остеосинтеза.
При сложных оскольчатых мегафизарных переломах с разрушением как внутреннего, так и наружного корковых слоев использование LСР позволяет избежать установки двух пластин и уменьшить необходимость костной аутопластики.
Таким образом, в настоящее время система LСР является методом выбора:
-
при лечении метафизарных переломов и их сочетании с внутрисуставными переломами;
-
в случае переломов на фоне остеопороза костей в связи с высокой устойчивостью конструкции к действию изгибающих и скручивающих сил, а также сил, вытягивающих винты;
-
при обширных повреждениях мягких тканей, политравме и сочетанных повреждениях черепа, груди, брюшной полости, когда показана методика малоинвазивного остеосинтеза пластинами;
-
при наличии предшествовавшей перелому деформации кости.
Клинические исследования подтвердили надежность использования системы блокируемых компрессирующих пластин с угловой стабильностью при оперативном лечении сложных переломов различных локализаций, а также при выполнении повторного остеосинтеза, тем не менее, для их успешного применения требуется ясное понимание биомеханики внутренней фиксации и тщательное предоперационное планирование.
Остеосинтез переломов костей, образующих коленный сустав, конструкции с термомеханическим эффектом памяти формы
В PHИИТО им. Р.Р. Вредена накоплен большой опыт клинического применения конструкций из никелида титана при лечении переломов костей в области коленного сустава. Никелид титана – материал, обладающий рядом уникальных свойств: термомеханический эффект памяти формы, биоинертность и биосовместимость с тканями. Конструкции изготовляют из сплавов, интервал температур начала и конца мартенситного перехода которых составляет 10...20°С и 25...30°С. Для остеосинтеза костей применяют два типа конструкций: конструкции, предназначенные для фиксации малых фрагментов костей и конструкции для фиксации отломков при корригирующих остеотомиях или остеосинтезе крупных фрагментов. Они различаются между собой размерами, толщиной проволоки, формой имплантата.
Для придания конструкциям эластичных свойств перед имплантацией их необходимо охладить, орошая жидким хлорэтилом или храня в стерильных условиях в низкотемпературной камере бытового холодильника. Нагревание конструкции происходит при контакте с тканями и омывании кровью. Этот процесс можно ускорить, поместив в рану салфетку, смоченную 3% раствором перекиси водорода или теплым изотоническим раствором натрия хлорида. Изменение формы конструкции возможно в пределах 10% радиуса каждой из составляющих ее окружностей в сторону их увеличения, что соответствует удлинению всей конструкции приблизительно на 15-20% от исходной величины. Только в этом случае конструкция сохраняет «память» о своей прежней форме и размере и после нагревания выше температуры конца прямого мартенситового превращения стремится вернуться к прежним размерам, развивая и постоянно поддерживая при этом усилие от 50 до 240 Н в зависимости от диаметра использованной проволоки и вида конструкции.
Основные преимущества остеосинтеза конструкциями следующие:
-
малый операционный доступ;
-
обладая термомеханическим эффектом памяти формы, конструкция обеспечивает постоянную компрессию между отломками в период рассасывания костной ткани при сращении перелома;
-
создавая и поддерживая стабильную фиксацию отломков, конструкции позволяют ограничить сроки иммобилизации коленного сустава и приступить к раннему функциональному лечению;
-
техника имплантации конструкций из никелида титана довольно проста и не требует дополнительного оборудования и инструментария.
Показаниями к остеосинтезу конструкциями с термомеханическим эффектом памяти формы являются следующие повреждения в области коленного сустава:
-
переломы дистального конца бедренной кости – околосуставные простые и с образованием метафизарного клина, неполные внутрисуставные переломы мыщелков, полные внутрисуставные Т- и Y-образные переломы;
-
переломы проксимального конца большеберцовой кости – околосуставные простые, неполные внутрисуставные с раскалыванием и вдавливанием, полные внутрисуставные Т- и Y-образные;
-
поперечные и продольные переломы надколенника.
Применение конструкций противопоказано при наличии общих или местных противопоказаний к операции, а также в ряде специфических случаев:
-
многооскольчатый характер перелома, не позволяющий добиться стабильной фиксации отломков;
-
импрессионные переломы большеберцовой кости, не требующие компрессии отломков после их репозиции и костной пластики,
-
выраженный остеопороз, ведущий к прорезанию костной ткани ножками конструкции и не позволяющий добиться стабильного остеосинтеза.
Операция включает те же основные этапы, что и при использовании других металлоконструкций: хирургический доступ, репозиция отломков, остеосинтез. Однако остеосинтез переломов конструкциями из никелида титана имеет и ряд технических особенностей:
-
конструкцию необходимо имплантировать в такой плоскости, чтобы ее рабочие элементы располагались перпендикулярно линии перелома;
-
для обеспечения стабильного остеосинтеза при выборе конструкции необходимо учитывать величину отломков и компрессирующую способность конструкции;
-
при имплантации конструкции вначале шилом соответствующего диаметра формируют канал в отломке перпендикулярно линии перелома, затем берут конструкцию, идентичную имплантируемой, и, поместив одну из ее ножек в сформированный канал, высверливают канал под вторую ножку с учетом того, что имплантируемая скобка должна быть растянута с увеличением ее длины па 15-20%. Ножки охлажденной имплантируемой конструкции захватывают зажимами Кохера, конструкцию растягивают, ножки вводят в сформированные каналы, накладкой их добивают до плотного погружения в кость. Для быстрого создания компрессирующего усилия в рану поверх конструкции помещают салфетку, политую горячим изотоническим раствором натрия хлорида;
-
для стабильной фиксации отломков можно использовать несколько конструкций, а при оскольчатом переломе большинство отломков должно быть фиксировано к метафизу или диафизу кости отдельными конструкциями;
-
стабильность остеосинтеза проверяют при сгибательных и ротационных движениях голени, при необходимости имплантируют дополнительные конструкции.
Операцию завершают активным дренированием раны, послойным ушиванием тканей, иммобилизацией гипсовой лонгетой. Послеоперационное ведение пациентов такое же, как и при остеосинтезе другими металлоконструкциями. Если хирург уверен в стабильности остеосинтеза, то через 12-14 дней по заживлении кожной раны иммобилизацию прекращают и начинают реабилитационное лечение.

Лечение неправильно сросшихся переломов костей, формирующих коленный сустав
Неправильное сращение переломов костей, формирующих коленный сустав, ведет к раннему возникновению и быстрому прогрессированию посттравматического гонартроза. Если сращение перелома в порочном положении произошло у пациентов старшей возрастной группы на фоне уже имевшихся дегенеративно-дистрофических изменений в суставе, то при выборе способа оперативного лечения предпочтение отдают эндопротезированию сустава. В данных наблюдениях выполнение эндопротезирования сопровождается рядом технических особенностей и может потребовать специального оснащения: высоко стабилизированных и шарнирных эндопротезов, модульных блоков и ножек для компонентов эндопротеза, использования костной ауто- и аллопластики, дополнительной остеотомии и остеосинтеза костей.
У молодых пациентов предпочтение отдают реконструктивно восстановительным вмешательствам, направленным на сохранение функции сустава и предотвращение быстрого развития гонартроза.
При неправильном сращении околосуставных надмыщелковых переломов бедренной кости и подмыщелковых большеберцовой кости усилия хирурга должны быть направлены на восстановление нормальной оси конечности. В данных случаях выполняют корригирующую остеотомию кости на уровне неправильно сросшегося перелома, отломки фиксируют одним из описанных выше способов.
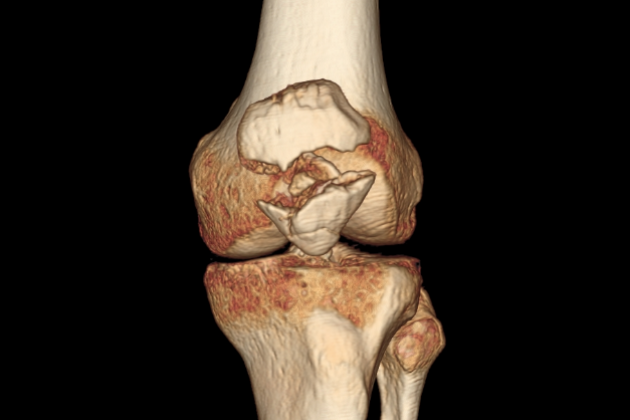
Неправильно сросшиеся внутрисуставные переломы требуют оперативного восстановления конгруэнтности суставных поверхностей. Для доступа к перелому используют те же разрезы, что и при лечении свежих переломов. После ревизии сустава выполняют остеотомию отломков по линии неправильного сращения. Визуально и рентгенологически контролируют точность репозиции отломков, выполняют их остеосинтез по одной из приведенных выше методик. В процессе операции часто возникает необходимость применения костных ауто- и аллотрансплантатов для восполнения образовавшегося дефицита костной ткани.
Рядом технических деталей отличается лечение неправильно сросшихся переломов проксимального метаэпифиза большеберцовой кости с вдавливанием суставной поверхности. После артротомии и ревизии сустава хирург должен оценить состояние хряща, покрывающего вдавленную суставную поверхность. Если хрящ сохранился и по внешнему виду практически не отличается от хряща не пострадавших участков, то выполняют остеотомию по линии вдавления, суставную поверхность приподнимают до необходимого уровня, образовавшийся дефицит кости восполняют костно-пластическим материалом, осуществляют остеосинтез перелома. Зачастую в результате сми- нания и раздавливания при переломе происходит разрушение хряща, при ревизии сустава он представлен рубцовой тканью. В таком случае возникает необходимость в костно-хрящевой ауто- или аллопластике суставной поверхности. Для аутопластики мыщелков большеберцовой кости используют суставную поверхность одной или обоих фасеток надколенника. Альтернативным вариантом является двукорковый аутотрансплантат из подвздошного гребня, его вогнутая сторона образует новую суставную поверхность. Осцилляторной пилой выполняют остетомию надколенника во фронтальной плоскости так, чтобы толщина костно-хрящевого трансплантата была не менее 1 см. Трансплантат и пострадавший мыщелок большеберцовой кости моделируют для создания суставной поверхности, максимально приближающейся к анатомической, выполняют фискацию трансплантата винтами или конструкциями из никелида титана к сформированному на мыщелке ложу. Использование аллотрансплантатов менее травматично и позволяет избежать ряда последствий резекции суставной поверхности надколенника, однако отдаленные результаты аллопластики уступают результатам аутопластических операций.
Послеоперационное ведение пациентов при неправильно сросшихся переломах сходно с реабилитацией при свежих переломах, однако при выполнении пластических операций значительно увеличивается период ограничения осевой нагрузки на конечность. Она допустима только при наступлении полной консолидации перелома и перестройки трансплантата.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии