Перелом костей голени: внешняя фиксация. Чрескостный остеосинтез
Операции должна предшествовать закрытая ручная репозиция фрагментов. Чрескостный остеосинтез при лечении сложных переломов области голеностопного сустава по «классической» методике Г.А. Илизарова начинают с проведения на уровне проксимального межберцового сочленения двух взаимно перекрещивающихся проксимальных базовых спиц, одну из которых проводят через обе кости: 1,4-10 и 1,8-2. Проксимальное базовое кольцо устанавливают перпендикулярно продольной оси большеберцовой кости и ориентируют относительно мягких тканей так, чтобы расстояние между его внутренним краем и кожей по передней и внутренней поверхностям было не менее 3-3,5 см. После этого фиксируют в кольце натянутые спицы.
На уровне V голени устанавливают промежуточное кольцо и соединяют его тремя телескопическими стержнями с базовой опорой. При правильном монтаже соединительные стержни должны быть параллельны продольной оси большеберцовой кости.
Дистальное базовое кольцо, желательно рентгенопрозрачное, устанавливают на уровне дистального межберцового сочленения и соединяют его с промежуточным кольцом тремя стержнями. Если используют металлическое кольцо, то его, во избежание сложностей в прочтении рентгенограмм, устанавливают несколько выше – ближе к уровню VII. Поэтому спицы к этой опоре крепят при помощи кронштейнов.
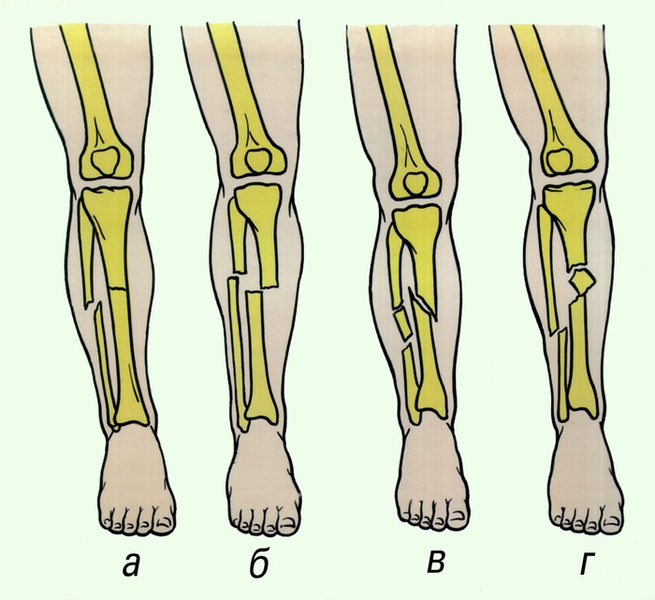
Последовательность восстановления анатомического образа голеностопного сустава должна быть следующей:
-
репозиция и фиксация фрагментов малоберцовой кости;
-
устранение межберцового диастаза;
-
репозиция и фиксация задненижней части большеберцовой кости; репозиция показана в тех случаях, когда его величина превышает Чц суставной поверхности;
-
репозиция и фиксация внутренней лодыжки, устранение подвывиха стопы.
Выполнение этапов 1, 2 и 3 позволяет устранить или значительно уменьшить подвывих стопы;
При переломах малоберцовой кости через ее дистальный фрагмент на уровне дистального межберцового синдесмоза в направлении, перпендикулярном межлодыжечной линии, проводят спицу с упорной площадкой. Если малоберцовая кость сломана на уровне синдесмоза, то спицу проводят непосредственно под переломом. Концы спицы изгибают вниз и кнутри при наружном подвывихе стопы или вниз и кнаружи – при внутреннем подвывихе. Величина изгиба определяется степенью смещения наружной лодыжки. После этого концы спицы фиксируют в дистальном базовом кольце. При переломах малоберцовой кости на уровне дистального межберцового синдесмоза или ниже него конец спицы фиксируют в кольце при помощи кронштейнов. Это позволяет сохранить ориентацию кольца на уровне VIII. Проводя тягу спиценатягивателем или дистракционным зажимом за передний конец спицы устраняют смещение фрагментов по ширине; одновременной тягой за оба конца низводят лодыжку.
Если по контрольной рентгенограмме репозиция не подтверждается, то смещение по длине устраняют дистракцией между промежуточным и дистальным базовым кольцами. Смещение в переднезаднем направлении устраняют упорной площадкой – тракцией за передний конец спицы. При необходимости может быть увеличен изгиб спицы кнутри с последующим ее натяжением. Точной реконструкции малоберцовой кости должно быть уделено особое внимание, поскольку она является «ключом» голеностопного сустава.
Для устранения межберцового диастаза через большеберцовую кость проводят спицу с упорной площадкой VIII,3-9. Концы спицы, проведенной через наружную лодыжку изгибают дугообразно кнутри и одновременно натягивают. Если малоберцовая кость была цела (через малоберцовую кость не была проведена), то проводят пару спиц: VIII,2-8 и VIII,8-2. Расстояние между этими спицами, проведенными параллельно во встречном направлении должно составлять 5-7 мм. Необходимо помнить о том, что сила сжатия берцовых костей в области синдесмоза не должна превышать 80-100 Н. Контролем может служить наличие подвижности в голеностопном суставе с амплитудой не меньше 30°.
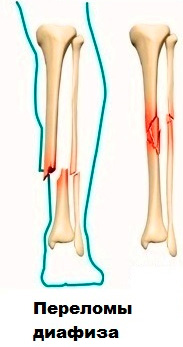
Репозиция задненижней части большеберцовой кости может быть осуществлена направленной тягой за стопу. При переломах задненижней части проводят спицу через бугор пяточной кости; при переломах передненижней части – через кости предплюсны. Спицу натягивают в полукольце, соединенном с аппаратом резьбовыми стержнями и создают осевую дистракцию.
Если за счет лигаментотаксиса эффекта достичь не удалось, то репозицию проводят аналогично репозиции наружной лодыжки. Через отломок параллельно плоскости излома проводят спицу. Ее концы изгибают книзу и закрепляют в кольце аппарата. При необходимости можно использовать консольные приставки. Равномерным натяжением концов спицы низводят отломок. После того как эффективность манипуляции будет подтверждена рентгенологически, окончательную репозицию и фиксацию отломка осуществляют спицей с упорной площадкой. Ее проводят снаружи от пяточного сухожилия через отломок и большеберцовую кость. При переломе задней части проводят спицу сзади-наперед и снизу-вверх 1Х,7-УП1,1. При переломах передненижней части большеберцовой кости проводят спицу 1Х,1-УП,7. Спицу, использованную для низведения отломка, удаляют.
Для адаптации внутренней лодыжки используют тонкое шило или однозубый крючок, которые чрескожно подводят к ее вершине. В ряде случаев полному сопоставлению перелома препятствуют интерполирующиеся мягкие ткани. Тогда прибегают к открытой репозиции из минимального доступа. Лодыжку фиксируют спицей с упорной площадкой. Ее вводят со стороны вершины лодыжки перпендикулярно плоскости излома. Выход направляющего конца спицы обычно соответствует задненаружной поверхности голени на границе ее средней и нижней третей. За этот конец спицу натягивают и фиксируют при помощи дистракционного зажима в среднем кольце аппарата. Возможна фиксация внутренней лодыжки консольной спицей с упором.
Если на контрольных рентгенограммах выявляется сохранение подвывиха стопы кнаружи, то это свидетельствует об отсутствии анатомичного восстановления вилки голеностопного сустава. Через пяточную кость во фронтальной плоскости проводят спицу. В плоскости проведения спицы устанавливают полукольцевую опору и соединяют ее тремя стержнями с дистальной базовой опорой голени. Создают диастаз между суставными поверхностями 2-3 мм, и тягой за направляющий конец спицы устраняют подвывих стопы кнаружи. После этого улучшают стояние фрагментов наружной лодыжки, устраняют межберцовый диастаз.
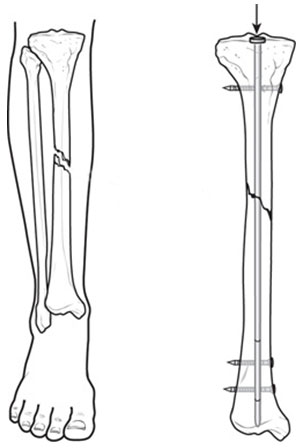
При наличии подвывиха стопы кпереди или кзади проводят спицу без упорной площадки. Концы спицы изгибают в соответствии со смещением стопы кзади или кпереди. Равномерное натяжение концов спицы приводит к перемещению стопы на заданную величину и устранению подвывиха. При наличии комбинированного вывиха, например, кнаружи и кзади, сначала при помощи спицы с упором перемещают стопу вовнутрь. После этого концы спицы изгибают кпереди и устраняют остаточный подвывих.
Необходимость временной иммобилизации голеностопного сустава с помощью наложения дополнительной опоры на пяточную кость возникает в случае повреждения дельтовидной, таранно-малоберцовой связок, а также при подвывихе стопы кпереди или кзади без переломов задненижней или передненижней части большеберцовой кости. В остальных случаях достаточно использовать подстопник с эластичной фиксацией его к аппарату.
При изолированном разрыве дистального межберцового синдесмоза на уровне VIII во встречном направлении проводят две спицы с упорными площадками. Целесообразно использовать изгибные штопорообразные упоры. Концы спиц фиксируют в кольцевой или 2/3-3/4 опоре. На уровень выше вводят стержень-шуруп и жестко фисируют его к опоре. После этого спицы натягивают во встречном направлении, добиваясь устранения межберцового диастаза.
При повреждениях голеностопного сустава можно использовать и другой алгоритм выполнения чрескостного остеосинтеза. В качестве первого этапа выполняют открытую репозицию внутренней лодыжки и ее фиксацию спицей с упором или консольной спицей. При этом используют минимальный доступ – только для визуального контроля и возможности удаления интерпонированных тканей. Как правило, выполнение этого этапа приводит к устранению подвывиха стоны кнаружи и улучшению положения фрагментов малоберцовой кости. Кроме этого, создание внутреннего упора для таранной кости является профилактикой перевода наружного подвывиха стопы во внутренний, что иногда случается при избыточном перемещении наружной лодыжки в случае «традиционного» способа ее репозиции.
После этого через таранную кость параллельно щели голеностопного сустава проводят спицу с упором. Место введения спицы располагается несколько кпереди от вершины наружной лодыжки. Спицу натягивают в базовой опоре аппарата, используя кронштейны.
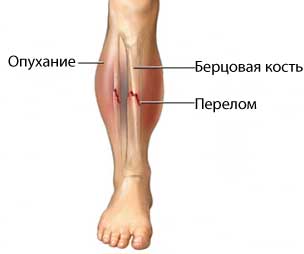
Следующим этапом репонируют и фиксируют задненижнюю часть большеберцовой кости. При рентгенологическом контроле за степенью низведения отломка определяют эффективность устранения подвывиха стопы и характер смещения фрагментов малоберцовой кости. Сохраняющееся смещение стопы устраняют тягой за направляющий конец спицы и ее дугообразным изгибом кпереди или кзади. Если к этому моменту сохраняется смещение фрагментов малоберцовой кости, то его устраняют описанным выше способом.
Следует отметить, что использование артроскопического контроля не только существенно облегчает выполнение репозиции. Санация сустава с удалением мелких осколков костей, фрагментов хряща является важной составляющей профилактики травматического деформирующего артроза. Если во время операции предполагается использование артроскопической техники, то при всех видах повреждений на стопу накладывают опору аппарата и создают дистракцию для увеличения щели голеностопного сустава.
Чрескостный остеосинтез при повреждениях голеностопного сустава завершают фиксацией передней части стопы подстопником.
Фиксацию стопы осуществляют на протяжении 2-4 недель, после чего спицы из таранной кости удаляют.
Чрескостный остеосинтез при застарелых повреждениях голеностопного сустава
По мнению О.В. Оганесяна и соавт., повреждения голеностопного сустава могут быть отнесены к «застарелым», когда с момента травмы прошло от 2 нед до 3/4 мес., т. е. до первичного сращения фрагментов грубоволокнистой костной тканью. Методики чрескостного остеосинтеза позволяют восстановить анатомию голеностопного сустава через 4-6 мес. с момента травмы и позже. Следует отметить, что если даже принято решение о выполнении реконструктивной операции, то использование приемов чрескостного остеосинтеза позволяет первым этапом с минимальной травматичностью восстановить биомеханическую ось нижней конечности.
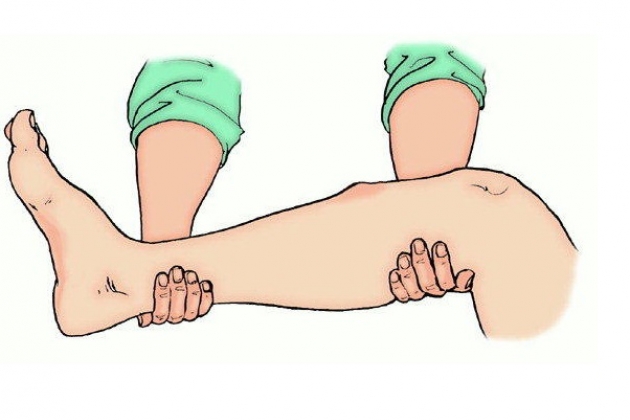
Необходимо уделить особое внимание ориентации опор относительно мягких тканей. Модуль располагают перпендикулярно продольной оси большеберцовой кости так, чтобы голень находилась в центре опоры, расположенной на уровне VI. Если имеется застарелый подвывих стопы кнаружи, то кольцо перемещают кнутри на величину подвывиха и дополнительно еще на 2-3 см. Аналогично поступают при других вариантах смещения стопы. Только после этого чрескостные элементы фиксируют в опоре.
Следующим этапом из минимальных разрезов выполняют остеотомии лодыжек на высоте их деформации. Линия остеотомии наружной лодыжки должна иметь косое направление для последующего восстановления длины малоберцовой кости, поскольку ее реконструкция обязательна. На раны накладывают по наводящему шву.
При застарелом разрыве дистального межберцового синдесмоза из разреза-прокола 5 мм ложкой Фолькмана удаляют рубцы, которые в дальнейшем могут препятствовать устранению диастаза. После этого ассистент фиксирует голень, а хирург «раскачивает» стопу, пытаясь ее вправить.
На уровне VIII устанавливают кольцевую опору и соединяют ее тремя стержнями с кольцом, смонтированным на уровне VI. Стопу устанавливают в положение 0/0/ и через центр блока таранной кости параллельно его суставной поверхности во фронтальной плоскости проводят спицу со штопорообразным упором диаметром 5-8 мм. Чем выраженнее остеопороз, тем больше должен быть диаметр упорной площадки.
После этого через пяточную кость, перпендикулярно ее продольной оси, проводят спицу. Спица должна быть расположена параллельно спице 9-3. Опору на основе 3/4 кольца устанавливают в плоскости спицы, проведенной через пяточную кость, и соединяют ее тремя стержнями с вышерасположенной опорой. При правильном монтаже аппарата расстояние от внутреннего края дистальной 3/4-опоры до пятки должно быть достаточным для беспрепятственного перемещения стопы при вправлении вывиха.
Натягивают и фиксируют в 3/4-опоре спицу, проведенную через пяточную кость. Так как спицы, проведенные через таранную и пяточную кости, оказываются расположенными одна над другой, для фиксации каждого из концов спицы 3-9 используют шайбу с прорезью, подложенную под кронштейн. Спицу, проведенную через таранную кость, фиксируют в кронштейнах. Направляющий конец этой спицы должен быть снабжен дистракционным зажимом.
При подвывихе стопы в сагиттальной плоскости для смещения стопы кпереди или кзади дистальную опору смещают в необходимом направлении относительно базового аппарата.
Использование указанного алгоритма действий позволяет одномоментно устранять подвывихи стопы давностью 3-4 мес. и более. Если на контрольной рентгенограмме видно сохранение подвывиха, то его дозированно устраняют в послеоперационном периоде. В этом случае описанные ниже манипуляции выполняют вторым этапом, после вправления стопы.
При подтверждении устранения подвывиха стопы проводят открытую адаптацию внутренней лодыжки с фиксацией ее спицей со штопорообразным упором.
По рентгенограмме в переднезадней проекции определяют, имеется ли укорочение наружной лодыжки. Если «скольжение» по косой линии остеотомии не компенсирует ее длину, то необходимо прибегнуть к свободной костной пластике диастаза. Проксимальный фрагмент малоберцовой кости фиксируют спицей, проведенной через обе берцовых кости: VIII,8-2. Натяжением этой спицы устраняют межберцовый диастаз. Лодыжку стабилизируют спицей, проведенной в плоскости, близкой к сагиттальной. Возможен вариант фиксации наружной лодыжки консольной спицей с упорной площадкой, введенной во фронтальной плоскости.
Если с момента травмы прошло не более 6-8 нед., то расположение отломка, составляющего передненижний или задненижний отделы суставной поверхности большеберцовой кости обычно улучшается после вправления стопы. Остаточное смещение устраняют во времени при помощи дугообразно изогнутой спицы, как это описано в подразделе, посвященном вопросам лечения переломов лодыжек. После рентгенологического подтверждения репозиции фиксацию отломка осуществляют спицей с упорной площадкой. Ее проводят снаружи от пяточного сухожилия через отломок и большеберцовую кость. При переломе задненижней части большеберцовой кости проводят спицу 1Х,7-УШ,1; при передненижнего – спицу 1Х,1-УШ,7. Спицу, использованную для низведения отломка, удаляют. Если фрагмент уже сросся в неправильном положении, то осуществляют его остеотомию, открытую репозицию и фиксацию.
При застарелом повреждении голеностопного сустава может быть использован другой вариант чрескостного остеосинтеза. Операцию начинают с монтажа базового аппарата на голени: У1-2-8: У1-10-4 – УШ.3-9: У1П.4-И.
После этого накладывают опору на стопу. Из минимальных разрезов выполняют остеотомии лодыжек по линии бывших переломов. Между дистальной опорой голени и опорой на стопе монтируют узел, позволяющий создать дистракционное усилие и переместить затем стопу в необходимом направлении.
После вправления вывиха репозицию и остеосинтез лодыжек осуществляют аналогично описанному выше способу. Чрескостный остеосинтез завершают фиксацией передней части стопы подстопником.
Если внутренняя лодыжка цела, то через 3-4 недели после устранения подвывиха стопы выполняют пластику дельтовидной связки. При остеосинтезе за неделю до вмешательства удаляют спицу из таранной кости. Для стабилизации стопы одновременно проводят дополнительную спицу с упором через пяточную кость. Аналогично поступают при застарелом повреждении таранно-малоберцовых связок.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии