Болезни периферической нервной системы и опорно-двигательного аппарата, профессиональная дискинезия
Причинами возникновения болезней периферической нервной системы, а также таких патологических состояний, как периартрит, тендовагинит, бурсит, артроз и др., являются тяжелая физическая работа, выполнение большого количества однообразных движений, сопровождаемых травмой периферических рецепторов и нервного ствола. При этом нарушаются кровообращение и метаболизм, что приводит к дегенеративным изменениям в периферических нервах. Развитию этих процессов также способствуют растяжение, сдавление, ущемление нервных стволов в костно- или мышечно-связочных каналах, особенно во время работы, выполняемой постоянно согнутыми конечностями. Нарушение кровообращения и метаболизма развивается также в результате накопления в мышцах недоокисленных продуктов обмена, изменений воспалительного характера в интерстициальной ткани и вторичных дегенеративных поражений мышечных волокон, возникающих позднее. Указанные процессы, а также сопровождающее их асептическое воспаление могут развиваться в сухожилиях, серозных сумках, надкостнице, хрящах суставов.
Классификация
Выделяют следующие профессиональные болезни, обусловленные функциональным перенапряжением:
-
Профессиональная дискинезия (координаторный невроз).
-
Болезни периферической нервной системы: невропатия, шейно-плечевая плексопатия, шейная и пояснично-крестцовая радикулопатия, люмбалгия.
-
Болезни опорно-двигательного аппарата:
-
болезни мышц (миалгия, миозит, миофасцит);
-
болезни фиброзно-тканевых и синовиальных образований (плечелопаточный периартрит, эпикондилит, тендовагинит, стенозирующий лигаментит, контрактура ладонного апоневроза, бурсит);
-
остеохондропатия (деформирующий артроз, спондилоартроз, некроз кости асептический);
-
комбинированные синдромы.
-
Кроме того, к болезням, обусловленным функциональным перенапряжением, относятся: опущение и выпадение матки и влагалища, варикозное расширение вен нижних конечностей, заболевания голосового аппарата, прогрессирующая близорукость, неврозы.
Профессиональная дискинезия
Профессиональная дискинезия, или координаторный невроз — заболевание центральной нервной системы профессионального генеза, обусловленное повторными быстрыми высококоординированными движениями, что приводит к функциональному перенапряжению, характеризующемуся развитием диссоциативных двигательных расстройств.
Впервые это заболевание было описано как “писчий спазм” еще в середине XIX в. Его возникновение связывали с интенсивной писарской работой, так как заболевание регистрировалось у конторских служащих и переписчиков. В современных условиях риск развития заболевания установлен у представителей широкого круга профессиональных групп.
Этиология
Признаки дискоординации возникают при многих видах работ, требующих выполнения в быстром темпе высококоординированных движений.
Основные профессиональные группы, имеющие риск развития профессиональной дискинезии — это гравировщики, вязальщики, рисовальщики, чертежники, наборщики, музыканты, играющие на клавишных и струнных инструментах, и др.

Заболевание развивается обычно после 10 лет работы и более в соответствующей профессии.
Патогенез
Продолжительная работа, связанная с выполнением в очень быстром темпе значительного количества мелких высококоординированных движений, может вызвать перенапряжение нервных процессов, нарушение корковой нейродинамики с образованием изолированного очага в определенном отделе двигательного анализатора. Большое значение имеет несогласование деятельности центральной (корково-подкорковых отделов) и периферической нервной системы. Это приводит к нарушению сложного двигательного стереотипа, что является основой выполнения строго дифференцированных движений. Развитию профессиональной дискинезии, как и любого другого невроза, способствуют такие факторы, как эмоциональная перегрузка, неудовлетворенность работой, частые конфликтные ситуации на работе и в быту.
Классификация
Различают такие клинические формы профессиональной дискинезии:
-
судорожную;
-
паретическую;
-
дрожательную;
-
невралгическую;
-
смешанную.
Клиническая картина
Профессиональная дискинезия возникает постепенно, развивается медленно. Для судорожной формы характерно повышение тонуса мелких мышц кисти во время профессиональной деятельности. Так, у лиц, которые занимаются писарской работой, появляется ощущение неудобства при написании отдельных букв или цифр, ухудшается почерк, а затем возникают судороги в одном или нескольких пальцах во время письма.

У больных с паретической формой дискинезии во время работы появляется резкая слабость в кисти. При этом пальцы непроизвольно расслабляются, вследствие чего работник не может удерживать в руках карандаш, ручку или другой инструмент. Попытка “приспособиться”, изменить положение руки (пальцев) лишь усиливает дефект. Вариантом паретической формы является так называемая атактическая форма дискинезии, развивающаяся преимущественно во время работы на клавиатуре (операторы компьютерного набора), а также у пианистов.
Характерный признак заболевания — больной не может нажать на ту клавишу (“не попадает”), которая ему нужна.
При дрожательной форме дискинезии дрожание возникает преимущественно в той руке, которая испытывает большую нагрузку при выполнении той или иной работы.
Для невралгической формы характерно появление интенсивной боли в мышцах кисти, предплечья или всей руки во время работы.
О смешанной форме профессиональной дискинезии говорят в том случае, если у больного наблюдается сочетание нескольких форм заболевания.
Дискинезия, или координаторный невроз профессионального генеза, может иметь и другую локализацию. Например, у музыкантов, играющих на духовых инструментах, наблюдаются координаторные неврозы губ, у певцов — голосового аппарата и т. п.
Нередко дискинезия сочетается с миозитами, симптомами неврастении.
Диагностика
Наиболее характерный признак профессиональной дискинезии на ранних этапах развития — избирательность поражения лишь одной функции, являющейся основой той или иной профессиональной деятельности: письма, печатания, игры на музыкальном инструменте и др. Со временем могут нарушаться и другие двигательные функции работающей руки.

Профессиональная принадлежность заболевания обоснована появлением первых симптомов после достаточного стажа работы в условиях функционального перенапряжения, превышающего предельно допустимые величины.
Дифференциальную диагностику профессиональной дискинезии проводят с истерическим парезом руки, органическими заболеваниями центральной нервной системы, особенно теми, что сопровождаются экстрапирамидными и мозжечковыми нарушениями.
При истерии парез руки развивается обычно быстро и распространяется на все ее функции. Органические заболевания центральной нервной системы сопровождаются очаговыми симптомами и никогда не ограничиваются нарушениями лишь профессиональной функции руки.
Пример формулировки диагноза: координаторный невроз (писчий спазм) правой руки, судорожная форма с выраженным нарушением функции письма. Заболевание профессиональное.

Лечение
Необходимым условием эффективного лечения дискинезий является полное и достаточно продолжительное прекращение профессиональной деятельности. В лечении применяются седативные препараты, транквилизаторы, метод аутогенной тренировки, психотерапия, электросон, бальнеотерапия, массаж, ЛФК, акупунктура. Следует отметить, что лечебные мероприятия достаточно эффективны лишь в начальных стадиях заболевания.
Экспертиза трудоспособности
Рекомендуется изменение профессии с дальнейшим рациональным трудоустройством. Если перевод на другую работу связан со снижением квалификации, больного направляют на МСЭК для установления степени потери трудоспособности.
Профилактика
Для предупреждения профессиональной дискинезии проводятся общегигиенические (соблюдение режима труда и отдыха) и оздоровительные мероприятия, своевременное лечение невротических расстройств.
Болезни периферической нервной системы
Группа заболеваний периферической нервной системы, вызванная перенапряжением, включает поражение отдельных спинномозговых нервов (локтевого, срединного, малоберцового), полиневропатию верхних конечностей, шейно-плечевую радикулопатию (плексалгию и плексопатию), шейно- и пояснично-крестцовую радикулопатию, люмбалгию. Особое место занимают так называемые туннельные синдромы (компрессионная невропатия), развивающиеся в результате сжимания срединного, локтевого, лучевого и других нервов патологически измененными окружающими их тканями.
-
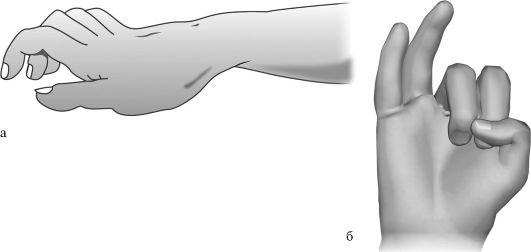
Невропатия локтевого нерва
Невропатия локтевого нерва возникает чаще всего в результате травмы нерва при выполнении работ, требующих упора локтем о стол. К группе риска относятся резчики, огранщики, гравировщики, стеклодувы. Больные жалуются на боль и парестезии в области IV—V пальцев, снижение силы и выносливости мышц кисти, вследствие чего они не могут продолжительное время держать в руке инструмент или обрабатываемую деталь. Наблюдается гипестезия в области IV —V пальцев и локтевого края кисти, гипотрофия мышц V пальца. Больные не могут привести V палец к четвертому.
Невропатия срединного нерва характеризуется тем, что у больных рано появляются парестезии и боль во II—III или во всех пальцах, в кисти и предплечье. Боль значительно усиливается ночью, при переохлаждении, изменении атмосферного давления. Кисти цианотичные, влажные. Могут возникать отек пальцев, гипестезия на ладонях, особенно на I—III пальцах и на тыле дистальных и средних фаланг II—IV пальцев. Со временем развивается атрофия мышц тенара (возвышения I пальца), снижается мышечная сила кисти.
-
Невропатия малоберцового нерва
Невропатия малоберцового нерва развивается у рабочих, которые на протяжении длительного времени стоят на коленях или сидят на корточках (паркетчики, кровельщики, рабочие сельского хозяйства). Из-за особенности профессиональной деятельности происходит ущемление нерва в подколенной ямке или возле головки малоберцовой кости. Больные жалуются на затрудненную ротацию стопы наружу, появляется гипестезия наружной поверхности голени и тыла стопы. Для таких больных характерна так называемая петушиная походка.
-
Вегетативно-сенсорная полиневропатия
В начальной стадии заболевания возникают ноющая боль в костях и предплечьях, парестезии в них (ощущение онемения, ползания мурашек). Эти ощущения усиливаются при перемене атмосферного давления, переохлаждении. Со временем боль и парестезии усиливаются, становятся постоянными, беспокоят больных после работы, а также ночью, вследствие чего нарушается сон. Появляются периферические вегетососудистые нарушения: гипергидроз, отечность дистальных фаланг, изменение окраски кожи и температуры кистей. При преобладании паретических нарушений в капиллярах и сосудах малого калибра наблюдаются цианотичная окраска и неизмененная или повышенная температура, а при преобладании спастических проявлений — бледность или мраморность кожи и гипотермия кистей. Сенсорные нарушения при вегетативной полиневропатии отсутствуют или наблюдается развитие гипестезии.

С развитием вегетативно-сенсорной полиневропатии поверхностная чувствительность снижается по полиневритическому типу. Усиливается интенсивность периферических вегетососудистых нарушений: появляются отеки и туго- подвижность пальцев утром, которые исчезают или значительно уменьшаются с началом работы. Часто наблюдаются трофические нарушения: гиперкератоз ладоней, изменение формы и ломкость ногтей, деформация межфаланговых суставов. В случае вовлечения в патологический процесс двигательных волокон присоединяются такие симптомы, как слабость, утомляемость, снижение силы верхних конечностей. Объективно наблюдаются снижение мышечной силы кистей, гипотрофия отдельных групп мышц верхних конечностей, снижение сухожильных рефлексов.
В лечении вегетативно-сенсорной полиневропатии применяются препараты спазмолитического действия и средства, влияющие на состояние микроциркуляции: ксантинола никотинат по 0,15 г 3 раза в сутки или никоверин по 1 таблетке, никошпан по 1 таблетке 2-3 раза в сутки после еды. Для нормализации метаболических процессов назначают витамины группы В (тиамина бромид, пиридоксина гидрохлорид, цианокобаламин), кокарбоксилазу, АТФ, биостимуляторы (алоэ, ФиБС). При наличии более выраженных и стойких изменений применяются ганглиоблокаторы (бензогексоний, пахикарпин), спазмолитин (по 0,05-0,1 г 2-3 раза в сутки), 0,5 % раствор новокаина по 5 мл внутривенно (на курс — 10 инъекций). Эффективны также методы рефлексотерапии и физиотерапии: электрофорез 5 % раствора новокаина на кисти, ультразвук. Рекомендуется массаж шейно-воротниковой области, бальнеотерапия (радоновые, сероводородные ванны).
-
Пояснично-крестцовая радикулопатия
Пояснично-крестцовая радикулопатия наблюдается у лиц, работа которых связана со значительной статико-динамической нагрузкой на пояснично-крестцовый отдел позвоночника, вследствие выполнения частых, особенно форсированных, наклонов и поворотов туловища (вальцовщики, лесозаготовщики), систематического подъема и транспортировки грузов (грузчики, докеры, резчики), длительного пребывания в вынужденной позе (проходчики, обрубщики и др.), а также с влиянием общей толчкообразной вибрации (водители большегрузных машин, трактористы, комбайнеры). Усиливают действие этих факторов переохлаждение и перепады температуры окружающей среды.
Больные жалуются на стойкую боль в пояснично-крестцовой области, особенно при наклонах и поворотах туловища. Наблюдаются гипотрофия икроножной мышцы, снижение пяточного рефлекса. Постепенно развиваются слабость и гипотрофия мышц передних отделов голени. Указанные состояния особенно выражены в длинном разгибателе большого пальца. Нередко снижается или выпадает коленный рефлекс.
Для лечения профессиональной радикулопатии назначаются анальгетики, нестероидные противовоспалительные препараты (анальгин по 0,5 г, бутадион по 0,25 г, индометацин по 0,25 мг), нейролептики (галоперидол по 1,5 мг 3 раза в сутки), миорелаксанты (мидокалм по 0,05 г, сибазон по 0,5 мг в течение дня), витамины группы В, биостимуляторы. Широко используются УФО, диатермия, радоновые и сероводородные ванны, массаж, лечебная гимнастика.
Заболевания костно-мышечной системы и соединительной ткани
Заболевания костно-мышечной системы и соединительной ткани — одна из наиболее распространенных форм профессиональной патологии, обусловленной функциональным перенапряжением, которая объединяет болезни мышц, фиброзных и синовиальных образований, остеохондропатии.
Болезни мышц характеризуются тремя клиническими синдромами: миалгией, миозитом, миофасцикулитом.
Развиваются эти состояния у представителей разных профессий, работа которых связана со значительной статико-динамической нагрузкой, прежде всего у строителей, рабочих кирпичных и хлебозаводов, доярок, операторов компьютерного набора, пианистов. Чаще всего страдают мышцы предплечья, реже — мышцы плеча.
-
Миалгия
Миалгия, или миопатоз начинается с ноющей, тянущей боли, ощущения тяжести в соответствующих мышцах. При этом отмечаются снижение темпа работы, повышение механической возбудимости мышц, их биоэлектрической активности. Снижаются сила и, особенно, выносливость их к статическим усилиям. Миалгия является функциональной стадией заболевания. Нормализация состояния больных наблюдается уже через несколько дней отдыха. Хотя довольно часто после возобновления работы развивается рецидив заболевания с тенденцией к дальнейшему прогрессированию, вплоть до возникновения дегенеративно-дистрофических и вторичных воспалительных изменений в мышцах.
-
Миозит
Миозит, или миофасцит характеризуется усилением боли и парестезий в мышцах верхних конечностей не только при выполнении работы, но и в состоянии покоя, особенно ночью. Боль резко усиливается во время активных движений. Снижаются ритм движений, производительность труда. Пораженные мышцы становятся малоэластичными, дряблыми, атрофическими. В толще мышечной ткани можно прощупать резко болезненные плотные узлы диаметром от 3-4 мм до 2-3 см.
-
Миофасцикулит
Миофасцикулит, или фибромиофасцит проявляется болью не только в мышцах, но и в других тканях опорно-двигательного аппарата. Кроме боли при активных движениях возникают ощущения усталости и тяжести в конечностях. Наблюдается значительное снижение выносливости и силы мышц при статическом усилии. В результате фиброза мышцы теряют эластичность и упругость. Наиболее распространенной формой заболевания является миофасцикулит разгибателей пальцев кисти. Пальпаторно определяются болезненные уплотнения в мышцах предплечья. Наблюдается иррадиация боли по внешней поверхности предплечья при нагрузке на разгибатели пальцев кисти (симптом натяжения). При снижении выраженности патологического процесса этот симптом становится отрицательным, тем не менее, миодистрофические изменения в мышцах остаются продолжительное время, приобретая в случае прогрессирования процесса плотность хряща. При пальпации вокруг миогелезов и на других участках мышц определяются крепитация и болезненность. В мышцах предплечья вдоль гребня лучевой кости часто образовываются фиброзные уплотнения, имеющие вид цепочек (целлюлиты по Корнелиусу).
Диагностика
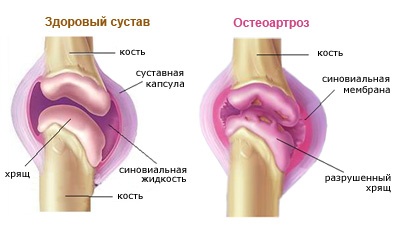
Дифференциальная диагностика приведенных заболеваний костно-мышечной системы и соединительной ткани проводится с острым и хроническим миозитом и фибромиозитом воспалительного происхождения, остеоартрозами, заболеваниями нервной системы.
Лечение
Лечение заболеваний мышц наиболее эффективно в начальных стадиях. Положительный результат дает применение ультразвука, коротковолновой диатермии и токов Бернара. Большое значение в лечении миофасцита имеют лечебная гимнастика и массаж. При наличии выраженной болезненности мышц рекомендуется внутримышечное введение 5 мл 2 % раствора новокаина через день на протяжении 10 дней, тиамина гидрохлорида (по 30 мг в сутки на протяжении 15 дней внутримышечно). Назначаются также теплые ванночки с дальнейшим массажем рук и мышц плечевого пояса.
Болезни фиброзно-тканевых и синовиальных образований
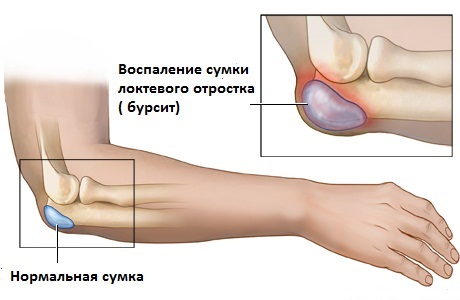
Болезни фиброзных и синовиальных образований включают болезни периферических связок или сухожилий: периартрит, лигаментит, эпикондилит, тендовагинит, бурсит.
-
Плечелопаточный периартрит
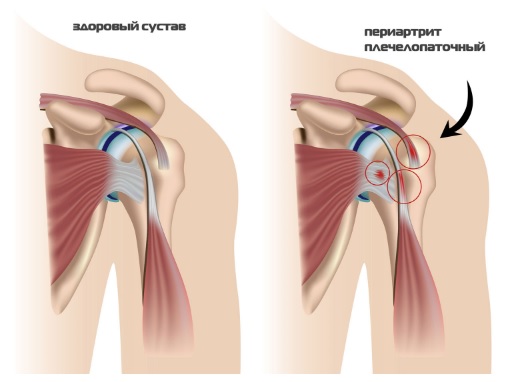
Плечелопаточный периартрит развивается при выполнении работы, сопровождающейся повторными движениями в плечевом суставе, особенно на фоне значительной статико-динамической нагрузки. В группу риска входят каменщики, штукатуры, маляры. Начинается заболевание с боли в плечевом суставе при движении: поднятии, ротации плеча. Со временем боль усиливается, становится постоянной, возникает хруст в суставе во время движения. Постепенно нарастает ограничение движения в суставе, особенно ротации и бокового отведения плеча. Значительно ограничено, а часто и невозможно заведение руки за спину. Со временем может развиться тугоподвижность в плечевом суставе. Появляется боль при пальпации большого бугорка плечевой кости, реже — дельтовидной мышцы, особенно в месте прикрепления ее к плечевой кости. Рентгенологическое исследование позволяет выявить склеротические изменения поверхности бугорка плечевой кости и наличие теней известковых отложений разных размеров, формы и плотности. Чаще всего на рентгенограмме при этой патологии наблюдаются множественные краевые резорбции, окруженные склеротическим процессом, и деструкция большого бугорка плечевой кости, известковые отложения в синовиальной сумке.
Лечение
Терапевтические мероприятия при периартрите плечевого сустава заключаются в иммобилизации, проведении новокаиновой анестезии, физиотерапии, в том числе рентгенотерапии и лечения ультразвуком. В острый период применяются реопирин, анальгин с амидопирином, электрофорез новокаина. Продолжительная иммобилизация плечевого сустава не рекомендуется, так как это может привести к развитию тугоподвижности сустава.
-
Эпикондилит
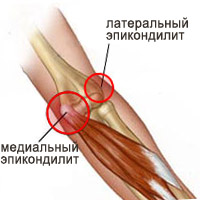
Эпикондилит обнаруживают при локализации асептического хронического воспаления и дегенеративно-дистрофических изменений в области надмыщелка — места прикрепления сухожилий разгибателей и сгибателей предплечья (латеральный эпикондилит) или в области медиального надмыщелка — места прикрепления сухожилий сгибателей кисти и пальцев (медиальный эпикондилит). Развивается заболевание преимущественно у лиц, выполняющих тяжелую физическую работу, и при выполнении частых разгибательно-сгибательных и ротационных движений в локтевом суставе (рабочие сельского хозяйства, строительных профессий, кузнецы). Эпикондилит характеризуется появлением ноющей боли в области надмыщелка плечевой кости при форсированных движениях предплечья и напряженной экстензии кисти. Со временем боль усиливается и возникает при любых движениях в локтевом суставе. Постоянным признаком является болезненность при пальпации надмыщелка. Иногда в этой области возникает небольшая припухлость. У большинства больных наблюдается ограничение разгибания предплечья до 160—170°. У всех пациентов отмечается снижение мышечной силы кисти.
Лечение эпикондилита плеча в начальной стадии начинается с иммобилизации кисти и предплечья гипсовым лонгетом. В область надмыщелка вводят гидрокортизон (от 5 до 25 мг) через день на протяжении 6-8 дней. Эффективны новокаиновые блокады области надмыщелка. На курс лечения — 3-4 блокады, выполняемые с интервалом в 5 дней, с одновременной иммобилизацией конечности. Из физиотерапевтических процедур применяются диадинамотерапия, парафиновые аппликации на область локтевого сустава (через 3-4 недели после иммобилизации).
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии