Несостоятельность эндопротеза. Гнойные осложнения: лечение
После обнажения эндопротеза оценивают стабильность компонентов искусственного сустава. Стабильность вертлужного компонента и полиэтиленового вкладыша оценивают с помощью компрессионных, тракционных и ротационных усилий. Производя давление на край металлического каркаса чашки протеза, проверяют прочность посадки последней в вертлужной впадине. Если при этом обнаруживается подвижность чашки и выделение из-под нее жидкости, гноя, то вертлужный компонент протеза считают нестабильным и подлежащим удалению. Удаление вертлужного компонента выполняют путем вывинчивания последнего.
После вывихивания эндопротеза определяют стабильность бедренного компонента путем сильного надавливания на него с разных сторон, производя при этом ротационные и тракционные движения. При патологической подвижности ножки, выделении жидкости или гноя из костномозгового пространства компонент считают нестабильным.
Бедренный компонент выбивают либо тупым долотом, либо при помощи специальных экстракторов. В случаях цементной фиксации ножки эндопротеза следует помнить, что при попытке извлечения последней без предварительного удаления цемента возможны переломы большого вертела и диафиза кости, поэтому рекомендуем применять следующие способы удаления цемента.
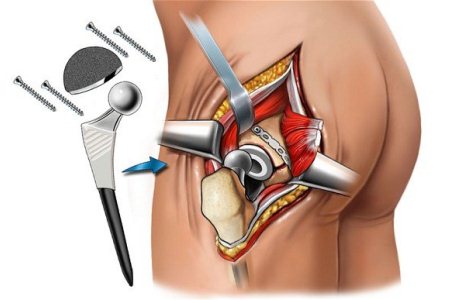
Способы удаления цемента
Во всех случаях цементной фиксации ножки перед тем, как приступить к извлечению последней, необходимо удалить цемент, находящийся по латеральной поверхности кости, при помощи остеотома или желобоватого долота, что легко удается выполнить на глубину 2,5 см, после чего произвести попытку извлечения ножки. Если это не удается, то при отсутствии резорбции кости можно продолжить удаление цемента при помощи узких остеотомов, вводимых дистальнее, после чего повторить попытку извлечения ножки. Если и в этом случае попытка будет неудачной, то дальнейшее удаление цемента со стороны проксимального конца бедренной кости считается нецелесообразным, поскольку это значительно увеличивает продолжительность операции и повышает риск образования трещин и переломов кости. Необходимо по передненаружной поверхности кости просверлить 3-4 отверстия и соединить их долотом, чтобы образовалась бороздка, но шириной не более 1/3 окружности бедренной кости, и уже через бороздку удалять цемент, применяя прямые и изогнутые остеотомы. Можно также, не делая бороздки, ручными развертками рассверлить несколько «окон» в проксимальном и дистальном направлении. Опыт показывает, что этих приемов достаточно для того, чтобы извлечь ножку эндопротеза.
В ряде случаев резорбция коркового слоя бедренной кости под влиянием нестабильности эндопротеза и инфекции бывает довольно значительной, при этом извлечение протеза без вскрытия костномозгового пространства может привести к разрушению кости на большом протяжении, а также интраоперационным переломам, поскольку визуальный контроль за возможными повреждениями кости при удалении цемента со стороны проксимального конца бедренной кости ограничен. В связи с этим рекомендуют трансфеморальный доступ, для чего разрез мягких тканей продлевают чуть ниже конца ножки эндопротеза. Мышечные ткани тупо раздвигают по ходу разреза и в стороны, без отсечения от кости. Ниже ножки эндопротеза производят поперечную или поперечно-полуокруглую остеотомию по той поверхности кости, которая наиболее истончена. Чтобы не пересечь кость полностью, перед остеотомией необходимо наметить границы последней, сделать два отверстия электродрелью и уже между ними пересечь кость. Затем вдоль по направлению к большому вертелу по линии верхней границы ширины костно-мышечного лоскута просверливают несколько отверстий, которые соединяют между собой остеотомом. Такие же отверстия просверливают вдоль по линии нижней границы ширины лоскута, которые можно и не соединять остеотомом. Рассеченную вдоль верхнюю стенку лоскута поднимают остеотомами и отводят, при этом происходит доламывание нижней стенки. Таким образом, получается костно-мышечная «крышка», после поднятия которой обеспечивается хороший обзор ложа эндопротеза, и что позволяет значительно упростить извлечение ножки протеза и удаление цемента полностью. После проведенной обработки «крышку» укладывают на место и прижимают при помощи швов между мягкими тканями.
После извлечения ножки эндопротеза оставшийся в костномозговом пространстве цемент необходимо полностью удалить при помощи разверток, маточных кюреток.
G.Ferguson предложил сегментарное извлечение цемента. В старую цементную мантию вводят свежий метилметакрилат, куда сразу же погружают стержень с резьбой, и дают цементу застыть вокруг него. При его вывинчивании удаляется часть цемента. Такой прием повторяют несколько раз до окончательного удаления цемента. На противоположном конце такого стержня имеется размельчитель, дробящий цемент на куски. Удалять цемент можно и при помощи ультразвуковых инструментов.
Перед удалением вертлужного компонента эндопротеза необходимо определить периферию вертлужной впадины, используя «кобры» из стандартного набора инструментов для эндопротезирования либо спицевые ретракторы. Долото устанавливают на границе между цементом и костью и вводят вглубь ударами молотка, что позволяет удалить вертлужный компонент единым блоком.
Б.М. Хромов различал первичные и вторичные затеки при кокситах. Первичными являются затеки, развивающиеся при разрывах капсулы сустава в ее слабых местах, где образуются выпячивания синовиальной оболочки вследствие давления наружной запирательной мышцы:
-
передний затек – в области подвздошно-поясничной мышцы;
-
нижний – в области наружной запирательной мышцы;
-
задний – в области ягодичных мышц.
При дальнейшем распространении гноя образуются вторичные затеки. Наиболее частой локализацией первичных и вторичных затеков является ягодичная область.
При нагноениях после эндопротезирования тазобедренного сустава имеются особенности распространения гноя, связанные с оперативным доступом при проведении эндопротезирования, наличием грубых прочных рубцов в области искусственного сустава, препятствующих распространению гноя; отсутствием капсулы сустава после тотального эндопротезирования, наличием дефекта или остеомиелита вертлужной впадины, протяженностью остеомиелитического поражения бедренной кости.
При остеомиелите вертельной области скопление гноя может быть обнаружено под подвздошно-большеберцовым трактом, вплоть до коленного сустава. Хирургическая анатомия гнойных затеков может усложняться в зависимости от давности гнойного процесса, характера производившихся ранее оперативных вмешательств и сроков ревизии области искусственного тазобедренного сустава. Вот почему при лечении больных с ранними осложнениями не наблюдалась обширность гнойного процесса. Однако в большинстве случаев характерна отслойка тканей с наличием серозного содержимого под широкой фасцией бедра ниже операционной раны у больных, которым эндопротезирование осуществлялось из передненаружного или наружного доступа.
У больных с ранними осложнениями, которым эндопротезирование выполняется из заднего доступа, гнойный процесс ограничен ягодичной областью без распространения на бедро. У больных с поздними осложнениями обнаруживаются глубокие флегмоны, располагающиеся под ягодичными мышцами, в сочетании с остеомиелитом крыши вертлужной впадины и абсцессами подвздошной кости в надвертлужной области. Необходимо помнить, что при остеомиелите вертлужной впадины в области тела подвздошной кости гной, разволокняя подвздошно-поясничную мышцу, достигает малого вертела и может распространяться на заднюю поверхность бедра.

В запущенных случаях инфекции и длительном не радикальном лечении при поздней ревизионной операции обнаруживаются множественные гнойные затеки. В одном случае позднего осложнения у больного после тотального эндопротезирования, длительно наблюдавшегося в поликлинике, при ревизии была обнаружена гнойно-некротическая флегмона передней и наружной поверхности бедра, распространяющаяся до коленного сустава, флегмона ягодичной области, абсцесс области малого таза в сочетании с тотальным остеомиелитом бедренной кости на протяжении от средней до верхней трети при стабильности бедренного компонента.
Наибольшую опасность и трудность при вскрытии представляют гнойные затеки малого таза, образующиеся при дефекте вертлужной впадины вследствие остеомиелита или дефекта, образующегося при давлении чашки эндопротеза или его головки на медиальную поверхность впадины. По данным Д.Н. Лубоцкого, в этих случаях гной проникает в клетчатку малого таза, флегмона которой может вскрыться в прямую кишку, мочевой пузырь или во влагалище. Исследования, проведенные Н.И. Маховым, доказали тот факт, что опасность флегмон малого таза обусловлена еще и возможностью развития восходящего гнойного тромбофлебита тазовых вен, что связано с наличием значительного количества анастомозов между венами области тазобедренного сустава и венами таза.
При сочетании дефекта вертлужной впадины с остеомиелитом тела седалищной и лобковой костей гной, разволокняя верхнюю часть медиальной запирательной мышцы, прорывает пристеночную фасцию таза и устремляется в околопузырную клетчатку, формируя здесь скопление. Кроме того, гной достигает запирательного канала и боковой поверхности крестца.
У больных с отсроченными и поздними гнойными осложнениями гнойные затеки могут проникать в полость малого газа. У всех пациентов имеет место нестабильность вертлужного компонента эндопротеза. При остеомиелите проводят резекцию внутренней стенки и ревизию через образовавшийся дефект, используя изогнутые шпатели. При выявлении обильного истечения гноя из полости малого таза, для более полноценной ревизии применяют переднебоковой внебрюшинный доступ по А.В. Старкову.
Разрез кожи и подкожной клетчатки производят по косой линии на 2,5-3 см выше паховой связки и параллельно ей. Обеспечив гемостаз, рассекают апоневроз наружной косой мышцы живота и расслаивают ее волокна в наружной части разреза. Затем послойно расслаивают внутреннюю косую и поперечную мышцы живота, после чего вскрывают поперечную фасцию, что обеспечивает доступ к подбрюшинной клетчатке. Брюшинный листок отслаивают кверху и кнутри, проникая при этом к подбрюшинному пространству большого таза и к боковому клетчаточному пространству малого таза. Такой доступ позволяет обнаружить, вскрыть флегмону бокового клетчаточного пространства малого таза и дренировать ее через разрушенную вертлужную впадину. При доступе по Старкову в меньшей степени, чем при других рискуют повредить брюшину, вскрыть брюшную полость и повредить нижние надчревные сосуды, которые могут понадобиться для катетеризации. Кроме того, при проведении дренажа не проходят через заведомо непораженные гнойным процессом области и ткани: через тазовую, мочеполовую диафрагмы и промежность, через ложе приводящих мышц бедра, избегают риска повреждения запирательного сосудисто-нервного пучка при прохождении через запирательное отверстие. Положение дренажа по ходу затека наиболее целесообразно для профилактики образующихся в 60% вторичных затеков ягодичной области при гнойных поражениях области тазобедренного сустава.
Регионарная артериальная инфузия и лимфотропная терапия
Внутриартериальная инфузия лекарственных веществ
Метод внутриартериального введения лекарственных веществ при лечении хирургической инфекции применяется для создания в очаге поражения больших концентраций антибактериальных препаратов. Клинический эффект этого метода обьясняется улучшением при внутриартериальном введении условий диффузии лекарственного вещества в ткани при прохождении капиллярного русла. В результате этого в тканях конечности создается высокая концентрация вводимого препарата. Преимущество данного метода состоит еще и в том, что лекарственные вещества по артериальному руслу поступают непосредственно к очагу поражения, минуя такие физиологические барьеры, как легкие и печень.
-
Техника выделения и катетеризации ветвей наружной подвздошной артерии.
Катетеризация ветвей наружной подвздошной артерии возможна как под местной анестезией, так и под общим обезболиванием. Проведение катетеризации под местной анестезией позволяет сразу диагностировать заброс лекарственных веществ в органы малого таза и промежность при пробном введении раствора в катетер.
-
Выделение и катетеризация нижней надчревной артерии.
Больной лежит на спине. Хирург стоит со стороны оперативного вмешательства, ассистент располагается напротив. Вертикальный разрез мягких тканей длинной 6-7 см производят через середину линии, проведенной от пупка к середине паховой связки. Рассекают переднюю стенку влагалища прямой мышцы живота. Обнажают наружный край прямой мышцы живота, последнюю отводят медиально, выделяют нижнюю надчревную артерию, которая в этой области располагается между поперечной фасцией и задней стенкой прямой мышцы живота. Артерию сопровождают две вены. Для профилактики спазма производят периартериальную новокаиновую блокаду. Тупым путем артерию выделяют на протяжении 4-5 см. Под выделенную артерию подводят лигатуру. На небольшом участке стенку артерии тупым способом наделяют из окружающих тканей. Из глубины раны через мягкие ткани в направлении передней брюшной стенки проводят иглу Дюфо, в просвет последней вводят катетер. После удаления иглы катетер остается в ране. Выполнять данную манипуляцию следует так, чтобы канюля катетера располагалась на передней брюшной стенке на расстоянии 3 см латеральное от верхнего угла раны, а сам катетер не имел перегибов. Пункцию артерии производят инъекционной иглой с наружным диаметром 0,8 мм, в просвет которой предварительно вводится леска-проводник. Если не соблюдать этого принципа, то пульсирующая струя крови существенно затруднит проведение проводника в иглу. После введения проводника в просвет артерии иглу удаляют. По проводнику вращательно-поступательными движениями проводят катетер на глубину 7 см. Иногда возникают трудности при введении катетера в артерию из-за спазма последней. В этом случае прикладывание к артерии марлевого шарика, смоченного 2% раствором папаверина, снимает спазм. Сразу после введения катетера в артерию проводник удаляют, катетер промывают раствором гепарина.
Если между катетером и стенкой артерии просачивается кровь, то необходимо это место на 5 мин прижать марлевым шариком. После контроля гемостаза, лигатуру на которой лежит артерия, удаляют, катетер фиксируют на коже узловым швом. Затем приступают к введению растворов. Рану послойно ушивают наглухо, накладывают асептическую повязку.
-
Выделение и катетеризация глубокой артерии, огибающей подвздошную кость.
Разрез мягких тканей, длиной 6 см, производят, отступя на два поперечника пальца от передней верхней подвздошной ости и на 1 см кверху от паховой связки. В этой области артерия располагается между фасциями. Выделять артерию следует осторожно, помнить о прохождении в этой области нервов, в частности подвздошно-пахового нерва. Для профилактики спазма производят периартериальную новокаиновую блокаду. Тупым путем артерию выделяют на протяжении 4 см. Под выделенную артерию подводят лигатуру. Из глубины раны через мягкие ткани проводят иглу Дюфо до выхода ее на переднюю брюшную стенку. В просвет иглы вводят катетер, конец которого остается в ране после удаления иглы. Канюля катетера располагается на расстоянии 3 см медиальнее верхнего края раны. Производят катетеризацию артерии с продвижением катетера на 4-5 см. После гемостаза удаляют лигатуру из-под артерии, канюлю катетера подшивают к коже. Сразу приступают к введению растворов. Рану послойно ушивают наглухо.
Продолжительность и частота введения лекарственной смеси
Раствор вводят со скоростью 60 кап/мин. Суммарный объем вводимой лекарственной смеси – 800- 1000 мл. Как свидетельствует опыт, при правильном уходе нормальное функционирование катетера возможно сроком до 4 недель и дольше.
Осложнения катетеризации
Внутриартериальное введение лекарственных препаратов не является совершенно безопасной процедурой. Нередко возникают различные осложнения, которые можно разделить на две группы:
1) технические ошибки и осложнения, возникающие при обнажении артерий, их последующей пункции и постановке катетера;
-
травматизация нервных стволов; данное осложнение возможно при грубом, выделении артерии или паравазальном введении растворов, что в ряде случаев приводит к невриту с клинической картиной пареза; профилактикой служит бережное отношение к тканям и знание анатомии оперируемой области;
-
отрыв, срезание острием иглы части проводника – возникает по причине грубого нарушения техники катетеризации; поиск таких обрезков в сосудистом русле является делом бесперспективным; необходимо наблюдение за больным, пока не прояснится, какой из сосудов будет обтурирован отрезком проводника;
-
заброс лекарственных веществ в органы малого таза и промежность; это происходит по причине плохо контролируемой во время операции глубины катетера; клинически это проявляется болями в малом тазу, промежности, половых органах; лечение этого осложнения заключается в изменении глубины расположения катетера в просвете артерии;
2) ошибки и осложнения, возникающие в процессе эксплуатации катетера;
-
спазм артерий, в которые проводится инфузия; для него характерны бледность кожи, слабость мышц, скованность движений в пальцах, нарушения чувствительности, понижение температуры конечности; в большинстве случаев после неоперативных мероприятий эти симптомы исчезают; профилактика спазма артерий состоит также в согревании трансфузионных средств, в процессе их подготовки к переливанию;
-
воздушная эмболия; реальная угроза данного осложнения возникает при введении растворов в артерию под большим давлением; помимо этого, нагнетание растворов под давлением выше 200 мм рт. ст. угрожает развитием длительного артериоспазма; строгий контроль за герметичностью подгонки всех узлов соединения системы, соблюдение техники введения инфузата позволит избежать воздушной эмболии;
-
тромбирование катетера; на полную обтурацию просвета катетера указывает невозможность внутриартериального введения растворов: нередко введение лекарств в катетер не вызывает затруднений и в то же время кровь из катетера получить не удается; как правило, это свидетельствует о появлении тромба у конца катетера, который действует подобно клапану; при подозрении на наличие тромба катетер должен быть удален; грубой ошибкой является проталкивание тромба в артерию; мерой профилактики осложнения служит регулярное промывание катетера и заполнение его в перерывах между трансфузиями гепарином;
-
выхождение катетера из просвета артерии; подобная ситуация возможна при недостаточной фиксации последнего;
-
эндоваскулиты; причиной является раздражающий эффект одного из применяемых препаратов, что выражается в появлении болей по ходу сосудисто-нервного пучка после введения препарата. Рекомендуют применение стандартного состава инфузионной смеси, предложенный Кузбасским НИИТО, который по многолетнему опыту авторов не оказывает раздражающего воздействия на стенку артерии;
-
тромбоз магистральных сосудов; для профилактики показана антикоагулянтная терапия; при клинической картине тромбоза артерии необходима ранняя артериотромбэктомия, запаздывание с которой может привести к развитию ограниченных некрозов или ишемической гангрене конечности;
-
нагноение операционной раны; профилактикой служит проведение операции и перевязок раны с соблюдением асептики и антисептики;
-
бактериальное загрязнение катетера; это проявляется в виде лихорадки во время введения инфузата; необходимо удалить катетер, чтобы избежать септических осложнений.
Противопоказания к катетеризации
Общие противопоказания: гемофилия, нарушения свертывающей системы крови, тяжелая сердечная недостаточность, печеночно-почечная недостаточность, атеросклероз, полиаллергия.
Местные противопоказания: послеоперационные рубцы в зоне расположения артерий, предшествующая катетеризация данных артерий, ожирение III-IV степени.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии