Надпочечниковая недостаточность: симптомы, диагностика, лечение
Состояние, которое связно с уменьшением продукции гормонов, которые синтезируются именно в коре надпочечников, и называется гипокортицизм, или надпочечниковая недостаточность. Патология может иметь как острое, так и хроническое течение.
В силу неярко выраженных симптомов хроническая надпочечниковая недостаточность довольно часто не распознается и не лечится на протяжении длительного времени (одним из симптомов патологии является любовь к пересоленной пище, что редко вызывает у больного опасения), и, как результат, приводит к развитию тяжелых осложнений.
Острая недостаточность в свою очередь имеет достаточно выраженные симптомы, поэтому не проходит незаметно: здесь и развитие шока с резким падением артериального давления и иногда – судороги и потеря сознания. Подобный криз может появиться без видимой на то причины и походить на патологию органов брюшины, однако чаще всего возникает вследствие резкого снижения дозы или полной отмены гормонов, которые до этого пациент принимал в качестве терапии хронического гипокортицизма.
Возникнуть надпочечниковая недостаточность может как в результате поражения надпочечников, так и вследствие развития патологии центральных органов, регулирующих деятельность эндокринной системы.
Знание симптоматики недостаточности надпочечниковых гормонов и своевременное диагностирование патологии сегодня, когда есть возможность полностью восполнить нехватку нужных гормонов, позволяет существенно улучшить итоговый прогноз заболевания.
Коротко о надпочечниках и их регуляции
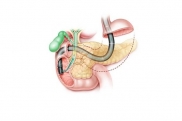
Надпочечники – это небольшие парные органы, имеющие треугольную форму и размер 4*0,3*2 сантиметра, которые располагаются непосредственно над почками. Масса каждого надпочечника составляет приблизительно 5 граммов.
Надпочечник состоит из двух слоев. Наружный широкий слой называется корковым (cortex, откуда и происходит название гипокортицизм), в то время как центральный слой составляет около 20% от общей массы органа и называется мозговым. Именно последний слой и выполняет функцию синтеза гормонов, которые регулируют артериальное давление: норадреналин, дофамин, адреналин. Недостаточность гормонов, секретирующихся этим слоем органа, не является надпочечниковой недостаточностью, поэтому далее они рассматриваться не будут.
Корковый слой также продуцирует несколько видов гормонов:
-
женские половые гормоны (небольшое количество) – прогестерон и эстроген;
-
мужские половые гормоны – характерны для обеих полов: дегидроэпиандростерон, андростерон;
-
минералокортикоиды: альдостерон;
-
глюкокортикоиды: кортизол.
Руководя секрецией всех вышеперечисленных биоактивных веществ, центральные эндокринные органы локализируются в полости черепа и в анатомическом плане являются неотделимыми составляющими мозга – гипофиз и гипоталамус. Гипоталамус синтезирует кортиколиберин, который, доходя до гипофиза, регулирует выработку адренокортикотропного гормона (АКТГ), а последний регулирует работу надпочечников.
Надпочечниковой недостаточностью является состояние организма, когда в нем образуется дефицит двух гормонов:
-
кортизола;
-
альдостерона.
За что отвечают данные гормоны
|
|
Альдостерон |
Кортизол |
|
Название метаболитов гормона |
Минералокортикоиды |
Глюкокортикостероиды |
|
Влияние на обмен электролитов |
Поддерживает баланс бикарбонатов, хлора, калия, натрия:
|
Влияет только на скорость выделения кальция (ускоряется) и скорость всасывания костной тканью (снижается). |
|
Влияние на углеводный обмен |
Не влияет |
Повышает уровень глюкозы в крови вследствие ускорения процесса синтеза глюкозы из печеночных белков, одновременно снижается скорость утилизации глюкозы в мышечной ткани. |
|
Влияние на иммунитет |
Не влияет |
Выступая как противовоспалительное вещество, при скоплении в больших объемах начинает подавлять иммунитет. Именно в этих целях синтетические глюкокортикоиды и применяются для профилактики отторжения пересаженных органов и для лечения аутоиммунных патологий. |
|
Обмен липидов |
Не влияет |
Усиливает скорость и объемы отложения подкожного жира на лице и туловище, при этом происходит расщепление подкожных жиров конечностей. |
|
Обмен белков |
Не влияет |
Уменьшает скорость образования протеина из аминокислоты и усиливает процесс распада белков до аминокислот. |
|
Побочные эффекты |
В больших количествах, вследствие задержки натрия, сосуды начинают притягивать воду, что ведет к повышению артериального давления. |
При повышении количества гормона подавляется синтез новых элементов кожи, происходит ее истончение. Также снижается мышечная масса вследствие подавления выработки новых белков в мышечной ткани. |
Классификация заболевания
Синтез как минерало-, так и глюкокортикоидов, как было сказано выше, имеет троичную регуляцию: гипоталамус-гипофиз-надпочечники. Таким образом, снизить уровень гормонов может нарушение функций одного из этих органов. На основании локализации патологии принято подразделять надпочечниковую недостаточность на:
-
первичную – при поражении самих надпочечников;
-
вторичную – развивается при нарушении работы гипофиза, когда синтез гормона АКТГ отсутствует или происходит в недостаточных количествах;
-
третичной – когда центральное звено (гипоталамус) вырабатывает недостаточно кортиколиберина.
Гипокортицизм может быть спровоцирован состоянием, при котором синтезируется необходимое количество гормонов, однако рецепторы или нечувствительны, или заняты веществами, которые их блокируют.
Первичная надпочечниковая недостаточность имеет более тяжелое течение, в сравнении с третичной и вторичной формами.
По характеру развития процесса надпочечниковую недостаточность принято подразделять на:
-
острую (называется аддисоническим кризом, если заболевание вызвано кровоизлиянием в ткани надпочечников – синдромом Уотерхауза-Фридериксена) – смертельно опасной патологией, которая нуждается в экстренной коррекции состояния;
-
хронической – состояние, которое при наличии своевременной грамотной коррекции можно в течение долгих лет удерживать под контролем. Таким образом, недостаточность может протекать в трех стадиях: компенсации, субкомпенсации и декомпенсации.
Причины заболевания
Надпочечники являются парными органами, которые, кроме прочего, обладают значительным компенсаторными способностями. Таким образом, синдром хронического поражения надпочечников развивается только в том случае, когда страдает более 90% коры. Первичная надпочечниковая недостаточность возникает вследствие патологии непосредственно надпочечников. Причиной может быть:
-
Врожденное недоразвитие коры надпочечников.
-
Аутоиммунное поражение (другими словами – атака собственных тканей своими же антителами) – является причиной 98% случаев надпочечниковой недостаточности. Причина возникновения подобных состояний неизвестна, однако чаще всего оно сочетается с аутоиммунным поражением и других органов эндокринной системы.
-
Амилоидоз – скопление в ткани надпочечника аномального вида белка, который образуется вследствие длительного наличия хронической патологии.
-
Туберкулезный процесс – изначально развивается в легких, но с течением времени может поражать и другие органы.
-
Синдром Алгроува.
-
Кровоизлияние в ткани надпочечников. В большинстве случаев развивается вследствие тяжелых инфекций, которые сопровождаются секрецией большого количества бактерий в русло крови: тяжелая дифтерия, скарлатина, сепсис, менингококковая инфекция.
-
Метастазы в ткань надпочечников при опухолевых процессах.
-
Адренолейкодистрофия – генетическая патология, которая передается через Х-хромосому. Эта патология отличается накоплением в организме большого количества жирных кислот, что в итоге приводит к прогрессирующему поражению надпочечников и отдельных участков головного мозга.
-
Синдром Смита-Опица: сочетание сразу нескольких патологий: аномалии строения гениталий, задержки психического развития и небольшого объема мозгового черепа.
-
Синдром Кернса, который заключается в поражении тканей мышц и глаз.
-
У новорожденных подобные состояния могут развиваться в ситуациях, когда в ходе родов плод подвергался кислородному голоданию.
-
Некрозы тканей надпочечников при ВИЧ-инфекции.
-
Опухоли надпочечников.
-
Тромбоз сосудов, которые питают надпочечники.
Когда речь заходит о вторичной недостаточности, ее причины являются патологиями гипофиза:
-
спровоцированными опухолями;
-
возникшие вследствие кровоизлияния после травмы;
-
инфекционного характера (в большинстве случаев вследствие вирусной инфекции);
-
поражение гипофиза антителами собственного организма;
-
врожденная недостаточность массы органа (при этом может присутствовать как нехватка только АКТГ, так и недостаточная секреция всех гормонов гипофиза);
-
вследствие деструкции на фоне продолжительного облучения органа, проведения операций на гипофизе и продолжительного лечения с помощью синтетических глюкокортикоидов.
Третичная надпочечниковая недостаточность возникает вследствие приобретенной (кровоизлияние, инфекция, гамма-лучи, опухоль) или врожденной патологии гипоталамуса.
Симптомы
В случае нехватки альдостерона организм начинает страдать от обезвоживания, которое постоянно прогрессирует, поскольку потери натрия (а с ним и воды) не прекращаются. Параллельно с этим происходит скопление калия. Этот процесс приводит к проблемам с функционированием пищеварительного тракта, а также к развитию нарушений сердечного ритма. Когда концентрация калия превышает отметку в 7 ммоль/л, может произойти внезапная остановка сердца.
Снижение выработки кортизола приводит к уменьшению секреции гликогена, который является своеобразным хранилищем для глюкозы в печени. В ответ на дефицит данного гормона гипофиз усиленно секретирует АКТГ, однако поскольку у этого гормона довольно широкий спектр действия, последний повышает синтез кортизола и меланитропина – вещества, которое усиливает выработку пигмента меланина клетками волос, сетчатки и кожи. Это проявляется потемнением кожного покрова.
Симптоматика надпочечниковой недостаточности зависит от того, с какой скоростью поражается ткань органа. Когда присутствует мгновенная гибель большого количества клеток органа, в организме начинает развиваться острая недостаточность, с такими же симптомами. Вследствие постепенной гибели клеток ткани надпочечника процесс развивается постепенно и называется хроническим гипокортицизмом, здесь основными являются другие признаки.
Хронический гипокортицизм
Состояние, при котором присутствует сразу несколько основных симптомов. Чаще всего развивается вследствие стрессовых ситуаций, спровоцированных инфекционным поражением, родами, травмой, психоэмоциональным стрессом, обострением имеющихся хронических заболеваний.
Повышенная пигментация слизистых и кожи
При первичной надпочечниковой недостаточности характерным явлением является окрашивание кожного покрова в коричневый цвет, при этом наблюдается и потемнение слизистых оболочек. Именно этот признак является причиной еще одного названия патологии – «бронзовая болезнь».
Изначально темный окрас приобретают те части кожи, которые не прикрыты одеждой: шея, ладони, лицо. Параллельно с этим более коричневыми становятся участки, которые и так имеют усиленную пигментацию: промежность, подмышечные ямки, ареолы сосков, мошонка. Также пигментация проявляется и на участках кожи в местах соприкосновения ее с одеждой (область пояса, воротника), это особенно заметно на фоне нормальной по цвету кожи.
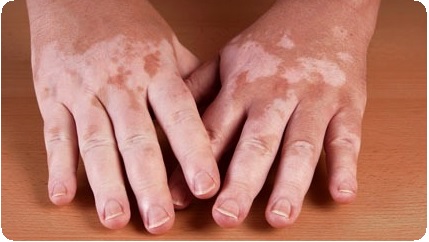
Интенсивность окрашивания зависит от времени наличия заболевания. Пигментация может придавать коже оттенок легкого загара, бронзовый окрас, эффект дымки, грязной кожи и в некоторых случаях даже темный окрас.
Пигментации подвергаются также и слизистые оболочки, это заметно на языке, поверхности щек, которая соприкасается с зубами, на небе, деснах, также характерный окрас приобретает слизистая прямой кишки и влагалища.
В случае, когда имеется аутоиммунный первичный гипокортицизм, довольно часто на фоне темных участков возникают места депигментированной кожи – пятна витилиго.
Вторичная и третичная недостаточность надпочечников протекает без подобного симптома, окрашивание не происходит.
Снижение массы тела
Учитывая тот факт, что организм страдает от выраженного недостатка питательных веществ, падает и вес пациента: от умеренной степени похудания (около 3-5 кг) до гипотрофии, состояния при котором дефицит массы тела составляет 15 и более килограммов.
Поведенческие расстройства
Хроническая первичная надпочечниковая недостаточность сопровождается:
-
депрессивными расстройствами;
-
выраженной мышечной слабостью – вплоть до потери работоспособности;
-
апатией;
-
раздражительностью.
Расстройства пищеварения
Первичная надпочечниковая недостаточность хронического характера сопровождается:
-
чередованием запоров и поносов;
-
рвотой без предваряющей тошноты или головной боли;
-
анорексией;
-
блуждающей болью в животе;
-
тошнотой;
-
снижением аппетита.
Артериальное давление
При неожиданном снижении ранее нормального или повышенного артериального давления уже можно заподозрить наличие хронической первичной надпочечниковой недостаточности. Таким образом, человек при нормальном самочувствии при измерении артериального давления получает цифры на 5-10 мм рт. ст. ниже фиксированных у него ранее.
Прочие симптомы
Хроническое поражения коры надпочечников сопровождается необходимостью в употреблении соленой пищи. Натощак присутствуют – дрожь мышц, слабость, которые исчезают после приема пищи – характерный признак снижения уровня глюкозы в крови.
В случае наличия вторичного гипокортицизма на соленое «не тянет», однако после употребления пищи, спустя несколько часов, возникают приступы дрожи и слабости.
Симптомы развития аддисонического криза
Острая недостаточность надпочечников у детей в возрасте до 3 лет может возникать на фоне незначительных внешних факторов: прививки, стресса, кишечной инфекции, ОРВИ. Также подобная недостаточность развивается непосредственно после родов, в ходе которых малыш испытывал нехватку кислорода, обычно это роды при тазовом предлежании плода. Обусловлено это тем, что надпочечниковая ткань у новорожденных имеет недостаточную степень зрелости.

Острая надпочечниковая недостаточность развивается при:
-
резкой отмене терапии синтетическими глюкокортикоидами;
-
резекции части надпочечника;
-
инфекции: дифтерии, токсоплазмозе, цитомегаловирусной инфекции, листериозе;
-
тромбозе надпочечниковой вены;
-
менингококковой инфекции (в большинстве случаев развивается у детей, поскольку взрослые чаще всего выступают в роли носителя бактерии в носоглотке).
Острый гипокортицизм способен развиваться без предшествующих симптомов. Его появление может сопровождаться:
-
рвотой;
-
ощущением сердцебиения;
-
слабостью вплоть до состояния прострации;
-
резкой бледностью;
-
когда причиной патологии выступает менингококковая инфекция, кожа покрывается коричневато-черной сыпью, которая не исчезает при надавливании прозрачным стеклом или стаканом;
-
могут возникать судороги;
-
кожа приобретает «мраморный» оттенок, кончики пальцев становятся синюшными;
-
уменьшается суточное количество мочи;
-
появляется частый жидкий стул;
-
блуждающая боль в животе.
Если своевременно не оказать помощь, наступает кома, с большой вероятностью окончания летальным исходом.
Постановка диагноза
Для определения вида надпочечниковой недостаточности (первичной, вторичной, третичной) выполняют:
-
МРТ головного мозга с выполнением прицельного осмотра области гипофиза и гипоталамуса.
-
УЗИ надпочечников, может вообще не показать орган даже в случае наличия опухолевого или туберкулезного процесса. В таких случаях дополнительно проводят КТ надпочечников.
Однако основной диагностикой данной патологии являются лабораторные методы. Для определения, каких именно гормонов возник недостаток и степени его выраженности, изучают:
-
Уровень кортизола в крови: его снижение возникает при любом случае недостаточности.
-
17-КС и 17-ОКС в моче, собранной за сутки: данные метаболиты кортизола снижаются в случае первичной и вторичной надпочечниковой недостаточности.
-
Содержание АКТГ в крови: снижается при вторичной и третичной недостаточности, повышается в случае патологии самих надпочечников.
-
Уровень альдостерона в крови – степень его снижения.
-
Скрытые формы надпочечниковой недостаточности выявляют при помощи стимуляционного теста с АКТГ: определяют исходный уровень кортизола и через полчаса измеряют уровень после введения синтетического АКТГ. Когда уровень кортизола повышается не больше чем на 550 нмоль/л – это значит, что присутствует недостаточность надпочечников. При нормальной работе парных органов уровень кортизола должен возрасти в 4-6 раз. Тест выполняют в определенные часы – 8:00 является естественным пиком активности интересующих гормонов.
После того как диагноз установлен, необходимо выяснить, насколько пострадал липидный, углеводный, белковый и электролитический виды обмена, степень снижения иммунной защиты. Для этих целей нужно сдать общий анализ крови. В крови из вены определяют уровень глюкозы, белка и его фракций, кальция, калия, натрия. Выполняют липидограмму. В обязательном порядке проводят электрокардиограмму – это дает возможность определить, каким образом сердце отреагировало на изменения в электролитном составе крови.
Терапия
Лечение заключается в инъекциях синтетических гормонов, дефицит которых присутствует в организме в индивидуально рассчитанной дозе. Практически всегда этими гормонами являются глюкокортикоиды, которые подбираются в зависимости от их выраженности побочных эффектов, длительности действия, минералокортикоидной активности:
|
Препарат |
Среднесуточная доза (в миллиграммах на м2 площади тела) |
Продолжительность действия часов |
Минералокортикоидная активность |
Глюкокортикоидная активность |
Подавление синтеза АКТГ |
|
«Флудрокортизон» |
0,05-0,2 мг/сут. |
18-36 |
150 |
15 |
Не подавляет |
|
«Дексаметазон» |
0,3-0,4 |
36-54 |
0,05 |
30 |
Сильно |
|
«Преднизолон» |
2-3 |
18-36 |
0,5 |
4 |
Средне |
|
«Кортизон» |
12-15 |
8-12 |
1 |
0,8 |
Умеренно |
|
«Гидрокортизон» |
10-12 |
8-12 |
1 |
1 |
Умеренно |
2/3 от необходимой дозировки следует принять утром, в 10:00, в дневные часы – 1/3.
Обычно при наличии легкой степени патологии для терапии используют только «Кортизон», в случаях, когда недостаточность гормонов выражена более существенно, возникает необходимость в применении комбинации «Флудрокортизона», «Кортизона» и «Преднизолона».
«Флудрокортизон» является аналогом минералокортикоида альдостерона. Он применяется всегда, даже в случае минимальной минералокортикоидной недостаточности, не беря в расчет минералокортикоидную активность глюкокортикоидов. Ведь в случае употребления исключительно глюкокортикостероидов маленькие дети испытывают недостаточность прибавки в весе, обезвоживание, отставание психомоторного развития, что в результате может стать причиной скопления в организме смертельной дозы калия. У взрослых и подростков лечение при помощи глюкокортикоидов может стать причиной не только ухудшения самочувствия, но и существенно (в 6 раз) увеличить шанс развития сольтеряющего криза.
Назначение только глюкокортикоидов в начале заболевания может быть оправдано лишь при адренолейкодистрофии и аутоиммунной недостаточности.
Признаком достаточной дозы «Флудрокортизона» является:
-
рост активности ренина в составе крови;
-
повышение концентрации калия;
-
снижение уровня натрия в крови.
В случае появления на лице и теле отеков, повышения давления, головных болей и расстройства сна, и когда лабораторные исследования подтверждают снижение уровня калия и повышение уровня натрия, есть основания говорить о передозировке препаратом. Для стабилизации ситуации стоит уменьшить дозу, однако полностью отменять препарат нельзя.
Необходимость увеличения дозы «Флудрокортизона» возникает со второго триместра беременности и при проживании в жарком климате (поскольку человек теряет много натрия с потом).
В случае, когда человек с наличием надпочечниковой недостаточности заражается инфекционной патологией с повышением температуры тела или нуждается в проведении травматической манипуляции, операции, во избежание аддисонического криза необходимо увеличить дозу препарата глюкокортикоидной группы в 3-5 раз. При этом нет необходимости в коррекции минералокортикоидов.
Контроль эффективности терапии осуществляется ежемесячно (обязательно установить уровень электролитов и гормонов в крови), в дальнейшем 1 раз каждые 2-3 месяца. Если состояние пациента находится в таких рамках, что нужно превысить дозировку глюкокортикоида на сутки или двое, лучше это сделать, чем повысить шансы возникновения острой надпочечниковой недостаточности.
Лечение острого течения надпочечниковой недостаточности
В большинстве случаев криз развивается на фоне инфекционного заболевания, когда увеличение дозировки не проведено, также подобное состояние развивается при пропуске или своевольной отмене глюкокортикоида.
Терапия такого состояния проводится в условиях реанимации и заключается в:
-
Внутривенной инфузии значительного количества глюкозы и натрий хлорида – с целью коррекции водно-электролитных нарушений. Глюкоза должна вводиться в достаточных количествах, при этом во время инфузии должен осуществляться мониторинг уровней калия и натрия в крови.
-
Замещение возникшего дефицита глюкокортикоидов путем внутривенного и внутримышечного введения синтетических препаратов. Начинают обычно с «Преднизолона» дозой 2,5-7 мг/кг массы тела. Форма введения струйная или капельная. При купировании проявлений шока препарат может вводиться внутримышечно.
-
В случае выраженного снижения артериального давления необходимо ввести препараты-вазопрессоры: «Адреналин», «Мезатон», «Дофамин», «Добутамин».
-
Лечение патологии, которая привела к кризу. Таким образом, при диагностировании инфекционной патологии назначают антибактериальные, противогрибковые и противовирусные средства, в случае хирургической патологии – сначала стабилизация состояния, а затем необходимое вмешательство.
После нормализации уровней натрия и калия и артериального давления больного можно перевести на глюкокортикоиды в форме таблеток и вернуть прежнюю дозу минералокорктикоидов. После вышеописанных манипуляций больной может быть возвращен в общую палату.
Прогноз хронической надпочечниковой недостаточности
Если своевременно оказать необходимую первую помощь и назначить курс терапии, при условии, что препараты будут приниматься без пропусков и в правильной дозировке, экстренные хирургические вмешательства или инфекционные заболевания будут проведены по алгоритму, описанному выше, прогноз заболевания является относительно благоприятным.
Заболевание у детей
Детская надпочечниковая недостаточность в большинстве случаев развивается в виде вторичного процесса. Первичный гипокортицизм возникает вследствие:
-
Врожденной гипоплазии надпочечниковой коры. Возникает на первом месяце жизни.
-
Кровоизлияния в ткань надпочечников в результате сепсиса (включая менингококковый), тяжелых родов. Состояние, которое было спровоцировано тяжелыми родами, развивается сразу после рождения. В случае с менингококцемией наибольшая опасность присутствует до 5-летнего возраста.
-
Аутоиммунного поражения надпочечника (в большинстве случаев в сочетании с сахарным диабетом, недостаточностью паращитовидной и щитовидной желез). Развивается чаще всего после 5 лет.
-
Адренолейкодистрофии. Первые симптомы возникают после 3-летнего возраста. Чаще всего это нарушения зрения и слуха, слабость, тошнота, головные боли. Заболевание особо опасно тем, что надпочечниковая недостаточность может быть не замечена на фоне симптомов, говорящих о поражении мозга.
-
Врожденная дисфункция надпочечниковой коры проявляется, как самими симптомами хронической недостаточности надпочечников, так и преждевременным половым созреванием у мальчиков и ложным гермафродитизмом у девочек. Возникает патология с первого месяца жизни.
-
Синдром Кернса-Сейра, имеет глазные симптомы (слабость глазных мышц), замедленное развитие поперечно-полосатой мускулатуры, слабость. Патология развивается после 5 лет.
-
Синдром Смита-Лемли-Опица. Помимо надпочечниковой недостаточности, присутствует малый размер черепа, пороки генеза гениталий. Дети с данным синдромом имеют отставание в психомоторном развитии. Развивается патология в первые 12 месяцев жизни.
-
Семенной глюкокортикоидной недостаточности. Заболевание проявляется только в виде гипокортицизма, признаки которого заметны с первого месяца.
-
Туберкулеза (редко) – может дебютировать на любом этапе жизни.
Симптомами хронической надпочечниковой недостаточности у детей являются:
-
пристрастие к соленой пище;
-
беспричинная рвота;
-
сонливость;
-
пигментация десен, кожных складок, шрамов.
В случае развития острого состояния ребенок чаще всего страдает от болей в животе, рвоты, поноса. Происходит быстрая потеря большого количества жидкости, конечности быстро холодеют и окрашиваются в синюшный оттенок. Малыш может потерять сознание или становится сонливым, могут возникать судороги.
Диагностика патологии у детей ничем не отличается от алгоритма исследований у взрослых: активность ренина плазмы, 17-кортикостероиды в моче, исследование уровня АКТГ и альдостерона, кортизола. В обязательном порядке должны быть определены биохимические и электролитные показатели.
Терапия подразумевает использование гидрокортизона. Начальной дозой в сутки принято считать 10-12 мг на каждый м2 поверхности тела. Доза должна быть разбита на три равные части, которые принимают в 7:00, 14:00, 21:00. Если возраст ребенка превышает 14 лет и конечный рост достигнут, вместо гидрокортизона можно назначить «Дексаметазон» или «Преднизолон», которые принимаются дважды в сутки. Чаще всего проводят лечение «Флудрокортизоном» под тщательным контролем активности ренина и электролитов в крови.
Приступ острой надпочечниковой недостаточности нуждается в экстренном оказании помощи, поэтому нужно сразу вызывать «Скорую помощь», врачи которой начнут инфузию физраствора и 5% глюкозы (для детей соотношение составляет 1:1). Внутривенно нужно ввести 5-7,5 мг/кг водорастворимого гидрокортизона, в случае низкого артериального давления подключают микроструйное или капельное введение вазопрессорных аминов («Добутамина», «Дофамина»). Выполняется терапия патологии, которая спровоцировала криз. Из реанимации ребенка можно перевести в общую палату только после полного купирования признаков острой надпочечниковой недостаточности.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания







Комментарии