Лейшманиоз: кожный, висцеральный, фото, переносчики
Группа заболеваний, вызываемых простейшими рода Leishmania. Манифестация включает поражение внутренних органов и слизистых. Висцеральный лейшманиоз характеризуется непостоянной лихорадкой, гепатоспленомегалией, панцитопенией и поликлональной гипергаммаглобулинемией; при отсутствии лечения — высокая смертность. Кожная форма проявляется безболезненными кожными узлами, которые изъязвляются в центре и существуют месяцами и годами, но в конце концов заживают. При кожно-слизистой форме поражается носоглотка и могут происходить грубые деформации носа и неба. Диагностика основана на обнаружении паразита в мазках или культурах образцов селезенки и костного мозга при висцеральном лейшманиозе или кожи при кожном лейшманиозе. Лечение проводят пятивалентными соединениями сурьмы, липосомальной формой амфотерицина В, дедоксихолатом амфотерицина В или милтефозином, в зависимости от вида лейшмании и клинических синдромов.
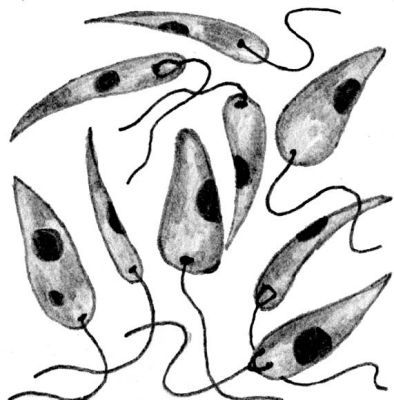
Этиология болезни
Лейшмании распространены в тропических и некоторых других южных регионах. Лейшмании передаются при укусах москитами рода Phlebotomus Lutzomyia живут у позвоночных как внутриклеточная амастигота. Эти москиты становятся заразными при укусах человека и животных. Резервуаром являются собаки, грызуны, люди. Редко инфекция распространяется при переливании крови, использовании инфицированных игл, половым путем, и может быть врожденная инфекция.

Висцеральный лейшманиоз (кала-азар, лихорадка думдум) вызывается L dono- vani, L infantum/L. chagasi и распространен в Индии, Африке (в частности, в Судане), Центральной Азии, Средиземноморском бассейне, странах Южной и Центральной Америки, реже в Китае. Распространение происходит из кожи в лимфатические узлы, селезенку, печень, костный мозг, но чаще развивается субклиническая инфекция; только у малого количества инфицированных лиц развивается прогрессирующая висцеральная форма. Кожный лейшманиоз также известен как восточная или тропическая язва, или делийский (аллепский) фурункул, лейшманиозная язва или лесная гранулема. Заболевание вызывается: в Европе, Азии и Африке — L mayor L tropica; в Мексике — L mecsicana; в Южной и Центральной Америке — L braziliensis, вспышки отмечаются среди американских военных в Панаме, Ираке и Афганистане. О единичных случаях сообщалось у путешественников в эндемические районы — в Центральную и Южную Америку, Израиль и другие регионы.
Кожно-слизистый лейшманиоз (эспундия) вызывается L. braziliensis, но иногда может вызываться и другими представителями лейшмании.
Симптомы заболевания
При висцеральном лейшманиозе клинические проявления развиваются постепенно в течение недель и месяцев после инокуляции паразитов. Характерны непостоянная лихорадка, гепатоспленомегалия, панцитопения, поликлональная гипергаммаглобулинемия, с обратным соотношением альбумины-глобулины. У некоторых больных имеет место двухдневная температура с двумя пиками температуры.
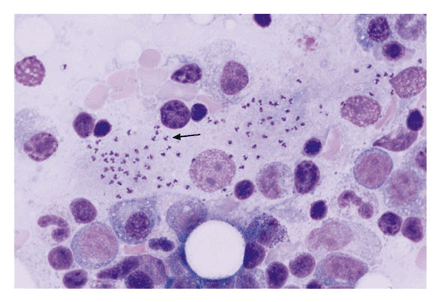
Истощение и смерть у нелеченых больных наступает через 1 —2 года у 80 % больных. У больных с бессимптомным течением и самоизлечением или после успешного лечения устойчивость к последующему заражению снижается при поражении клеточного звена иммунитета (например, при ВИЧ-инфекции). У пациентов в Судане и Индии после лечения висцерального лейшманиоза может развиваться так называемый посткалаазарный кожный лейшманиоз с плоскими или узловыми кожными поражениями. Поражения развиваются в конце курса лечения или в течение 6 месяцев от начала лечения больных в Судане или через 1—2 года лечения больных в Индии. У больных из Судана поражения продолжаются несколько месяцев, из Индии — несколько лет.
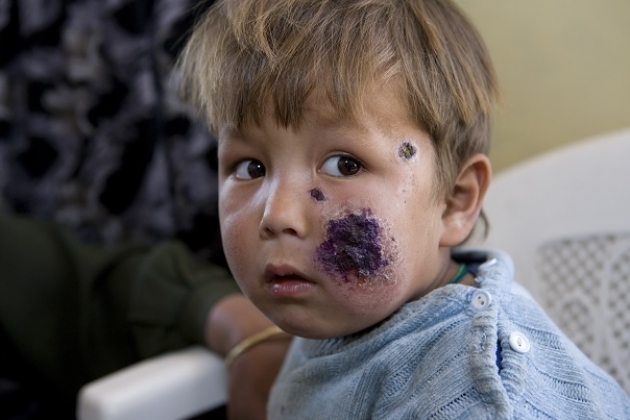
Кожный лейшманиоз характеризуется одиночными или множественными поражениями кожи в виде язв с четкими границами гранулем, которые обычно появляются на месте укуса москита или при метастатическом распространении инфекции.
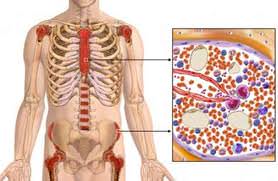
Начальные поражения представляют собой папулу, которая медленно растет, изъязвляется в центре с формированием возвышающихся эритематозных краев, в которых внутриклеточно сконцентрированы паразиты. Язвы безболезненны и при отсутствии вторичной инфекции не приводят к развитию системных проявлений. Поражения проходят самостоятельно через несколько месяцев, но в некоторых случаях могут персистировать годами. После выздоровления остаются запавшие ожогоподобные рубцы. Течение болезни зависит от вида возбудителя и состояния иммунной системы хозяина. В Америке кожные поражения могут следовать за метастатическими кожно-слизистыми поражениями, в том случае, если болезнь вызвана L braziliensis или близкими видами. Диффузный кожный лейшманиоз встречается не часто и характеризуется распространением узлов на коже, похожим на лепроматозную лепру. Предполагается, что это происходит при недостаточности клеточного иммунитета.
Кожно-слизистый лейшманиоз начинается с первичной кожной язвы. Это кожное поражение проходит самостоятельно, но паразиты могут метастатически распространяться в назофарингеальную ткань. Спустя месяцы или годы развивается поражение слизистой, иногда с деформацией носа, неба и лица.
Диагностика
Диагноз верифицируется при обнаружении организмов, окрашенных по Гимзе, в мазках или культурах тканей из селезенки, костного мозга, печени или лимфатических узлов при висцеральном лейшманиозе или при биопсии, в аспиратах, мазках-отпечатках краев кожных поражений. Из участков поражения слизистых паразитов изолировать трудно. Микроорганизмы, вызывающие единичные кожные поражения, могут быть дифференцированы от микроорганизмов, вызывающих кожно-слизистый лейшманиоз, анализом ДНК или анализом с применением моноклональных антител или анализом изоферментов в культуре паразитов.
Доступны серологические тесты. У пациентов с висцеральным лейшманиозом (но не с кожным и не при субклиническом течении) обнаруживается рекомбинантный антиген — rk39. Кожные тесты в США не проводятся.
Лечение и профилактика
Выбор препарата зависит от вида паразита и района заболевания. При висцеральном и кожном лейшманиозе применяют 5-валентные соединения сурьмы. Препараты включают натрийстибоглюконат (глюконатнатриевая соль сурьмы) или миглумин антимонат 20 мг/кг вводят внутривенно медленно или внутримышечно 1 раз в день в течение 20—28 дней. Побочные эффекты включают тошноту, рвоту, недомогание, повышение уровня амилазы и печеночных ферментов. При развитии кардиотоксических эффектов применение должно быть прекращено. В развитых странах применяют липосомальную форму амфотерицина В 3 мг/кг 1 раз в день в течение 5 дней, затем 3 мг/кг 1 раз в день на 14-й и 21-й дни. Этот препарат является препаратом выбора для иммунокомпетентных больных. У больных с ВИЧ-инфекцией требуются большие дозы и более длительное лечение. Альтернативой является применение дезоксихолата амфотерицина В 0,5—1 мг/кг в виде ежедневных медленных инфузий или через день до 8 недель или изотионат пен тамидина 2—4 мг/кг внутривенно 1 раз в день или через день до 15 инъекций на курс.
Серьезной проблемой при лечении препаратами сурьмы, особенно в Индии у больных с висцеральным лейшманиозом, является развитие лекарственной устойчивости. Эффективен милтефозин в дозе 100 мг 1 раз в день (2,5 мг/кг для детей 2—11 лет) в течение 28 дней. Побочные эффекты включают тошноту, рвоту, транзиторное повышение трансаминаз, головокружение. В США это лечение не используется.
Лечение кожной формы заболевания зависит от многих факторов, в частности, вида лейшмании, распространенности поражения и наличия или отсутствия диссеминации на слизистой оболочке. Часто используется парентеральное введение 5-валентной сурьмы, в частности, при диссеминации. В некоторых случаях эффективны флуконазол и итраконазол. При инфекции L major местно может применяться паромомицин. Слизистая форма болезни часто рецидивирует так же, как и висцеральная форма у больных с ВИЧ-инфекцией. Диффузные кожные формы лейшманиоза относительно устойчивы к лечению.
Симптоматическое лечение необходимо при висцеральной форме и включает адекватное питание (парентеральное питание), применение антибиотиков для профилактики вторичной бактериальной инфекции. Применяют реконструктивную хирургию при деформации носа и неба. Следует помнить, что хирургическое вмешательство должно быть через 6—12 месяцев после окончания терапии, чтобы исключить поражение трансплантата при рецидиве болезни.
Меры профилактики включают лечение всех случаев болезни в эндемичных районах, снижение численности переносчиков и животных, служащих резервуаром инфекции. Применяют инсектные репелленты, защитные сетки, которые эффективны, если их обработать пер мегрином или перетрумом, так как москиты могут проникать через механические барьеры. Вакцины не разработаны.
Последствия лейшманиоза
Прогноз при лейшманиозе довольно неоднозначный.
Хотя висцеральная форма патологии и протекает гораздо тяжелее с большей угрозой для жизни пациента, при своевременном оказании медицинской помощи и адекватной терапии висцеральный лейшманиоз проходит абсолютно бесследно.
Кожная же форма, особенно диффузный вариант, довольно часто оставляет после себя значительные дефекты косметического характера, которые представляют собой шрамы или рубцы. В особо запущенных случаях патология может привести к возникновению изменений и деформаций в костном скелете.
Осложнения лейшманиоза
Степень тяжести осложнения определяется течением и формой заболевания. Чем позже начато лечение и, соответственно, выявлен сам факт патологического процесса, тем выше риск возникновения осложнений. При висцеральной форме лейшманиоза могут возникнуть такие состояния:
-
язвенное поражение слизистой оболочки желудочно-кишечного тракта;
-
амилоидоз почек;
-
ДВС-синдром и тяжелая анемия;
-
печеночная недостаточность с асцитом и циррозом.
Осложнения при кожной форме лейшманиоза вызваны в первую очередь присоединением вторичной бактериальной инфекции, которая проявляется в виде местных абсцессов и флегмон. В принципе эти состояния излечимы, однако при отсутствии грамотной терапии могут стать причиной развития тяжелого септического состояния.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии