Лечение косточки на пальце ноги: боли, народные средства
Вальгусная деформация стопы является достаточно серьезным ортопедическим заболеванием. Оно сопровождается появлением некрасивых шишек в районе основания большого пальца ноги. Такие шишки в народе принято называть косточками на ногах.
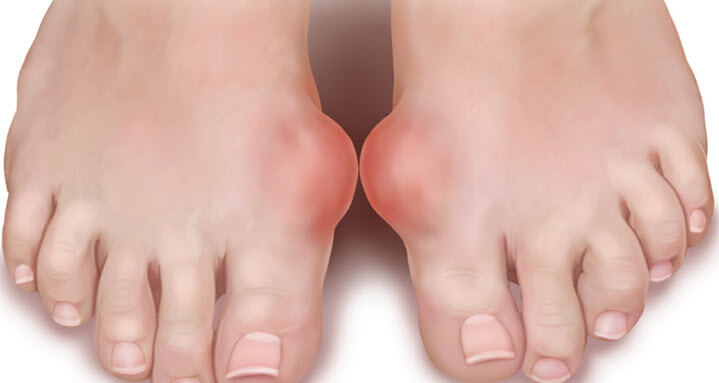
В медицинской среде патология называется Hallusvalgus, что переводится с латыни как «загнутый первый палец». Однако не внешнее уродство стопы является главной проблемой.
Основная опасность заболевания заключается в том, что из-за деформации стопы увеличивается нагрузка на тазобедренные и коленные суставы, а также позвоночник, что провоцирует развитие дополнительных заболеваний.
Причины развития вальгусной деформации стоп
Развитие каждого заболевания обусловлено определенными причинами. Не исключением является и вальгусная деформация стоп. В большинстве случаев воспаление косточки развивается у женщин.
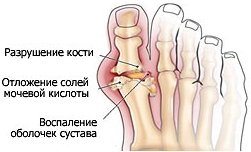
Основной причиной появления вальгусной деформации стоп является слабость мышечно-связочного аппарата и плоскостопие врожденное или приобретенное. Это сопровождается нарушением анатомических пропорций стопы, уплощением ее свода и перераспределением нагрузки. Среди других факторов, влияющих на развитие косточки на ногах, являются:
-
Генетическая предрасположенность – была установлена врачами сравнительно недавно. Закономерность заключается в том, что если человек имеет генетическую предрасположенность к заболеванию, то такая проблема с косточками практически гарантированно появится у него в будущем. Это означает, что если мать страдает вальгусной деформацией стоп, то, скорее всего, ее дочь будет иметь такую патологию.
-
Заболевание остеопороз – подразумевает снижение плотности костной ткани, это ведет к более легкой деформации костей даже при нормальных нагрузках.
-
Избыточный вес – люди с такой проблемой в большей степени подвержены ортопедическим заболеваниям. Это заключается в том, что ноги постоянно пребывают в состоянии повышенной нагрузки, поскольку не рассчитаны на воздействие такого веса.
-
Ношение неудобной обуви. Достаточно частая причина возникновения ортопедических заболеваний стоп. Наиболее подверженной категорией являются женщины, поскольку они носят обувь с узкими и высокими шпильками. Достаточно нескольких лет ношения такой обуви, чтобы началось развитие деформации косточки.
-
Травмы стопы – на формирование вальгусной деформации стопы влияют травмы, которые были получены в детском возрасте, поскольку у детей кости гибче и тоньше.
Механизм развития вальгусной деформации стопы
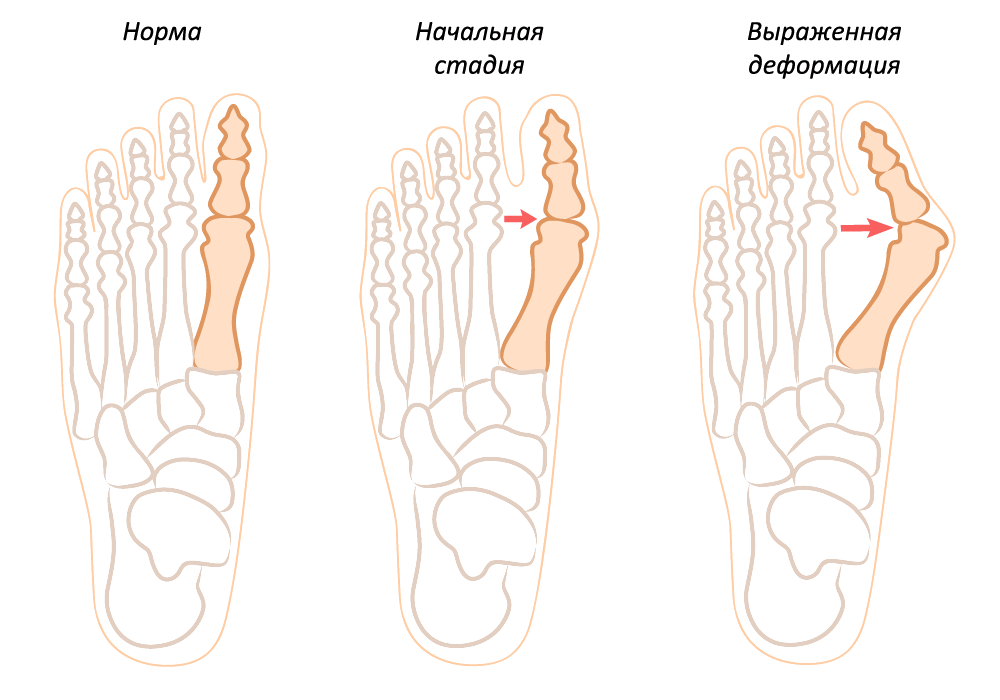
Такая деформация возникает, а потом развивается дальше таким образом: большой палец начинает отклоняться в сторону соседних пальцев, впоследствии «ложась» на них. После этого в суставе между стопой и фалангой большого пальца начинает образовываться шишка, которая является головкой фаланги деформированного пальца. После этого может появиться покраснение в месте выпячивания головки фаланги, а также дальнейшее ее разрастание за счет надкостницы. Процесс развития вальгусной деформации стопы имеет три стадии:
-
Первая или ранняя стадия подразумевает появление небольшой шишки и отклонение только большого пальца.
-
Вторая (средняя) стадия – шишка имеет средние размеры, а большой палец еще больше повернут к остальным, вытесняя при этом второй (соседний) палец. Появляется ощущение дискомфорта после долгой ходьбы или нагрузки.
-
Третья (последняя) стадия – запущенная, при которой все пальцы ноги искривлены, а косточка большого пальца достигает максимального увеличения. Дискомфорт возникает не только после нагрузки, но и в состоянии покоя. Появляются боль в ночное время.
Первые сигналы
При неправильном распределении нагрузки повреждаются не только суставы и кости, но и мягкие ткани, по состоянию которых можно заметить первые сигналы проявления заболевания. Мозоли на подошве и натоптыши, особенно в проекции пальцев, сообщают о возможном искривлении стоп.

Для предварительной диагностики угрозы вальгусной деформации стоп в домашних условиях можно провести тест на плоскостопие. Для этого ногами с намазанными кремом или мокрыми подошвами становятся на лист бумаги, положенный на ровный пол, принимают прямое положение тела. После этого следует провести оценку отпечатков. Если след средней трети ноги имеет ширину большую за треть всей ширины подошвы, то желательно посетить ортопеда.
Болезни, похожие по симптомам на вальгусную деформацию стоп
Врач без проблем способен определить вальгусную деформацию стоп, дифференцировав ее от других заболеваний, а для обычного пациента причина опухания и боли в области большого пальца ноги может быть загадкой. Основные отличия вальгусной деформации стоп от других заболеваний подобной этиологии представлены в таблице.
|
Заболевание |
Причина заболевания |
Шишка на ноге |
Боли |
|
Вальгусная деформация стоп |
|
Формируется вследствие выступания головки кости первой фаланги большого пальца. Кожа не имеет изменений, кроме покраснения в некоторых случаях. Образование не спаяно с кожей и не перемещается под ней |
Боли после нагрузки при первой и второй стадии. При третьей стадии боли в состоянии покоя |
|
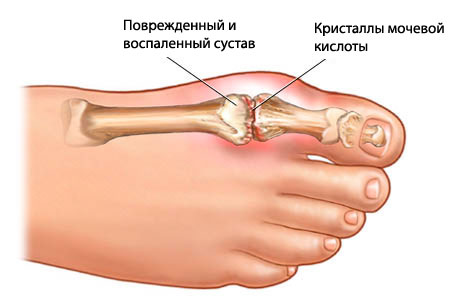
Подагра |
Сбой режима обмена мочевой кислоты, который приводит к отложению в тканях суставов кристаллов, вызывающих воспаление |
Воспалительный процесс в плюснево-фаланговом суставе большого пальца, который сопровождается ограничением подвижности элементов сустава и отеком. Кожа над отеком красная и горячая |
Боль в виде сильного приступа возникает во время подагрической атаки. Стихает через несколько дней. При пальпации шишки ощущается боль |
|
Деформирующий остеоартроз |
Дистрофически-дегенеративное изменение хряща фалангового сустава большого пальца ноги |
Затрагивает головки костей и хрящ в области плюсне-фалангового сустава первого пальца стопы. Состояние кожи не изменяется. Подвижность сустава нарушена. Изменение формы на поздних стадиях |
Боль возникает в конце дня или после нагрузок |
|
Ревматоидный артрит |
Аутоиммунное воспаление |
Множественные поражения суставов рук, тазобедренных, голенных, голеностопных суставов, поражение сустава большого пальца. Присутствует симметричность поражения суставов, нарушение подвижности, отечность |
Утренняя скованность. Болезненность суставов при их пальпации |
|
Псориатический артрит |
Развитие артропатии на фоне курения, приема лекарственных препаратов от стресса, гипертонии |
Раннее поражение большого пальца стопы и его отек, ограничение подвижности. Кожа в области поражения красная или синюшная. Поражение распространяется на суставы пальцев рук, пальцы сильно отекают |
Боль в покое и нагрузке |
|
Перелом |
Нарушение конфигурации суставов и костей вследствие травмы |
Перелом костей большого пальца ноги приводит к изменению вида суставов и костей. Под кожей может ощущаться движение осколков кости, сопровождаемое характерным хрустом |
Болезненность. Боль в покое, которая усиливается при движении |
Лечение вальгусной деформации стоп
Включает одновременный прием курсов хондропротекторных и потивовоспалительных препаратов, гимнастику и массаж стоп, подбор ортопедической обуви, смену физической нагрузки.
Гели, кремы, мази
Сегодня существует огромное количество средств, для устранения косточки на стопе. Пациентам хочется верить, что достаточно только помазать стопу кремом или мазью, и патология пальца существенно уменьшится или даже полностью исчезнет. Такая наивность позволяет разнообразным парафармакологическим компаниям нажиться на доверчивых людях, продавая им псевдомази, по типу Шика-Стоп, Вальгусостоп, Вальгуспро.


Любая накожная форма лекарства (крем, мазь, гель) не способна проникнуть глубже подкожной клетчатки и практически не всасывается в кровь. Поэтому концентрации вещества в суставе будет недостаточно для подавления воспаления. А факт возвращения фаланги пальца на свою законную позицию при простом втирании мази в кожу вообще полный абсурд.
Если же мы говорим о снятии боли, то препараты местного действия с нестероидными противовоспалительными средствами (нумесулид, кетопрофен, ибупрофен, диклофенак) прекрасно подойдут для симптоматического лечения, но временное обезболивание не лечит саму патологию.
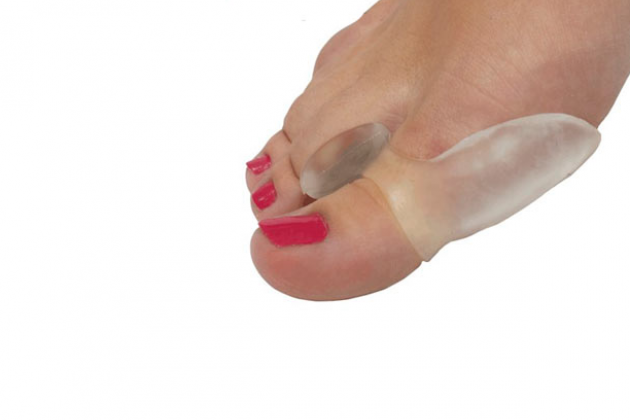
Межпальцевые валики, ортопедическая обувь и супинаторы хорошо подойдут при начальной коррекции плоскостопия
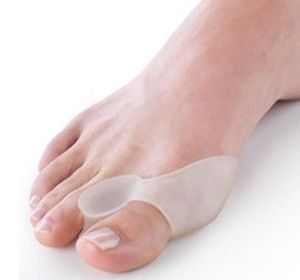
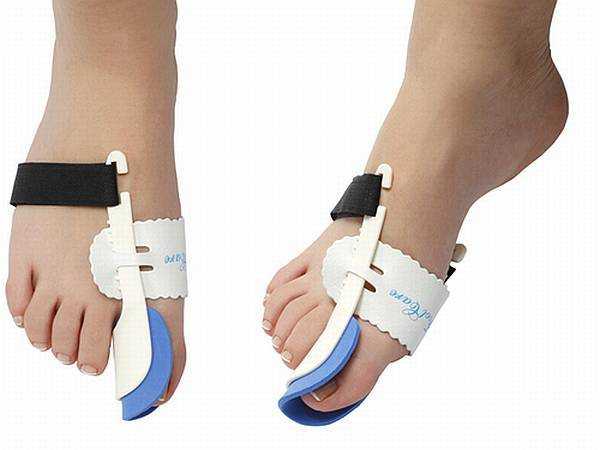
При начальной стадии вальгусной деформации стопы эффективными могут быть фиксаторы большого пальца стопы (при условии постоянного ношения корректора косточки в дневное и ночное время). Основная функция фиксатора – фиксирование сустава большого пальца в правильном положении и удержание его максимально долгое время, тренируя, таким образом, мышцы и связки, приучая их удерживать палец на своем законном месте. В случае когда палец уже имеет искривление, а косточка заметна, такое приспособление не принесет никакой пользы и не сможет решить проблему.

Шины и стяжки
Кроме фиксаторов, также можно использовать ортопедические шины или стяжки для стоп, которые стягивают пальцы, способствуя выправлению свода стопы, положения плюсневых костей и фаланг пальцев.
Массаж
Массаж стопы способствует не только восстановлению кровотока, но и активизирует поступление активных веществ, снимает напряжение с сухожилий, связок, мышц, помогает справиться со стрессом и расслабиться. Кроме того, на стопе располагаются точки, связанные со всеми центрами организма, поэтому одновременное выполнение точечного массажа в паре с терапевтическим лечением улучшает состояние здоровья пациента. Идеальным курсом лечения будет проведение ежедневного 20-минутного массажа на протяжении 10 дней, после чего необходимо осуществить трехнедельный перерыв, затем следующий курс.

Гимнастика
Гимнастические упражнения должны быть простыми для выполнения. Ежедневное выполнение доступных упражнений способствует укреплению стопы, а также снижает воздействие факторов, которые приводят к развитию воспаления в суставе:
-
хождение босиком, на носочках;
-
можно пробовать рисовать и писать на бумаге буквы и цифры, держа карандаш пальцами ноги;
-
расправлять при помощи пальцев ног скомканную ткань, лежащую на полу;
-
подбирать с пола разбросанные мелкие предметы, используя только пальцы ног.
Выбор обуви
Нельзя носить туфли с острыми носками, узкие сапоги, ботинки, каблук выше 5 сантиметров. Необходимо подбирать для себя удобную кожаную обувь с круглым носком, супинатором, плотной подошвой и каблуком не выше 4 сантиметров. Такая обувь способствует распределению нагрузки на стопу, разгружает проблемный участок, снижает напряжение в мышечно-связочном аппарате.

Физпроцедуры
Достаточно часто к ортопедическим приспособлениям добавляют физиотерапию: при помощи ультразвука, лазера, магнитотерапию, которая направлена на подавление воспаления, улучшение кровообращения и трофики тканей стопы, уменьшение отека и боли. Но стоит понимать, что ни электромагнитные колебания, ни звук не смогут поставить кость на место.
Ортопедические операции
Вальгусная деформация стопы на поздних стадиях может быть устранена только при помощи ортопедической операции. Многие косметические клиники и центры обещают исправление патологии в амбулаторных условиях, при этом утверждают, что пациент сможет самостоятельно передвигаться в тот же день. На самом деле центры просто зарабатывают деньги, выполняя операцию Шеде, которая подразумевает удаление через разрезмягких тканей костного нароста.
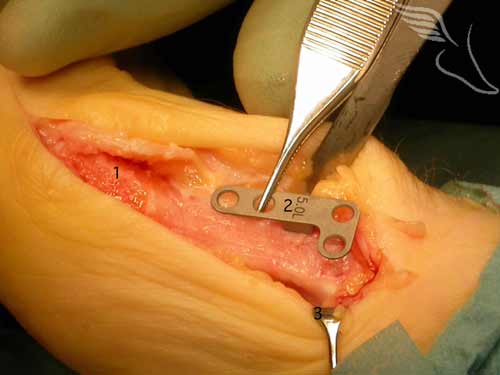
После этого врачи таких клиник сообщают, что пальцы сами будут удерживаться в нормальном положении и формированием свода стопы заниматься не нужно. Это приводит к тому, что проблема возвращается снова, а без необходимого ортопедического вмешательства деньги просто выбрасываются на ветер.
В прошлом в травматологических отделениях патологическое разрастание головки кости устраняли простым спиливанием или вообще удаляли всю головку фаланги большого пальца. После этого саму фалангу ставили в правильное положение и крепили при помощи шурупов или скоб к первой плюсневой кости. Это приводило к серьезной потере опоры большого пальца, а сама реабилитация после операции занимала очень долгое время и сопровождалась очень медленным заживлением.
Благодаря развитию современных технологий и накоплению ортопедического опыта удалось достигнуть сокращения сроков восстановления и травматизма после операции.
Сегодня медицина имеет в арсенале более ста методов операции по устранению патологического искривления большого пальца стопы. Смысл этих операций заключается в восстановлении нормального положения пальца за счет устранения угла.
Метод остеотомии по Аустину (шевронная операция)
Метод известен с 1962 года и наиболее эффективен при первой степени заболевания. При этом такая операция сравнительно проста в исполнении, но дает долгосрочный результат. Для выполнения манипуляций делается 5-мм разрез, после чего при помощи проволоки и шурупов фиксируются сближенные головки первой и второй плюсневых костей. Это позволяет устранить подвывих костей первого пальца стопы.
Для увеличения эффективности коррекцию костей сочетают с операцией на мягких тканях. Пациент может ходить на пятках уже на вторые сутки после оперативного вмешательства. Долгий постельный режим и гипсовая фиксация не требуются. В течение месяца рекомендуется делать основной упор на пятку при ходьбе. Выписка возможна уже на 12 день.
Плюсневая остеотомия
Подразумевает преобразование 1 плюсневой кости при помощи клина.
-
Первый этап подразумевает спиливание разрастания головки кости при помощи операции Шеде.
-
Второй этап подразумевает разрез тканей выше спила, который позволяет добраться до средины 1 пястной кости. После отслоения надкостницы в кости циркулярной пилой вырезают клин, который возвращает большой палец на законное анатомическое место. Пястная кость фиксируется спицами на 3-4 недели.
-
На третьем этапе во всех костях плюсны сверлится ход, через который пропускают сухожилие-трансплантат. Он вызывает воспаление и рубцевание, что дополнительно стягивает кости и формирует, таким образом, свод стопы.
Остеотомия по Шарфу
Применяется при тяжелых и умеренных деформациях. Разрез начинается у основания пальцев и заканчивается на первой плюсневой кости, в которой вырезают Z-образный клин, головку кости вправляют, устанавливая ее на свое анатомическое место. Одновременно проводится коррекция сухожилий, которые тянут первый палец к центру. Кости фиксируют титановыми гипоаллергенными винтами. Выписка возможна через 4-6 суток, а самостоятельно вставать разрешается на 2 сутки.
Восстановительный период
Восстановление нормальной функциональности ноги занимает около 4-6 недель. Ранний послеоперационный период подразумевает прием противовоспалительных, обезболивающих средств, а также ношение компрессионного белья для профилактики развития тромбозов.
В первые дни для выполнения активной ходьбы могут потребоваться костыли или трость.
На протяжении всего периода реабилитации нужно выполнять гимнастику и массаж для ног, а также носить широкую ортопедическую обувь.
Обращение к ортопеду на ранних стадиях болезни позволит не только сэкономить время, силы и деньги и достичь положительной динамики заболевания, но и убережет от развития серьезных суставных патологий в будущем.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания










Комментарии