Что такое вирусы? Симптомы, диагностика и лечение вирусов
Вирусы — это мельчайшие внутриклеточные паразиты (0,02—0,3 мкм), иногда кристаллизующиеся; центральная часть вирусной частицы состоит из нуклеиновой кислоты (РНК или ДНК), наружная оболочка белковая, иногда с липидами; воспроизведение вирусов возможно только в клетке-хозяине (бактериальной, растительной или животной). Первым этапом инфицирования является прикрепление вируса к клетке-хозяину, затем вирус проникает внутрь клетки и в присутствии специфических ферментов происходит репродукция вирусной РНК или ДНК. Большинство РНК-вирусов реплицируются в цитоплазме, в то время как ДНК-вирусы — в ядре. Пораженные клетки погибают, выделяя новые вирусы, которые инфицируют соседние клетки.
Некоторые инфекции асимптомагичны или латентны. При латентной инфекции вирусная РНК или ДНК присутствует в клетке, но не вызывает заболевания, если не появляются триггерные факторы. Латентность облегчает распространение вируса от человека к человеку. Герпесвирусы проявляют свойство латентности.
Сотни вирусов могут поражать человека. Вирусы, поражающие людей, распространяются преимущественно самим человеком, в основном через выделения из дыхательных путей и кишечника, некоторые — при сексуальном контакте и при переливании крови. Их распространение среди людей ограничивается врожденной невосприимчивостью, приобретенным естественным или искусственным иммунитетом, санитарно-гигиеническими и прочими социальными мероприятиями, а также химиопрофилактикой.
Для многих вирусов основным хозяином служат животные, а человек — лишь вторичным или случайным. Возбудители зоонозов в отличие от специфических человеческих вирусов в своем распространении ограничены географически теми условиями, в которых поддерживается естественный цикл инфекции без участия человека (наличие соответствующих позвоночных, членистоногих или тех и других).
Онкогенные свойства ряда вирусов животных хорошо изучены. Человеческие Т-лимфотропные вирусы типа 1 связывают с некоторыми лейкозами и лимфомами, вирус Эпштейна—Барр вызывает злокачественные новообразования, например назофарингеальную карциному, африканскую лимфому Беркитта, лимфомы у получавших иммунодепрессанты реципиентов пересаженных органов. Гепатиты В и С предрасполагают к развитию гепатокарциномы. Вирус герпеса человека 8-го типа предрасполагает к развитию саркомы Капоши, первичная выпотная лимфома (лимфома полостей тела) и болезнь Кастлемана (лимфопролиферативные расстройства).
Длительный инкубационный период, характерный для некоторых вирусных инфекций, дал основание для термина «медленные вирусы». Ряд хронических дегенеративных заболеваний ранее неизвестной этиологии теперь относят к медленным вирусным инфекциям. Среди них отметим подострый склерозирующий панэнцефалит (вирус кори), прогрессирующий краснушный панэнцефалит и прогрессирующую многоочаговую лейкоэнцефалопатию (JC-вирусы). Болезнь Крейтцфельда—Якоба и губчатая энцефалопатия имеют признаки, сходные с медленными вирусными инфекциями, но вызываются прионами.
Диагностика
Лишь немногие вирусные заболевания, например корь, краснуха, розеола новорожденных, инфекционная эритема, грипп и ветрянка, могут быть диагностированы на основании только клинической картины и эпидемиологических данных.
Следует помнить, что точная диагностика необходима тогда, когда требуется специфическое лечение или когда инфекционный агент представляет потенциальную угрозу для общества (например, атипичная пневмония, SARS).
Быстрая диагностика возможна в специально оснащенных вирусологических лабораториях путем культивирования, ПЦР, определения вирусных антигенов. Может помочь электронная (не световая) микроскопия. Для ряда редких заболеваний (например, бешенство, восточный лошадиный энцефалит и др.) существуют специализированные лаборатории (центры).
Профилактика и лечение
-
Антивирусные препараты.
Прогресс в использовании вирусных препаратов очень быстрый. Антивирусная химиотерапия направлена на различные фазы вирусной репликации. Они могут влиять на прикрепление частицы к мембране клетки-хозяина или препятствуют высвобождению нуклеиновых кислот вируса, ингибируют клеточный рецептор или факторы вирусной репликации, блокируют специфические вирусные ферменты и белки, необходимые для репликации вируса, но не влияющие на метаболизм клетки-хозяина. Наиболее часто антивирусные препараты используются в терапевтических и профилактических целях против герпесвирусов (включая цитомегаловирус), респираторных вирусов, и ВИЧ. Тем не менее, отдельные препараты эффективны против многих типов вирусов, например, лекарства против ВИЧ используются при лечении гепатита В.
-
Интерфероны.
Интерфероны высвобождаются из инфицированных вирусов или другими антигенами. Существует много разных интерферонов, проявляющих множественные эффекты, включающие ингибирование трансляции и транскрипции вирусной РНК, прекращение вирусной репликации без нарушения функции клетки хозяина. Интерфероны иногда даются в форме, связанной с полиэтиленгликолем (пегилированные интерфероны), что позволяет добиться пролонгированного эффекта.
Интерферонотерапия применяется для лечения гепатита В и С и папилломавируса человека. Интерфероны показаны для лечения пациентов с хроническими гепатитами В, С в сочетании с нарушением функции печени, определенной вирусной нагрузкой и наличием соответствующей гистологической картины. Интерферон-2в используется для лечения гепатита В в дозе 5 млн ЕД подкожно 1 раз в день или 10 млн ЕД подкожно 3 раза в неделю в течение 16 недель. Лечение усиливает клиренс ДНК вируса гепатита В и нВеАg из плазмы, улучшает функцию печени и гистологическую картину.
Гепатит С лечится рибавирином в сочетании с пегилированными интерферонами-2в в дозе 1,5 мкг/кг подкожно 1 раз в неделю или пегилированным интерфероном-2а 180 мкг подкожно 1 раз в неделю. Лечение позволяет снизить уровень вирусной РНК, улучшить функцию печени и гистологическую картину. Интерферон-п3 внутримышечно или непосредственно в пораженную область используется при лечении остроконечных кандилом гениталий и кожи. Оптимальные схемы и длительность эффекта неизвестны. Изучается эффективность применения рекомбинантных форм эндогенного интерферона альфа при волосатоклеточном лейкозе, саркоме Капоши, вирусе папилломы человека и респираторных вирусах.
Побочные эффекты включают лихорадку, ознобы, миалгии, слабость, начинаются через 7—12 часов после первой инъекции и длятся до 12 часов. Также могут быть депрессия, гепатиты и при использовании высоких доз угнетение костного мозга.
-
Вакцины и иммуноглобулины.
Вакцины стимулируют природный иммунитет. Используются вирусные вакцины против гриппа, кори, паротита, полиомиелита, бешенства, краснухи, гепатитов В и А, опоясывающего лишая и желтой лихорадки. Доступны вакцины против аденовирусов и ветряной оспы, но их используют только в группах высокого риска (например, у призывников).
Иммуноглобулины применяются для пассивной иммунизации в ограниченном ряде случаев, например, для постэкспозиционной профилактики (гепатит, бешенство). Другие могут быть полезны при лечении заболеваний.
Респираторные вирусы
Вирусные инфекции чаще поражают верхние и нижние отделы дыхательного тракта. Респираторные инфекции могут классифицироваться в соответствии с вызвавшими их вирусами (например, грипп), но обычно используют клиническую синдромную классификацию (например, простудные заболевания, бронхиолит, круп). Хотя отдельным патогенам присущи специфические клинические симптомы (например, риновирус и простуда, респираторно-синцитиальный вирус и бронхиолит), каждый вирус способен привести к практически любому симптому.
Тяжесть вирусной инфекции варьирует в широких пределах, причем тяжелее она протекает у детей и пожилых. Смертность определяется прямыми причинами (зависит от характера вирусной инфекции), а также непрямыми (в результате обострений сопутствующей сердечнососудистой патологии, бактериальной суперинфекции легких, придаточных пазух носа, среднего уха).
Лабораторное исследование патогенов (ПЦР, культуральное исследование, серологические тесты) занимает слишком много времени, для того чтобы быть полезным для конкретного больного, но необходимо для анализа эпидемической ситуации. Более быстрое лабораторное обследование возможно в отношении вирусов гриппа и респираторно-синцитиального вируса, значение этих методов в рутинной практике остается неясным. Диагностика основывается на клинических и эпидемиологических данных.
Лечение
Лечение вирусных респираторных инфекций обычно симптоматическое. Антибактериальные средства неэффективны в отношении вирусов, а профилактика против вторичной бактериальной инфекции не рекомендуется: антибиотики назначаются только при уже присоединившейся бактериальной инфекции. У больных с хронической легочной патологией антибиотики назначаются с меньшими ограничениями. У детей не должен применяться аспирин в связи с высоким риском развития синдрома Рея. У некоторых пациентов с вирусными заболеваниями верхних дыхательных путей кашель сохраняется на протяжении многих недель после выздоровления. Симтомы могут поддаваться воздействию бронходилататоров и глюкокортикоидов.
В некоторых случаях важны антивирусные препараты. Амантадин, ремантадин, оселтамавир и занавир эффективны при гриппе. Рибавирин, аналог гуанозина, ингибирует репликацию РНК и ДНК многих вирусов и может назначаться иммуноскомпрометированным больным с риносинцитиальными поражениями нижнего дыхательного тракта.
Простуда
Это острая вирусная инфекция дыхательных путей, саморазрешающаяся и протекающая обычно без температуры, с воспалением верхних отделов дыхательного тракта, включая ринорею, кашель, першение в горле. Диагноз — клинический. Профилактике помогает тщательное мытье рук. Лечение симптоматическое.
В большинстве случаев (30—50 %) возбудителем является какой-либо из более чем 100 серотипов группы риновирусов. Простуда также вызывается вирусами из группы коронаровирусов, гриппа, парагриппа, респираторно-синцитиальными, особенно у больных, переносящих реинфекцию.
Возбудители простуды имеют связь со временем года, чаще это весна и осень, реже — зима. Риновирусы чаще всего распространяются при прямом контакте с зараженным человеком, но могут передаваться и воздушно-капельным путем.
Для развития инфекции наиболее важно присутствие в сыворотке и секретах нейтрализующих специфичных антител, отражающих прежний контакт с данным возбудителем и обеспечивающих относительный иммунитет. На восприимчивость к простуде не влияют длительность холодовой экспозиции, состояние здоровья и питания человека, патология верхнего дыхательного тракта (например, увеличенные миндалины и аденоиды).
Симптомы и диагностика
Заболевание начинается внезапно после короткого инкубационного периода (24—72 часа) с неприятных ощущений в носу и горле, вслед за чем появляются чиханье, насморк и недомогание. Температура обычно остается нормальной, особенно когда причиной является рино- и короновирус. В первые дни выделения из носа водянистые и обильные, затем становятся более густыми и гнойными; слизисто-гнойный характер этих выделений обусловлен присутствием лейкоцитов (в основном гранулоцитов) и не обязательно вторичной бактериальной инфекцией. Покашливание со скудной мокротой часто продолжается в течение 2 недель. Если нет осложнений, симптомы простуды стихают через 4—10 суток. При хронических заболеваниях дыхательных путей (астма и бронхит) после простуды обычно бывают обострения. Гнойная мокрота и симптомы со стороны нижних дыхательных путей не очень характерны для риновирусной инфекции. Гнойный синусит и воспаление среднего уха обычно являются бактериальными осложнениями, но иногда они связаны с первичной вирусной инфекцией слизистых оболочек.
Диагностика обычно клиническая, без диагностических тестов. Для дифференциальной диагностики наиболее важен аллергический ринит.
Лечение и профилактика
Специфического лечения не существует. Обычно применяют антипиретики и анальгетики, которые снижают лихорадку и уменьшают першение в горле. При заложенности носа применяют деконгестанты. Наиболее эффективны местные назальные декогестанты, но их применение более 3—5 дней может привести к усилению назальных выделений. Для лечения ринореи можно применять ангигистаминные препараты первого поколения, (например, хлорфенирамид) или ипратропиум бромид (интраназально 0,03 % раствор 2—3 раза в день). Эти препараты, однако, должны быть исключены у пожилых и лиц с доброкачественной гиперплазией простаты и лиц с глаукомой. Антигистаминные препараты первого поколения вызывают сонливость, однако препараты второго поколения (без седативного эффекта) не эффективны для лечения простуды.
Цинк, эхинацея, витамин С повсеместно применяются для лечения простуды, но их эффекты не доказаны.

Вакцин нет. Поливалентные бактериальные вакцины, цитрусовые, витамины, ультрафиолет, гликолевые аэрозоли и другие народные средства не предотвращают простуду. Мытье рук и использование поверхостных дезинфектантов снижают распространенность инфекции.
Антибиотики назначают только при присоединении вторичной бактериальной инфекции, исключение составляют больные с хроническими заболеваниями легких.
Парагрипп
Респираторные заболевания, вызываемые несколькими близкородственными вирусами, варьирующие от простуды до гриппоподобных симптомов или пневмонии, а в тяжелой форме при высокой температуре проявляющиеся чаще всего как грипп. Диагноз клинический. Лечение симптоматическое.
Вирусы парагриппа представляют собой РНК-содержащие парамиксовирусы четырех серологически различных типов, обозначаемых 1,2,3 и 4. Эти четыре серотипа вызывают заболевания различной тяжести, но имеют общие антигены. Серотип 4 перекрестно реагирует с антигенными детерминантами вируса эпидемического паротита и иногда может являться причиной респираторного заболевания.
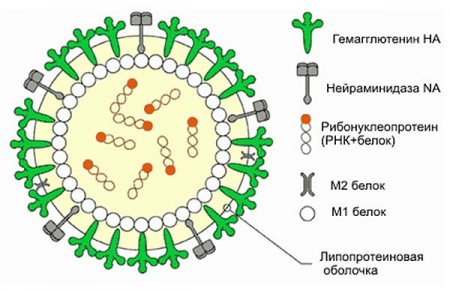
Ограниченные вспышки парагриппа бывают в школах, яслях, детских садах, больницах и других учреждениях. Серотипы 1 и 2 вызывают осенние вспышки заболевания. Заболевание, связанное с серотипом 3, эндемично и высококонтагиозно для детей младше 1 года. Возможно повторное инфицирование, тяжесть последующих инфекций снижается и их распространение ограничивается. Таким образом, у иммунокомпетентных лиц инфекция чаще протекает асимптоматично.
Наиболее часто у детей поражается верхний дыхательный тракт с или без небольшой лихорадки.
При поражении вирусом парагриппа типа 1 развивается круп (острый ларинго- трахеобронхит), преимущественно у детей в возрасте 6—36 месяцев. Круп начинается с симптомов простуды, затем присоединяются лихорадка и лающий кашель, охриплость голоса, стридор. Дыхательная недостаточность развивается редко, но может иметь фатальный исход.
Вирус парагриппа типа 3 может быть причиной развития пневмонии и бронхиолита у маленьких детей. Заболевание требует дифференциальной диагностики с респираторно-синцитиальной инфекцией, но часто более слабая.
Специфическая лабораторная диагностика не требуется. Лечение симптоматическое.
Респираторно-синцитиальная и метапневмовирусная инфекция
Респираторно-синцитиальный вирус (РСВ) и человеческий метапневмовирус (ЧМВ) вызывают сезонное поражение нижних отделов респираторного тракта, особенно у маленьких детей. Тяжесть заболевания варьирует от бессимптомного течения до тяжелого, а клинические проявления включают бронхиолит и пневмонию. Диагноз обычно клинический, хотя возможности лабораторного тестирования имеются. Лечение симптоматическое.
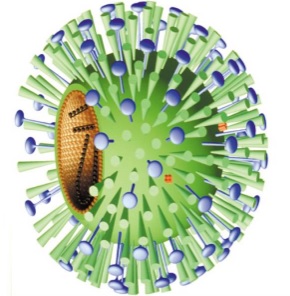
РСВ — РНК-овый вирус, классифицируемый как пневмовирус, имеет подгруппы А и В. Человеческий метапневмовирус (ЧМВ), сходный, но отдельный вирус, открыт недавно. РСВ распространен повсеместно, почти все дети инфицируются к 4 годам жизни. Вспышки заболевания происходят обычно зимой или ранней весной. Иммунитет у переболевших нестойкий, поэтому контагиозность доходит до 40 %. И все-таки наличие антител против РСВ снижает тяжесть болезни. Эпидемиологические особенности распространения ЧМВ сходны с РСВ, но выраженность вспышек существенно ниже. РСВ — наиболее частая причина заболеваний нижних отделов респираторного тракта у маленьких детей.
Симптомы и диагностика
Наиболее характерные симптомы — бронхиолит и пневмония. В типичных случаях заболевание начинается с лихорадки, респираторных симптомов, которые прогрессируют: через несколько дней присоединяются одышка, кашель, хрипы. У детей младше 6 месяцев первым симптомом может стать апноэ. У здоровых взрослых и старших детей заболевание обычно протекает бессимптомно или в виде бестемпературной простуды. Тяжелая болезнь развивается у пожилых, иммуноскомпрометированных лиц, страдающих сопутствующей легочной и сердечной патологией.
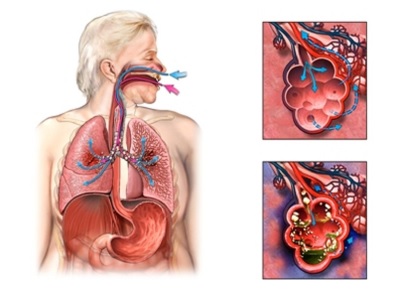
РСВ (возможно, и ЧМВ) следует заподозрить у маленьких детей с симптомами бронхиолита и пневмонии в сезон, характерный для РСВ. Поскольку антивирусное лечение в целом не рекомендуется, потребности в лабораторной диагностике нет. Последняя полезна для внутрибольничного контроля, что позволяет выделить группы детей, пораженных одним вирусом. Для детей имеются высокочувствительные тесты определения антигенов РСВ; в отношении взрослых они нечувствительны.
Лечение и профилактика
Лечение симптоматическое, включает ингаляции кислорода и гидратационную терапию по необходимости. Глюкокортикоиды и бронходилататоры обычно неэффективны. Антибиотики резервируются для пациентов с продолжающейся лихорадкой и подтвержденной при рентгенологическом исследовании пневмонией. Паливизумаб для лечения неэффективен. Риба- верин, обладающий антивирусной активностью, против РСВ неэффективен или малоэффективен, обладает токсичностью и не рекомендуется для длительного приема, за исключением иммуноскомпрометированных лиц.
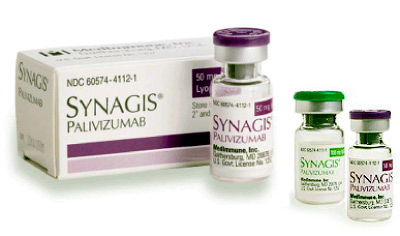
Пассивная профилактика моноклональными антителами к РСВ (паливизумаб) снижает частоту госпитализаций в группах подростков высокого риска. Экономически вакцинация оправдана для маленьких детей, которым может понадобиться госпитализация (то есть в возрасте менее 2 лет) с врожденными пороками сердца или хроническими заболеваниями легких, требовавшими медикаментозного лечения в последние 6 месяцев, недоношенные дети (менее 29 недель), которые встретили РСВ-сезон в возрасте менее 1 года, либо рожденные в период 29—32 недели гестации и встретившие РСВ-сезон в возрасте менее 6 месяцев). Доза составляет 15 мг/кг внутримышечно. Первая доза назначается только перед наступлением сезона обострений. Последующие дозы даются с интервалом 1 месяц в течение всего эпидемиологического сезона, обычно 5 доз.
Тяжелый острый респираторный синдром
Предикторами летальных исходов являются возраст старше 60 лет, тяжелая сопутствующая патология, повышение уровня ЛДГ и повышение абсолютного числа нейтрофилов. Лечение ТОРС симптоматическое, при необходимости — механическая вентиляция легких. Озельтамивир, рибавирин и глюкокортикоиды могут быть использованы, но данные об их эффективности отсутствуют.
Больные с подозрением на ТОРС должны быть госпитализированы в бокс с отрицательным внутрибоксовым давлением. Должны быть выполнены все мероприятия по предотвращению передачи инфекции респираторным и контактным путем. Персонал должен носить маски N-95, защитные очки, перчатки, халаты.
Люди, которые контактировали с пациентами с САРС (например, члены семьи, стюардессы, медицинский персонал), должны быть предупреждены о симптомах болезни. При отсутствии симптомов они могут работать, посещать школу и т.д. При появлении лихорадки или респираторных симптомов они должны ограничить свою активность и находиться под медицинским наблюдением. Если симптомы не прогрессируют в сторону ТОРС в течение 72 часов, они могут считаться толерантными.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания










Комментарии