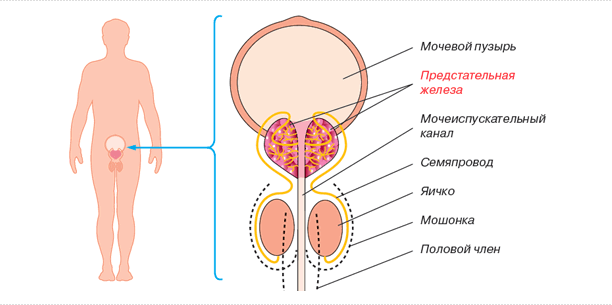
Ультразвуковая диагностика простаты
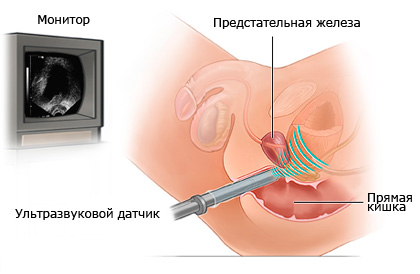
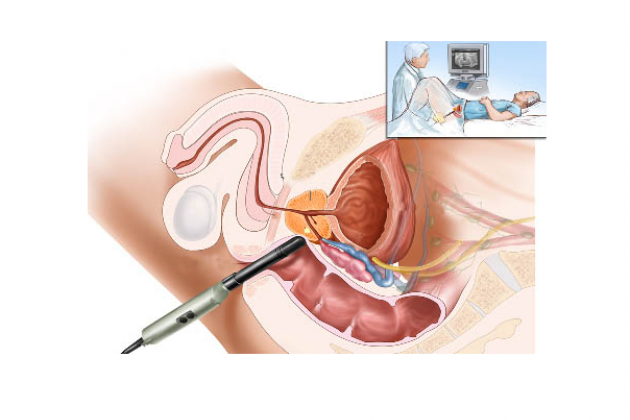
Ультрасонография простаты в последние годы приобрела огромное значение, положительно изменив и упростив выявляемость рака простаты. Трансректальная сонография простаты на сегодня является наиболее быстрым информативным методом исследования, который используют урологи в своей клинической практике, решая многие проблемы, связанные с заболеваниями предстательной железы, в том числе и «симптомов нижнего мочевого тракта». Получение информации, как правило, не сопровождается серьезными неудобствами для пациента.
Несмотря на способность трансректальной ультрасонографии распознавания очагов возможного ракового поражения предстательной железы, получаемая информация нередко оказывается недостаточной для оценки экстракапсулярного распространения опухоли. Известно, что особенности кровообращения, выраженность сосудистой плотности, наличие коллатералей определяют интенсивность роста злокачественной опухоли. Исключение не составляет и рак простаты. Уловить и подробно расшифровать подобные изменения с помощью трансректального УЗИ невозможно.
В 1842 г. австрийский физик X.Допплер сделал открытие, названное впоследствии эффектом изменения частоты ультразвукового сигнала в зависимости от направления движения исследуемого объекта. В медицине эффект Допплера ассоциирован со степенью интенсивности кровоснабжения того или иного органа в зависимости от возникшего патологического процесса. Для оценки роста раковой опухоли предстательной железы данный феномен имеет оценочное значение. Допплерографическую оценку степени насыщения или редукции сосудистого русла можно получить как непосредственно, так и в условиях регулируемого кровотока, называемого не иначе как применение провокационных тестов. Цветной Допплер, конструктивно совмещенный с мульти- или биплановыми трансректальными датчиками, позволяет визуализировать ангиографию, что открывает большие возможности в достоверности воссоздания ангиоархитектоники органа. Визуализация последнего с одновременной компьютерной графикой позволяют реконструировать трехмерное ультразвуковое изображение исследуемого органа.
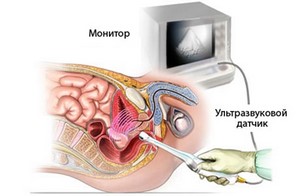
Такая комбинация дает возможность с известной степенью точности измерить объем и вычислить неправильности формы пораженной предстательной железы, измерить в нескольких проекциях размер ракового очага и облегчить прецизионную биопсию или криоаблацию простаты под контролем 3Д-ультразвука.
Абсолютное большинство специалистов отдают предпочтение трансректальному ультразвуковому сканированию, которое действительно дает наиболее полную информацию о наличии тех или иных отклонений в паренхиме предстательной железы. Простота получения информации объясняется возможностью подвести датчики в почти полное соприкосновение с железой, и только слизистая прямой кишки, будучи нежной структурой, служит легким барьером, не способным исказить получаемую информацию. Внедрение в практику ТрУЗИ вначале окрылило специалистов, полагавших, что данный метод позволит избежать многих диагностических затруднении.
К ним относятся:
-
наличие эхонегативного узла в паренхиме, особенно ближе к региону простатической капсулы;
-
диффузные зоны изменений без четких границ и очертании;
-
серповидные протяженные эхонегативные тени, охватывающие периферическую зону предстательной железы;
-
отсутствие симметричных контуров железы;
-
участки смешанной эхогенности, асимметрия железы без очерченного фокуса измененной эхогенности;
-
полная утрата структурной и зональной дифференцировки;
-
изменения нормальной дифференцировки по зонам.
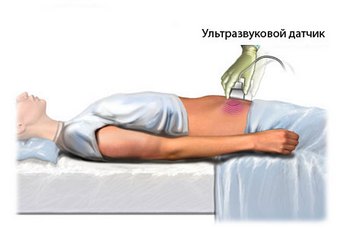
Критериями для внекапсулярного роста являются неравномерность, выпячивания и разрыв непрерывности капсулы, имеющиеся подозрения на инвазию семенных пузырьков при наличии гипер- и гипоэхогенных участков ближе к основанию простаты. К сожалению, специалист, который дает заключение по результатам ТрУЗИ о стадии рака простаты, отнюдь не упрощает для уролога интерпретацию получаемых сведений. Публикуемые результаты ТрУЗИ указывают на экстракапсулярный рост с точностью 58-86%, чувствительностью 50-90% и специфичностью — 46-91%. Диагностика прорастания семенных пузырьков имеет точность 78%, специфичность 78% и чувствительность 22-60%.
Общее положительное предсказательное значение ТрУЗИ при диагностике рака простаты невелико — от 18 до 52%. Данное обстоятельство не позволяет рекомендовать ТрУЗИ в качестве скрининга рака этого органа.
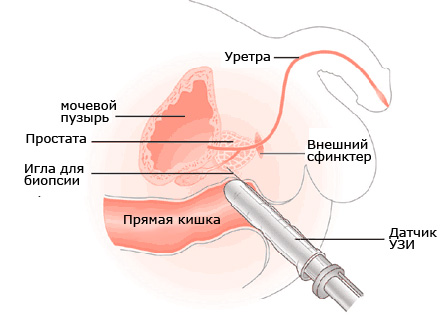
Учитывая это, многие авторы находят данное исследование оправданным лишь для контроля проведения биопсии, что является современным стандартом в установлении первичного диагноза рака простаты.
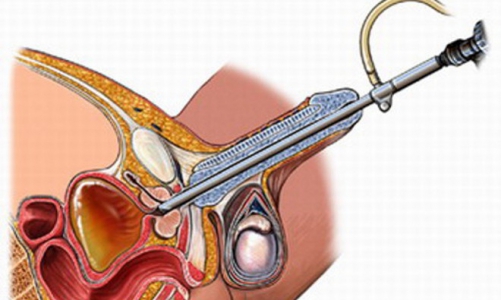
Ультразвуковое наведение позволяет точно провести биопсийную иглу в определенную область простаты за исключением случаев, когда патологический очаг хорошо пальпируется, но не определяется при сонографии.
В данной ситуации биопсия 6 точек — лучший метод выявления рака простаты, несмотря на нормальные показатели ТрУЗИ. Считается, что эта методика увеличивает выявляемость рака простаты на 20% при неизмененной ультразвуковой структуре периферической зоны предстательной железы и повышенном уровне ПСА.
Однако многие исследователи, изучавшие результаты биопсии, указывают на неточности и ошибки этой методики. К тому же рак простаты мультифокальное и гистологически гетерогенное заболевание, поэтому биопсия не может гарантировать точность локализации и гистологической градации всех очагов болезни.
Оптимизация результатов обычного трансректального исследования в режиме серой шкалы привела к получению ультразвуковых изображений, обработанных компьютером. Данный подход направлен на стандартизацию оценки изображений и улучшение предсказательного значения ТрУЗИ. Компьютер оценивает информацию, недоступную человеческому глазу, и использует алгоритм процессинга изображения в режиме серой шкалы с цветовым кодированием участков, подозрительных на наличие злокачественного процесса. Использование подобных систем автоматического обнаружения рака позволяет увеличить эффективность ТрУЗИ при сравнении с результатами биопсии. При этом точность и чувствительность методики достигают 75%, а специфичность 78%.
Для улучшения диагностики рака простаты с помощью ультрасонографии были созданы и так называемые искусственные невральные сети.
Недавние работы продемонстрировали высокую чувствительность и специфичность данной методики. ANN позволяет повысить положительную предсказательную значимость ТрУЗИ до 82%, а негативную — до 97 %. Неожиданным результатом стало то, что в 97% случаев ANN позволяет диагностировать рак при изоэхогенных признаках опухоли.
3D-ультрасонография
Использование ЗD-методик формирования ультразвукового изображения обладает большими возможностями в изучении объема патологического очага и, собственно, простаты, что потенциально может улучшить результаты биопсии, а также определения стадии рака. Большинство авторов считают, что ЗD-ТрУЗИ имеет лишь дополнительное значение в диагнозе рака простаты и должно сочетаться с допплеровским исследованием и контрастным усилением.
Следующим шагом в усовершенствовании диагностики рака явилось активное использование допплеровских изображений. Рак простаты, как и другие опухолевые процессы, является гиперваскулярным новообразованием, поэтому сравнительный анализ кровоснабжения участков простаты и структуры их сосудов вполне оправдан.
Исследования начала 80-х годов продемонстрировали, что около 85% рака простаты имеет повышенное кровоснабжение, однако более поздние работы свидетельствуют, что только 50% опухолей проявляются асимметричным или аномальным кровотоком. Это связано с тем, что опухоли малого размера существенно не изменяют сосудистую архитектонику железы.
Вместе с тем было обнаружено, что опухолевые модели демонструют определенные параллели между васкуляризацией и размером опухоли. Так, очаги размером менее 2 мм, как правило, аваскулярны, а неизмененная васкуляризация имеет место при очагах объемом до 1 куб. см. Дальнейшее увеличение опухоли приводит к появлению участков некроза, что проявляется неоднородной картиной кровоснабжения. Учитывая, что рак простаты может сопровождаться неоваскуляризацией, считается, что допплеровские методики выявляют небольшие очаги рака более эффективно, чем обычное ТрУЗИ.
Другой ультразвуковой технологией, используемой при детекции рака простаты, является ТрУ3И-сонография. Результаты in vitro в сравнении с сонографией в режиме серой шкалы демонстрируют более высокую чувствительность и точность в выявлении и локализации очагов рака простаты.
Очень важно, что с помощью допплеровских методик стала возможна более точная биопсия простаты. Данный подход позволяет улучшить на 10% эффективность биопсии.
Существует лишь небольшое количество пациентов, у которых ультрасонография неэффективна при биопсии. Это ситуации, когда очаги рака пальпируются при пальцевом ректальном исследовании, но не видны при ультразвуковом сканировании. В большинстве случаев ультрасонография позволяет достаточно точно провести биопсийную иглу в исследуемую область простаты.
Контрастное усиление изображения
Основные ограничения цветной и энергетической ультрасонографии определяются недостаточной визуализацией мелких сосудов или сосудов с низким уровнем кровотока. Этот недостаток в настоящее время с успехом компенсируется использованием ультразвуковых контрастных агентов. При этом используются фактически все варианты формирования ультразвуковых изображений:
-
обычное изображение в режиме серой шкалы;
-
гармоническое изображение в режиме серой ш кал ы;
-
допплеровские изображения;
-
гармонические изображения в режиме энергетического Допплера;
-
фазово-инверсионное изображение;
-
3D-энергетическое или цветное допплеровское сканирование.
Начальные исследования, использовавшие контрастирование при цветном допплеровском сканировании, четко продемонстрировали усиление кровотока в очагах рака. При этом не было зафиксировано каких-либо побочных эффектов.
В настоящее время используются комбинированные технологии, наиболее популярной из которых является ЦДК+ЭД исследование инвазивно, так как:
-
необходим внутривенный катетер для введения контраста в кровяное русло;
-
для исследования необходим сканере цветным или энергетическим Допплером;
-
увеличение времени для исследования и интерпретации полученных данных. Временной показатель зависит от опыта врача.
Все обнаруживаемые изменения в равной степени требуют биопсийного подтверждения их связи с наличием рака. Они важны, поскольку обязывают включить дополнительный диагностический резерв.
Однако, чаще всего это исследование проводят для выяснения состояния простатической капсулы - ее прерывистости, поисков очагов истончения или утолщения, а также обнаружения участков выбухания. Относительно роли обычного ТрУЗИ в определении скрининговой программы и, главное стадии, этот метод считается недостаточно чувствительным.
Ряд специалистов для выявляемости рака простаты усложняют методику ультразвукового исследования путем введения ангиографического компонента. Действительно, целый ряд получаемых изображений, выразительных и убедительных, основываются на известном принципе – чем обильнее васкуляризация, тем ярче выявляются границы опухоли. Однако этот метод, как отмечают и сами авторы, не способен установить стадию опухоли, что является определяющим во всей диагностической проблеме.
В специальных изданиях практически отсутствуют данные о диагностической значимости надлонного сканирования при раке простаты. Это досадное упущение, вероятно, объясняется недостаточным желанием получить максимальную информацию при минимальных издержках у пациентов с распространенным раком простаты. Достаточно убедительные сведения выявляются у пациентов с опухолями в стадии Т3 и Т4.
Наличие жидкости в заполненном мочевом пузыре позволяет получить четкое визуальное представление о следующих параметрах:
-
размерах увеличения предстательной железы;
-
деформации шейки мочевого пузыря;
-
объеме выступающей опухоли в просвет мочевого пузыря.
Так, у отдельных пациентов вся предстательная железа оказывается эхонегативной, имеет овальную, яйцевидную форму. Самым необычным феноменом является сохранение данным опухолевым образованием ложных очертаний и, более того, просматриваемостью хирургической капсулы.
В других наблюдениях опухолевое замещение паренхимы может также быть тотальным, но с выступающими фрагментами за пределы очертаний хирургической капсулы.
Хорошо видны выступающие внутрь просвета мочевого пузыря бугристые, неравномерные образования. О признаках экстрапростатического прорастания свидетельствует и сдавление одного или обоих мочеточников. Их тазовые отделы деформированы и расширены.
Несколько необычно визуализируются расширенные семенные пузырьки. Хотя само их прорастание выявить надлонным ультразвуковым сканированием сложно или вообще невозможно, расширение ампулярных частей определяется с достаточной убедительностью. Причиной дилатации служит сдавление внутри простатических отделов опухолевыми образованиями переходной, либо центральной зоны, относящихся, как известно, к переднему раку предстательной железы. Иногда надлонное сканирование помогает распознать и такое редкое заболевание, как рак семенного пузырька.
У отдельных пациентов при умелом проведении ультразвукового сканирования удается определить пузырные внутрипростатические узлы и даже очертания хирургической капсулы. Следовательно, надлонное ультразвуковое сканирование позволяет с минимальными усилиями и затратами получить ценную информацию о распространенности местно-прогрессирующего рака предстательной железы.
Данный метод исследования относится к категории визуальных, позволяющих получить непосредственное изображение предстательной железы, вместе с окружающими ее органами и тканями. По сравнению с рентгенологическими методами МРТ использует энергию противоположного края электромагнитного спектра и не имеет опасных побочных осложнений.
При этом стала реальной трехмерная объемная реконструкция органов, что весьма актуально для выявления контуров и деформации предстательной железы. Главной отличительной характеристикой МРТ следует признать способность получения специфического тканевого сигнала, основанного на показателях времени релаксации.
Помимо важности получения характеристик опухоли, МРТ дает возможность рассмотреть некоторые анатомические детали таза, необходимые при проведении радикальной простатэктомии. Выяснено, что длина наружного уретрального сфинктера в среднем составляет 2,1 см. Поэтому для достижения раннего и отдаленного удержания необходимо максимальное сохранение наружного сфинктера, что достигается благодаря селективному пересечению plexus Santorini.
Важнейшим условием адекватного изображения простаты и зональной анатомии ее является, наряду с применением эндоректальных катушек, стандартизация условий исследования. Приступая к получению послойного изображения в коронарной и сагиттальной плоскостях, прежде всего необходимо получить поперечный срез, начиная послойно изучать участки ниже apex и подниматься кверху к семенным пузырькам.
Следует считаться по возможности с осевым планированием слоев, что должно корригироваться изменением угла исследования. Второй плоскостью является получение коронарного изображения, поскольку как краниокаудальное, так и распространение per continuitatum доступно установить. Изображение зональной анатомии простаты возможно за счет получения быстрых тестов с продолжительностью исследования 8 мин для рассмотрения в двух плоскостях.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии