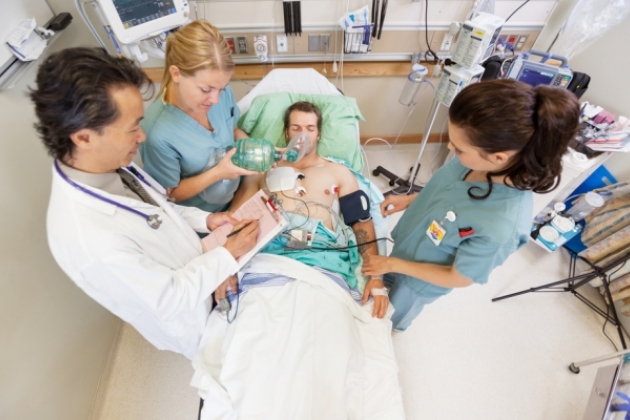
Шок: виды шока, помощь при шоке, последствия шока, фото
Шок — это состояние, при котором наблюдается гипоперфузии органов с последующей клеточной дисфункцией и гибелью. Механизмами развития шока могут быть уменьшение объема циркулирующей крови, снижение минутного выброса сердца и вазодилатация, иногда с шунтированием крови в обход капилляров. При этом происходит нарушение сознания, тахикардия, гипотензия и олигурия. Диагноз устанавливается по клиническим данным и результатам измерения артериального давления (АД). Лечение предполагает внутривенную (в/в) инфузию растворов, устранение причин шока и иногда применение вазопрессоров.

Патофизиология
Основные повреждения при шоке происходят в результате гипоперфузии тканей жизненно важных органов. Как только кровоснабжение уменьшается настолько, что содержание О2 недостаточно для аэробного метаболизма, клетки переключаются на анаэробный метаболизм с увеличением образования СО и накоплением молочной кислоты. Функции клеток нарушаются, и при продолжающемся шоке происходят необратимые изменения и гибель клеток.
При шоке в области гипоперфузии активируются процессы воспаления и свертывания крови. При гипоксии эндотельные клетки сосудов активируют лейкоциты, связанные с эндотелием, которые способны напрямую выделять повреждающие субстанции (активные частицы О2, протеолитические ферменты) и медиаторы воспаления (т. е. цитокины, лейкотриены, фактор некроза опухолей [ФНО]). Некоторые из этих медиаторов вступают во взаимодействие с поверхностными рецепторами клетки и активируют ядерный фактор каппа В (NFkB), что приводит к дополнительному образованию цитокинов и окисида азота (NО) — мощного вазодилататора. При септическом шоке наблюдается наиболее сильный воспалительный ответ, по сравнению с другими типами шока, что связывают с действием бактериальных токсинов, в особенности эндотоксинов.
Расширение емкостных сосудов ведет к депонированию в них крови и гипотензии из-за относительной гиповолемии (т. е. несоответствия объема циркулирующей крови и сосудистого русла). Локальная вазодилатация может привести к шунтированию крови мимо капилляров, вызывая локальную гипоперфузию тканей несмотря на нормальный сердечный выброс и АД. В дополнение к этому, избыток NО превращается в пероксинитрит, свободный радикал, который повреждает митохондрии и уменьшает синтез АТФ.
При шоке в микрососудистом русле появляются механические препятствия, которые ограничивают доставку субстратов. Лейкоциты и тромбоциты связываются с эндотелием и активируют свертывающую систему крови, в результате чего на поверхности эндотелия возникают отложения фибрина.
Многочисленные медиаторы на фоне дисфункции эндотелиальных клеток заметно увеличивают микрососудистую проницаемость, способствуя проникновению в интерстициальное пространство жидкости и белков плазмы. Повышенная проницаемость сосудов желудочно-кишечного тракта может вызвать транслокацию кишечных бактерий в сосудистое русло и, возможно, привести к сепсису или метастатическим очагам инфекции.
Апоптоз нейтрофилов может быть подавлен, что способствует увеличению высвобождения медиаторов воспаления. В других клетках усиленный апоптоз приводит к их гибели.
На ранней стадии шока не всегда выявляется гипотензия, (однако она всегда бывает при необратимом шоке). Степень и последствия гипотензии варьируются в зависимости от компенсаторных возможностей организма и сопутствующих заболеваний. Так, умеренная степень гипотензии хорошо переносится молодыми, относительно здоровыми людьми и может приводить к тяжелой дисфункции мозга, сердца и почек у пациентов с выраженным атеросклерозом.
Компенсаторные механизмы
Если доставка О (DO ) начинает уменьшаться, ткани компенсируют ее путем экстрагирования большего количества поступающего О (практический максимум насыщения смешанно-венозной крови О составляет 30 %). В дополнение к этому, гипотензия инициирует адренергическую реакцию, сопровождаемую вазоконстрикцией и тахикардией. Вначале сужение сосудов происходит селективно, поддерживая кровоток сердца и мозга. Циркулирующие р-адренергические амины(адреналин, норадреналин) также усиливают сокращения сердца и способствуют выделению глюкокортикоидов из надпочечников, ренина из почек и глюкозы из печени. Повышенное содержание глюкозы может вызвать гибель митохондрии, поддерживая образование молочной кислоты.
Реперфузия
Реперфузия ишемизированных клеток может приводить к их дальнейшему повреждению. Как только метаболические субстраты снова начинают поступать в клетки, возрастает активность нейтрофилов, усиливается образование супероксидных и гидроксильных радикалов. После восстановления тока крови медиаторы воспаления могут попадать в другие органы.
Синдром полиорганной недостаточности (ПОН)
Комбинация прямых и связанных с реперфузией повреждений может быть причиной ПОН — нарастающей дисфункции 2 и более органов, ведущей к развитию жизнеугрожающего состояния. ПОН может развиться при любом типе шока, но наиболее часто при септическом шоке. ПОН также может развиваться более чем у 10 % пациентов с тяжелой травмой и является основной причиной смерти у тех, кто не погиб в первые 24 ч.
Может нарушаться функция любой системы организма, однако наиболее часто это происходит с легкими, в которых повышенная проницаемость мембран ведет к заполнению альвеол жидкостью. Нарастающая гипоксия может быть резистентна к применению О2. Такое состояние называется острым повреждение легких или, в тяжелых случаях, острым респираторным дистресс-синдромом.
Поражение почек происходит при критическом снижении перфузии почек, ведущей к развитию некроза канальцев почки и почечной недостаточности, проявляющейся олигурией и нарастанием уровня креатинина плазмы.
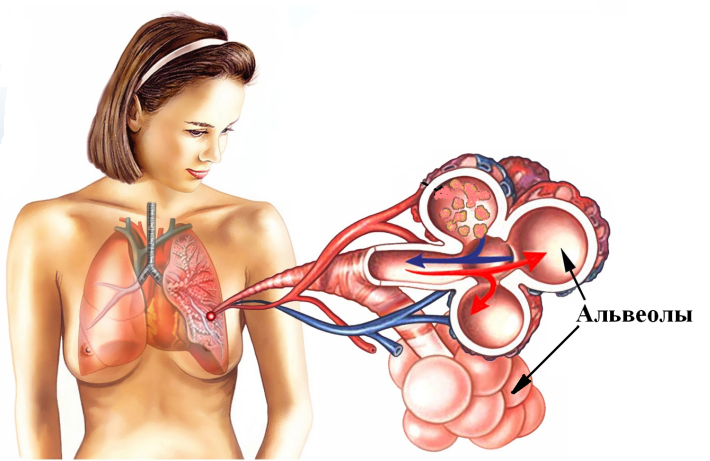
Снижение коронарной перфузии в сочетании с медиаторами воспаления (включая ФНО и ИЛ-1) вызывают снижение сократительной способности миокарда. Уменьшается сердечный выброс, снижается кровообращение миокарда, затем снижается системная перфузия. Возникает порочный круг, часто приводящий к смерти.
Может развиться кишечная непроходимость. Гипоперфузия печени может привести к фокальному или обширному гепатоцеллюлярному некрозу, повышению уровня трансаминаз и снижению синтеза факторов свертывания.
Этиология и классификация
Есть несколько механизмов гипоперфузии органов и шока. Шок может развиться в результате снижения объема циркулирующей крови (гиповолемический шок), вазодилатации, первичного снижения сердечного выброса (кардиогенный и обструктивный шок) или их комбинации.
-
Гиповолемический шок.
Гиповолемический шок вызван критическим уменьшением внутрисосудистого объема. Уменьшение венозного возврата (преднагрузки) приводит к уменьшению наполнения желудочков и снижению ударного объема сердца. Несмотря на компенсаторное увеличение частоты сердечных сокращений, минутный сердечный выброс снижается.
Наиболее частой причиной является кровотечение (геморрагический шок), что типично для травмы, хирургических вмешательств, язвы желудка (или двенадцатиперстной кишки), варикозного расширения вен пищевода, аневризмы аорты. Кровотечение может быть наружным (кровавая рвота или мелена) или внутренним (прерванная внематочная беременность).
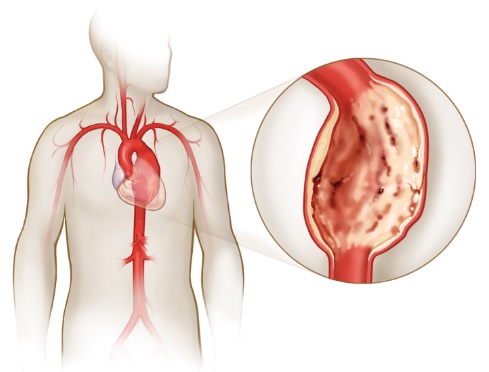
Гиповолемический шок может сопровождаться потерями не только крови, но и других биологических жидкостей.
Гиповолемический шок может произойти из-за неадекватного потребления жидкости (с наличием или без увеличения потери жидкости). Снижение потребления воды может происходить в результате ее отсутствия, при нарушении механизма появления жажды или ограниченной физической активности при неврологических нарушениях.
-
Шок в результате перераспределения крови.
Этот вид шока является результатом несоответствия объема циркулирующей крови и объема сосудистого русла, вызванного артериальной или венозной вазодилатацией, объем циркулирующей крови при этом остается нормальным. В некоторых случаях сердечный выброс (и DO) достаточно высокий, но увеличение потока крови через артериовенозные шунты вызывает клеточную гипоперфузию (проявляется уменьшением потребления О2). В других ситуациях кровь депонируется в венозном русле и сердечный выброс падает.

Шок в результате перераспределения крови может развиться при:
-
анафилаксии (анафилактический шок);
-
бактериальной инфекции с выделением эндотоксина (септический шок);
-
тяжелом повреждении головного или спинного мозга (нейрогенный шок);
-
приеме некоторых препаратов или ядовитых веществ, таких как нитраты, опиоиды и адреноблокаторы.
Анафилактический и септический шоки зачастую также имеют гиповолемический компонент.
-
Кардиогенный и обструктивный шоки.
Кардиогенный шок — относительное или абсолютное снижение сердечного выброса в результате первичных кардиальных нарушений. Механические факторы, которые препятствуют процессам наполнения и опустошения сердца или крупных сосудов, вызывают обструктивный шок.
Симптомы и признаки
Часто наблюдаются спутанное сознание и сонливость. Конечности — бледные, холодные, липкие, часто цианотичные, особенно дистальные отделы. Время заполнения капилляров удлиняется, и за исключением случаев шока в результате перераспределения крови кожа становится серой и влажной. Может усиливаться потоотделение. Периферический пульс слабого наполнения, быстрый, часто определяется только на бедренной и сонной артериях. Могут быть тахипноэ и гипервентиляция. АД имеет тенденцию к снижению (систолическое < 90 мм рт. ст.) или не определяется. Прямые измерения с помощью катетеризации артерии зачастую дают более высокие и более точные значения. Диурез снижен.

При шоке в результате перераспределения крови наблюдаются подобные симптомы, однако кожа может оказаться теплой и розового оттенка. Пульс, скорее, хорошего наполнения, чем слабый. При септическом шоке часто наблюдается лихорадка, которой обычно предшествует озноб. У некоторых пациентов при анафилактическом шоке может быть крапивница или выслушиваться свистящие хрипы в легких.
Многочисленные другие симптомы (например, боль в грудной клетке, одышка, боль в животе) могут быть проявлением основного заболевания или вторичных поражений органов.
Диагноз
Диагноз устанавливается на основании клинических данных с учетом признаков гипоперфузии тканей (притупление болевой чувствительности, олигурия, акроцианоз) и активации компенсаторных механизмов (тахикардия, тахипноэ, повышенное потоотделение). Специфические критерии включают притупление болевой чувствительности, частоту сердечных сокращений больше 100, частоту дыхания больше 22, гипотензию (систолическое АД меньше 90 мм рт. ст.) или снижение на 30 мм рт. ст. от обычного уровня АД и диурез меньше 0,5 мл/кг/ч. При лабораторном исследовании выявляется повышенная концентрация лактата (меньше 3 ммол/л), дефицит оснований меньше -5 мэкв/л и РаС02 меньше 32 мм рт. ст. Однако ни один из результатов лабораторного исследования не является диагностическим и должен рассматриваться в контексте клинических, в том числе физикальных данных.

Диагностика причины
Выявление причины, вызвавшей шок, более важно, чем определение типа шока. Часто причина бывает очевидной или может быть быстро выявлена исходя из истории заболевания и объективного обследования.
Боль в грудной клетке (с или без одышки) указывает на наличие инфаркта миокарда (ИМ), расслоение аорты или ТЭЛА. Систолический шум может быть признаком разрыва межжелудочковой перегородки или недостаточности митрального клапана вследствие острого ИМ. Диастолический шум может указывать на аортальную регургитацию из-за расслоения аорты. При тампонаде сердца наблюдаются вздутие яремных вен, приглушение тонов сердца и парадоксальный пульс. Эмболия легочной артерии — тяжелое осложнение, способное привести к шоку. Обследования включают:
-
ЭКГ;
-
рентген органов грудной клетки;
-
определение газов артериальной крови;
-
спиральную КТ и/или эхокардиографию.
Боль в животе или пояснице может указывать на панкреатит, разрыв аневризмы брюшной аорты, перитонит, а у женщин детородного возраста — на прерванную внематочую беременность. Пульсирующее образование по средней линии живота свидетельствует о высокой вероятности расслаивающейся аневризмы брюшного отдела аорты. Болезненное образование, связанное с придатками, может указывать на внематочную беременность. Обследование обычно включает КТ брюшной полости (если пациент нестабильный, может помочь ультразвуковое исследование у постели больного), общий анализ крови (OAK), определение амилазы и липазы, и для женщин детородного возраста — тест мочи на беременность.
Лихорадка, озноб и признаки инфекционного процесса указывают на септический шок, особенно у пациентов с иммунодефицитом. Изолированное повышение температуры тела, с учетом анамнеза и клинических данных, может указывать на тепловой удар. В обследование входят рентген грудной клетки, общий анализ мочи, OAK и культуры крови, мочи и других биологических жидкостей организма.
У небольшой части пациентов причины скрыты и не проявляются. В отсутствии явных симптомов, указывающих на причину шока, необходимо провести ЭКГ, рентгенографическое исследование грудной клетки и исследование газов артериальной крови. Если при обследовании причина не была обнаружена, наиболее вероятной может быть передозировка лекарств, скрытая инфекция (включая токсический шок) и обструктивный шок.
Дополнительные обследования
Если до этого не были выполнены кардиограмма, рентгенографическое исследование грудной клетки, OAK, не определен уровень электролитов, азота мочевины крови, креатинина, общего белка, протромбинового времени, печеночных тестов, продуктов деградации фибриногена и фибрина, то их нужно провести для того, чтобы уточнить состояние пациента и определить дальнейшую тактику. Если трудно определить волемический статус больного клинически, то полезными и информативными будут определение центрального венозного давления (ЦВД) или давления заклинивания легочной артерии (ДЗЛА) могут быть полезными и информативными. ЦВД меньше 5 мм рт. ст. (меньше 7 см Н О) или ДЗЛА меньше 8 мм рт. ст. могут указывать на гиповолемию, хотя ЦВД может быть высоким у пациентов с гиповолемией, если имеется легочная гипертензия.
Прогноз и лечение
Без лечения шок обычно заканчивается летально. Даже при лечении летальность кардиогенного шока при ИМ и септического шока остается высокой (от 60 до 65 %). Прогноз зависит от причин, предшествующих заболеваниям или отягощающих их времени между началом шока и моментом диагностики, быстроты и адекватности терапии.
Первая помощь заключается в согревании больного. Необходимо контролировать кровопотерю, обеспечить проходимость дыхательных путей и вентиляцию. Голову больного необходимо повернуть на бок, чтобы предотвратить аспирацию в случае рвоты.
Лечение начинают одновременно с оценкой состояния. С помощью лицевой маски больному обеспечивается дополнительная подача кислорода. При тяжелом шоке или, если оксигенация неадекватна, необходимо проводить эндотрахеальную интубацию и механическую вентиляцию легких. Катетеризируются две периферические вены (катетерами 16 и 18 размера). Если невозможно обеспечить периферический венозный доступ, то прибегают к катетеризации центральной вены или у детей используют внутрикостный доступ.
Как правило, в течение 15 мин вводится 1 литр (или 20 мл/кг у детей) 0,9 % солевого раствора. При больших кровопотерях обычно используется раствор Рингера лактат. Инфузия проводится до тех пор, пока клинические параметры не вернутся к норме. Меньшие объемы (250-500 мл) используются у пациентов с признаками повышенного давления в малом круге кровообращения (например, переполнение вен шеи) или острого ИМ. По-видимому, инфузионную нагрузку не нужно проводить у пациентов с признаками отека легких. Дальнейшая инфузионная терапия поводится исходя из состояния пациента, может потребоваться контроль ЦВД и ДЗЛА.
При наличии шока пациенты должны быть госпитализированы в отделение реанимации и интенсивной терапии. Объем мониторинга включает:
-
ЭКГ;
-
систолическое, диастолическое и среднее АД, предпочтительно измерение АД инвазивным методом;
-
частоту и глубину дыхания;
-
пульсоксиметрию;
-
диурез;
-
температуру тела и клинические данные, включая уровень сознания (например, шкала ком Глазго);
-
наполнение пульса;
-
температуру и цвет кожи.
Измерения ЦВД, ДЗЛА и сердечного выброса могут быть полезны в диагностике и стартовой терапии пациентов с шоком неясной или смешанной этиологии или с тяжелым шоком, особенно сопровождающимся олигурией или отеком легких. Эхокардиография (трансторакальная или транспищеводная) является менее инвазивной методикой, чем катетеризация легочной артерии. Необходимо регулярно исследовать газы артериальной крови, концентрацию гематокрита, электролитов, сывороточного креатинина и молочной кислоты. Измерение СО сублингвально при наличии такой возможности позволит неинвазивно оценить органную перфузию.
Поскольку гипоперфузия тканей делает внутримышечное введение лекарств ненадежным, все парентеральные медикаменты вводятся внутривенно. Обычно избегают введения опиоидов, так как они могут вызвать вазодилатацию, однако сильную боль можно купировать морфином 1-4 мг внутривенно в течение 2 мин и при необходимости можно повторить введение через 10—15 мин. Несмотря на то, что церебральная гипоперфузия может вызвать возбуждение, седативные средства или транквилизаторы обычно не применяются.
После начальной инфузионной терапии проводится лечение, направленное на устранение причин шока. Дополнительная поддерживающая терапия зависит от типа шока.
Основным методом лечения геморрагического шока является остановка кровотечения. Интенсивная инфузионная терапия должна сопровождать, а не предшествовать остановке кровотечения хирургическими методами. При геморрагическом шоке, проявления которого не удается корригировать 2 л (или 40 мл/кг для детей) кристаллоидов, требуется переливание крови. Отсутствие гемодинамического ответа на инфузионную терапию обычно указывает на недостаточный объем инфузии или на нераспознанное продолжающееся кровотечение. Вазопрессоры в лечении геморрагического шока не назначаются, если нет кардиогенного, обструктивного или перераспределительного шока.

При шоке, связанном с перераспределением крови при наличии глубокой гипотензии после первоначальной инфузионной терапии кристаллоидами, можно назначить инотропные или вазопрессорные препараты (например, допамин, норадреналин ). Пациенты с септическим шоком должны получать антибиотики широкого спектра действия. Пациентам с анафилактическим шоком, с низким эффектом инфузионной нагрузки (особенно, если шок сопровождается бронхоконстрикцией) вводится внутривенно адреналин 0,05- 0,1 мг с последующей инфузией 5 мг адреналина в 500 мл 5 % раствора глюкозы со скоростью 10 мл/ч или 0,02 мкг/кг/мин.
При кардиогенном шоке структурные нарушения (например, дисфункция клапана, разрыв перегородки) восстанавливаются хирургическим путем. Тромбоз коронарых сосудов лечат консервативно (ангиопластика, стентирование), оперативно (шунтирование коронарных сосудов) и с помощью тромболизиса. Тахиаритмии (например, фибрилляция предсердий, желудочковая тахикардия) купируются кардиоверсией или с помощью медикаментозных препаратов. При брадикардии устанавливается водитель ритма (через кожу или через центральную вену). До установки водителя ритма можно ввести внутривенно атропин 0,5 мг до 4 раз с интервалом 5 мин. Изопротеренол (2 мг/500 мл 5 % глюкозы со скоростью 1-4 мкг/мин [0,25-1 мл/ мин]) может быть полезным в случае неэффективности атропина, однако не рекомендуется его применять у пациентов с коронарной ишемией.
Если ДЗЛА низкое или нормальное (15-18 мм рт. ст. является оптимальным), то объем инфузии при шоке после острого ИМ можно расширить. Если легочная артерия не катетеризирована, то осторожно, действие не оказывается, если артериальное давление поднимается слишком высоко. Действие зависит от дозы и лежащей в основе патофизиологии.
Хронотропное, аритмогенное и прямые сосудистые эффекты минимальны при малых дозах.
медленно проводится болюс объемом 250-500 мл 0,9 % солевого раствора с постоянной аускультацией легких для выявления перегрузки жидкостью. При шоке в результате ИМ правого желудочка благоприятное действие может оказывать инфузия небольших объемов жидкости, иногда целесообразно применение вазопрессивных препаратов.
При умеренной гипотензии (среднее артериальное давление (СрАД) 70-90 мм рт. ст.) рекомендуется применять добутамин, амринон (0,75 мг/кг внутривенно в течение 2-3 мин, после чего следует инфузия со скоростью от 5 до 10 мкг/кг/ мин) или милринона (50 мкг/кг внутривенно, с последующей инфузией 0,5 мкг/ кг/мин). Это позволяет улучшить сердечный выброс и снизить давление заполнения левого желудочка. При введении больших доз добутамина могут развиться тахикардия и аритмия, что заставляет снижать дозу. Сосудорасширяющие препараты (например, нитропруссид, нитроглицерин), увеличивающие объем венозного русла или снижающие системное сосудистое сопротивление, снижают нагрузку на поврежденный миокард и могут улучшать сердечный выброс у пациентов без тяжелой гипотензии. Комбинированная терапия (например, использование допамина или добутамина с нитропруссидом или нитроглицерином) может быть особенно эффективной, но требует постоянного мониторинга ЭКГ, контроля функции легких и системной гемодинамики.
При более тяжелой гипотензии (СрАД < 70 мм рт. ст.) могут применяться норадреналин или допамин для повышения систолического давления до 80-90 мм рт. ст. (но не более 110 мм рт. ст.). Внутриаортальная баллонная контрпульсация может оказаться очень эффективной для лечения шока у пациентов с острым ИМ и должна рассматриваться как средство подготовки к хирургическому вмешательству у пациентов с острым ИМ, осложненным разрывом межжелудочковой перегородки или острой тяжелой митральной регургитацией, особенно тем пациентам, которым требуется вазопрессорная поддержка более 30 мин.
При обструктивном шоке тампонада сердца требует немедленного проведения перикардиоцентеза. При напряженном пневмотораксе необходимо немедленно провести декомпрессию иглой во втором межреберном промежутке по среднеключичной линии. При массивной легочной эмболии с развитием шока применяется тромболизис или хирургическая эмболэктомия.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии