Реэндопротезирование. Артродез коленного сустава. Альтернативное лечение инфекционных осложнений
Обязательными составляющими одноэтапного реэндопротезирования являются тщательный дебридмент сустава с иссечением воспаленной оболочки, полным удалением костного цемента и некротизированной кости, установка нового эндопротеза с использованием цемента, содержащего антибиотик, длительное парентеральное применение антибиотиков в послеоперационном периоде.
Однако все же наиболее эффективным методом лечения инфекционного воспаления коленного сустава считается двухэтапное реэндопротезирование с массивной антибиотикотерапией в период между удалением и повторной имплантацией компонентов эндопротеза. Удаление имплантата, цемента, синовэктомия, резекция некротизированной костной ткани, местное и парентеральное применение антибиотиков перед установкой компонетов эндопротеза позволяют добиться хороших отдаленных результатов у 77-93% пациентов при 10-летних сроках наблюдения.
Подавляющее большинство хирургов считают оптимальным установку эндопротеза через 6 недель после его удаления, так как сформировавшиеся рубцы препятствуют проникновению антибиотиков в ткани сустава уже через 3-4 недели после первичного удаления его компонентов. В периоде между двумя операциями проводят курс массивной внутривенной антибиотикотерапии с учетом чувствительности интраоперационно определенных микроорганизмов. За неделю до повторной операции введение антибиотиков прекращают, выполняют пункцию сустава и микробиологическое исследование пунктата, проводят лабораторное обследование. При выявлении высоковирулентных микроорганизмов и полимикробных ассоциаций возникает необходимость в повторных санирующих операциях перед окончательной имплантацией эндопротеза.
Обеспечить максимальное насыщение околосуставных структур антибиотиками, добиться лучших функциональных результатов и облегчить имплантацию компонентов эндопротеза помогает установка цементного спейсера или временного протеза, пропитанного высокими дозами антибиотиков: гентамицина, ванкомицина, тобрамицина. В настоящее время в клинической практике применяется метилметакрилатный спейсерный блок с высоким содержанием антибиотиков или артикулирующие спейсеры. Последние обеспечивают раннюю нагрузку и движения в суставе и изготавливаются интраоперационно из ранее удаленных повторно простерилизованных металлических бедренных компонентов и отливаемых в специальных формах цементных большеберцовых компонентов. Примером временного протезирования сустава при двухстадийной схеме лечения является система Prostalac – это изготавливаемый интраоперационно с помощью отливочных форм эндопротез, состоящий из металлических бедренных полусфер и пластмассовых большеберцовых вкладышей, замурованных в цемент с высоким содержанием антибиотиков.
Противопоказания для установки эндопротеза при развитии инфекционного воспаления сустава следующие:
-
персистирующая инфекция;
-
общее тяжелое состояние пациента, не позволяющее производить повторные хирургические вмешательства;
-
несостоятельность разгибательного аппарата;
-
неудовлетворительное состояние мягких тканей в области колейного сустава.
В случае неудовлетворительных функциональных результатов реэндопротезирования и повторных воспалениях сустава возникает вопрос о необходимости артродезирования коленного сустава, у малоактивных пациентов возможно выполнение резекционной артропластики, а при тяжелом хроническом остеомиелите костей, формирующих коленный сустав, зачастую необходима ампутация конечности.
Резекционная артропластика
Резекционная артропластика подразумевает удаление имплантата без последующих попыток его установки. Кандидатами для данной операции являются пациенты, страдающие ревматоидным артритом с поражением многих суставов и ведущие малоактивный сидячий образ жизни, так как резекционная артропластика, сохраняющая подвижность в суставе, предоставляет им больший комфорт при пребывании в положении сидя, чем артродезирование.
Резекционная артропластика обычно позволяет достичь купирования инфекционного процесса, однако большинство пациентов в отдаленном периоде жалуются на боли в суставе при движении, его нестабильность, необходимость постоянно использовать внешние фиксаторы и дополнительную опору при ходьбе. Эти факторы ограничивают широкое клиническое применение данной операции.
Техника операции включает в себя:
-
удаление эндопротеза, цемента, некротизированной кости, воспаленной оболочки сустава, сглаживание острых концов костей;
-
временную фиксацию костей спицами или швами для поддержания их противопоставления и сохранения нормальной оси конечности; перед зашиванием раны рекомендуется накладывать множественные узловые рассасывающиеся швы между дистальным концом бедренной и проксимальным концом большеберцовой костей.
Очень важны продолжительная послеоперационная иммобилизация и ограничение осевой нагрузки до 6 мес., так как это позволяет сформироваться плотным рубцовым тканям в области сустава и избежать необходимости постоянного ношения внешних фиксаторов в отдаленном периоде.
Артродез
Артродез является высокоэффективным способом лечения инфекции при эндопротезировании коленного сустава, позволяя купировать воспаление и сформировать безболезненную, опорную конечность в большинстве наблюдений.
Показаниями к артродезу коленного сустава при неудовлетворительном результате эндопротезирования являются:
-
высокий уровень физических нагрузок;
-
поражение одного сустава;
-
молодой возраст;
-
нарушение функции разгибательного аппарата;
-
неудовлетворительное состояние околосуставных мягких тканей;
-
нарушения иммунитета;
-
наличие высоковирулентной микробиоты, требующей длительного применения токсичных антибиотиков.
К относительным противопоказаниям можно отнести:
-
поражение обоих коленных суставов;
-
тяжелое поражение ипсилате- рального тазобедренного или голеностопного сустава;
-
обширные дефекты суставных концов бедренной или большеберцовой кости, приводящие к значительному укорочению конечности;
-
ампутированную противоположную конечность.
Техника артродезирования коленного сустава
Операция артродеза коленного сустава включает в себя 4 основных этапа:
-
удаление имплантата и дебридмент сустава;
-
подготовка суставных концов бедренной и большеберцовой костей;
-
остеосинтез костей;
-
при необходимости – костную пластику.

Доступ к коленному суставу
Выделение бедренной и большеберцовой костей выполняют только в необходимых пределах для максимального сохранения их кровоснабжения. После удаления эндопротеза выполняют тщательный дебридмент сустава: удаляют костный цемент, некротизированную кость, воспаленные и рубцовые мягкие ткани. Важнейшим этапом операции является максимальное сопоставление дистального конца бедренной и проксимального конца большеберцовой кости. Для увеличения площади контакта после удаления анатомического эндопротеза зачастую необходимо выполнить резекцию нескольких миллиметров бедренной и большеберцовой костей, тогда как при обширных дефектах костей, особенно после удаления шарнирных эндопротезов, возникает необходимость внедрения проксимального конца большеберцовой кости в дистальный конец бедренной. Если площадь контактируемых поверхностей составляет менее 50%, то необходима костная пластика. Оптимальным является аутотрансплантат из подвздошного гребня, укладываемый по периферии в подготовленное ложе и перекрывающий линию сустава в зоне минимального костного контакта. В ряде случаев трансплантат вводят интрамедуллярно в обе кости. Диастаз между бедренной и большеберцовой костями рекомендуется заполнять измельченной губчатой костью. Оптимальным положением, в котором фиксируют кости, является сгибание в коленном суставе под углом 170-165°, однако при значительном укорочении конечности артродез выполняют в положении полного разгибания голени.
Фиксацию бедренной и большеберцовой костей осуществляют при помощи аппарата внешней фиксации, интрамедуллярного или накостного остеосинтеза.
Внеочаговый остеосинтез
В условиях инфекционного воспаления внеочаговый чрезкостный остеосинтез является оптимальным методом фиксации для достижения артродеза коленного сустава. Недостатки внеочагового остеосинтеза такие же, как и при использовании данного метода в лечении других переломов и повреждений опорно-двигательного аппарата. Чаще всего используют аппараты, состоящие из четырех колец: двух фиксирующих бедренную кость и двух – большеберцовую. Достаточную стабильность остеосинтеза обеспечивают и спицестержневые аппараты, состоящие из 2-3 колец и дополнительно проведенных чрескостных стержней. Возможно применение одно- и двухплоскостных стержневых аппаратов. Наружная фиксация сохраняется до достижения клинических и рентгенологических признаков сращения, которое обычно происходит в сроки от 3 до 6 мес.
Остеосинтез стержнями
Остеосинтез интрамедуллярными стержнями показан при артродезировании по поводу асептического расшатывания эндопротеза и при формировании ложного сустава после купирования инфекционного процесса. При наличии активного ифекционного воспаления он противопоказан, так как может способствовать распространению инфекции вдоль костномозговых каналов. Диаметр интрамедуллярного стержня определяется шириной костномозгового канала большеберцовой кости. После удаления эндопротеза, дебридмента сустава и соответствующей подготовки суставных концов бедренной и большеберцовой костей выполняют рассверливание костно-мозговых каналов и антеградное проведение стержня по проводнику через отверстие в области большого вертела бедренной кости. По выходу дистального конца гвоздя из бедренного канала тщательно репонируют концы бедренной и большеберцовой костей, при необходимости укладывают костный трансплантат, гвоздь пробивают до дистального метафиза большеберцовой кости. Для увеличения ротационной стабильности и исключения миграции стержня используют проксимальное и дистальное блокирование винтами. Артродез выполняют в положении полного разгибания голени. В последние годы все более широкое клиническое применение получают специально изготавливаемые для артродезирования интрамедуллярные стержни.
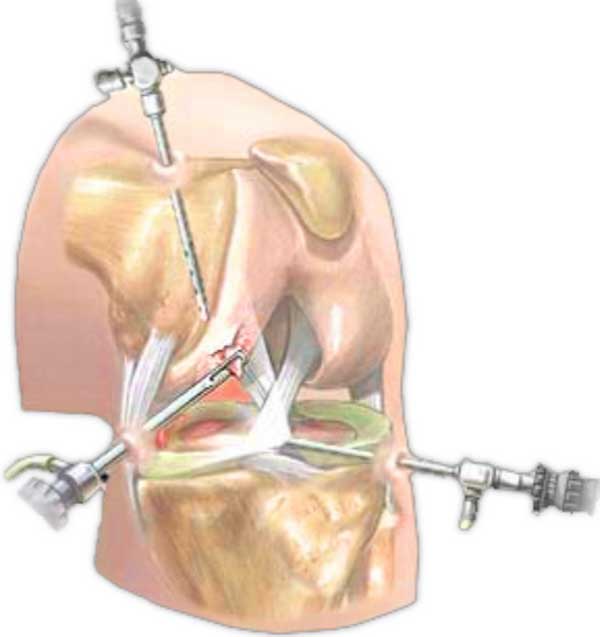
Остеосинтез пластинами
Остеосинтез пластинами противопоказан при наличии активного воспалительного процесса. Для остеосинтеза используют пластину с 12 отверстиями. Иногда возникает необходимость в использовании двух пластин, укладываемых по наружной и внутренней поверхностям костей.
После интрамедуллярного и накостного остеосинтеза необходима иммобилизация конечности в послеоперационном периоде, продолжительность которой зависит от достигнутого уровня стабильности.
Ампутация
При тяжелом течении воспалительного процесса и генерализации инфекции операция выполняется по жизненным показаниям. В других случаях показаниями к ампутации являются:
-
сохранение инфекционного воспаления сустава, несмотря на множественные санирующие операции;
-
распространенные дефекты суставных концов бедренной и большеберцовой костей;
-
выраженный некупируемый болевой синдром.
Уровень ампутации определяется необходимостью ликвидации воспалительного процесса и оптимизации функции конечности при последующем протезировании. Для купирования остеомиелита бедренной кости в ходе операции широко применяется мышечная пластика. По данным зарубежных авторов, частота ампутации нижней конечности составляет 5,7% на 1058 инфицированных эндопротезов коленного сустава. Возможно, применение раннего артродезирования коленного сустава вместо повторных многократных реэндопротезирований при еще сохранной костной структуре и удовлетворительном состоянии мягких тканей может привести к снижению столь значительного числа ампутаций при инфекционных осложнениях после тотальной артропластики коленного сустава.
При переломах со смещением отломков показано оперативное лечение либо скелетное вытяжение. В процессе неоперативного лечения систематически необходимо проводить клинический и рентгенологический контроль за состоянием конечности и положением отломков на скелетном вытяжении. Через 4-6 нед. скелетное вытяжение заменяют циркулярной гипсовой повязкой до верхней трети бедра на 2 мес., после рентгенологического контроля ее укорачивают до коленного сустава и оставляют еще на 1 мес. и после рентгенологического контроля решают вопрос о продолжении лечения. Вследствие замедленного сращения кости и длительной иммобилизации возникают функциональные нарушения в виде тугоподвижности суставов.
Внутренний остеосинтез переломов диафиза костей голени позволяет обеспечить раннюю мобилизацию больного и существенно уменьшить длительность стационарного лечения.
Интрамедуллярный остеосинтез проводят стержнями прямоугольного сечения по В.В. Ключевскому, стержнями с рассверливанием канала и без рассверливания, с проксимальным и дистальным блокированием.
Накостный остеосинтез проводят пластинами с ограниченным контактом, пластинами обеспечивающими угловую стабильность.
Имплантат выбирают, исходя из вида перелома и его локализации. Предпочтение отдают способам, позволяющим в кратчайшие сроки мобилизовать больного и вернуть его к труду, большое значение имеет социальная реабилитация и возможность ухода за собой.
Переломы типа 42-А1 могут быть синтезированы всеми названными выше методами, при интрамедуллярном остеосинтезе показано блокирование.
При переломах типа 42-А2 и 42-АЗ показано применение интрамедуллярного остеосинтеза. У пациентов с выраженным остеопорозом показано применение пластин с угловой стабильностью. При невозможности выполнения названных методик перелом можно стабилизировать либо сочетанием стягивающих шурупов и нейтрализующей пластины, либо посредством наружного фиксатора.
Все короткие косые переломы, при которых возникает необходимость наложения обычной пластины, должны быть дополнительно фиксированы стягивающим шурупом, введенным поперек плоскости перелома вне пластины или, если возможно, через нее. При коротких косых переломах в дистальной трети большеберцовой кости стягивающие шурупы, создающие межфрагментарную компрессию, не всегда удается провести через пластину. В таком случае фиксацию стягивающими шурупами выполняют вначале, а потом добавляют нейтрализующую пластину.
Переломы типа 42-В характеризуются плохим кровоснабжением клиновидного отломка, вследствие чего требуют применения малоинвазивных методов, сохраняющих кровоснабжение окружающих мягких тканей. Поэтому при повреждениях 42-В1 , 42-В2 , 42-ВЗ показано применение гвоздей без рассверливания костномозговой полости с дистальным и проксимальным блокированием. Пластины с угловой стабильностью применяют у пациентов с выраженным остеопорозом или невозможности заблокировать стержень из-за короткой длины околосуставного отломка.
Сложные переломы типа 42-С должны быть синтезированы с минимальной травматизацией тканей, отвечающих за репаративный остеогенез. При переломах 42-С1 , 42-С2 и 42-СЗ обосновано использование гвоздей с проксимальным и дистальным блокированием. У пациентов с выраженным остеопорозом показано применение пластин с угловой стабильностью, установленных по минимально-инвазивной технике.
Интрамедуллярный остеосинтез переломов большеберцовой кости
Большеберцовый гвоздь без рассверливания состоит из монолитного стержня с двумя основными частями, соединяющимися под тупым углом. Верхняя часть гвоздя имеет клиновидную форму, диаметр окружности нижней части является постоянным. Проксимальный изгиб основывается на исследовании Нейл. Дистальные 2/3 гвоздя имеют прямые формы с монолитным поперечным сечением, похожим на треугольник с изогнутым основанием. Конец гвоздя сконструирован так, что задняя скошенная поверхность позволяет ему скользить вдоль задней стенки кости.
Передняя поверхность дистальной части гвоздя абсолютно прямая, что позволяет избежать угловой деформации дистального фрагмента, особенно если гвоздь почти полностью заполняет медуллярный канал.
Проксимальный конец расширяется, несколько напоминая ромб в поперечном сечении, что позволяет улучшить возможности управления гвоздем во время введения, а также обеспечивает ротационную стабильность в проксимальной части диафиза. Передняя поверхность проксимального конца гвоздя скошена, что предотвращает выступание острого края над передней поверхностью большеберцовой кости.
Два дистальных и два проксимальных отверстия для блокирования лежат во фронтальной плоскости. В проксимальной части еще 2 отверстия расположены под углом 45° к фронтальной плоскости. В дистальной части 1 отверстие лежит в сагиттальной плоскости.
На основании рентгенограмм устанавливают тип перелома, определяют необходимый типоразмер гвоздя. Длину гвоздя определяют по рентгенограммам здоровом стороны и посредством прямого измерения. На неповрежденной конечности измеряют длину от края суставной поверхности большеберцовой кости до верхушки внутренней лодыжки и отнимают 30-40 мм. Диаметр гвоздя определяют по поперечнику костномозговой полости в наиболее узкой ее части. На операцию дополнительно берут гвозди с разбросом на 15 мм длиннее и короче, а так же гвозди меньшего диаметра.
Операцию производят на рентгенопрозрачном операционном столе в положении на спине. Оперируемая конечность должна быть согнута в тазобедренном суставе под углом 70-90° и отведена под углом 10-20°, согнута в коленном суставе под углом 90°. Голеностопный сустав должен оставаться в нейтральном положении. Укладка больного должна обеспечивать возможность рентгенологического контроля в двух проекциях. Для закрытой репозиции необходимо использование ЭОП. Применение дистрактора облегчает репозицию, особенно сложных переломов. При безуспешности закрытого проведения стержня допустима открытая репозиция из минимального оперативного доступа.
Для введения стержня в проксимальный фрагмент используют продольный разрез кожи длиной 50— 60 мм, проходящий от нижнего полюса надколенника до точки, расположенной по середине бугристости большеберцовой кости либо по внутреннему краю связки надколенника. Связку надколенника мобилизируют и отводят на 20 мм кнаружи.
Точка введения стержня находится на продолжении оси костномозговой полости и локализована на границе между бугристостью большеберцовой кости и передним краем суставной поверхности.
При вскрытии коркового слоя в точке введения используют четырехгранное шило. Для получения круглого отверстия шило поворачивают на 90° и выполняют вращательные движения. Нужно ввести шило как можно глубже в костномозговую полость, направляя рукоятку шила параллельно оси диафиза. Шило направляют по оси большеберцовой кости для предупреждения повреждения задней стенки. Ось введения гвоздя и ось костномозговой полости большеберцовой кости образуют угол, составляющий около 11° в сагиттальной плоскости. Конец гвоздя для большеберцовой кости, имеющий специальную форму, при введении, скользит вдоль задней стенки медуллярной полости. В большинстве случаев гвоздь, не требующий рассверливания, удается ввести рукой, что позволяет свести до минимума риск повреждения дорсального коркового слоя. При необходимости, если стержень проходит туго, можно присоединить направляющую штангу и легкими ударами болванки осуществить введение. Если гвоздь входит очень туго, то нужно выбрать гвоздь меньшего размера. Гвоздь должен быть введен до погружения в большеберцовую кость на уровне коркового слоя.
Для введения большеберцового гвоздя, требующего рассверливания костномозговой полости, обработку начинают с 9,5-мм сверла, затем 10-мм и т. д., увеличивая диаметр с шагом по 0,5 мм. После рассверливания до необходимого диаметра вводят 3-мм направляющий стержень с уплощенными концами. Диаметр гвоздя должен соответствовать диаметру рассверленного канала, т. е. диаметру наибольшей сверлильной насадки. Гвоздь вводят по направляющему стержню как можно дальше в медуллярный канал. Для продвижения гвоздя по медуллярному каналу используют молоток, аккуратно ударяя им по направляющей головке до тех пор, пока проксимальный конец не сравняется с уровнем коркового слоя в точке введения. Каждый удар должен продвигать гвоздь по медуллярной полости. Если этого не происходит, то рассверливают канал сверлами большими на 0,5-1 мм диаметром. Манипулируя рукояткой для введения, контролируют положение гвоздя в костномозговой полости.
Блокирование гвоздя выполняют первоначально в дистальной части большеберцовой кости. Это позволяет устранить остающееся ротационное смещение, манипулируя дистальным фрагментом и рукояткой для введения гвоздя. Кроме этого, может понадобиться компрессия зоны перелома.
Дистальное блокирование невозможно без ЭОП. Деформация гвоздя вследствие изгиба и кручения во время введения затрудняет определение точного расположения блокирующих шурупов в дистальной части гвоздя.
Введения дистального блокирующего шурупа выполняют различными способами:
-
с использованием специального дистального направляющего устройства;
-
методом «свободной руки»;
-
с применением рентгенопрозрачной насадки к дрели; она позволяет также использование методики «свободной руки», однако под прямым визуальным контролем при помощи ЭОП.
Блокирование костномозгового стержня в проксимальной части. Для введения блокирующего шурупа в проксимальный конец гвоздя используют направитель в рукоятке для введения. Кроме двух шурупов во фронтальной плоскости, может быть введен диагональный блокирующий шуруп. Сочетание фронтального и диагонального блокирования обеспечивает более стабильную фиксацию проксимального фрагмента при высоких переломах большеберцовой кости.
Чтобы предотвратить врастание костной ткани в торцевое гнездо стержня, в нарезное отверстие внутри стержня вкручивают концевой винт. Для создания межфрагментарной компрессии вкручивают компрессионный винт.
В зависимости от типа перелома на гвозде с дистальным и проксимальным блокированием проводят как компрессию, так и шинирование.
Статический метод применяют при переломах, у которых нет прямого контакта между проксимальным и дистальным отломком, или когда отсутствует осевая стабильность прилегающих друг к другу фрагментов. Проксимальное блокирование проводят через круглое отверстие, дистальное через два, а при необходимости, и через все три отверстия.
Динамический метод применяют при поперечных и косопоперечных переломах.
При этом методе блокирующие шурупы вводят через два или три отверстия в дистальном конце и через одно овальное в проксимальном конце стержня.
При такой фиксации нагрузка весом тела на конечность смещает проксимальный отломок по оси относительно гвоздя и тем самым сближает отломки между собой, что создает динамическую компрессию.
Компрессионный метод применяют при переломах типа 42-А, 42-ВЗ, 42-С2.
Компрессирующий винт вкручивают в торец проксимального конца гвоздя, чем вызывают давление на верхний блокирующий винт, расположенный в овальном отверстии. Такая компрессия исключает микроподвижность на начальном этапе лечения перелома.
Применение гвоздей с проксимальным и дистальным блокированием без рассверливания костномозговой полости позволяет разрешить пассивные движения в смежных суставах непосредственно после операции, активные движения – через 24 ч после операции, ходьбу на костылях без нагрузки на оперированную ногу, частичная нагрузка весом: 10-15 кг через 3-4 дня после операции. После рентгенологического контроля через 6 недель решают вопрос о полной нагрузке.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания










Комментарии