Повреждение нервных стволов: лечение без операции
Неоперативное лечение больных с повреждением нервных стволов является актуальной медико-социальной проблемой, решению которой уделяется большое внимание. В настоящее время возрастает удельный вес нейротравмы, к тому же большинство пострадавших – молодые люди. Инвалидизация после данных травм достигает 60%. Восстановительные процессы протекают годами, больные нуждаются в длительных повторных курсах лечения.
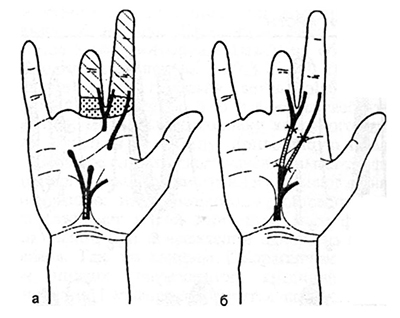
Констатация факта нарушения проводимости того или иного нервного ствола в результате травмы служит основанием для предварительной предположительной диагностики повреждения нерва. Это обязывает к более подробному и может быть многократному обследованию пострадавшего для обоснования диагноза с определением степени нарушения проводимости нерва, тяжести его анатомического повреждения и тем самым для обоснования показаний к тому или иному виду лечения. Открытые повреждения периферических нервов: резаные, колотые, рубленые ранения при клинико-неврологической и электрофизиологической картине полного нарушения проводимости являются абсолютным показанием к оперативному лечению. При полноценной хирургической обработке раны и наложении шва на нерв прогноз, как правило, хороший, вплоть до полного восстановления функции нерва. При закрытых повреждениях даже при клинико-неврологической и электрофизиологической картине полного нарушения проводимости целесообразно наблюдение в течение 3-4, а иногда и 5-6 мес., например, при повреждении среднего и нижнего стволов при тотальном параличе. Только при отсутствии положительной динамики от проводимого неоперативного лечения показано хирургическое. При своевременной диагностике и правильном лечении ишемических невритов прогноз может быть благоприятным. Инфекционные и токсические невриты трудно поддаются лечению. При неполном нарушении проводимости нервных стволов показано длительное неоперативное лечение до 1 года. При закрытых повреждениях исходы менее благоприятные. Огнестрельные ранения нервных стволов с клинико-неврологической и электрофизиологической картиной полного нарушения проводимости чаще всего являются показанием к оперативному вмешательству в ближайшие 1-2 мес. после ранения при условии ликвидации острых явлений и заживления раны. Прогноз в данном случае малоблагоприятный из-за грубых внутриствольных разрушений на большом протяжении в обе стороны от места ранения. Показанием к хирургическому лечению является наличие у больного стойких расстройств чувствительности, атрофии мышц, стойкого болевого синдрома, не купирующегося медикаментами, большая длительность заболевания и отсутствие эффекта от предшествующей терапии.
Основными задачами лечащего врача являются:
1) формирование правильного представления о своей травме у больного и проводимом лечении;
2) рекомендации по профилактике возможных осложнений;
3) нормализация форм поведения с учетом характерологических особенностей больного;
4) формирование у больного активной позиции по отношению к лечению и своему возвращению к работе;
5) обучение больного приемам аутогенной тренировки и приемам использования принципа обратной связи.
Неоперативное лечение является сложным, комплексным процессом. Можно условно разделить ее на этапы.
Первый этап – применение фармакологических методов воздействия. Купирование болевого синдрома – одна из основных задач терапии острого периода. Для этого применяют ненаркотические анальгетики и нестероидные противовоспалительные препараты. Количество препаратов этой группы достаточно велико. Выбор конкретного препарата и способ его введения осуществляют индивидуально. Нестероидные противовоспалительные средства в остром периоде желательно назначать в виде инъекций или капсул, в подостром периоде переходить на прием таблетированных средств или применять ректальные свечи. Абсолютными противопоказаниями к назначению этих средств являются язвенная болезнь желудка и двенадцатиперстной кишки, печеночная или почечная недостаточность. Действие ненаркотических анальгетиков усиливается с добавлением небольших доз антиконвульсантов – карбамазепина или вальпроатов. Обычно назначают финлепсин по 100-200 мг 1-2 раза в день. Ведущей задачей медикаментозной терапии является локализация болевого синдрома, которая достигается назначением анальгетиков, блокад, транквилизаторов.
Медикаментозное обезболивание строится на нескольких направлениях:
-
необходимо предусматривать влияние на местный алгогенный источник; в зависимости от характера, топики, стадии болевого синдрома для этого применяют новокаиновые или спирт-новокаиновые, новокаин-гидрокортизоновые, бром-спирт-новокаиновые блокады внутрикожные, подкожные, мышечные, периартериальные, периневральные, корешковые, блокады узлов симпатического ствола, местное введение холннолитиков и ганглиоблокаторов, так же целесообразно применение физических факторов;
-
необходимо воздействовать на подкорково-стволовой уровень путем назначения нейролептиков феногиазинового ряда и транквилизаторов;
-
следует воздействовать на вазомоторно-биохимический компонент боли, включающий избыточное выделение в тканях гистамина и гистампноподобных веществ, а в ряде случаев ирритацию периферических образований; для смягчения или полного купирования расстройств назначают антигистаминные препараты, антикининовые средства, вегетативные гармонизаторы;
-
купирование боли достигается воздействием на корковый уровень восприятия, анализа и модуляции болевых ощущений; для этого применяют снотворные и седативные вещества, проводят психотерапевтические мероприятия, используют противосудорожные средства;
-
более чем у половины больных имеются пограничные нервно-психические расстройства; эмоциональное восприятие опосредует свое влияние через поведенческие факторы, способствующие, в свою очередь, формированию адекватного или неадекватного двигательного стереотипа, т. е. данным больным следует уделять внимание нормализации их нервно-психического состояния; первое место по эффективности занимают антидепрессанты, которые, помимо основного действия, дают и собственный анальгетический эффект, а также усиливают действие других обезболивающих препаратов;
-
при длительном болевом синдроме используют транквилизаторы, причем те, которые обладают выраженным миорелаксирующим действием – элениум, реланиум, феназепам; выбор средства индивидуален с учетом выраженности и длительности болевого синдрома; оправдано комплексное применение аиалгетиков и миорелаксантов; мидокалм – миорелаксант центрального типа действия, угнетающий каудальную часть ретикулярной формации, обладающий центральными Н-холинолитическими свойствами, оказывает спазмолитическое и сосудорасширяющее действие, назначают его по 150 мг 3 раза в день в течение месяца;
-
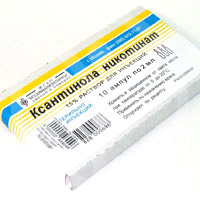
при компрессионно-ишемических повреждениях нервных стволов, что приводит к появлению гипоксических изменений в нерве, снижение содержания кислорода в нем усугубляется развитием отека и нарушением доставки к нерву энергодающих веществ; имеет место и нарушение аксонального транспорта; для уменьшения ишемии нервного ствола вводят кавинтон, трентал, никотиновую кислоту, ксантинола никотинат, эуфиллин;
-
улучшение регионарного кровотока, микроциркуляции и трофики поврежденных тканей достигается применением производных ксантина – эуфиллина, ксантинола никотимата, эти препараты оказывают сосудорасширяющее действие, уменьшают общее периферическое сопротивление сосудов; внутримышечно вводят 1% раствор никотиновой кислоты от 2 до 6 мл – до выраженной гиперемии лица, в течение 15 дней; ксантинола никотинат вводят по 2 мл также 15 дней; для коррекции вазомоторных нарушений оправдано применение дибазола; он оказывает сосудорасширяющее, гипотензивное действие, стимулирующее влияние на функции спинного мозга, а также обладает умеренной иммуностимулирующей активностью; целесообразно также назначение но-шпы, никошпана, никоверина, папаверина; улучшению регионарного кровообращения, уменьшению спазма периферических сосудов способствует витамин Е, оказывающий антиоксидантное действие и нормализует окислительно-восстановительные процессы;
-
при ишемических и гипоксических поражениях происходят метаболические нарушения, в которых ведущую роль играет снижение содержания макроэргов – АТФ и креатинфосфата в результате изменений функции дыхательной цепи митохондрий, и также избыток продуктов свободно-радикальных реакций; под воздействием окислительного стресса резко возрастает проницаемость мембран митохондрий, саркоплазматического ретикулума и лизосом путем изменения свойств липидов; т. е., как следствие, нарушаются функции клетки; аксона и шванновских клеток, продуцирующих миелин; в условиях ишемии процесс перекисного окисления мембран не может самостоятельно купироваться, и число свободно-радикальных молекул лавинообразно нарастает; терапевтическая активность препарата берлитион обусловлена его свойством улучшать обменные трофические процессы в нейронах и снижать действие окислительного стресса на нервную систему; а-липоевая кислота увеличивает сниженный эндоневральный кровоток, компенсирует недостаток глутатиона, снижает концентрацию продуктов перекисного окисления липидов; таким образом, положительное влияние оказывается на трофику нейрона;
-
для улучшения проведения возбуждения в нервно-мышечных синапсах и восстановления проводимости применяют антихолинэстеразные препараты, для более полного проявления их действия, целесообразно одновременно с ними вводить М-холинолитик периферического действия; оптимальной дозой прозерина и метацина являются соответственно 2,5 мл 0,05% раствора прозерина и 1 мл 0,1% раствора метацина; сочетанное применение данных препаратов достоверно улучшает объективные неврологические и ЭНМ Г-показатели, повышая тем самым эффективность лечения;
-
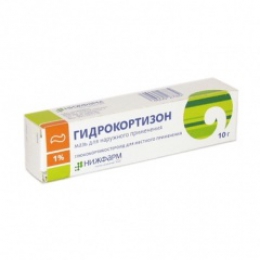
стимуляции метаболических процессов в нервных стволах способствует применение витаминов группы В, а также витамина С; витамин В12 оказывает ремиелинизирующее и стимулирующее действие на рост аксонов и участвует в нуклеиновом обмене; применяемая доза – 500-1000 мкг, 10-15 дней; для улучшения процесса регенерации нерва per os применяют смесь; фенатин, Bi, дибазол по одному порошку 2 раза в день, курсом 20 дней; для уменьшения тканевого отека и создания декомпрессии нерва применяют местно гидрокортизон или гидрокортизон в аппликации димекенда.
Вторым не менее важным этапом неоперативного лечения является исследование состояния суставов, сухожилий, тонуса и трофики мышц, трофики кожи и ее производных. Задача: предотвращение формирования стойких контрактур суставов и порочного положения конечности. Лечебными мероприятиями в этот период будут являться следующие;
-
пассивная ЛФК, для которой целесообразно использовать механо-терапевтический аппарат, отличием которого является то, что подвижный держатель производит активные колебания, и закрепленное дистальное плечо сустава повторяет колебательные движения подвижного держателя; воздействие осуществляют в автоматическом режиме по предварительно составленной программе;
-
ортотическая терапия – при ее проведении используют различные шипы для предотвращения порочного положения конечности и формирования стойких контрактур в суставах; имеются универсальные корригирующие проволочные шины, универсальные в применении для правой и левой руки, что достигается разъемностью корректоров пальцев;
-
массаж – древнейший вид лечебного воздействия, также относится к одному из видов рефлексотерапии; положительный эффект метода определяется адекватностью егo применения; мануальную терапию пострадавших мышц проводят на любом этапе заболевания для устранения патологического топического напряжения мышцы варианты массажа – классический или точечный – проводят курсами, по 10-12 сеансов, до 8 раз в год; при этом проводят массаж не только парализованных мышц, но и мышц всей руки; это улучшает кровенаполнение, лимфоотток, способствует уменьшению отека тканей, формированию более нежных рубцов; целесообразно простейшим приемам массажа обучить самого больного, который может проводить его в домашних условиях и сочетать с местными водяными ваннами;
-
тепловые процедуры; при хроническом болевом синдроме и стойком периферическом парезе для улучшения кровообращения и ремиелинизации нервного ствола проводят контактные тепловые процедуры – парафин, озокерит и, при отсутствии отека, грязелечение; парафиновые аппликации накладывают на пораженную конечность и соответствующий сегмент позвоночника; используют салфетно-аппликационную или кюветно-аппликационную методики; температура аппликаций – 48,..50°С, продолжительность 15-20 мин; грязевые аппликации накладывают так же, температура 38...42°С, время процедуры 15-20 мин; курс лечения состоит из 15-20 процедур, проводимых каждый день или через день; повторяют данные курсы до 8 раз в год; к тепловым процедурам относятся также скипидарные или сероводородные ванны, обладающие хорошим болеутоляющим, релаксирующим, улучшающим периферическое кровообращение свойством; температура воды в ванне – 37...38°С, продолжительность 15-20 мин, на курс 15 процедур, проводимых через день или каждый день;
-
ЛФК должна быть назначена на этапе регрессирования заболевания и при отсутствии прогрессирующих дистрофических миофасциальных нарушений; несоблюдение этих требований чревато появлением или усилением нейродистрофических нарушений; своевременная и рационально используемая гимнастика способствует быстрейшему восстановлению нарушенной проводимости, тонуса и произвольных сокращений парализованных или паретичных мышц. Физические упражнения в сочетании с массажем стимулируют регенерацию поврежденного нерва, улучшают кровообращение и лимфоотток в тканях, чем приостанавливают развитие атрофий парализованных мышц.
Третьим этапом неоперативного лечения является профилактика или лечение трофических язв, представляющих собой ишемический некроз и изъязвление тканей над костным выступом, длительно подвергающемуся давлению извне, появление которых у пострадавших связано с грубыми нарушениями иннервации, кровообращения и лимфооттока в тканях ниже уровня повреждения. Трофические язвы образуются чаще всего при пониженной болевой чувствительности, ослабленности, истощении, вялом параличе. Основной причиной их образования является механическое давление на ткани, травмирующими факторами могут быть иммобилизирующий аппарат, лонгета, съемный протез, шина. Образующиеся на выступающих местах язвы могут захватывать покровные ткани, а также, мышечную и костную. Процесс образования трофических язв разделяют на несколько стадий:
-
отмечается покраснение кожи, которое при надавливании бледнеет; кожа остается мягкой;
-
появляется краснота, отечность, утолщение кожи, иногда возможно образование эпидермальных волдырей или десквамации;
-
развивается некроз, обнажается жировой слой, появляется мокнутье;
-
некроз доходит до мышечной ткани;
-
некроз жировой и мышечной тканей распространяется;
-
начинается разрушение костей, сопровождающееся периоститом и оститом, что приводит к остеомиелиту, септическому артриту, сепсису.
Основные мероприятия по профилактике пролежней, предлагаемые различными авторами, заключаются в сокращении действия травмирующего фактора на чувствительные области, уменьшения силы воздействия, увеличения площади опоры. Для этого необходимо растирание, разминание, массаж мягких тканей, ношение удобной фиксирующей повязки, используют также матрацы с воздушными, водяными и другими наполнителями, с меняющейся температурой и вибрацией, поролоновые ложементы, песчаные ванны и др. Если используют фиксирующие устройства или гипсовые повязки, то необходимо прокладывать под костные выступы защитные прокладки из мягкого материала типа замши, вырезая отверстия против тех мест, которые могут подвергнуться давлению. Важен осмотр кожи. Точки, подвергающиеся давлению, осматривают хотя бы 1 раз в день, выявляя гиперемию или повреждение. На участках с нарушенной иннервацией необходим наиболее тщательный уход за кожей для предотвращения мацерации и присоединения вторичной инфекции. Соприкасающиеся поверхности кожи желательно разделять, для чего используют разделительные прокладки. Кожа всегда должна быть чистой и сухой во избежание мацерации. Следует часто менять постельное белье, избегая складок, крошек и т. д. К числу важных гигиенических мероприятии относятся обтирание тела влажной губкой в жаркую погоду и вытирание досуха после ванны. Не следует чрезмерно ограничивать подвижность больного, по возможности рекомендуется ЛФК, включающая в себя как пассивные, так и активные движения, полезно водолечение. Большое значение имеет и сбалансированное питание, богатое белками. Легкий массаж, стимулирующий кровообращение, ускоряет заживление. Все это способствует улучшению трофики тканей с нарушенной иннервацией и кровоснабжением, а процесс образования язв удается остановить на начальной стадии.
В начальной стадии необходимо снять или уменьшить воспалительный процесс. Для уменьшения отека кожи используют хлоргексидина биглюконат, АХД, камфарный спирт, обдувание сухим, подогретым воздухом. При снятии явлений воспаления и начала процесса регенерации используют мафенид ацетат в виде 10% мази, 5% салициловую мазь, которые, обладая кератопластическими, противовоспалительными и антисептическими свойствами, ускоряют процесс регенерации.

Параллельно используют физиотерапевтические процедуры:
-
электрическое поле УВЧ по продольной и поперечной методике, 10-12 сеансов;
-
средневолновая диатермия по продольной и поперечной методике,
-
7-10 сеансов;
-
Фототерапия – УФО до 15 сеансов;
-
СМТ и СМТ-форез антибактериальных препаратов, 7-10 сеансов;
-
УЗ-облучение или микроволновая терапия в сочетании с полем СВЧ, 20-25 сеансов;
-
магнитотерапия, 10-20 сеансов.
Наиболее сложным представляется лечение язв в гнойно-деструктивной фазе развития. Задача: удалить все распадающиеся ткани и опорожнить гнойные затеки. Помимо промывания раневой поверхности 3% раствором перекиси водорода, раствором фурацилина, в сочетании со вскрытием карманов и их дренированием, используют моющие средства для промывания раневой поверхности и «карманов»: 15 г сухого моющего средства или жидкого мыло растворяют в 1 л воды, моют таким раствором всю раневую поверхность; после просушивают сухими салфетками, далее обрабатывают раствором перекиси водорода. Некротизированные ткани иссекают и далее на область раневой поверхности наносят порошок натрия гидрокарбоната. Сверху накладывают асептическую повязку. Такую обработку проводят два раза в день, чередуя использования порошка натрия гидрокарбоната и борной кислоты. Основной принцип – как можно резче изменить pH среды обитания патогенных гноеродных микроорганизмов.
Может использоваться длительное промывание язв с одной приводящей дренажной трубкой и двумя отводящими растворами питьевой соды и борной кислоты, чередуя их между собой, до 3-4 дней, а затем еще 3-4 сут подлоскутпые пространства промывают растворами антисептиков, антибиотиков, метрогила, дицинона.
На этапе заживления, гранулирования, эпителизации язвы назначают местные аппликации из декспантенола, нитрофурала, фастина, паксола, лифузоля и т. д.

Четвертым этапом является профилактика ожегов и отморожений. Так как у поврежденной конечности имеет место стойкая утрата чувствительности – от легкой гипестезии до полной анестезии, имеет место неправильная адаптивная реакция на действие высоких и низких температур, это, в свою очередь, может приводить к возникновению поверхностных либо глубоких ожогов или очагов отморожения.
В качестве методов профилактики можно рекомендовать укутывание поврежденной конечности при пребывании на улице при наличии низких температур окружающей среды, убирание руки под пальто, ношение теплых удлиненных рукавиц, сокращение пребывания на улице в холодное время года, а также соблюдение техники безопасности при работе с бытовыми электроприборами.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания







Комментарии