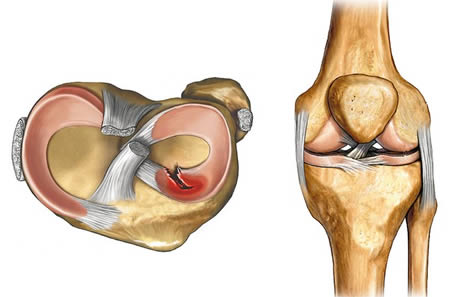
Повреждение мениска коленного сустава: симптомы и лечение
Симптом Перельмана – боль и неустойчивость коленного сустава при спуске по лестнице.
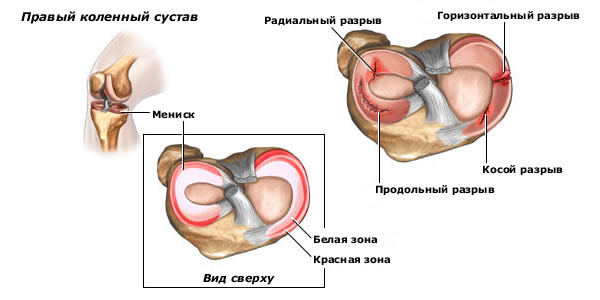
Симптом Мак-Маррея – при максимальном сгибании коленного сустава одной рукой пальпируется задневнутренняя часть суставной линии, в то время как другая рука приводит и максимально ротирует голень кнаружи, после чего производят медленное разгибание голени – в момент, когда внутренний мыщелок бедренной кости проходит над поврежденным участком внутреннего мениска слышен или ощущается пальпаторно щелчок или хруст. Для изучения состояния наружного мениска пальпируют задненаружную часть суставной щели, голень отводят и максимально ротируют кнутри, после чего производят ее медленное разгибание.
Из дополнительных методов обследования ценная информация может быть получена при использовании различных артрорентгенографий с контрастированием – артропневмографии, позитивной артрорентгенографии, «двойного контрастирования», позволяющих на основании особенностей распространения по суставу контрастирующего препарата или газа установить наличие разрыва мениска и предположить его анатомический тип.
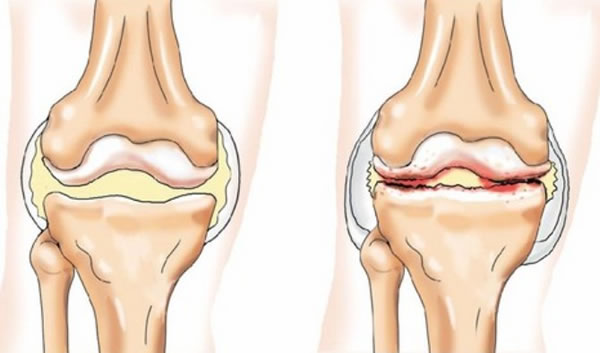
Высокой точностью обладает МРТ коленного сустава, этот неинвазивный метод позволяет выявить более 90% случаев повреждений менисков.
При МРТ ткань мениска гомогенная, темная, без дополнительных внутренних сигналов. Проявления дегенеративных изменений мениска заКЛ10чаются в появлении областей с повышенным сигналом. Наиболее частым признаком разрыва мениска является горизонтальное расщепление в проекции тени мениска или дефект ткани мениска в месте его нормального расположения с наличием такового в нетипичном месте. Первый тип характерен для дегенеративных разрывов менисков, а второй – для травматических повреждений.
МРТ может быть легко применима и у пациентов с острыми повреждениями коленного сустава. Она заменяет необходимость обследования под анестезией, рентгенологические методики исследования с контрастированием, а в ряде случаев и артроскопию, так как получаемое контрастное изображение мягкотканных структур позволяет in vivo оценить стадию внутренней дегенерации мениска, которая может привести к разрыву. Хорошо определяются и дифференцируются от других жидкостных образований околоменисковые кисты.
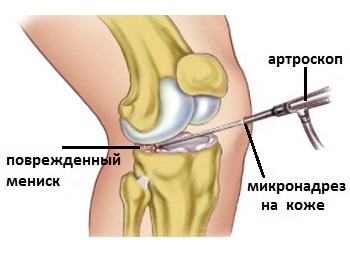
Завершающим этапом обследования является диагностическая артроскопия. С помощью артроскопии доказано многообразие видов повреждений менисков, которые обусловливают различную клиническую симптоматику. Прямым осмотром эндоскопия позволяет определить блеск, плотность ткани мениска, установить форму, размеры и локализацию разрыва, его тип, протяженность, наличие сопутствующих повреждений, в зависимости от этого уточнить показания для неоперативного и оперативного лечения, планировать этапы его выполнения и реабилитационную терапию.
Соблюдение техники эндоскопического вмешательства обеспечивает до 98,6% точности при диагностике поражения менисков. Выполненная технически грамотно, артроскопия связана с минимальным риском осложнений и ведет к быстрому восстановлению трудоспособности пациентов.
Таким образом, для повышения достоверности диагностики повреждений менисков необходимо использовать весь арсенал средств, имеющихся в распоряжении травматолога-ортопеда.
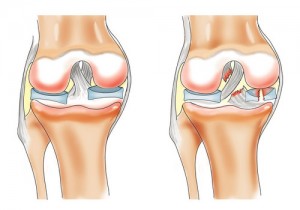
Лечение
До настоящего времени продолжается дискуссия о показаниях к операции и сроках ее выполнения при разрывах менисков.
Большинство отечественных и зарубежных травматологов в «остром» периоде рекомендуют неоперативное лечение, включающее в себя пункцию сустава и эвакуацию излившейся крови, устранение блокады, иммобилизацию и исключение нагрузки на конечность в течение 1-3 недель, комплекс физиотерапевтических процедур, ЛФК. Такая тактика основывается на экспериментальных исследованиях и клиническом опыте, доказавших возможность сращения разрывов менисков, локализующихся в кровоснабжаемой зоне.
Показаниями к оперативному вмешательству в «остром» периоде являются не устраненные или рецидивирующие блокады и разрывы обоих менисков одного сустава.
Нерешенным остается вопрос о показаниях к операции при застарелых повреждениях. Ранее полагали, что диагностированный разрыв мениска должен повлечь за собой раннее оперативное лечение. Эта тактика обосновывалась большой степенью корреляции выявленных во время вмешательства повреждений хряща и плохих отдаленных результатов, а деструкцию суставного хряща связывали с продолжительным отрицательным влиянием поврежденных менисков на все суставные структуры. В настоящее время превалирует другая точка зрения, заключающаяся в том, что как травма мениска, так и менискэктомия значительно увеличивают риск развития деформирующего артроза, следовательно, диагностированное повреждение не является прямым показанием к оперативному лечению, как в остром, так и в отдаленном периодах. Показаниями к оперативному лечению пациентов с разрывами менисков служат:
-
повторные блокады сустава с развитием синовита;
-
нестабильность сустава;
-
боли и нарушение функции, вызывающие дискомфорт при бытовой и профессиональной активности или при занятиях спортом.
Совокупность этих проявлений, соответствующих объективным данным и результатам дополнительных методов исследований, дает основание утверждать о наличии повреждения мениска и ставить показания к хирургическому вмешательству.
Тотальная менискэктомия долго была наиболее часто выполняемой ортопедической операцией. Основные этапы открытой менискэктомии следующие:
-
медиальная или латеральная артротомия;
-
мобилизация переднего рога мениска;
-
отсечение его паракапсулярно в пределах менисковой ткани до заднего рога без повреждения коллатеральных связок;
-
перемещение мобилизованного мениска в межмыщелковое пространство;
-
пересечение заднего рога и удаление мениска.
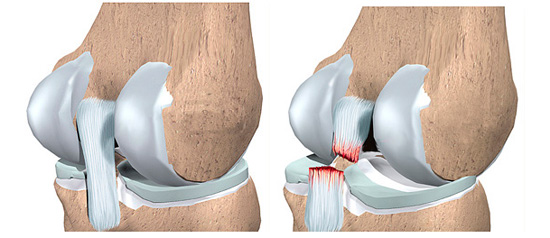
Дальнейшее изучение функции менисков доказало целесообразность сберегательной тактики в лечении их повреждений, все чаще стали применять частичную менискэктомию и наложению шва в качестве альтернативы полному удалению.
Мениски способствуют однородному распределению и трансформации до 30-70% величины нагрузки на суставные поверхности бедренной и большеберцовой костей. После частичной резекции площадь контакта между сочленяющимися поверхностями сокращается примерно на 12%, а после тотальной менискэктомии – почти на 50%, причем давление в зоне контакта между суставными поверхностями возрастает до 35%. После частичной резекции оставшийся участок мениска продолжает воспринимать и равномерно распространять нагрузки на суставные поверхности, при этом очень важна целость периферических циркулярных волокон. Таким образом, мениск является важной структурой в распределении и амортизации нагрузок в коленном суставе, его отсутствие способствует прогрессированию дегенеративно-дистрофических процессов в суставе, причем их выраженность прямо пропорциональна размеру удаленной части мениска.
Сравнительный анализ результатов частичной и тотальной менискэктомий, выполненных при артротомии, показал, что преимущества резекции заключаются в быстрой реабилитации пациентов, снижении числа осложнений, сокращении продолжительности лечения при лучших функциональных результатах. Она показана при лоскутных разрывах или повреждениях типа «ручки лейки», если периферический край мениска интактен.
Развитие артроскопии как за рубежом, так и в нашей стране позволило почти полностью отказаться от артротомии при вмешательствах на менисках. Техника артроскопической операции имеет несомненные преимущества, заключающиеся в значительно меньшей травматичности и сокращении периода реабилитации пациентов.
К недостаткам артроскопической хирургии можно отнести:
-
техническую трудность выполнения операции;
-
необходимость большого опыта в области эндоскопии;
-
сложности использования артроскопического инструментария и возможность его поломок;
-
высокую стоимость артроскопического оборудования.
Общие принципы артроскопической резекции мениска следующие:
-
удаляются только нестабильные фрагменты, которые смещаются в сустав при их пальпации крючком;
-
необходимо добиваться плавности контура края мениска, без резких переходов, так как острые края, оставленные после резекции поврежденного фрагмента в последующем часто подвергаются разрывам;
-
с другой стороны, не стоит добиваться идеальной гладкости контура свободного края мениска, так как это невозможно из-за его волокнистой структуры; через 6-9 месяцев он сглаживается самостоятельно;
-
необходимо часто пользоваться артроскопическим крючком для того, чтобы оценить степень смещения и структуру остающейся части мениска и определить полноценность резекции;
-
полезно ориентироваться на собственные тактильные ощущения – дегенеративно измененная ткань мягче, чем нормальная, поэтому, если в процессе резекции мениска его плотность изменилась, нужно, пальпируя крючком, определить стабильность и целость сохраненной части мениска;
-
необходимо избегать углубления резекции в зону менискокапсулярного прикрепления, так как разделение менискобедренной и менискобольшеберцовой связок существенно уменьшает стабильность сустава;
-
при неуверенности в достаточности резекции предпочтительнее оставить больше периферической части мениска, чем удалить нормальную ткань, особенно это важно в задней трети наружного мениска перед сухожилием подколенной мышцы;
-
если артроскопическая менискэктомия не может быть завершена в течение часа, то разумно повторно обработать кожу и выполнить артротомию.
Интерес к более щадящим методам менискэктомии привел в конце 70-х годов прошлого века к разработке и внедрению в практику артроскопических операций лазерных и электроножей, обладающих такими преимуществами, как безболезненность вмешательства, более точное рассечение тканей, меньший риск послеоперационного кровотечения и синовита.
Стремление хирургов сохранить мениск реализовано в научном и практическом обосновании шва, накладываемого на поврежденный мениск.
Разработанные методики открытого и артроскопического шва показали их высокую эффективность, доказанную повторной артроскопней в отдаленном периоде. DeHaven и Warren достигли заживления мениска после наложения шва у 90% пациентов при стабильном коленном суставе, тогда как в условиях нестабильности у 30-40% больных сращение не происходило.
Менее обнадеживающие данные приводит Scott, изучивший отдаленные результаты наложения шва на мениск у 178 пациентов, используя артрографию и артроскопию, полное сращение им отмечено в 61,8% случаев.
В настоящее время операция открытого или артроскопического наложения шва на мениск считается показанной при продольных паракапсулярных и трансхондральных разрывах и при лоскутном разрыве ширины мениска протяженностью более 7-10 мм с нестабильностью поврежденной части, определяемой пальпацией крючком. Часть травматологов предпочитают прибегать к ней только при свежем повреждении у молодых больных, другие же не придают значения этим факторам. Отмечается и различное отношение к необходимости освежения краев перед наложением шва.
Сшивание разорванного мениска выполняют путем артротомии или под эндоскопическим контролем. В первом случае осуществляют доступ к месту разрыва в проекции повреждения, освежают края разрыва и накладывают узловые или П-образные швы через оба фрагмента, завязывая их на фиброзной капсуле сустава. Используют три различные техники артроскопического шва мениска:
-
«снаружи-внутрь»;
-
«изнутри-наружу»;
-
«все внутри».
Для артроскопического сшивания мениска требуются дополнительные инструменты: прямая и изогнутая иглы с мандреном, мандрен с металлической петлей на конце, прямой и изогнутый проводники нити, рашпиль. Первые две техники отличаются направлением проведения иглы и нити, узлы завязывают на фиброзной капсуле сустава после доступа к ней. Техника «все внутри» предусматривает выполнение всех этапов операции внутрисуставно без хирургического доступа к капсуле сустава.
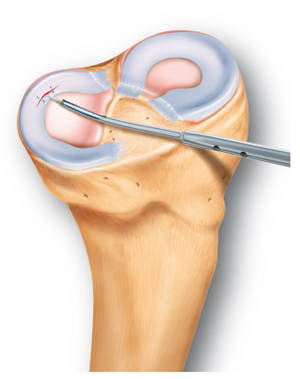
Для стимуляции сращения мениска предложено фиксировать к области шва лоскут из синовиальной оболочки на питающей ножке или в место разрыва вводить экзогенный фибриновый сгусток.
Не всегда повреждения менисков обусловливают появление клинических симптомов, поэтому некоторые из них могут заживать самостоятельно. К таким повреждениям принадлежат трещины, проникающие не на всю толщу мениска, короткие разрывы, включающие в себя всю его толщу, вертикально- или косорасположенные, если периферическая часть мениска стабильна и не смещается при пальпации крючком. К этой же группе могут быть отнесены короткие радиальные разрывы, большинство таких повреждений являются случайными артроскопическими находками. Определить возможность самостоятельного заживления разрыва при указанных повреждениях нетрудно, однако, если выявленный в ходе аргроскопии разрыв является единственной патологической находкой, правильный выбор способа лечения хирург должен сделать, сопоставляя совокупность, как клинических данных, так и результатов артроскопии.
После завершения артроскопии коленного сустава, повторно, обработав кожу раствором антисептика, в верхний заворот коленного сустава рекомендуется вводить 2 мл кеторолака, относящегося к группе нестероидных противовоспалительных препаратов и обладающего преимущественно анальгетической активностью с менее выраженным противовоспалительным и жаропонижающим свойством. В большинстве случаев однократная внутрисуставная инъекция 60 мг кеторолака обеспечивает достаточный уровень аналгезии в течение первых суток, без необходимости в дополнительном парентеральном или пероральном использовании обезболивающих препаратов.
Остается предметом дискуссии проблема лечения повреждений менисков, сопровождающихся разрывом ПКС. Острая травма ПКС сопровождается повреждением менисков в 25% случаев, а застарелая – в 62%, причем внутренний мениск страдает в 8-10 раз чаще наружного.
Реконструкцию ПКС при остром повреждении рекомендуется выполнять у молодых активных пациентов до 30 лет, особенно у спортсменов. Физически менее активным лицам чаще назначают курс неоперативного лечения и динамическое наблюдение. Если больному с острым разрывом ПКС показана реконструктивная операция, то для оценки состояния менисков ее предваряют диагностической артроскопией. Первоначально в зависимости от характера повреждения выполняют менискэктомию или наложение шва, а затем реконструкцию связки.
Если восстановление ПКС в остром периоде не показано, то состояние менисков оценивают с помощью МРТ или артрографии с контрастированием, только при вероятности повреждения мениска выполняют артроскопию, затем наложение шва на мениск или менискэктомию. Некоторые ортопеды рекомендуют у молодых пациентов сочетать операцию на мениске с реконструкцией ПКС, особенно после наложения шва на мениск.
У больных с застарелой травмой ПКС решающее значение для диагностики повреждения мениска имеет тщательная оценка клинических симптомов. Разрывы менисков могут быть доминирующей причиной дисфункции коленного сустава или только усугублять клинические проявления несостоятельности ПКС. В каждом конкретном случае хирургу следует учитывать возраст больного, уровень его физической активности, тяжесть поражения коленного сустава. Хотя мениски стабилизируют коленный сустав, нельзя ожидать хорошего результата оперативного вмешательства, устраняющего повреждение мениска в случаях выраженной недостаточности ПКС. В такой ситуации показана операция на поврежденном мениске и связке.
Специалисты, обобщая опыт лечения таких больных, считают необходимым прежде всего установить, связаны ли клинические симптомы с повреждением только мениска или с недостаточностью ПКС либо с их сочетанием. В первом варианте показано вмешательство на мениске. Если же больного беспокоят симптомы недостаточности ПКС и можно предположить сопутствующую травму мениска, то рекомендуется восстановление связки и при необходимости вмешательство на мениске.
Особенности послеоперационного ведения
Несмотря на то, что, по мнению большинства травматологов, артроскопические резекции или удаления менисков должны выполняться в условиях дневного стационара, исключительную важность для результатов лечения имеет послеоперационное ведение больных. Неадекватное послеоперационное лечение приводит к плохому результату даже при блестяще выполненном хирургическом вмешательстве. Большинство авторов указывают на необходимость иммобилизации оперированной конечности после артротомии с частичной или полной менискэктомией продолжительностью от 5 до 10 дней, ходьбу на костылях без опоры – до 12-15 сут. Для предупреждения гипотрофии мышц и развития контрактуры со 2-го дня показаны изометрические сокращения четырехглавой мышцы, а с 6-7-го дня – активные движения в суставе. После менискэктомии или резекции мениска, выполненной артроскопически, иммобилизации не требуется. При пребывании больного в постели оперированной конечности следует придавать возвышенное положение примерно на 10 см выше уровня сердца. Через 2-3 ч после артроскопии пациентам разрешают вставать и ходить с дополнительной опорой на костыли и дозированной нагрузкой на нижнюю конечность. Чрезмерная осевая нагрузка на оперированную конечность и высокая двигательная активность в раннем послеоперационном периоде негативно сказываются па сроках восстановления фунции коленного сустава. Поэтому в зависимости от выраженности болевого синдрома, синовита и отечности коленного сустава нагрузка на нижнюю конечность должна постепенно увеличиваться до полной только к 3-7-м суткам после операции.
Холод на область коленного сустава используют в течение первых суток постоянно, а затем по 3-4 раза в день в течение 20 мин, вплоть до 72 ч после операции. Анальгетический эффект терапии холодом реализуется за счет уменьшения спазма мышц и снижения проводимости нервных волокон. Кроме этого, усиливается вазоконстрикция и понижается интенсивность метаболизма в тканях, что способствует уменьшению отека и предотвращая развитие гематом и гемартроза.
Первую перевязку производят на следующие сутки. При скоплении в полости сустава выпота, о чем свидетельствуют сглаживание контуров коленного сустава и положительный симптом баллотирования надколенника, целесообразно проведение под местной анестезией пункции коленного сустава с эвакуацией экссудата. Швы снимают после заживления ран кожи на 7—10-е сутки после артроскопии. В дальнейшем в течение 3 недель после операции при ходьбе рекомендуется использовать эластичное бинтование коленного сустава или носить мягкий наколенник.
Послеоперационный период после наложения шва на мениск характеризуется длительной иммобилизацией и ходьбой с дополнительной опорой, без нагрузки на оперированную конечность. Дозированная нагрузка рекомендуется после снятия гипсовой повязки, полная – еще через 2 недели.
После менискэктомии ЛФК обязательно с 1-2-х суток после операции сочетается с ФТЛ. После снятия швов пациентам назначают электромиостимуляцию, апликации озокерита, фонофорез гидрокортизона и другие процедуры.
Комплекс упражнений ЛФК, рекомендуемых после артроскогшческой менискэктомии, следует разделить на три этапа, характеризующихся последовательным увеличением сложности и величины нагрузки: начальный, промежуточный и завершающий.
Тотальная менискэктомия
-
Начальный этап.
Сокращение мышц, формирующих гусиную лапку: портняжной, полусухожильной и нежной. Исходное положение – сидя или лежа на спине, коленный сустав согнут под углом 170°. Упираясь обеими пятками в пол, мышцы задней поверхности бедра напрягают на 5 с, после чего следует их расслабление. Упражнение выполняют 10 раз без движений в коленном суставе.
Сокращение четырех главой мышцы бедра. Исходное положение – лежа на животе с валиком под голеностопным суставом. Нажимая голеностопным суставом на валик, нижнюю конечность максимально разгибают и удерживают в течение 5 с, после чего возвращают в исходное положение – 10 повторов.
Подъем прямой ноги, лежа на спине. Исходное положение – лежа на спине, контралатеральный коленный сустав согнут, оперированный – максимально разогнут. Оперированную ногу медленно поднимают на 15 см и удерживают в течение 5 с. При каждом последующем подъеме высоту увеличивают на 15 см. После достижения максимальной высоты упражнение повторяют в обратном порядке до возврата к исходному положению – 10 раз. По мере увеличения силы мышц бедра, на область голеностопного сустава добавляют отягощение – груз 450-500 г. К 4 неделе после операции груз постепенно наращивают до 2 кг.
Сокращение ягодичных мышц. В исходном положении – лежа на спине с согнутыми коленными суставами – мышцы ягодиц напрягают на 5 с, затем следует их расслабление – 10 повторов.
Подъем прямой ноги, стоя. В положении стоя, при необходимости держась противоположной рукой за поручень, разогнутую в коленном суставе ногу медленно поднимают вверх, после чего возвращают на исходное положение. Повторить 10 раз. По мере увеличения силы мышц бедра, на область голеностопного сустава добавляют отягощение 450-500 г. К 4 неделе после операции груз постепенно наращивают до 2 кг.
-
Промежуточный этап.
Конечное разгибание в коленном суставе лежа на спине. Исходное положение – лежа на спине с валиком под задней поверхностью коленного сустава. Коленный сустав, опирающийся на валик, медленно максимально разгибают и удерживают в этом положении 5 с, после чего медленно возвращают в исходное положение – 10 повторов. По мере увеличения разгибания на область голеностопного сустава добавляют отягощение 450-500 г. К 4 неделе после операции груз постепенно наращивают до 2 кг.
Подъем прямой ноги, лежа на спине. Исходное положение – лежа на спине, контралатеральный коленный сустав согнут, оперированный – максимально разогнут за счет напряжения четырехглавой мышцы бедра. Медленно поднять ногу на 30 см от пола, затем медленно опустить на пол и расслабить мышцы – 5 подходов по 10 повторов. По мере увеличения силы мышц бедра на область голеностопного сустава добавляют отягощение 450-500 г. К 4 неделе после операции груз постепенно наращивают до 2 кг.
Неполное приседание с дополнительной опорой. Исходное положение – стоя на ногах, держась за спинку стула или поручень на расстоянии 15-30 см от опоры. Медленно выполняют приседание, при этом спину необходимо держать прямо и, достигнув сгибания колейного сустава под прямым углом, остановиться на 5-10 с, после чего медленно вернуться на исходное положение и расслабить мышцы. Повторить 10 раз.
Растяжение четырех главой мышцы бедра стоя. Исходное положение – стоя на здоровой ноге, согнуть оперированную конечность в коленном суставе до острого угла и, осторожно помогая рукой, потянуть за носок, пытаясь прижать пятку к ягодице. Достигнув ощущения легкого растяжения по передней поверхности бедра, удержать в течение 5 с. Повторить 10 раз. При выполнении этого упражнения другая рука должна упираться в стену.
-
Завершающий этап.
Дозированное сгибание в коленном суставе стоя на одной ноге. Исходное положение – стоя на ногах с опорой на спинку стула. Здоровая нога согнута, для поддержания равновесия большим пальцем стопы можно касаться пола. Медленно выполняют частичное приседание на оперированной конечности, не отрывая стопы от пола, с последующим возвратом на исходное положение – 10 повторов.
Шаг на ступеньку вперед. Из исходного положения стоя на ногах, больной ногой производят шаг вперед на ступеньку, высотой 15 см, с последующим возвратом на исходное положение – 10 повторов. Постепенно высоту ступеньки можно увеличивать.
Шаг на ступеньку вбок. Из исходного положения стоя на ногах выполняются шаг больной ногой вбок, на ступеньку высотой 15 см с последующим возвратом на исходное положение – 10 повторов. Постепенно высоту ступеньки можно увеличивать.
Конечное разгибание коленного сустава сидя. Из исходного положения сидя на стуле с оперированной конечностью, лежащей на скамейке меньшей высоты, выполняют разгибание в коленном суставе и подъем ноги вверх с фиксацией в верхней точке на 5 с, после чего – медленный возврат на исходное положение – 10 повторов.
Растяжение мышц, формирующих гусиную лапку: портняжной, полу сухожильной и нежной, лежа на спине. Исходное положение – лежа на спине. Конечность сгибают в тазобедренном и коленном суставах и обхватывают руками за нижнюю треть бедра. Коленный сустав медленно разгибают до ощущения растяжения по его задней поверхности и удерживают в течение 5 с, после чего следует возврат на исходное положение. Целесообразно чередовать повторы с аналогичным упражнением для здоровой ноги. Ощущение растяжения усиливается при увеличении сгибания в тазобедренном суставе. Важно выполнять это упражнение плавно и медленно, без рывков.
Растяжение мышц, формирующих гусиную лапку: портняжной, полу сухожильной и нежной, лежа на спине с опорой на стену. Исходное положение – лежа на спине у дверного проема, пятку оперированной ноги, согнутой в коленном суставе, помещают на стену, после чего, опираясь на здоровую ногу, таз придвигают ближе к стене. Согнутую ногу медленно разгибают в коленном суставе с опорой на стену, до ощущения растяжения по задней поверхности коленного сустава и удерживают в течение 5 с, возвращаясь затем на исходную позицию. Чем ближе таз придвинут к стене, тем более выраженного растяжения можно достичь. Повторы следует чередовать с аналогичным упражнением для противоположной конечности – 10 раз.
Велотренажер. При занятиях на велотренажере сиденье следует поднимать на такую высоту, чтобы стопа оперированной конечности при выполнении полного оборота с трудом могла касаться педали в ее самом низком положении. Всегда следует начинать с легкого сопротивления, постепенно его повышая. Начальная продолжительность упражнения – 10 мин в день, затем продолжительность увеличивают на 1 мин в день до 20 мин.
Дозированная ходьба без дополнительной опоры показана в среднем через 2 недели после артроскопии, в обуви с хорошо амортизирующей подошвой.
Критериями перехода к следующему этапу ЛФК служат полное овладение пациентом комплексом упражнений, достижение запланированного числа повторов, положительная динамика увеличения амплитуды движений в коленном суставе и силы мышц нижней конечности, снижение выраженности болевого синдрома.
Комплексное восстановительное лечение позволяет добиться быстрого восстановления тонуса мышц и полной амплитуды движений в коленном суставе. Сроки временной нетрудоспособности при эндоскопическом вмешательстве на коленном суставе в сравнении с артротомией сокращаются в 2,5-3 раза. Занятия спортом молено начинать через 6-8 недель при отсутствии болей и отечности коленного сустава.
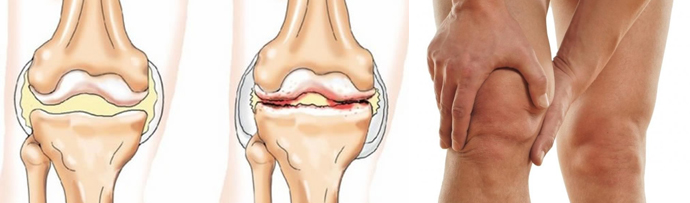
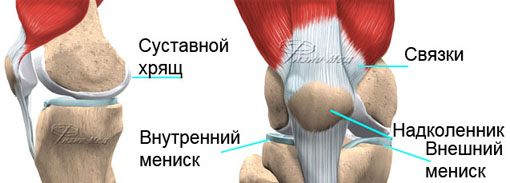
Проблема ранней диагностики и адекватного лечения локальных повреждений гиалинового хряща, возникающих в результате травм и заболеваний коленного сустава, до настоящего времени вызывает трудности в клинической травматологии и ортопедии. Обусловлено это тем, что гиалиновый хрящ, являясь уникальной тканью, способной переносить интенсивные повторные механические нагрузки на протяжении всей жизни индивидуума, обладает весьма ограниченным репараторным потенциалом. Еще в 1743 г. Hunter отметил, что даже при минимальном повреждении суставной хрящ полноценно не восстанавливается.
Ограниченные по площади повреждения хряща являются частой причиной болей и нарушения функции коленного сустава и выявляются как изолированно, так и в сочетании с другими патологическими изменениями у 14-26% больных. Впервые описание хондромаляции сделано Вudinger в 1906 г., а термин «хондромаляция» использовал Aleman в 1928 г. при описании дегенерации хряща надколенника.
Строение и регенерация суставного хряща
Подобно другим мезенхимальным тканям, гиалиновый хрящ состоит из клеток и внеклеточного матриса. В нормальном гиалиновом хряще имеется только один тип клеток – это высокоспециализированные хондроциты, составляющие около 1% от объема всей ткани. Хондроциты синтезируют такие макромолекулы, как коллагены, из которых 90-95% составляет коллаген II типа, протеогликаны и неколлагеновые белки, собирая и организуя их затем в высокоупорядоченную трехмерную структуру – матрикс. Кроме этого, вырабатывая соответствующие ферменты, хондроциты контролируют ремоделирование матрикса. Протеогликаны представлены в виде, как мономеров, так и агрегатов, соединенных с макромолекулами гиалуроновой кислоты посредством специальных белков. Мономер протеогликана состоит из центрального белка, связанного с сульфатированными гликозаминогликанами. Цепочки гликозаминогликанов заряжены отрицательно, вследствие чего легко связывают катионы и являются высоко гидрофильными. Кроме этого, из-за одинакового заряда они отталкивают друг друга, что заставляет молекулы находиться в «раздутом» состоянии. В гиалиновом хряще протеогликаны сжаты коллагеновым каркасом и гидратированы лишь частично, тем не менее, вода составляет от 60% до 80% от массы нативной ткани. Это определяет механические свойства ткани – прочность и эластичность. Для сравнения следует отметить, что в растворе протеогликаны занимают объем в несколько раз больше, чем в суставном хряще. Теоретически повреждение коллагеновых волокон позволяет протеогликанам увеличиться в объеме и связать большее количество молекул воды, что приводит к отеку хряща, сходному с наблюдающимся при хондромаляции надколенника.
В норме при нагрузке интерстициальная жидкость выходит из матрикса, а после прекращения нагрузки возвращается обратно. Низкая проницаемость суставного хряща предотвращает ее быстрое выдавливание из матрикса, в результате чего обеспечивается защита коллагеновых волокон, протеогликанов и других гликопротеинов от высокоинтенсивных и быстро возникающих нагрузок. Во время первых секунд до 75% нагрузки поглощается связанной жидкостью. После длительного периода нагрузки жидкость начинает выходить и нагрузку начинает нести коллагеновый каркас с протеогликанами.
Перемещение воды обеспечивает питание хондроцитов, которое происходит за счет диффузии, поэтому при нарушении эластических свойств ткани метаболизм в них нарушается. В свою очередь, состав матрикса и его обновление зависят от функционального состояния хондроцитов.
Известно, что по мере старения организма пролиферативная и метаболическая активность хондроцитов снижается.
Обычно в суставном хряще выделяют четыре зоны:
-
поверхностную;
-
промежуточную;
-
глубокую;
-
зону кальцифицированного хряща.
Хондроциты из разных зон различаются по размеру, форме и метаболической активности. Структура матрикса варьирует зонально, и в зависимости от расстояния до клетки.
Выделяют два основных варианта ответной реакции хрящевой ткани на повреждение.
Первый вариант отмечается при формировании неполнослойного дефекта, перпендикулярного или тангенциального поверхности хряща. Развивается некроз краев раны, что приводит к кратковременному всплеску митотической активности хондроцитов и возрастанию биосинтеза структурных компонентов матрикса. Однако так как хондроциты заключены в плотный коллагеново-протеогликановый матрикс, то они не могут мигрировать из краев дефекта, в результате его восстановления не происходит.
Второй вариант репаративной реакции возникает при полнослойном повреждении хряща, распространяющемся в зону субхондральной кости. В этом случае развивается классическая репаративная реакция, условно включающая в себя три фазы: некроз, воспаление и ремоделирование. В некротической фазе образовавшийся дефект заполняется фибриновым сгустком. Источником клеток вновь образующейся ткани являются недифференцированные плюринотентные стволовые клетки-предшественники, мигрирующие из костного мозга в ответ на выделяемые тромбоцитам и цитокины. Последовательно происходит пролиферация и дифференцировка мигрировавших клеток, а также сосудистая инвазия. Во время воспалительной фазы развивается вазодилатация и повышение проницаемости сосудистой стенки, что приводит к транссудации жидкости и протеинов, а также к выходу клеток из кровеносного русла в поврежденную область. Формируется плотная фибриновая сеть, содержащая преимущественно воспалительные и плюрипотентные клетки. Во время фазы ремоделирования фибриновая сеть замещается грануляционной тканью с последующим ее созреванием и метаплазией в гиалиноподобную хондроидную ткань. В глубоких слоях восстанавливается субхондральная костная пластинка. Через 2 недели появляются хондроциты, продуцирующие коллаген II типа, однако в дальнейшем, в отличие от интактного хряща, содержание коллагена I типа остается весьма значительным, количество протеогликанов снижено, а тангенциальные коллагеновые слои в поверхностной зоне не образуются. Коллагеновые волокна новой ткани остаются плохо интегрированными в смежные участки хряща. Хондроцитарные лакуны в зонах хряща, прилегающих к области повреждения, остаются пустыми. Между 6 и 12 мес. после повреждения клетки и матрикс становятся окончательно похожими на фиброзный хрящ.
Перечисленные выше особенности строения вновь образующейся ткани негативно влияют на ее механические свойства, со временем развивается поверхностная фибрилляция и другие дегенеративные изменения.
На процесс заживления влияют:
-
размер дефекта;
-
пассивные движения в суставе способствуют образованию морфологически и гистохимически более полноценной ткани;
-
возраст.
Таким образом, суставной хрящ представляет собой высокоорганизованную и сложную трехмерную структуру, обеспечивающую выполнение специфических задач. Поэтому для успешного функционирования восстановленного участка любая заполняющая его ткань должна иметь строение, сходное с нормальным хрящом.
Для оценки степени тяжести острых и хронических повреждений суставного хряща разработаны многочисленные классификации. Наибольшее распространение в клинической практике из-за своей простоты получили системы, предложенные Outerbridge и Bauer и Jackson.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии