Пневмоперитонеум. Нарушения в организме после операции
В отечественной литературе последних лет большее распространение получил термин «карбоксиперитонеум»; вполне допустимо, однако, согласно тексту оригинала, говорить и о вызванном углекислым газом пневмоперитонеуме – согласно «Энциклопедическому словарю медицинских терминов», этот термин обозначает «наличие газа в брюшинной полости» пневмоперитонеумом и назначением вазодилататоров, а2-адреномиметиков, высоких доз опиоидных аналгетиков, в-блокаторов.
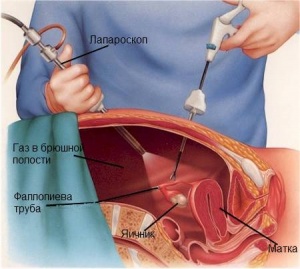
Аналогичные патофизиологические изменения встречаются во время беременности и у детей. Лапароскопия может быть безопасно проведена у беременных женщин до 23 недели беременности при условии, что предотвращена гиперкапния. Чтобы не повредить матку, следует рассматривать метод открытой лапароскопии.
Для уменьшения патофизиологических изменений, вызванных пневмоперитонеумом, может быть полезна лапароскопия без газа, но она, к сожалению, увеличивает техническую сложность операции.
Лапароскопия имеет многочисленные послеоперационные преимущества, позволяющие ускорить выздоровление пациентов и сократить время их пребывания в стационаре. Это объясняет возрастающий успех лапароскопической техники, которая предлагается к использованию при многих хирургических вмешательствах.
Хотя не доказано клиническое преимущество никакого метода анестезии над другими, при лапароскопических операциях самым безопасным вариантом представляется общая анестезия с управляемой вентиляцией легких.
Расширение знаний об интраоперационном влиянии лапароскопии позволяет безопасно ее использовать у пациентов со все более и более тяжелыми сердечно-легочными заболеваниями, которые в дальнейшем могут получить пользу от многочисленных послеоперационных преимуществ лапароскопической техники.
Хирургические операции совершенствовались с целью снижения:
-
травматичности для пациента;
-
частоты осложнений;
-
смертности;
-
времени пребывания в стационаре и вытекающего из этого сокращения расходов на здравоохранение.
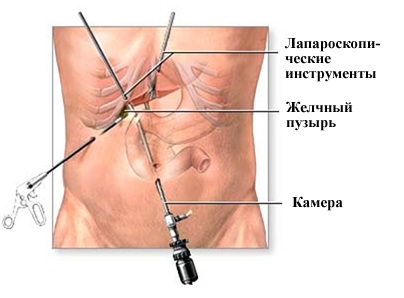
Обеспечение лучшими условиями и аппаратурой наряду с увеличением знаний и понимания анатомии и патологии сделало возможным развитие эндоскопии при диагностических и оперативных вмешательствах. С начала 70-х гг. прошлого века различные патологические гинекологические состояния были диагностированы и вылечены, используя лапароскопию. Этот эндоскопический подход был распространен на холецистэктомию в конце 80-х гг. С момента появления первых лапароскопических холецистэктомий лапароскопия впечатляюще развилась как по сфере охвата, так и по сложности операций. Быстро стало очевидным, что лапароскопическая техника имеет многочисленные преимущества по сравнению с открытыми вмешательствами, и характеризуется лучшим поддержанием гомеостаза. Результатом явился сверхэнтузиазм, который объясняет попытку использовать лапароскопический подход при гастроинтестинальных, гинекологических, урологических и сосудистых операциях.
Пневмоперитонеум и положения пациентов, необходимые для лапароскопии, вызывают патофизиологические изменения, которые усложняют проведение анестезии. Понимание патофизиологических последствий повышенного внутрибрюшного давления является важным для анестезиолога, который должен в идеальном случае предотвратить или, когда профилактика невозможна, адекватно реагировать на эти изменения, а также должен перед операцией оценить и подготовить пациента в свете этих нарушений. В первую очередь в этой главе анализируются патофизиологические изменения и осложнения лапароскопии. Далее учитывается послеоперационный период с рассмотрением преимуществ лапароскопии и некоторых специфических послеоперационных проблем. Представлены практические выводы о ведении анестезии при лапароскопии. С начала 70-х гг. опубликовано много исследований, проведенных на животных и людях, о последствиях лапароскопии. Так как раньше при пневмоперитонеуме создавали внутрибрюшное давление много выше и из-за потенциальных видовых различий, мы сосредоточены на публикациях о людях, вышедших после 1990 г, когда уже использовали низкое внутрибрюшное давление и современные методы анестезии.
Вентиляционные и респираторные изменения во время лапароскопии
Внутрибрюшная инсуффляция углекислого газа, в настоящее время рутинная техника для создания пневмоперитонеума при лапароскопии, приводит к вентиляционным и респираторным изменениям и может вызывать четыре основных респираторных осложнения:
-
подкожную эмфизему CO;
-
пневмоторакс;
-
эндобронхиальную интубацию;
-
газовую эмболию.
Пневмоперитонеум снижает торакопульмональный комплайнс на 30-50% у больных без сопутствующей патологии и страдающих ожирением пациентов. Можно ожидать снижения функциональной остаточной емкости легких, развития ателектазов вследствие подъема диафрагмы, изменения вентиляционно-перфузионного отношения из-за повышенного давления в дыхательных путях. Однако у пациентов без сердечно-сосудистых проблем увеличение внутрибрюшного давления до 14 мм рт. ст. при положении тела с поднятой или опущенной головой до 10-20° существенно не изменяет ни физиологическое мертвое пространство, ни шунт.
Повышение напряжения углекислого газа в артериальной крови
При неосложненном карбоксиперитонеуме напряжение углекислого газа в артериальной крови постепенно увеличивается до достижения плато через 15-30 мин после начала инсуффляции CO2 у пациентов в положении Тренделенбурга при гинекологической лапароскопии или с приподнятой головой во время лапароскопической холецистэктомии. Любое значительное повышение PaCO2 после этого периода требует поиска причины, независимой или связанной с инсуффляцией CO, например, такой как подкожная эмфизема CO. Увеличение PаCO2 зависит от внутрибрюшного давления. Во время лапароскопии под местной анестезией PaCO2 остается неизменным, но минутная вентиляция значительно возрастает.
Капнография и пульсоксиметрия обеспечивают надежный мониторинг PaCO2 и насыщения кислородом гемоглобина артериальной крови у пациентов без сопутствующей патологии и при отсутствии острых интраоперационных нарушений. Хотя в среднем градиенты между PaCO2 и напряжением углекислого газа в конечной порции выдыхаемого газа при инсуффляции CO2 существенно не изменяются, данные у отдельных пациентов регулярно показывают варианты этой разницы во время пневмоперитонеума. PaCO2 и ЕТС02 повышаются больше у больных II и III класса ASA, чем у больных I класса ASA. Эти результаты были получены у пациентов с хроническим обструктивным заболеванием легких и у детей с синими врожденными пороками сердца. Поэтому эти факты подчеркивают отсутствие корреляции между PaCO2 и ETCO2 у людей с сопутствующей патологией, особенно с нарушенной способностью выведения СО, или же у здоровых с острыми сердечно-легочными нарушениями. Следовательно, гиперкапния может развиться даже при отсутствии нарушений PETCO. У пациентов, которые после лапароскопической холецистэктомии дышат самостоятельно, по сравнению с открытой холецистэктомией послеоперационная интраабдоминальная задержка CO2 приводит к повышению частоты дыхания и PETCO.
В ходе карбоксиперитонеума повышение PaCO2 может быть обусловлено многими причинами:
-
поглощением СО2 из брюшной полости;
-
ухудшением легочной вентиляции;
-
перфузии механическими факторами, такими как вздутие живота, положение больного и контролируемая по объему искусственная вентиляция легких.
Наблюдение повышения PaCO, когда в качестве газа для инсуффляции применяли СО, но которое не отмечалось при использовании закиси азота и гелия, показывает, что основным механизмом повышения PaCO2 во время карбоксиперитонеума является поглощение СО, а не механическое влияние повышенного внутрибрюшного давления на вентиляцию. Соответственно, прямое измерение при помощи метаболического монитора объема выделяемого СО2 в сочетании с исследованием газообмена показало 20-30% увеличение VСО2 без существенных изменений физиологического мертвого пространства у пациентов без сопутствующей патологии, перенесших лапароскопическую операцию на тазовых органах при внутрибрюшном давлении 12-14 мм рт. ст. в положении с опущенной головой, или лапароскопическую холецистэктомию в положении с приподнятой головой.
В течение времени значения VCO2 и PaCO2 повышались однотипно. Поглощение газа из брюшной полости зависит от его способности к диффузии, площади поглощения и кровоснабжения стенок брюшной полости. Поскольку способность к диффузии у CO2 высокая, следует ожидать поглощения большого количества СО2 в кровь и последующего повышения PaCO. Наблюдаемый в действительности ограниченный рост PaCO2 может быть объяснен способностью организма накапливать СО2 и нарушенной местной перфузией вследствие повышенного внутрибрюшного давления. Во время выпускания газа СО, который накоплен в спавшихся капиллярах брюшной полости, попадает в системную циркуляцию и приводит к кратковременному повышению PaCO2 и VCO.
Респираторные изменения в течение лапароскопической операции могут способствовать повышению PaCO. Несоответствие вентиляции и легочной перфузии может быть вызвано положением пациента и повышенным давлением в дыхательных путях, связанны с увеличением внутрибрюшного давления. Lister с колл. исследовали связь между VCO2 и внутрибрюшным давлением при карбоксиперитонеуме у свиней. При внутрибрюшном давлении до 10 мм рт. ст. повышенное VCO2 объясняется повышенным PaCO. При более высоком давлении продолженное повышение PaCO2 происходит без соответствующего увеличения VCO, что является результатом увеличения мертвого пространства, о чем свидетельствует возрастание ETCO. Если в ответ на увеличенное мертвое пространство не регулируются параметры контролируемой вентиляции, альвеолярная вентиляция будет снижаться, а PaCO2 будет расти. У здоровых пациентов поглощение СО2 из брюшной полости является основным механизмом повышения PaCO, но у пациентов с сердечно-легочными проблемами вентиляционные изменения также значительно способствуют увеличению PaCO. Уровень Ра02 и внутрилегочный шунт во время лапароскопии изменяются незначительно.
Целесообразно поддерживать PaCO2 в рамках физиологической нормы, регулируя параметры вентиляции. За исключением особых случаев, когда случается подкожная СО2-эмфизема, коррекция повышенного PaCO2 может быть легко достигнута увеличением альвеолярной вентиляции на 10-25%.
Респираторные осложнения
Подкожная эмфизема СО2
Подкожная СО2-эмфизема может развиться как осложнение случайной внебрюшинной инсуффляции, но может также рассматриваться как неизбежный побочный эффект некоторых лапароскопических хирургических вмешательств, когда требуется преднамеренная внебрюшинная инсуффляция, например при пластике паховой грыжи, операции на почке, тазовой лимфаденэктомии. Во время лапароскопической фундопликации при пластике грыжи пищеводного отверстия вскрытие брюшины, покрывающей диафрагмальные отверстия, позволяет СО2 проходить под давлением через средостение в область шеи и головы. В этих условиях VCO, РаС02 и PETCO2 повышаются. При любом повышении PETCO, произошедшем после стабильных показателей PETCO, следует предположить это осложнение. Повышение VCO2 может быть таким, что профилактика гиперкапнии регуляцией параметров искусственной вентиляции становится практически невозможной. В этом случае лапароскопия должна быть временно прервана для удаления СО2 и может быть возобновлена после коррекции гиперкапнии, используя меньшее давление газа в брюшной полости. Действительно, давление СО2 определяет степень эмфиземы и величину поглощения СО. Подкожная эмфизема СО2 легко разрешается, как только прекращается инсуффляция СО. Подкожная эмфизема СО2 даже на шее не является противопоказанием к экстубации в конце операции. Рекомендуют, до устранения гиперкапния, продолжать проведение механической вентиляции легких, особенно больным с ХОЗЛ, для того чтобы избежать чрезмерного увеличения работы дыхания.
Пневмоторакс, пневмомедиастинум, пневмоперикард
Движение газа при создании пневмоперитонеума может вызвать пневмомедиастинум, односторонний или двусторонний пневмоторакс и пневмоперикард. Эмбриональные рудименты оставляют потенциальные каналы связи между брюшной, плевральной полостью и полостью перикарда, которые могут открываться, когда повышается внутрибрюшное давление. Дефекты в диафрагме или слабые места в аортальном и пищеводном отверстии диафрагмы могут открыть газу путь в грудную клетку. Пневмоторакс также может развиться вторично в результате разрывов плевры во время лапароскопических оперативных вмешательств на уровне пищеводно-желудочного перехода. Хотя открытие брюшноплевральных каналов ассоциировано в основном с правосторонним пневмотораксом, при фундопластике пневмоторакс чаще выявляется слева.
Это потенциально тяжелые осложнения, которые могут привести к дыхательным и гемодинамическим расстройствам. Капноторакс снижает торакопульмональный комплайнс и повышает давление в дыхательных путях. VCO, PаCO, PETCO2 также повышаются. В результате поверхность поглощения СО2 увеличивается, а интенсивность абсорбции из плевральной полости выше, чем из брюшной. Когда пневмоторакс развивается вследствие разрыва легкого, PETCO2 уменьшается из-за снижения сердечного выброса.
При гемодинамических изменениях и снижении сатурации следует предположить развитие напряженного пневмоторакса. При этом хирург-лапароскопист может наблюдать ненормальное движение одной из половин диафрагмы. Следует отметить, что подкожная эмфизема на шее и верхней половине грудной клетки может развиваться без пневмоторакса.
Когда пневмоторакс без повреждения легочной ткани вызван газами с высокой способностью к диффузии, такими как N2O или СО, его спонтанное разрешение происходит в течение 30-60 мин без торакоцентеза. В случае развития капноторакса во время лапароскопии лечение с использованием положительного давления в конце выдоха является альтернативой дренированию плевральной полости. И наоборот, когда пневмоторакс развивается вторично в результате разрыва ранее существовавших булл, ПДКВ применять не следует и торакоцентез является обязательным.
Эндобронхиальная интубация
Краниальное смещение диафрагмы во время пневмоперитонеума приводит к краниальному смещению карины у детей и взрослых, что потенциально может привести к эндобронхиальной однолегочной интубации. О случаях эндобронхиальной интубации, связанной с лапароскопией, сообщалось при операциях в положении, как с опущенной головой, так и с поднятой. Это осложнение ведет к снижению сатурации, определяемому пульсоксиметром, и также к повышению давления плато в дыхательных путях.
Газовая эмболия
Хотя она и встречается редко, газовая эмболия является самым пугающим и опасным осложнением лапароскопии. Внутрисосудистое введение газа может последовать за непосредственным размещением иглы или троакара в сосуде, или это может произойти вследствие инсуффляции газа в орган брюшной полости. Это осложнение развивается главным образом при наложении пневмоперитонеума, особенно у пациентов, ранее перенесших операции на брюшной полости. Газовая эмболия может также случиться позже, во время операции. СО2 – самый часто используемый при лапароскопии газ, потому что он более растворим в крови, чем воздух, кислород или N2O. Быстрое его выведение также повышает порог безопасности в случае внутривенной инъекции СО. Все эти особенности объясняют быстрый регресс клинических симптомов при лечении СО2-эмболии. В результате летальная доза СО2 при эмболии приблизительно в пять раз больше, чем у воздуха.
Патофизиология газовой эмболии также определяется размером газовых пузырей и скоростью внутривенного введения газа. Во время лапароскопии быстрая инсуффляция газа под высоким давлением, скорее всего, приводит к «газовому замку» в полой вене и правом предсердии, который может вызвать препятствие венозному возврату с падением сердечного выброса или даже циркуляторным коллапсом. Острая правожелудочковая гипертензия может открыть овальное отверстие сердца, допуская развитие парадоксальной газовой эмболии. Однако парадоксальная эмболия может случиться и без открытого овального отверстия. Преднагрузка объемом снижает риск газовой эмболии и парадоксальной эмболии. Нарушения вентиляционно-перфузионных отношений развиваются с повышением физиологического мертвого пространства и гипоксемией.
Диагноз газовой эмболии строится на выявлении газовых эмболов в правых отделах сердца или на распознавании физиологических изменений в результате эмболизации. Низкая встречаемость газовой эмболии во время лапароскопии не способствует рутинному использованию инвазивных или дорогих мониторов, для того чтобы определять эмболизацию небольшим количеством газа. Когда размер эмбола повышается, могут развиваться:
-
тахикардия;
-
аритмии;
-
гипотензия;
-
повышение центрального венозного давления;
-
изменения тонов сердца;
-
цианоз;
-
кардиографические проявления перегрузки правых отделов сердца.
Но все вместе эти изменения встречаются редко. Также ранним признаком газовой эмболии может быть отек легких. Хотя пульсоксиметрия полезна для распознавания гипоксемии, для обеспечения ранней диагностики газовой эмболии и определения степени эмболии более ценны капнометрия и капнография. В случае эмболии PETCO2 уменьшается в связи с падением сердечного выброса и увеличением физиологического мертвого пространства. Следовательно, ЕТС02 увеличивается. Снижению PETCO2 может предшествовать изначальное его повышение в результате выделения СО, который был поглощен в кровь. Подтверждает диагноз аспирация газа или пенистой крови из центрального венозного катетера. Однако при лапароскопических операциях рутинная предоперационная катетеризация центральных вен не является оправданной.
Лечение СО2-эмболии состоит в немедленном прекращении инсуффляции и устранении пневомоперитонеума. Больной укладывается в положение Durant. В таком положении количество газа, который попадает в легочный кровоток через правые отделы сердца, меньше, так как вспененная кровь перемещается латерально и каудально от выходного отдела правого желудочка. Прекратив введение N2O, проводят вентиляцию с концентрацией кислорода 100% для того, чтобы корригировать гипоксемию, уменьшить размер газового эмбола и его последствия. Гипервентиляция повышает удаление СО, что является необходимым в связи с увеличением физиологического мертвого пространства. Если эти простые меры неэффективны, для аспирации газа в центральную вену или легочную артерию может быть установлен катетер. При необходимости должна быть начата сердечно-легочная реанимация. Наружный массаж сердца может быть полезен для фрагментации СО2-эмбола в мелкие пузырьки. Высокая растворимость СО2 в крови, приводящая к его быстрому удалению из кровотока, объясняет быстрый регресс клинических признаков СО2-эмболии при ее лечении. Однако эмболия СО2 может быть и летальной. Для лечения массивной СО2-эмболии успешно используется искусственное кровообращение. Если подозревается церебральная газовая эмболия, настоятельно рекомендуется рассмотреть вопрос об использовании гипербарической оксигенации.

Риск аспирации желудочного содержимого
Больных, которым проводится лапароскопия, можно рассматривать как пациентов с риском аспирации желудочного содержимого. Однако повышенное внутрибрюшное давление приводит к изменениям нижнего пищеводного сфинктера, которые позволяют поддерживать градиент давления в пищеводно-желудочном соединении и, следовательно, могут снижать риск регургитации. Более того, положение с опущенной головой способствует предотвращению попадания желудочного содержимого в дыхательные пути.
Гемодинамические проблемы во время лапароскопии
Гемодинамические изменения, наблюдаемые во время лапароскопии, являются следствием комбинации эффектов пневмоперитонеума, положения пациента, анестезии и гиперкапнии из-за поглощения СО. В дополнение к этим патофизиологическим нарушениям могут также проявляться рефлекторное повышение тонуса блуждающего нерва и аритмии.
Гемодинамические последствия пневмоперитонеума у пациентов без сопутствующей патологии
Инсуффляция СО2 в полость живота с достижением внутрибрюшного давления выше 10 мм рт. ст. вызывает существенные изменения гемодинамики. Эти нарушения характеризуются уменьшением сердечного выброса, повышением артериального давления, возрастанием общего периферического и легочного сосудистого сопротивления. Частота сердечных сокращений остается неизменной или увеличивается незначительно. Уменьшение сердечного выброса пропорционально повышению внутрибрюшного давления. Также были сообщения, что во время пневмоперитонеума сердечный выброс возрастает или не изменяется. Эти несоответствия могут быть обусловлены различиями в скорости инсуффляции СО, величине внутрибрюшного давления, угле наклона тела, интервале времени между инсуффляцией и сбором данных, способах оценки гемодинамики и методах анестезии. Однако большинство исследований показали падение сердечного выброса во время внутрибрюшной инсуффляции независимо от положения больного с опущенным, или приподнятым головным концом. Эти неблагоприятные гемодинамические эффекты пневмоперитонеума были подтверждены исследованиями при помощи катетеризации легочной артерии, измерения биоимпеданса грудной клетки, пищеводной допплерэхокардиографии и чреспищеводной эхокардиографии. Нормальные значения насыщения гемоглобина венозной крови кислородом и концентрации лактата показывают, что изменения сердечного выброса, случающиеся во время пневмоперитонеума, хорошо переносятся пациентами без сопутствующих заболеваний. Сердечный выброс, который снижается вскоре после начала инсуффляции, впоследствии увеличивается, вероятно, в результате хирургического стресса. Гемодинамические расстройства, в основном, возникают в начале инсуффляции.
Механизм снижения сердечного выброса является многофакторным. При низком внутрибрюшном давлении после транзиторного повышения венозного возврата наблюдается его уменьшение. Повышенное внутрибрюшное давление приводит к компрессии полой вены, депонированию крови в ногах и увеличению венозного сопротивления. Снижение венозного возврата, которое совпадает с уменьшением сердечного выброса, подтверждается снижением конечно-диастолического объема левого желудочка, измеренного при помощи транспищеводной эхокардиографии. Тем не менее, давление наполнения сердца во время инсуффляции растет. Парадоксальное повышение этого давления может быть объяснено увеличением внутригрудного давления, связанным с пневмоперитонеумом. Давление в правом предсердии и давление заклинивания в легочной артерии во время пневмоперитонеума больше не могут считаться надежными показателями давления наполнения сердца. Тот факт, что концентрация предсердного натрийуретического пептида остается низкой, несмотря на повышение давления заклинивания в легочных капиллярах при пневмоперитонеуме, также свидетельствует о том, что внутрибрюшная инсуффляция мешает венозному возврату. Снижение венозного возврата и сердечного выброса может быть ослаблено за счет повышения объема циркулирующей крови до создания пневмоперитонеума. Увеличение давления наполнения может быть достигнуто водной нагрузкой или небольшим наклоном пациента в положение с опущенным головным концом перед инсуффляцией, предотвращением депонирования крови при помощи приспособлений для прерывистой последовательной пневматической компрессии или обматыванием ног эластичными бинтами.
Фракция выброса левого желудочка, оцененная эхокардиографически, при увеличении внутрибрюшного давления до 15 мм рт. ст. существенно не снижается. Однако все исследования описывают нарастание общего периферического сопротивления сосудов во время пневмоперитонеума. Это увеличение постнагрузки не является рефлекторным симпатическим ответом на снижение сердечного выброса. Несмотря на то, что при здоровом сердце и физиологических состояниях повышение постнагрузки людьми переносится, рост постнагрузки, вызванной пневмоперитонеумом, может быть вреден пациентам с заболеваниями сердца.
Повышение ОПСС зависит от положения больного. Положение Тренделенбурга смягчает, а положение с приподнятым головным концом его усугубляет, ОПСС может быть корригировано назначением анестетиков с вазодилатирующим действием, например изофлурана, или прямых вазодилататоров, таких как нитроглицерин или никардипин.
Повышение ОПСС, как полагают, опосредовано механическими и нейрогуморальными факторами. Возвращение гемодинамических параметров к исходным значениям – постепенное, в течение нескольких минут, что свидетельствует о причастности нейрогуморального фактора. Катехоламины, продукты ренин-ангиотензиновой системы и особенно вазопрессин выделяются при наличии пневмоперитонеума и могут способствовать росту постнагрузки. Тем не менее, только процесс высвобождения вазопрессина идет параллельно увеличению ОПСС. Повышения концентрации вазопрессина в плазме коррелируют с изменениями внутригрудного давления и трансмурального давления в правом предсер- дии. Механическая стимуляция внутрибрюшных рецепторов также приводит к повышению секреции вазопрессина, ОПСС и артериального давления. Однако неизвестно, достаточно ли повышения внутрибрюшного давления до 14 мм рт. ст, чтобы стимулировать эти рецепторы. Возрастание ОПСС также объясняет, почему артериальное давление повышается, а сердечный выброс падает. Использование а2-адреномиметиков, таких как клонидин, или дексмедетомидин, и в-блокаторов значительно уменьшает гемодинамические изменения и потребность в анестетиках. Использование высоких доз ремифентанила почти полностью предотвращает гемодинамические изменения.

Влияние пневмоперитонеума на региональную гемодинамику
Повышенное внутрибрюшное давление и положение с поднятым головным концом приводят к венозному застою в нижних конечностях, С повышением внутрибрюшного давления кровоток в бедренных венах постепенно снижается, и даже во время длительных процедур никакой адаптации к снижению венозного оттока не происходит. Это может предрасполагать к развитию тромбоэмболических осложнений. Хотя случаи тромбоэмболии были описаны в литературе, нет впечатления, что их фактическая частота увеличивается вследствие лапароскопии.
Также было исследовано влияние СО2-пневмоперитонеума на функцию почек. Диурез, почечный кровоток и скорость клубочковой фильтрации во время лапароскопической холецистэктомии уменьшаются до величин менее чем 50% от исходного уровня, и они значительно ниже, чем при открытой холецистэктомии. Диурез существенно повышается после выпускания газа из брюшной полости.
Существуют разногласия по поводу влияния СО2-пневмоперитонеума на висцеральный и печеночной кровоток. Сообщалось о значительном его снижении у животных и у людей. Однако другие исследователи не заметили каких-либо значительных изменений. Blobner и колл. сравнивая СО2-пневмоперитонеум и пневмоперитонеум воздухом у свиней, наблюдали снижение висцерального кровотока во время пневмоперитонеума воздухом, но при использовании СО2 этого не происходило. Они полагают, что прямой висцеральный вазодилатирующий эффект СО2 может противодействовать механическому воздействию повышенного внутрибрюшного давления.
Скорость церебрального кровотока увеличивается в течение СО2-пневмоперитонеума в ответ на повышение РаС. Когда сохраняется нормокапния, пневмоперитонеум в сочетании с положением с опущенным головным концом не вызывает вредных изменений внутримозговой гемодинамики. Пневмоперитонеум не влияет на внутриглазное давление у женщин без ранее существующих заболеваний глаз. В экспериментальной модели глаукомы на животных пневмоперитонеум лишь незначительно повышает внутриглазное давление.
Проявление существенных гемодинамических изменений во время пневмоперитонеума поднимает вопрос о переносимости его больными с заболеваниями сердца. У больных с заболеваниями сердца от легкой до тяжелой степени тяжести характер изменений среднего артериального давления, сердечного выброса и ОПСС качественно аналогичен больным без сопутствующей патологии. Количественно эти изменения кажутся более выраженными. В исследовании, включающем пациентов III и IV классов ASA, SvO2 снижалось у 50% больных, несмотря на предоперационную оптимизацию гемодинамики под контролем катетера в легочной артерии. Больными, которые испытывали самые тяжелые гемодинамические изменения с неадекватной доставкой кислорода, были пациенты с предоперационно низкими сердечным выбросом, центральным венозным давлением и высокими средним артериальным давлением и ОПСС, т.е. проявлениями, характерными для сниженного внутрисосудистого объема. Исследователи предлагают увеличивать преднагрузку до операции, чтобы компенсировать гемодинамический эффект пневмоперитонеума. У избранных больных с заболеваниями сердца для коррекции гемодинамических изменений, вызванных повышенным внутрибрюшным давлением, использовали внутривенное введение нитроглицерина, никардипина или добутамина. Нитроглицерин был выбран для коррекции снижения сердечного выброса, связанного с возрастанием давления заклинивания легочных капилляров и ОПСС. Назначение никардипина может быть более целесообразным, чем нитроглицерина. Давление в правом предсердии и давление заклинивания легочных капилляров не являются надежными показателями давления наполнения сердца при пневмоперитонеуме. Одной из основных причин изменения гемодинамики во время пневмоперитонеума у больных с заболеваниями сердца является повышение постнагрузки. Никардипин избирательно действует на артериальные сосуды сопротивления и не изменяет венозный возврат. Это лекарство полезно при застойной сердечной недостаточности. Так как у отдельных пациентов, по меньшей мере, в течение 1 ч после операции не происходит нормализации гемодинамических показателей, в послеоперационном периоде может развиться застойная сердечная недостаточность. Dhoste и соавт. не выявили нарушений гемодинамики у пожилых пациентов III класса ASA, но они использовали низкое внутрибрюшное давление и медленную скорость инсуффляции газа. Гемодинамические последствия пневмоперитонеума минимальны для больных, перенесших трансплантацию сердца, у которых хорошая сократительная функция желудочков. Лапароскопическая адреналэктомия при феохро- моцитоме может быть успешно проведена, используя продленную инфузию никардипина. Некоторые исследователи полагают, что больные с ожирением хорошо переносят гемодинамические изменения во время пневмоперитонеума

Нарушения ритма сердца во время лапароскопии
Аритмии во время лапароскопии имеют несколько причин. Повышенное PаCO2 может не быть причиной нарушений ритма сердца, возникающей во время лапароскопии. Аритмии не коррелируют с уровнем PаCO2 и могут развиваться рано, во время инсуффляции, когда еще нет высокого PаCO.
К рефлекторному повышению тонуса блуждающего нерва могут привести резкое растяжение брюшины и электрокоагуляция маточных труб. Могут развиться брадикардия, другие аритмии, асистолия. Стимуляция блуждающего нерва усиливается, если уровень анестезии слишком поверхностный или если пациент принимает а-блокаторы. Эти явления легко и быстро обратимы. Лечение заключается в прекращении инсуффляции, назначении атропина и углублении анестезии после восстановления ритма.
Нарушения ритма сердца происходят чаще всего рано, во время инсуффляции, когда патофизиологические изменения гемодинамики являются наиболее интенсивными. С этих позиций у больных с диагностированными или скрытыми заболеваниями сердца аритмии могут отражать непереносимость расстройств гемодинамики. К аритмиям также может приводить газовая эмболия.
Проблемы, связанные с положением пациента
Положение больного на операционном столе зависит от места оперативного вмешательства. Тогда как наклон головного конца вниз используется при операциях на органах нижней половины живота и таза, положение с поднятым головным концом предпочтительно во время вмешательств в верхней половине живота. Больные часто укладываются в литотомическое положение. Все эти положения могут вызывать или вносить свой вклад в развитие патофизиологических изменений или повреждений во время лапароскопии. Крутизна наклона также влияет на величину этих изменений.
-
Сердечно-сосудистые эффекты.
У людей с нормальным артериальным давлением положение с опущенным головным концом приводит к повышению центрального венозного давления и сердечного выброса. Барорецепторный рефлекторный ответ на повышенное гидростатическое давление состоит из системной вазодилатации и брадикардии. Хотя различные рефлексы могут быть ослаблены во время общей анестезии, гемодинамические изменения, вызванные этим положением во время лапароскопии, остаются незначительными. Однако изменения центрального объема крови и давления больше у больных с ИБС, особенно с плохой сократительной функцией желудочков, что приводит к потенциально вредному возрастанию потребности миокарда в кислороде. Положение Тренделенбурга может также оказывать влияние на церебральное кровообращение, особенно в случае низкой податливости тканей головного мозга, и приводит к повышению внутриглазного давления, которое может усугублять острую глаукому. Несмотря на то, что внутрисосудистое давление в верхней части туловища повышается, положение с опущенной головой снижает перфузионное давление в тазовых органах, уменьшая кровопотерю, но повышая риск газовой эмболии.
При положении с поднятым головным концом снижение сердечного выброса и среднего артериального давления возникает в результате уменьшения венозного возврата, Это снижение сердечного выброса усугубляет гемодинамические изменения, вызванные пневмоперитонеумом. Чем круче наклон, тем больше снижается сердечный выброс.
Венозный застой в нижних конечностях имеет место при положении с поднятым головным концом и может усиливаться в литотомическом положении с согнутыми в коленях ногами. Так как в дальнейшем пневмоперитонеум увеличивает скопление крови в ногах, следует избегать любых дополнительных факторов, способствующих сосудистой дисфункции. Ноги должны свободно поддерживаться, а не быть плотно привязанными. Должно быть исключено давление на область подколенной ямки.
Когда больной находится в литотомическом положении, наиболее уязвим и должен быть защищен общий малоберцовый нерв. Длительное литотомическое положение, требуемое при некоторых лапароскопических оперативных вмешательствах, может привести к компартмент-синдрому нижних конечностей.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии