Паховый лимфаденит: причины, симптомы, лечение
Лимфатические узлы – это своеобразные фильтры в организме, которые отвечают за очищение лимфы от продуктов клеточного распада, токсинов, вирусов и бактерий. Все вышеперечисленные агенты могут проникать в лимфу из периферических тканей и обезвреживаются в лимфоузлах иммунными клетками организма. Помимо этого, в них происходит созревание Т-клеточного звена иммунитета: Т-киллеров и Т-хелперов, которые в организме отвечают за противовирусную и противоопухолевую защиту.
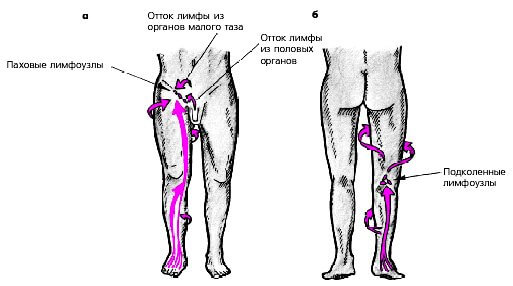
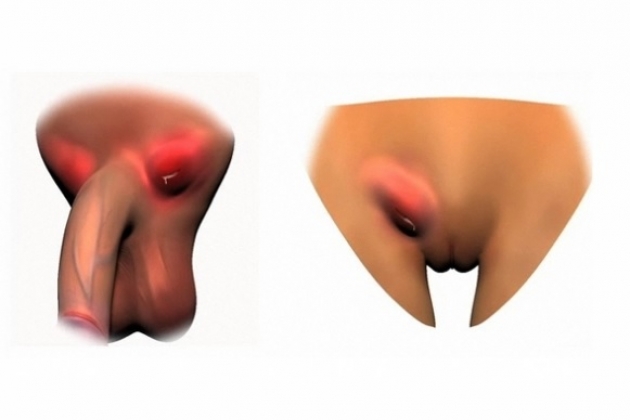
Лимфатические узлы, которые собирают лимфу из определенных участков тела, принято называть регионарными. От половых органов, промежности и нижних конечностей лимфа протекает через паховые лимфоузлы. Они располагаются слева и справа от промежности в районе паховых связок и крупных сосудов нижней конечности, сверху они прикрываются подкожно-жировой клетчаткой и эпидермисом. Воспаление лимфоузлов в паху называется лимфаденитом паховой области. Данное заболевание встречается у обоих полов и чаще развивается у лиц зрелого, молодого и детского возраста.
Следует понимать, что не каждое увеличение паховых лимфоузлов можно называть паховым лимфаденитом. Подобная реакция может возникать вследствие воздействия вирусных инфекций, перегревания, аутоиммунных процессов, продолжительного пребывания на солнце и свидетельствует об активации Т-клеточного звена в цепи иммунной системы. Иммунные клетки начинают активно размножаться и развиваться в узлах, что приводит к развитию функциональной гиперплазии лимфоидной ткани. У здорового человека могут увеличиваться одновременно до 5 групп лимфоузлов, при этом это не будет считаться патологией. Наличие в слове «лимфаденит» окончания «-ит» говорит о наличии воспалительных изменений в тканях лимфоузла, речь о которых пойдет ниже.
Причины
В подавляющем большинстве случаев паховый лимфаденит провоцируют условно-патогенные и патогенные микроорганизмы. Проникают они в лимфоузлы из очагов воспаления, локализированных в области промежности, наружных половых органов, а также в тканях нижних конечностей. Среди основных возбудителей лимфаденита выделяют:
-
спирохеты;
-
ВИЧ;
-
вирус клещевого энцефалита;
-
возбудитель туляремии (франсиелла туляренсис);
-
риккетсии;
-
чумная палочка (иерсиния пестис);
-
хламидии;
-
микобактерии туберкулеза;
-
стрептококки;
-
стафилококки.
В большинстве случаев воспаление паховых лимфоузлов наблюдается на фоне наличия основной патологии как проявление диссеминации возбудителя заболевания с током лимфы. К появлению лимфаденита могут привести такие состояния:
-
абсцесс или флегмона в тканях промежности и нижней конечности;
-
грибковое поражение кожи стоп и ногтей;
-
венерические заболевания (в частности, сифилис);
-
рожистое воспаление кожи ягодиц, нижней половины живота, нижних конечностей;
-
остеомиелит нижних конечностей;
-
нагноение трофических язв;
-
инфицирование ран, порезов и ссадин;
-
фурункулы промежности и нижней конечности.
В некоторых случаях лимфаденит является одним из симптомов роста опухоли в лимфоидной или другой ткани:
-
лимфогранулематоза;
-
лимфомы;
-
метастазов при опухолях наружных половых органов;
-
метастазов меланомы, которая локализируется на ягодицах, промежности, нижних конечностях.
Каждая возрастная группа имеет наиболее частые причины развития лимфаденита:
-
у детей – остеомиелит, опухоли лимфоидной ткани, инфицирование ран и ссадин нижних конечностей;
-
у женщин – рожистое воспаление кожи, инфицирование трофических язв нижних конечностей, гнойные процессы (бартолинит, вульвит), половые инфекции (хламидиоз, сифилис);
-
у мужчин – опухоли лимфоидной ткани, фурункулы на нижних конечностях, ягодицах, воспалительные заболевания наружных половых органов (уретрит, баланопостит), венерические заболевания (хламидиоз, сифилис).
Что происходит в лимфоузлах
Воспаление независимо от его причины всегда имеет однотипное течение. Любой из перечисленных выше провоцирующих факторов (клетки опухоли, бактерии, вирусы) повреждает функциональные структуры лимфоузла, что приводит к выделению из поврежденных клеток биологически активных веществ. Последние дают начало целому каскаду ответных реакций организма, которые направлены на прекращение дальнейшего распространения патогена. К таким процессам относят:
-
миграцию лейкоцитов из тока крови в полость лимфатических узлов;
-
выход жидкой части крови в ткани лимфоузла с образованием отека;
-
увеличение сосудистой проницаемости для иммунных клеток и плазмы крови;
-
расширение сосудов, которое провоцирует застой крови в области лимфоузла.
Кажется, как может случиться такое, что переполненные иммунными клетками лимфоузлы не способны справиться с возбудителем патологии самостоятельно? Дело в том, что необходимо тесное сотрудничество Т-клеток лимфоцитов с другими иммунными клетками, поскольку без них первые не видят своего врага. Помимо этого, основной функцией Т-лимфоцитов является уничтожение клеток собственного организма, которые подверглись изменениям. Противомикробной защитой «заведуют» моноциты и нейтрофилы крови, именно эти клетки в больших количествах устремляются к очагу воспаления в ответ на сигнал бедствия.
Дальнейшее развитие ситуации зависит от того, на какой стадии организму удается справиться с противником:
-
серозное воспаление заканчивается на этапе активации иммунитета и формирования отека;
-
гнойное – при гибели значительного количества бактерий и нейтрофилов, которые являются клетками лимфоузла;
-
флегмона – при расплавлении капсулы лимфоузла гнойной субстанцией и распространении процесса на соседнюю подкожно-жировую клетчатку.
Клиническая картина
Увеличение лимфоузлов является ключевым клиническим признаком развития пахового лимфаденита. Они начинают выпирать из-под кожи, проявляясь в виде округлых образований (шишка в паховой области в месте сгиба ноги), кожа над этим участком гиперемирована или нормальная, лимфоузлы болезненны при пальпации. Общая закономерность в том, что чем более выражен деструктивный процесс в лимфоузле, тем хуже становится состояние пациента.
Гнойный лимфаденит сопровождается выраженной болью в паху, вследствие которой больной должен ограничивать движения, которые выполняются в тазобедренном суставе. При любых попытках отвести конечность растягивается паховая связка, что причиняет больному значительные страдания. Ограниченная гнойная полость в некоторых случаях самостоятельно вскрывается с последующим истечением желто-зеленой довольно густой массы. В случае дальнейшего распространения процесса и перехода его в флегмону общее состояние существенно ухудшается:
-
у больного отмечается подъем температуры до 39-40 градусов;
-
появляется ломота в суставах и мышцах, отсутствует аппетит, развивается головная боль.
В начале патологического процесса лимфатические узлы не спаяны с подлежащими тканями, поэтому подвижны. Постепенно в процесс вовлекается подкожно-жировая клетчатка и капсулы соседних лимфоузлов, что приводит к формированию неподвижного болезненного конгломерата из лимфоузлов. Кожа над такими образованиями часто измененная – имеет багрово-синюшный застойный окрас, который сохраняется на долгое время в виде гиперпигментированного пятна.
Описанная выше клиническая картина является результатом воздействия неспецифической микрофлоры (клебсиеллы, протея, кишечной палочки, стрептококков и стафилококков). Специфические возбудители провоцируют развитие характерного исключительно для них изменения тканей, которое будет рассмотрено ниже. Большинство перечисленных патологий встречаются как в детском, так и во взрослом возрасте. Особенностью пахового лимфаденита у ребенка является бурная реакция лимфоидных тканей на воспаление с выраженным увеличением лимфатических узлов.
Фелиноз – болезнь кошачьих царапин
Заболевание возникает спустя 1-2 недели с момента укуса или царапины кошки (в большинстве случаев это бездомные котята), которая инфицирована одним из видов патогенных хламидий. В месте заживления ссадины формируется красное пятно, которое постепенно трансформируется в небольшую язву. Спустя еще пару недель начинает развиваться регионарный лимфаденит, формируя крупный бубон. К этому моменту состояние больного значительно ухудшается, развивается лихорадка с высокой температурой, признаки выраженной интоксикации организма. Заболевание развивается довольно медленно, нагноение бубона происходит через 2-3 недели. Нередко наблюдается формирование свища в бубоне, по которому наружу отделяется зеленоватый густой гной. Для того чтобы подтвердить диагноз, важно наличие в анамнезе контакта с кошкой, обнаружение антител в крови пациента и длительное течение патологии.
Туберкулез
Микобактерии туберкулеза проникают в лимфоузлы паховой области довольно редко, чаще всего из желудочно-кишечного тракта, половых органов, кожи нижних конечностей и костей. Они (бактерии) неплохо защищены от иммунной агрессии организма и могут свободно перемещаться с током лимфы по лимфатическим сосудам. Микобактерии оседают в нескольких или только в одном из лимфоузлов и вызывают специфическое воспаление.
При туберкулезном поражении существует три типа лимфаденита:
-
Инфильтративный – в лимфоузлах наблюдается усиленное размножение Т-лимфоцитов, которые значительно увеличивают объем узла и создают плотную консистенцию. Течение заболевания доброкачественное, узлы не спаяны с соседними тканями, малоболезненны, кожа в их проекции без изменений.
-
Казеозный – характеризуется процессом распада тканей в полости лимфоузлов с их последующим нагноением и формированием творожистой крошковидной массы, или казеозного некроза. Внешне лимфоузлы увеличиваются в размерах, становятся болезненными, плотными, спаиваются с окружающими их тканями и кожей. В проекции воспаления кожа становится гиперемированной, в некоторых случаях на ее поверхности могут формироваться свищи, которые сообщают внешнюю среду с полостью лимфоузла. Через такие отверстия казеозные массы и гной отходят наружу, заживление процесса довольно медленное с последующим формированием рубца.
-
Индуративный – отличается длительными течением и слабой степенью выраженности воспалительного процесса с преобразованием лимфоидной ткани в рубцовую. Лимфоузел уменьшается в размерах, становится плотным и неподвижным. Болезненность при пальпации слабая или умеренная, постепенно исчезает.
Туберкулезный лимфаденит сопровождается незначительным повышением температуры, похуданием, слабостью, повышенной утомляемостью. Диагноз подтверждается наличием в узле микобактерий туберкулеза.
Паховый лимфогранулематоз
Паховый лимфогранулематоз является наиболее распространенной формой хламидийной инфекции на всей территории Европы. Инфицирование происходит при незащищенном половом контакте. Изначально на половых органах формируется безболезненная эрозия, которая заживает самостоятельно без какого-либо лечения. Через 1,5-2 месяца в паху начинает увеличиваться один или группа лимфоузлов, которые спаиваются друг с другом, с окружающими тканями, кожа в их проекции становится гиперемированной.
Постепенно лимфоузлы размягчаются, на их поверхности начинают формироваться сквозные отверстия, по которым наружу выделяется желто-зеленый гной. В моменты нагноения общее состояние больного ухудшается: появляется повышенная температура, развивается интоксикация. В исходе болезни в некоторых случаях может формироваться слоновость – выраженный отек нижней конечности на пораженной стороне, который возникает вследствие нарушения оттока лимфы. Диагноз подтверждается наличием в крови специфических противохламидийных антител.
Сифилис
Паховый лимфаденит у женщин и у мужчин довольно часто вызывается бледной трепонемой – возбудителем сифилиса. На первой стадии заболевания происходит увеличение лимфоузлов спустя несколько недель после заражения, происходящего половым путем. В месте внедрения инфекции начинает формироваться плотный безболезненный бугорок до нескольких сантиметров в диаметре. На протяжении 7-10 дней увеличиваются паховые лимфоузлы, как правило, с обеих сторон.
Все изменения имеют скрытый характер и абсолютно незаметны для больного, учитывая также отсутствие какого-либо дискомфорта. Диагностика патологии проводится путем обнаружения в крови специфических антител, а также подвижных трепонем в мазке из уретры.
Бубонная форма чумы
Заболевание довольно редко встречается в современной медицинской практике, однако естественные очаги циркуляции возбудителя до сих пор присутствуют в странах Средней Азии (Таджикистан, Узбекистан). Усиление миграционных явлений несет угрозу заноса чумы и на территорию нашей страны, поэтому существует определенная эпидемиологическая настороженность в отношении данного недуга. Заболевание передается через укус крысы или блохи, после чего человек становится контагиозным для окружающих.
Чаще всего при чуме бубоны начинают формироваться вблизи места проникновения инфекции. Бубон – это довольно крупный (около 3-5 см) лимфоузел, который воспален и внутри которого происходит распад тканей с последующим нагноением. При чуме контуры лимфоузла смазаны, поскольку он довольно быстро спаивается с соседними тканями, кожа в проекции узла приобретает багрово-синюшный оттенок. Общее состояние больного является крайне тяжелым, присутствует сильная лихорадка и общие признаки интоксикации организма. Диагноз подтверждается путем бактериологического посева на питательную среду материала, полученного от пациента (крови, которая была собрана из бубона).
Бубонная форма туляремии
На территории России патология встречается в лесостепных и степных зонах (Дагестан, Оренбургская область, Смоленская область, Башкирия). Заражение происходит во время контакта со шкурками грызунов или посредством укусов насекомых (кровососущих). Бубон формируется в области проникновения в организм возбудителя.
Туляремийный бубон отличается четкими контурами и отсутствием спаек с окружающими лимфоузлами и кожей. Он медленно разрастается, нагноение узла наблюдается не раньше чем на третьей неделе с момента инфицирования, обратное развитие процесса также довольно продолжительное. Состояние больного умеренное, болезненность в паху терпимая, поэтому активность человека не нарушается. Диагноз удается подтвердить аллергической пробой с туляремийным токсином и обнаружением в крови антител к возбудителю патологии.
Опухолевое поражение
Изолированное разрастание лимфоузлов в области паха происходит вследствие метастазирования опухолей из соседних тканей и в ряде других случаев – в начале лимфогранулематоза и лимфомы. Метастазы провоцируют специфические воспаления, при которых пораженный узел становится таким плотным, что его можно сравнить по твердости с деревом. Болевые ощущения при этом могут быть либо слабыми, либо совсем отсутствовать, окружающие ткани не вовлекаются в патологический процесс.
При наличии опухолей лимфоидной ткани увеличиваются все лимфоузлы в паховой области. У больного начинает медленно ухудшаться состояние, характерными являются выраженное похудание и слабость. Температура повышается до 38-39 градусов в случае распада опухолевой ткани, при лимфогранулематозе лихорадка довольно легко переносится. Диагноз удается подтвердить проведением цитологического исследования биопата лимфоузла – в нем присутствуют атипичные клетки.
Диагностика
Диагноз патологии устанавливают на основании жалоб больного, анамнеза, пальпации и осмотра паховой области. Для определения причины развития лимфаденита врач применяет инструментальные методы исследования и лабораторные тесты.
Жалобы и анамнез
Начало патологии может быть постепенным или острым, все зависит от типа возбудителя. Важную роль играют данные о наличии незащищенных половых контактов, наличии в ближайшем окружении больных сифилисом или туберкулезом, контактов с кошкой, травмах нижних конечностей. Больные жалуются на:
-
покраснение кожи над лимфоузлами в паху;
-
чувство напряженности и жара в паху;
-
болевые ощущения при движениях в тазобедренном суставе и при ходьбе;
-
увеличение паховых лимфоузлов;
-
дискомфорт в области паха;
-
образование свищей на коже, через которые в дальнейшем начинают отделяться творожистые массы, жидкость или гной.
Осмотр и пальпация
Во время осмотра паховой области врач обращает внимание на выраженность воспалительного процесса, подвижность, форму и размер лимфоузлов. О наличии активного воспалительного процесса свидетельствуют такие признаки, как:
-
выраженный ярко-красный цвет кожи в проекции воспаления;
-
плотноэластическая консистенция лимфоузла;
-
сращение лимфоузла с окружающими тканями и его неподвижность;
-
выраженный отек тканей, которые окружают лимфоузел;
-
резкая болезненность лимфоузла при его пальпации.
Размягчение центра воспаления является признаком формирования гнойной полости внутри узла. Если происходит самопроизвольное вскрывание стенки и в процесс вовлекается подкожно-жировая клетчатка, в области паха формируется болезненный уплотненный участок, не имеющий четких границ – флегмона. Отверстия свищевых ходов представляют собой участки истечения гноя и отделения некротических масс.
При наличии опухолевого процесса воспаление выражается в меньшей степени:
-
лимфоузлы на ощупь твердые;
-
болевые ощущения едва заметные или умеренные;
-
узлы не спаяны с окружающими тканями;
-
покраснение кожи отсутствует или слабовыраженное;
-
увеличение лимфоузла незначительное.
Инструментальные и лабораторные тесты
Для подтверждения диагноза доктор назначает:
-
общий анализ крови – воспалительный процесс в организме провоцирует снижение цветового показателя, ускорение СОЭ, увеличение количества лейкоцитов;
-
биохимический анализ крови – лимфаденит провоцирует увеличение концентрации серомукоида и С-реактивного белка в сыворотке, при наличии опухоли лимфоидной ткани присутствует гиперпротеинемия (повышение содержания белка в плазме);
-
анализ крови на наличие специфических антител к возбудителям – позволяет определить причину развития воспаления;
-
общий анализ мочи – у взрослых при воспалении может обнаруживаться белок, у детей – кетоновые тела;
-
бактериологический посев биопата из лимфоузла на питательную среду – происходит рост колонии микроорганизмов, что позволяет определить род и вид возбудителя патологии, степень его чувствительности к антибиотикам;
-
микроскопическое исследование – изучение материала, полученного из лимфоузла, под микроскопом позволяет собрать информацию о наличии опухолевых клеток, возбудителе и характере воспаления.
Среди инструментальных методик применяют:
-
ПЭТ – позитронно-эмиссионная томография, которую назначают при подозрении на метастазирование опухоли в лимфатические узлы и для первичной локализации опухоли;
-
биопсия пахового лимфоузла – прокалывают иглой лимфоузел и забирают содержимое в шприц для проведения дальнейших исследований;
-
УЗИ – исследование размеров лимфоузла, характер и наличие содержимого, также проводится диагностика нарушений оттока лимфы и состояния соседних тканей;
-
рентгенологический – дает возможность выявить наличие изменений в легких при туберкулезе и диагностировать кальцинаты в лимфатических узлах.
Принципы лечения
Вопросами терапии пахового лимфаденита должны заниматься несколько различных специалистов, что зависит от характера основной патологии. В большинстве случаев терапия проводится:
-
дермато-венерологами;
-
хирургами;
-
инфекционистами.
У женщин паховый лимфаденит в некоторых случаях ведут гинекологи, если данное осложнение сочетается с патологией гинекологического профиля. Во многих случаях не выполняют отдельное лечение лимфаденита, поскольку он исчезает самостоятельно после устранения основного заболевания. Если в течение продолжительного времени лимфатические узлы не возвращаются к исходным размерам, назначают сеансы прогревающей терапии (лазер, магнит, УВЧ).
Активная терапия требуется в случаях гнойного воспаления лимфатических узлов. Пациент получает курс антибактериальной терапии широкого спектра действия, антигистаминные и противовоспалительные препараты. Для предотвращения спайки лимфоузлов в определенных случаях проводят электрофорез с лидазой (ферментным препаратом).
При созревании гнойной полости, формировании флегмоны и свищей показано проведение хирургического вмешательства. Хирург под местной анестезией проводит вскрытие лимфоузла, удаляет из него разрушенные ткани и гной, промывает полость лимфоузла антисептическим раствором и неплотно зашивает с помощью нескольких швов. В узле оставляют дренаж, по которому отводится воспалительный экссудат, через некоторое время проводят повторное промывание полости лимфоузла.
Воспаление лимфоузлов в области паха в большинстве случаев является не отдельной патологией, а признаком опухолевого или инфекционного процесса в области промежности и нижних конечностей. Самостоятельные попытки устранить лимфаденит можно сравнить с симптоматическим лечением, которое может облегчить общее состояние больного, но не может повлиять на развитие основного заболевания. Для назначения адекватного лечения и определения причины заболевания нужно проконсультироваться у врача и пройти соответствующее обследование.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии