Особенности общей анестезии в экстренных условиях. Применение сукцинилхолина
В то время, как известно, что общие принципы анестезии не действуют в боевых условиях, очевидно также, что наша обязанность состоит в оптимизации средств оказания помощи в неотложных полевых условиях.
Написанные в 1942 г., эти слова остаются истиной и сегодня, так как многие принципы верны для современных войн или широкомасштабных катастроф. Недавние конфликты и события позволили анестезиологам и сестрам-анестезистам помочь улучшить ведение пациентов с травматическими повреждениями в плане анестезии, реанимации и хирургии «damage control». Ведение пострадавших на поле боя сопровождается обычно описанными ранее особенностями, но с особым вниманием на область догоспитальных вмешательств, технологической и логистической поддержки, движения пациентов, ведением массовых жертв и хирургических вмешательств.

Оперативные вмешательства на догоспитальном этапе, обеспечение первичной хирургической помощи и стратегия реанимации повлияли на выживание после боевых повреждений. Во время последних конфликтов в Ираке и Афганистане частота убитых в бою снизилась до 13,9%, тогда как во Вьетнаме и второй мировой войне эта цифра составляла 20,2%. Это также повлияло на снижение летальности. Парадоксально, но возможность доставить тяжело пострадавших пациентов в госпиталь привело к увеличению соотношения «умершие/раненые». Наиболее вероятно, данное соотношение было бы более высоким, если бы не внедрение таких техник, как «damage control», улучшение лечения в отделении интенсивной терапии, раннее распознавание абдоминального компартмент-синдрома, более свободный подход к использованию цельной свежей крови.
Одним из главных достижений медицинской поддержки на поле боя была эвакуация пациентов за пределы театра военных действий в медицинские учреждения широкого профиля. В самом последнем конфликте на Среднем Востоке, время с момента повреждения до возвращения в США часто составляло меньше 72 ч даже у наиболее тяжело раненных пациентов. Это включало тактику «damage control» на поле боя, сопровождаемую одной или двумя аэромедицинскими транспортировками в пределах 12 ч командой воздушной бригады критических состояний. Для подготовки столь быстрой эвакуации анестезиолог должен быть уверен, что такие периоперационные вмешательства как восстановление проходимости дыхательных путей, адекватное обезболивание и реанимация, были выполнены перед эвакуацией. В дополнение, анестезиологи часто назначаются в качестве члена врачебной команды CCATT, исходя из своих профессиональных навыков и способности обеспечить поддержку пострадавших в пути. Помимо поддержки во время военных действий, CCATT показала эффективность для эвакуации критических пациентов во время широкомасштабных катастроф на примере урагана Катрин в 2005 г.
Ситуации с массовыми жертвами не являются редкостью в условиях военного времени, хотя роль анестезиолога будет варьироваться в зависимости от количества больных и потребности в срочных хирургических вмешательствах. Учитывая ограниченное количество специалистов, способных провести анестезию в большинстве военных конфликтов, маловероятно, что анестезиологи будут принимать участие в процессе сортировки. Однако если такая возможность будет, обеспечение проходимости дыхательных путей, выполнение венозного доступа, реанимационные мероприятия будут требовать увеличения частоты проведения анестезиологических обеспечений. Только от 10 до 20% поступающих требуют немедленных жизнеспасающих вмешательств, хотя в последующем этот показатель увеличивается. При дальнейшем развитии системы оказания помощи при травме организация оказания помощи при массовых поступлениях пострадавших станет рутинной.
Общий анестезиологический подход к оказанию помощи на поле боя, аналогичен таковому для пациентов при травмах в мирных условиях; однако ряд факторов должен быть рассмотрен в периоперационном плане для пострадавших в военных конфликтах. Условия окружающей среды, такие как экстремальные температуры, наличие воды, загрязнение песком, отсутствие достаточного электрического снабжения и другие аспекты, должны быть приняты во внимание. Могут удлиняться цепочки медицинской логистики, что приведет к нарушению снабжения. Такое развертываемое оборудование, как системы испарителей или портативные вентиляторы, могут отличаться от принятых в мирное время, следовательно, обучение персонала перед развертыванием является жизненно необходимым. Кроме того, такие методики, как тотальная внутривенная анестезия и региональная анестезия/аналгезия, часто будут использоваться, и, следовательно, потребуется ознакомление с сопутствующим оборудованием.
Оптимальная помощь пострадавшим при боевых действиях или жертвам бедствий требует не только знакомства с широким спектром принципов и методов анестезии, но умения быть гибким в условиях быстро меняющей обстановки. Имея специальную подготовку в обеспечении проходимости дыхательных путей, обеспечении седации и аналгезии, реанимации и лечении боли, анестезиологи могут быть вовлечены в процессы сортировки, организации помощи в чрезвычайных ситуациях, терапии критических состояний.
Экстренное восстановление проходимости дыхательных путей
Алгоритм ведения трудных дыхательных путей Американского общества анестезиологов является полезным начальным пунктом для травматологических анестезиологов в приемном отделении или же в операционной. Хотя разделы будут варьировать от учреждения к учреждению и от исполнителя к исполнителю, концепция алгоритма остается неизменной. Анестезиологи должны иметь план по первичной оценке дыхательных путей и борьбе с любыми трудностями. Следует отметить, что приведенный алгоритм отличается от алгоритма ASA в том, что пробуждение пациента редко используется в силу того, что необходимость в экстренном поддержании проходимости дыхательных путей сохраняется и на период после реанимации. После окончательного принятия решения о необходимости поддержания проходимости дыхательных путей усилия будут продолжаться до тех пор, пока трубка с манжетой не окажется в трахее, неважно, с помощью обычной интубации или с использованием хирургического подхода. Невозможность восстановить проходимость дыхательных путей хирургическим способом достаточно скоро приводит к плохим результатам в сравнении с осложнениями процедуры, которая не была выполнена.
Анестезиолог должен соблюдать те же меры стандартного мониторинга для обеспечения проходимости дыхательных путей в приемном отделении, что и в операционной, включая:
-
ЭКГ;
-
артериальное давление;
-
оксиметрию;
-
капнометрию.
Соответствующее оборудование, включая источник кислорода, система «мешок-клапан-маска», аппарат искусственной вентиляции легких, аспиратор и набор клинков ларингоскопа, эндотрахеальных трубок и наборов для трудной интубации должны быть доступными в любых местах, где обычно случается экстренная интубация, включая приемное отделение.
Лучше всего интубация трахеи достигается в случаях использования метода быстрой последовательной индукции, проводимого анестезиологом с опытом работы в данной области. Несмотря на озабоченность, что использование миорелаксантов и сильных анестетиков вне операционной будет связано с более высоким уровнем осложнений, фактически происходит обратное. Анестезия и нервно-мышечная блокада позволяют создать лучшие условия для интубации, что является достоинством у неконтактного пациента, пациента с гипоксией или с аспирацией. Попытки обеспечить проходимость дыхательных путей у пациентов в сознании или в условиях легкой седации повышает риск травмы дыхательных путей, боли, гипертензии, ларингоспазма и возбуждения. Опытные работники, обеспеченные соответствующим оборудованием и мониторингом, добились результатов интубации с медикаментозным обеспечением вне операционной, эквивалентных результатам экстренной интубации в операционной.
Профилактика аспирации содержимого желудка
Пациент с травмой всегда считается пациентом с полным желудком и с риском аспирации во время вводного наркоза. Причины включают прием пищи или жидкостей до травмы, заглатывание крови из повреждений рта или носа, задержка опорожнения желудка вследствие стресса при травме и назначения жидких контрастных средств для проведения абдоминальной компьютерной томографии. Как и в акушерской анестезии, разумным является назначение неэмульсионных антацидов пациентам с травмой перед индукцией, если время и сотрудничество с пациентом позволяют это сделать.
Давление на перстневидный хрящ – прием Селика – следует применять непрерывно с момента потери пациентом защитных рефлексов до выполнения интубации и раздувания манжеты. Прием Селика состоит из подъема подбородка пациента и дальнейшего нажатия на перстневидный хрящ кзади для прижатия пищевода. Хотя значение давления на перстневидный хрящ для пережатия пищевода дискутируется, ничего не стоит выполнить данный маневр. Смещение кзади трахеи может улучшить обзор для интубирующего, в то время как пальпация гортани во время интубации может помочь в диагностике анатомических искажений и ранней уверенности, что трубка установлена правильно. Последние исследования, однако, показывают, что у 30% пациентов давление на перстневидный хрящ может ухудшить поле зрения при ларингоскопии. Уместно просить того, кто выполняет прием Селика, уменьшить давление на хрящ, если это мешает интубации.
В традиционно определяемой быстрой последовательной индукции анестезии, любая попытка вентиляции в промежутке между назначением препаратов и интубацией нежелательна, предположительно потому, что вентиляция с положительным давлением может усиленно нагнетать газ в желудок пациента, приводя к регургитации и аспирации. Причины для подобного неясны, поскольку надлежащее давление на перстневидный хрящ должно препятствовать любому вхождению воздуха в пищевод. Действительно, оригинальная статья Селика описывала вентиляцию во время давления на перстневидный хрящ у пациентов с полным желудком. Кроме того, повышение потребления кислорода у пациентов с травмой требует преоксигенации, проведение которой может быть затруднительной у пациентов с травмой лица. Вентиляция с положительным давлением во время всех фаз индукции обеспечивает максимально возможный резерв кислорода во время экстренной интубации трахеи.
Препараты нейромышечной блокады
Сукцинилхолин остается нейромышечным блокатором с быстрейшим началом – менее минуты – и кратчайшим временем действия – от 5 до 10 мин. Эти свойства делают его популярным для быстрой последовательной индукции анестезии. Хотя использование сукцинилхолина позволяет восстановить спонтанное дыхание до развития значимой гипоксии в ситуации «нельзя интубировать – нельзя вентилировать», непохоже, что это является преимуществом при экстренной интубации у пациента с травмой. Анестезиолог не должен полагаться на восстановление спонтанного дыхания на время, необходимое для решения проблемы трудных дыхательных путей, и обязан продолжать усилия для окончательного восстановления дыхательных путей, включая крикотиреотомию при невозможности иных маневров.
Назначение сукцинилхолина ассоциируется с некоторыми неблагоприятными последствиями. Ожидается повышение сывороточного калия от 0,5 до 1,0 ммоль/л, но у некоторых пациентов калий увеличивается выше 5 ммоль/л. Гиперкалиемический ответ обычно наблюдается у пострадавших с ожогами и у пациентов с мышечной патологией, вторичной по отношению к основной травме, денервацией или мобилизацией. Однако в течение 24 ч после подобных травм гиперкалиемии не отмечается, и препарат может быть без опасения использован в плане восстановления проходимости дыхательных путей. В группу пациентов с риском попадают те, у которых была исходная патология до травмы, или больные, которые будут в последующем оперированы в течение недель или месяцев после повреждения.
Сукцинилхолин повышает внутриглазное давление, и его следует использовать с осторожностью у пациентов с травмой глаза. Сукцинилхолин также может повышать внутричерепное давление, следовательно, его применение у пострадавших с травмой головы дискутабельно. В обоих случаях, однако, гипоксия и гиперкапния так же вредны, как и транзиторное повышение давления, вызываемое препаратом. Если использование сукцинилхолина приведет к быстрейшей интубации, это преимущество может перевешивать риск. Анестезиолог должен взвесить «за» и «против» использования сукцинилхолина в каждом конкретном случае, основанном на тяжести повреждения ЦНС, ожидаемой быстроте интубации и вероятности развития гипоксии.
Альтернативы сукцинилхолину включают в себя:
-
рокурониум;
-
векурониум.
В связи с тем, что эти препараты не обладают кардиоваскулярной токсичностью, могут быть назначены большие дозы для достижения быстрой системной релаксации. К сожалению, в таких дозировках длительность действия как рокурониума, так и векурониума, составит от 1 до 2 ч, что может быть нежелательным, если неадекватная седация приведет к сохранению присутствия пациента на фоне миоплегии или станет невозможной последующая неврологическая оценка. Другой подход состоит в использованиеи сугаммадекса как антагониста нейромышечной блокады, вызванной рокурониумом. Так, вместо сукцинилхолина для быстрой последовательной индукции анестезии назначается рокурониум в дозе от 0,9 до 1,2 мг/кг, трахея интубируется, далее глубокий блок немедленно реверсируется сугаммадексом.
Всегда будут встречаться специфические ситуации, когда достижение спонтанной вентиляции во время интубации предпочтительнее. Если пациенты способны поддерживать адекватное дыхание в течение некоторого промежутка времени, но имеют четкие показания для интубации, медленная индукция кетамином или ингаляционными анестетиками с давлением на перстневидный хрящ позволяет разместить трубку в трахее безопасно для пациента. Дополнения к интубации трахеи Оборудование для облегчения трудной интубации должно быть в постоянной готовности в месте выполнения экстренной интубации трахеи. Конкретные виды оборудования зависят от предпочтений анестезиолога, полезность специального оборудования больше зависит от опыта врача, нежели от особенностей самого устройства. Однако некоторые элементы заслуживают упоминания из-за частого использования в качестве средства для управления дыхательными путями.
Резиновый эластичный буж, или интубационный стилет, недорогое устройство для ведения трудных дыхательных путей, использование которого не требует серьезного обучения. Стилет проводится за голосовые складки посредством прямой ларингоскопии, далее эндотрахеальная трубка смещается по стилету в трахею. Размещение бужа проще, чем размещение эндотрахеальной трубки, из-за малого диаметра и возможности опытного исполнителя ощущать движение бужа в трахее, даже когда гортань не визуализируется. Буж пропускают под надгортанник, осторожно продвигая; если встречается сопротивление, продвижение прекращается, буж немного поворачивается и продвигается дальше. Таким образом, анестезиолог может слепо «пальпировать» гортань в процессе движения бужа. Буж также может быть использован вместе с непрямой видеоларингоскопией наподобие системы GlideScope. Особенно полезна подобная техника в приемном отделении, когда «принюхивающаяся» позиция не может быть использована в силу неуверенности в стабильности шейного отдела позвоночника. Система GlideScope может обеспечить улучшенную визуализацию и способствовать безопасной интубации у пациентов, носящих шейный воротник
Пищеводный комбитьюб может использоваться парамедиками как запасной вариант при неудачной интубации в догоспитальных условиях, во многих регионах это является разрешенным устройством для экстренного поддержания проходимости дыхательных путей при неудачной быстрой последовательной интубации. Поскольку размещение Комбитьюб ассоциировалось с повреждением пищевода, следует использовать данное устройство только в экстренных случаях.
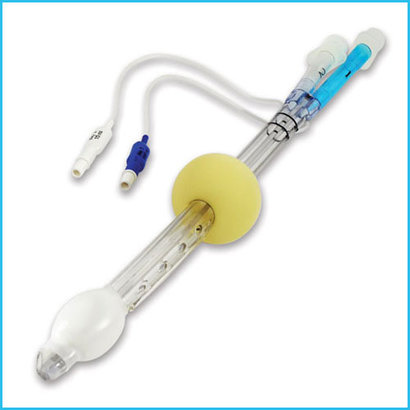
Ларингеальная маска для дыхательных путей рекомендуется в алгоритме ASA для ведения больного с трудными дыхательными путями. ЛМ может использоваться как проводник для интубации, когда встречается неожиданная трудная интубация у пострадавшего; эндотрахеальная трубка может быть установлена вслепую через просвет ЛМ и в трахею, или фибробронхоскоп может быть использован для проведения трубки через маску. ЛМ является подходящим устройством для ведения трудных дыхательных путей при травме, используемым при отсутствии больших анатомических повреждений или кровотечения во рту или гортани. В нашей практике ЛМ наиболее часто использовалась в качестве моста к экстренной трахеостомии, потому что обеспечивает более контролируемые условия в сравнении с крикотиреотомией.
Интубация назотрахеальная или оротрахеальная
Последние руководства ATLS полагают, что практические специалисты, обеспечивающие проходимость дыхательных путей, должны реализовывать тот метод интубации, которым они владеют лучше. Оротрахеальная интубация предпочтительнее назотрахеальной в неотложных ситуациях из-за риска повреждения мозга при назальных манипуляциях в условиях повреждения основания черепа или переломов решетчатых пластинок. Кроме того назальная интубация опасна с позиции развития синуситов у пациентов, которые будут вентилироваться более 24 ч. Использование трубки малого диаметра также увеличивает сложность санации и проведения фибронхоскопии.
Если назальная интубация кажется наиболее выполнимой в данной ситуации, то она должна быть выполнена. При стабилизации больного диаметр трубки можно поменять.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии