Инфекционные дерматозы: классификация и лечение
Пиодермиями или пиодермитами называются гнойные воспаления кожи, вызываемые гноеродными микробами, главным образом стафилококками и стрептококками.
Этиология и патогенез
На коже даже здорового человека находятся постоянно различные микроорганизмы.
Среди них находятся и патогенные, чаще всего различные виды стафилококка (золотистого, лимонного и др.) и стрептококка (гемолитического и др.). Как стафилококки, так и стрептококки встречаются в пыли, воздухе, воде. Стрептококки на коже здоровых и чистоплотных людей обычно не встречаются.
Заражение кожи гноеродными кокками в подавляющем большинстве случаев происходит экзогенным путем, лишь при септицемиях они заносятся в кожу по сосудам.
Врожденного иммунитета против гноеродных кокков у человека нет. Известное значение имеет степень вирулентности микроорганизма. Затем к числу благоприятствующих заболеванию условий относится индивидуально повышенная чувствительность кожи отдельных субъектов к пиогенной инфекции. Она чаще всего встречается у лиц с подорванным общим здоровьем, истощенных тяжелыми хроническими заболеваниями, у стариков, у малых детей. Несомненно, условия труда и быта играют в возникновении пиодермитов большую роль. Эта зависимость особенно отчетливо проявляется во время войны, падения экономического состояния населения, когда количество больных пиодермитами резко возрастает. Очень часты они у мало пользующихся банями, редко сменяющих белье, неопрятных субъектов. Профессии, связанные с загрязнением кожи и с частыми поражениями ее, благоприятствуют также развитию пиодермитов: всякого рода нарушения целости рогового слоя служат «воротами» для внедрения инфекции. Проникновению гноеродных микробов в кожу способствует, наконец, целый ряд дерматозов, сопровождающихся зудом, через экскориации от расчесов открывается путь для внесения инфекции в кожу.
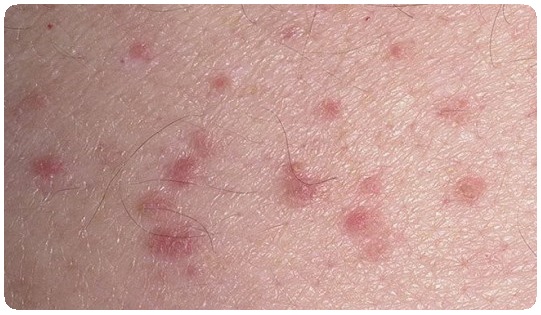
Пиогенные заболевания кожи и подкожной клетчатки имеют огромное экономическое значение. Достаточно указать, что количество выдаваемых по поводу гнойничковых заболеваний бюллетеней по временной нетрудоспособности составляет не менее 10% общего их числа.
Этих значительных потерь нетрудно было бы избежать правильной постановкой профилактической борьбы с пиодермитами: санитарное просвещение в быту и на производстве, внедрение в широкие массы населения гигиенических навыков, простые, в смысле возможности осуществления, предупредительные мероприятия на производствах обеспечивают резкое снижение заболеваемости пиодермитами.
Клинические формы
Импетигинозные пиодермиты
-
Стрептококковый импетигинозный пиодермит (impetigo streptogenes).
-
Этиология.
Возбудитель его — стрептококк.
Заболевание встречается главным образом у детей и молодых женщин с тонкой, нежной кожей. Инфекция проникает в кожу через случайные трещины, заусеницы, экскориации и т. п. и легко переносится, особенно ногтями, на здоровые участки кожи при расчесах.
-
Симптомы.
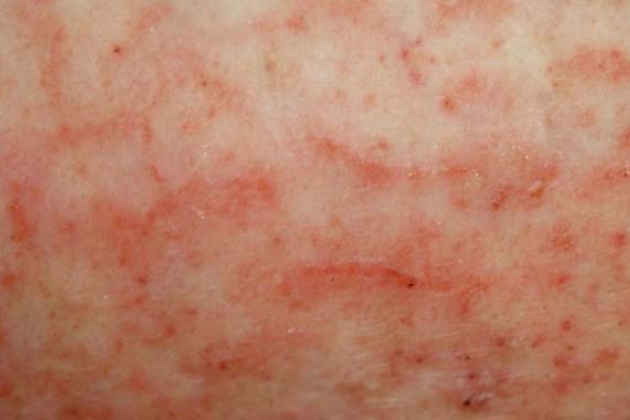
Заболевание начинается остро, без продромальных явлений. На открытых участках кожного покрова, преимущественно на лице, реже на кистях, стопах, голенях и т. д., появляются окруженные узким красным воспаленным венчиком поверхностные тонкостенные пузыри — фликтены. Величина их колеблется от размеров булавочной головки до горошины. Содержимое вначале серозное, прозрачное, скоро становится мутноватым, опалесцирующим, иногда кровянистым. В большинстве пузырей жидкости немного, и поэтому они дряблы, мало напряжены, едва приподняты над общим уровнем кожи. Их тонкая покрышка легко лопается, обнажающееся при этом дно пузыря имеет вид самой поверхностной красной бархатистой эрозии. Обильно выступающий экссудат быстро ссыхается в соломенно-желтую или — при примеси крови — буроватую листовидную корочку. Эффлоресценции склонны к периферическому росту, вокруг корки образуется новая кольцевидная фликтена (impetigo circinata), содержимое которой в свою очередь скоро ссыхается. Это может повториться несколько раз, и тогда получаются крупные эффлоресценции — в 2-3 см и больше в диаметре. Корки держатся около 5-7 дней, затем отпадают. На их месте остается розовое или синюшное пятно, иногда слегка шелушащееся, часто вокруг него видна бахромка эпидермиса, отслоенного бывшим экссудатом. Пятно постепенно обесцвечивается и исчезает бесследно: рубца никогда не остается.
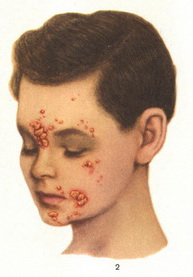
Число эффлоресценций колеблется от единичных до многих десятков, они возникают в силу последовательных перевивок разновременно, и поэтому часто можно видеть сразу все этапы их эволюции. Располагаются или изолированно, или собираются группами и тогда нередко сливаются друг с другом.
-
Разновидности.
Импетиго ногтевых валиков протекает по типу фликтен, подковообразно окружающий одну или несколько ногтевых пластинок. Фликтены наполнены опалесцирующей мутноватой жидкостью, склонны к периферическому росту путем прогрессивной отслойки самого верхнего слоя эпидермы. Они легко разрываются, и тогда видна поверхностная, покрытая серозно-гнойным отделяемым красная эрозия.
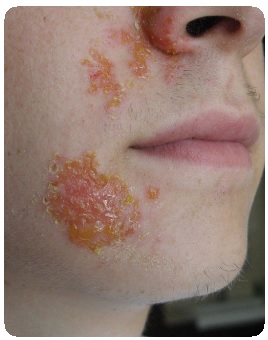
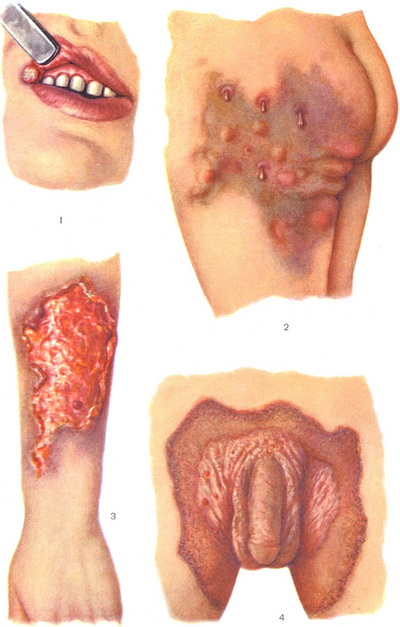
Impetigo fssurica. Процесс начинается с появления маленькой фликтены в одном или обоих углах рта. Она превращается в поверхностную трещину, покрывающуюся тонкой коричневатой от примеси крови корочкой. Эпителий вокруг нее мацерируется, подрывается, отслаивается. Субъективно — незначительная болезненность. Течение хроническое, может затягиваться на месяцы. Легко передается при поцелуях, через общую посуду, поэтому наблюдаются семейные, школьные эндемии.
Pemphigus neonatorum epidemicus. В первые дни жизни новорожденного, реже позднее, вслед за кратковременной продромальной лихорадкой быстро появляются напряженные от наполняющей их серозной жидкости пузыри величиной с вишневую косточку, горошину. Они локализуются на туловище, шее, конечностях, реже на лице. Субъективно — зуд. Пузыри быстро увеличиваются путем отслойки эпидермы по периферии, достигают диаметра в 2-3 см и больше, становятся дряблыми, содержимое их мутнеет, делается гнойным, скоро ссыхается в корку, под которой постепенно восстанавливается эпидерма. Некоторые пузыри лопаются, эрозированное их дно довольно быстро эпителизируется без образования корок. Иногда такие пузыри развиваются и на слизистых оболочках в ротовой, носовой полости, на конъюнктиве глаз. Заболевание заразное (может принять характер эпидемии в яслях, родильных домах). В большинстве случаев кончается через 1-1,5 месяца выздоровлением. У ослабленных детей эрозии плохо заживают, склонны увеличиваться, появляются эктимы, абсцессы кожи, гангрена, дело может дойти до смертельного исхода, некоторые эпидемии отличаются злокачественностью, и смертность при них доходит до 50%.
Impetigo рарulatasурhilоidеs. Заболевание грудных детей, чаще страдающих кишечными расстройствами и не обеспеченных гигиеническим уходом. Сыпь располагается на ягодицах, задних поверхностях бедер и на икрах и состоит из узелков синюшно-красного или красного цвета, плотноватых наощупь, блестящих, величиной от конопляного зерна до горошины. Центр их часто эрозируется, иногда слегка вдавлен. Нередко эффлоресценции сыпи сопоставляются в дугообразные или кольцевые элементы. Сходство с эрозивно-папулезным сифилидом подчас чрезвычайно велико. Отрицательный результат исследования на спирохеты, отрицательная реакция Вассермана, быстрое разрешение под влиянием опрятного содержания и применения вяжущих примочек или наст позволяют поставить правильный диагноз.
-
Гистопатологическая картина.
Молодой элемент импетиго streptogenes представляет резко ограниченную полость, расположенную в поверхностной части эпидермиса, покров полости образован роговым и зернистым слоями, дно — клетками шиповидного слоя. Межклеточные канальцы в окружности полости несколько расширены, в них встречаются в небольшом количестве нейтрофилы. Полость содержит серозную жидкость, значительное количество нейтрофилов и небольшое количество отторгшихся, подвергающихся дегенерации эпителиальных клеток (набухших, лишенных шипиков, принявших шарообразную форму, с ацидофильной протоплазмой).
Сосочки изменены мало, капилляры сильно расширены, количество клеточных элементов вокруг них увеличено. Здесь встречаются размножившиеся соединительнотканные клетки, плазматические, тучные и единичные нейтрофилы. Стрептококки скопляются главным образом под покровом пузыря. С течением времени лейкоциты в полости пузыря подвергаются дегенерации и распадаются, содержимое полости сгущается, образуется корка.
Течение. Рациональное лечение может ликвидировать процесс в неделю-две, при отсутствии лечения у неаккуратных и неопрятных субъектов болезнь может затянуться на месяцы.
Предсказание и исход благоприятны.
-
Диагноз.
Сходную картину дает иногда импетигинозная форма экземы, но при ней в ближайшем соседстве с корочковыми элементами всегда видны многочисленные полиморфные эффлоресценции. При impetigo пограничная с сыпными элементами кожа совершенно нормальна. Impetigo fissurica не нужно смешивать с эрозивным и папулезным сифилидом. При последних часто встречаются и другие проявления сифилиса, папулезным сифилидам свойствен ограниченный инфильтрат, исследование тканевой жидкости на бледные спирохеты дает часто положительный результат, реакция Вассермана положительна.
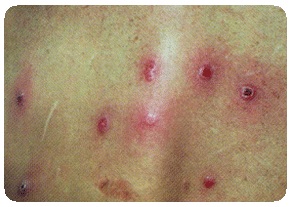
Распознавание эпидемического пемфигуса от одноименного сифилида базируется на следующих особенностях последнего: при сифилитической пузырчатке, наряду с везикулезными и буллезными элементами, встречаются пятнистые и папулезные сифилиды, сыпные эффлоресценции разбросаны по всему кожному покрову, причем пузыри очень часто располагаются на подошвах и ладонях. Почти постоянно наблюдаются и другие проявления сифилиса — характерная кахексия (старческий вид), типичный насморк, специфические изменения в костях и т. д.
-
Лечение.
Хорошие результаты получаются от ежедневного по 1 разу смазывания 1-2% раствором малахитовой зелени или бриллиантовой зелени в 70 спирту.
-
Профилактика.
Тотчас же по обнаружении заболевания необходимо принять меры к тому, чтобы инфекция была ликвидирована в пределах пораженного участка и не передалась окружающим. Это достигается прежде всего наложением на больную кожу плотно держащейся повязки с дезинфицирующими пастами; во избежание переноса инфекции на новые места руки больного и бывших с ним в близком соприкосновении должны быть чисто вымыты; ногти коротко острижены, концевые фаланги основательно смазаны 2% йодной настойкой; полезно ежедневно протирать окружающую здоровую кожу 70° спиртом. Категорически должны быть запрещены на время болезни ванны и умывания.

-
Стрепто-стафилококковый импетигинозный пиодермит (impetigo vulgaris).
-
Этиология.
Эта наиболее часто встречающаяся в жизни разновидность импетигинозного пиодермита является в результате смешанной инфекции кожи стрептококками и стафилококками с явным преобладанием последних. Заболевание заразное, особенно для детей, часто принимает характер семейных, школьных эндемий. Источники заражения — непосредственная инфекция от больных или посредством предметов, бывших с ними в соприкосновении (полотенце, кисть для бритья, бритва и т. п.).
-
Симптомы.
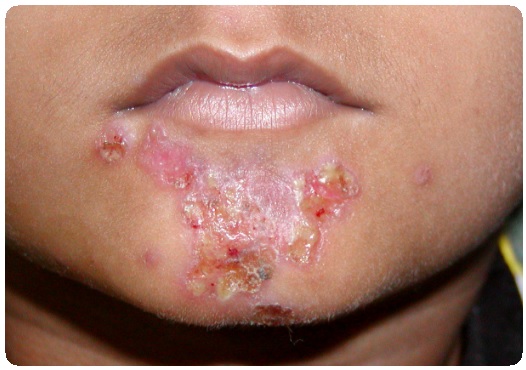
Начальной эффлоресценцией impetigo vulgaris является фликтена, вполне аналогичная той, что бывает при стрептогенном импетиго, но в результате быстрой дополнительной инфекции стафилококками она очень скоро, иногда по истечении нескольких часов, резко изменяет свой первоначальный вид: превращается в соломенно-желтую, янтарно-желтую, неровную, глыбко- образную корку. Обильное отделение серозного экссудата как под коркой, так и по периферии ее обусловливает увеличение корки по окружности и в толщину. Таким образом, получаются подчас очень массивные, бугристые, комковатые корки цвета меда. Число эффлоресценций обычно быстро нарастает. От слияния соседних элементов и в результате периферического разрастания их образуются крупные бляшки с неправильно фестончатыми очертаниями. Излюбленной локализацией является лицо, особенно его складки, окружность ротового и носовых отверстий, глазных щелей, складки за ушной мочкой, за ушной раковиной.
Корки в течение 6-8 дней отпадают, и на месте их оказывается слегка гиперемированное, иногда немного шелушащееся пятно, быстро и бесследно исчезающее: рубца никогда не остается. Довольно часто высыпание вульгарного импетиго сопровождаете лихорадкой, почти всегда умеренной. Обычным осложнением является болезненное припухание соответствующих лимфатических желез, разрешающееся чаще всего без нагноения. Нередко, наряду с типичными импетигинозными элементами, в качестве продукта стафилококковой инфекции развиваются фолликудиты, фурункулы.
Вульгарное импетиго может развиться в качестве самостоятельного заболевания или явиться осложнение какого-либо другого зудящего, сопровождающегося расчесами дерматоза (вшивости, чесотки и т. д.).
-
Диагноз.
При локализации импетигинозной высыпи на покрытых волосами участках кожи нужно помнить о возможности существования вшивости как первичного заболевания. При импетиго на конечностях, особенно на кистях рук, не следует забывать о чесотке. Об отличии от импетигинозной экземы сказано выше.
Прогноз в общем благоприятный, однако возможны рецидивы.
Лечение и профилактика те же, что и при стрептогенном импетиго.
-
Стафилококковый импетигинозный пиодермит (impetigo staphylogenes).
-
Этиология.
Возбудитель его — стафилококк, чаще всего золотистый.
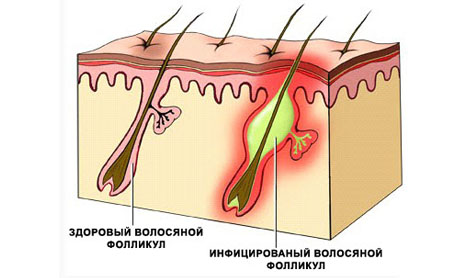
Гнойное воспаление развивается в устье волосяного фолликула. Развитию остиофолликулита благоприятствуют нечистоплотность, загрязнение кожных фолликулов пылью, раздражение их различными химическими веществами при некоторых профессиях (например, в цементном производстве, на сахароваренных заводах и др.), мацерация эпителия при согревающих компрессах, усиленная потливость.
-
Симптомы и течение.
Заболевание встречается и в качестве самодовлеющего дерматоза, и в качестве осложнения при различных, сопровождающихся расчесами болезнях кожи — чесотке, почесухе и т. п.
На высоте развития болезни мы видим изолированные или расположенные группами быстро развивающиеся напряженные полушаровидные, пробуравленные в центре волосом пустулы от конопляного зерна до горошины величиной, наполненные с самого начала желтовато-белым сливкообразным гноем. Пустула эта окружена очень узким красным венчиком, отличается значительно большей стойкостью, чем стрептококковое импетиго. Покров ее гораздо реже и труднее разрывается. Просуществовав в таком виде несколько дней, она превращается в толстую желтую или буроватую, иногда конической формы, корку, по отпадении которой остается синюшно-красное, подчас слегка вдавленное пятно. Склонность отдельных эффлоресценций к разрастанию невелика. Чаще они сохраняют свой первоначальный размер и если увеличиваются, то немного. Число эффлоресценций сыпи весьма разнообразно — от единичных до многих десятков.
-
Локализация.
Остиофолликулиты предпочтительно располагаются на разгибательных поверхностях конечностей.
Наряду с типичными стафилококковыми пустулами часто приходится видеть и более глубокие фолликулиты, даже фурункулы,
Длительность эволюции отдельных элементов сыпи измеряется немногими днями; длительность болезни в целом очень разнообразна: у неопрятных, не лечащихся больных в результате повторных перевивок она может затянуться и очень надолго.
Прогноз и исход благоприятны. Рациональное лечение быстро, за неделю-другую, ведет к полному выздоровлению.
-
Гистопатологическая картина.
Ограниченная пустула располагается вокруг волоса, захватывая в большей или меньшей степени влагалище волоса и окружающие его участки мальпигиева слоя. Клетки последнего гибнут массами, отступают на задний план перед огромным количеством гнойных элементов, в периферической зоне виден довольно резкий спонгиоз. В расширенных и переполненных экссудатом межэпителиальных канальцах много лейкоцитов. В дерме — выраженное расширение кровеносных сосудов и обычно умеренная клеточная инфильтрация, носящая периваскулярный характер и состоящая из тех же приблизительно элементов, как и при стрептококковом импетиго, с большим, по-видимому, количеством нейтрофилов.
Стафилококки в свежей пустуле встречаются в огромном количестве на внутренней поверхности роговой покрышки ее, а также между волосом и его влагалищем.
-
Диагноз.
Характерна картина начальной эффлоресценции: напряженная полушаровидная пустула, часто пронизанная в центре волосом, наполненная с самого начала сливкообразным гноем.
-
Лечение и профилактика.
Те же, что и при импетиго стрептококкового происхождения. Полезно предварительно вскрыть пустулу, извлечь ресничным пинцетом прободающий ее волос и смазать дно пустулы йодной настойкой или 1% раствором бриллиантовой зелени в 70 спирту.
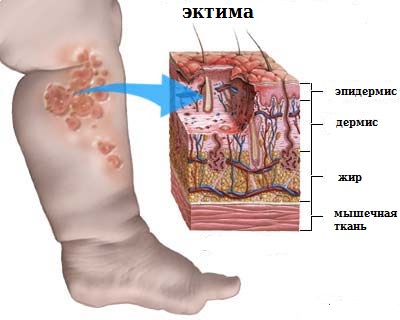
Эктима
-
Ecthyma vulgare, ecthyma cachecticarum.
-
Этиология и патогенез.

Возбудителем эктимы является стрептококк. Эктима может быть самостоятельным заболеванием, развиваясь главным образом у истощенных субъектов при хронических заболеваниях — диабет, туберкулез внутренних органов, у алкоголиков и т. п., но может появиться и в качестве осложнения, преимущественно при зудящих дерматозах — чесотке, почесухе, вшивости.
-
Симптомы и течение.
Заболевание начинается с появления плотноватых не резко отграниченных, заложенных, в толще дермы воспаленных узелков величиной с кедровый орешек или несколько более крупных, слегка болезненных при надавливании.
Через сутки-двое на их верхушке появляется пузырек, наполненный мутноватой жидкостью, похожей на начальную эффлоресценцию при стрептогенном импетиго. Содержимое пузырька быстро становится гнойным, пузырек превращается в пустулу.
Последняя окружена ярко-красным или синюшно-красным, не резко отграниченным воспаленным венчиком. В ближайшие дни центр пустулы западает и ссыхается в корку, довольно толстую, желтоватого или буроватого (от примеси крови) цвета. В благоприятных случаях в течение нескольких дней вся пустула превращается в корку, которая держится в течение недели-двух, затем отпадает, и под ней оказывается рубец, вначале пигментированный, затем обесцвечивающийся. По периферии его долго сохраняется буроватый ободок. В других случаях пустула начинает быстро увеличиваться в размерах путем периферического роста, вокруг, расположенной в центре корки тогда образуется кольцевидная пустула, за которой кнаружи виден воспалительный венчик. Эктима может достичь, таким образом, крупных размеров — в 2-3 см в диаметре. Одновременно с ростом ее по периферии идет и увеличение размеров корки, она принимает слоистый характер. Так дело может продолжаться 2-3-4 недели. В конечном итоге и здесь прекращается дальнейший рост элемента, корка распространяется до самых краев его, затем отпадает, под ней — рубец, иногда довольно глубокий.
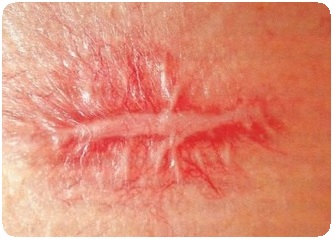
Если в разгаре процесса насильственно удалить корку, под ней обнаруживается язва круглой или овальной формы, довольно глубокая, края ее обычно отвесны, тестоваты, припухшие. Отечное дно либо красное, либо, чаще, покрыто грязновато-серой кашицеобразной массой гноя и тканевого распада, нередко с примесью в большем или меньшем количестве свернувшейся крови. В стадии заживления на дне появляются розово-красные грануляции. Постепенно вытесняющие распад. Эктимы всегда болезненны.
Число эктим неодинаково, они легко возникают путем аутоинокуляции при расчесах. Одновременно можно видеть нередко эктимы в различных стадиях эволюции. Очень часто, наряду с эктимой, встречаются импетиго, фолликулиты, фурункулы.
-
Локализация.
Наиболее часто эктимы располагаются на нижних конечностях, затем на ягодицах, в области поясницы, значительно реже на туловище.
-
Диагноз.
Довольно трудно бывает отличить вульгарную эктиму от одноименного сифилида, особенно если в результате неопрятности, вторичной инфекции или неправильного лечения сифилитическая эктима осложнится острым воспалением, кожа вокруг нее ярко покраснеет, припухнет, отделяемое сделается обильным, гнойным, появится резкая болезненность. Исследование крови по Вассерману далеко не всегда решает диагностическую задачу: при злокачественном сифилисе (resp. и эктиматозном сифилиде) реакция Вассермана может быть отрицательной. Нередко отсутствуют, какие бы то ни было другие проявления сифилиса, и анамнез не дает на него указаний. В таких случаях рекомендуется назначить местное лечение, как при эктиматозном пиодермите. При сифилитической эктиме такое лечение быстро устранит присоединившиеся явления острого воспаления, и отчетливо выступят характерные ее черты — плотно эластический, резко отграниченный, узкий, приподнятый в виде валика, темно-красный, багровый край эктимы, правильно овальная или круглая форма ее, ровное темно-красное дно и т. д.
-
Гистопатологическая картина.
На высоте развития эктимы отчетливо видны две зоны — корки и некроза. Корка носит слоистый характер, состоит из остатков рогового слоя, многочисленных распадающихся нейтрофилов и гибнущих клеток мальпигиева слоя. Вся эта масса пронизана нитями фибрина, громадное количество разнообразных кокков встречается на всем протяжении корки. Зона некроза соответствует центру эктимы, сосочковых тел здесь не видно, собственно кожа на большую или меньшую глубину имеет вид аморфной массы, среди которой при специальной окраске можно встретить лишь скудные обрывки эластических волокон. Кровеносные сосуды здесь либо сильно сужены, либо тромбозированы. В периферических частях зоны некроза попадается довольно много стрептококков в виде коротких цепочек. Между коркой и участком некроза расположена переходная зона массового скопления нейтрофилов, нитей фибрина здесь нет, стрептококки же встречаются в большом количестве. По периферии эктимы в сосочках и в подсосочковом слое отчетливо выражен воспалительный отек, кровеносные сосуды тут резко расширены, вокруг них умеренная клеточная инфильтрация. Под некротическим участком коллагенная ткань разрыхлена вследствие воспалительного отека, лимфатические щели переполнены нейтрофилами, кровеносные сосуды и здесь сильно расширены.
-
Прогноз и исход.
Предсказание при эктиме благоприятно. Исход — заживление, обязательно рубцом. При наличии тяжелых общих заболеваний прогноз зависит от этих последних (сахарная болезнь, туберкулез, цинга и т. д.).
-
Лечение.
Лечение основного заболевания, с которым связано развитие эктимы (соответствующая диета, мышьяк, железо, фосфорные препараты и т. д.).
Местное лечение: полезны местные дезинфицирующие ванны с марганцовокислым калием (ежедневно 10-15 минут, температура 35-36°). После ванны: пасты с 10% дерматолом, 10% ксероформом, присыпка эктим йодоформом, стерильная повязка. Корки следует удалить, как можно скорее, что хорошо удается, если наложить на 10-12 часов 2% борный вазелин или 1-2% салициловую мазь.

При вяло гранулирующих эктимах хорошие услуги оказывают мази или пасты с перувианским бальзамом, туширование грануляций ляписом, компрессы из слабых растворов (2-1%) азотнокислого серебра, смазывание йодной настойкой, освещение ультрафиолетовыми лучами.
Если эктимы развились в качестве осложнения того или иного зудящего дерматоза, в первую очередь нужно лечить последний.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания







Комментарии