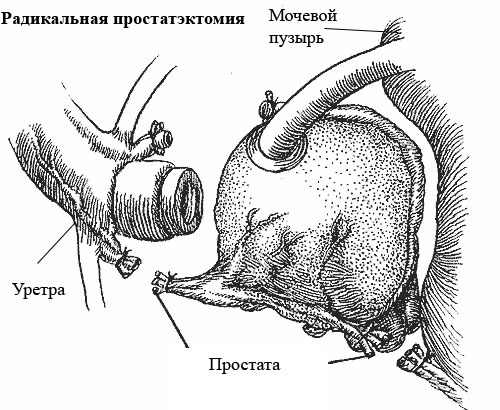
Радикальная простатэктомия послеоперационный период: прогноз
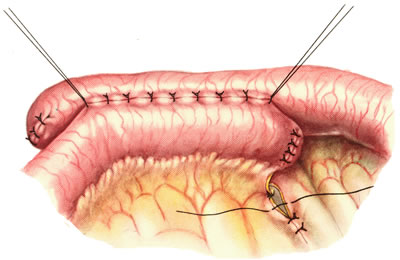
Постоянный катетер, оставленный в мочевом пузыре, удаляется спустя одну-две недели. В тех случаях, когда в месте анастомоза обнаруживается экстравазация, катетер оставляется до тех пор, пока не будет констатирован герметично сформированный анастомоз, подтвержденный уретроцистографией. Страховые дренажи из полости малого таза изымаются, как только прекратится лимфосекреция и/или экстравазация мочи.
Для профилактики тромбоза пациентам показаны ранние движения и назначение низких доз гепарина. Поэтому проведение активной профилактики тромбозов обязательно. Давно замечено, что критическим днем развития тромбоэмболических или сердечно-легочных осложнений на предстательной железе, будь-то аденомэктомия или же простатэктомия, является восьмой по счету. Замечено, что частота тромбоэмболии заметно возрастает при вмешательствах в пожилом и старческом возрасте. G. L. Andriole в оценке состояния 1324 пациентов, у которых были выполнены радикальная простатэктомия и тазовая лимфаденэктомия, тромбоэмболические осложнения отметили в 2,6% случаев.
Ранние послеоперационные осложнения
Тромбофлебиты и эмболии относятся к часто встречающимся осложнениям. По данным литературы, они наблюдаются в 3-12% случаев, а легочные тромбопневмонии — у 2-5% оперированных. Низкие дозы гепарина и ранняя мобилизация после операции — главные профилактические меры тромбоэмболии.
Несостоятельность анастомоза, характеризующаяся преимущественно развитием рубцовых процессов, ведет к рубцовому сужению шейки мочевого пузыря и встречается, по данным литературы, у 39% оперированных. Для профилактики таких осложнений необходима фиксация постоянного катетера на срок до трех недель.
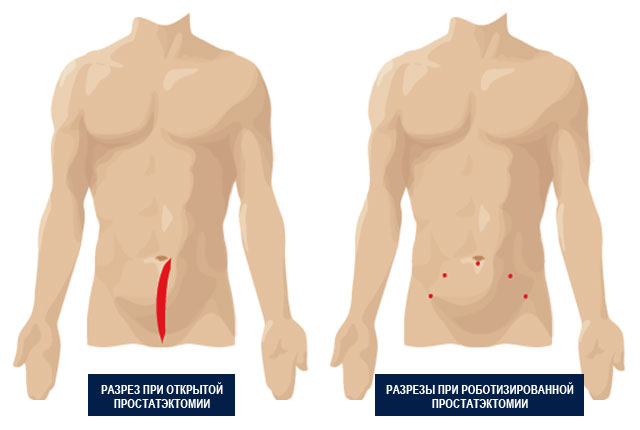
В сравнении с рядом осложнений многих урологических вмешательств, осложнения радикальной простатэктомии занимают одно из центральных мест, среди наиболее обсуждаемых в научной и специальной литературе. Отсутствие подробных сведений на эту тему объясняется малым числом выполняемых до недавнего времени радикальных простатэктомий либо умалчиванием их по личным соображениям. Играет роль и тот факт, что на первых этапах освоения этой сложной операции отмечается высокая частота осложнений.
Так, Р. Bonnand из парижского госпиталя сообщает о 31 вмешательстве с послеоперационной летальностью 13% и различного вида осложнениями у 78% пациентов. Несколько позже J. R. Babcock и J.T. Grayhack приводят пример 81,5% осложнений у 27 пациентов после радикальной простатэктомии и тазовой лимфаденэктомии, из которых 7,4% были обусловлены тяжелым расхождением раны и 51,9% — независимые от раневого заживления. Авторы приходят к выводу, что тазовая лимфаденэктомия является интегрирующей составной частью тотальной простатэктомии, но неблагоприятно влияет на уровень осложнений. Конечно, опыт выполнения радикальной простатэктомии 80-х годов ушедшего столетия, не идет ни в какое сравнение с нынешними временами, когда усовершенствовалась хирургическая техника, сформировалось четкое представление об анатомических структурах малого таза, а также появились возможности распознавания рака простаты в ограниченных органом стадиях.
Е. И. Велиев, проанализировав результаты лечения 32 пациентов, оперированных методом позадилонной радикальной простатэктомии, приводит примеры следующих осложнений:
-
перфорация прямой кишки — 3%;
-
послеоперационное кровотечение, потребовавшее ревизии — 0,7%;
-
лимфоцеле — 5%;
-
эректильная дисфункция — 82 %;
-
лимфостаз с отеком мошонки — 3 %;
-
стрессовое недержание мочи — 28%;
-
стриктура уретры — 8 %.
Авторы успокаивают начинающих хирургов, что по мере накопления опыта операционной бригадой частота осложнений, естественно, будет снижаться.
Как бы то ни было, осложнения возможны, их нужно знать, чтобы упредить, а уж коли они случились, уметь профессионально устранить.
Поздние послеоперационные осложнения
Поздние кровотечения возникают неожиданно, без предвестников и на фоне полного благополучия, они приводят к развитию больших тазовых гематом, оказывающих прямое давление на уретропузырный анастомоз. Следствиями такой компрессии могут стать недержание мочи либо стриктура анастомоза. Помимо объективных признаков, большую помощь в распознавании гематомы дает ультразвуковое исследование — необременительное и информативное. Успешность вскрытия и опорожнения гематомы ограничена сложностью идентификации и легирования сократившихся сосудов. Иногда эффективным остается старый способ хирургии тампонада зоны кровотечения.
Недержание мочи после радикальной простатэктомии - одна из центральных проблем, вызывавшая обеспокоенность как у самих пациентов, так и у хирурга. Оно развивается вследствие анатомической несостоятельности или повреждения наружного сфинктера уретры, наложения нефизиологического анастомоза между шейкой мочевого пузыря и уретрой, а также вследствие нестабильности детрузора.
Если суммировать все существующие причины недержания мочи после радикальной простатэктомии, то выявляются следующие:
-
индивидуально-короткая длина мембранозного уретрального сегмента;
-
повреждение наружного сфинктерного механизма;
-
денервация мочевого пузыря с последующим развитием нестабильности;
-
контрактура шейки мочевого пузыря;
-
возраст пациента.
Несколько в ином плане можно рассматривать причины персистирующего недержания мочи после радикальной простатэктомии:
-
Сформированный узкий анастомоз между проксимальной уретрой и ремоделироваииой шейкой мочевого пузыря.
-
Уродинамические:
-
гипотоничный сфинктер;
-
короткая функциональная длина анастомозируемой уретры;
-
гипотоничный детрузор;
-
нестабильный мочевой пузырь.
-
-
Персистирующая мочевая инфекция.
-
Пролонгированная недостаточность анастомоза.
-
Расстройства функции головного мозга.
-
Сахарный диабет.

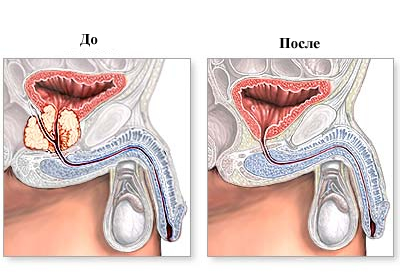
До настоящего времени остается до конца не ясным — может ли улучшить удерживающую функцию сохранение нейроваскулярного пучка. По данным некоторых авторов, такие связи подтверждаются. Благодаря интраоперационной тщательности сохранения наружного мышечного сфинктера во время позадилонной радикальной простатэктомии, значительно улучшается ранняя и отдаленная континенция. Крупные медицинские центры сообщают о полном удержании мочи через 12 месяцев более чем у 90% оперированных.
Недержание мочи
Недержание мочи может сохраняться на протяжении 12 месяцев, ликвидируясь самопроизвольно. Следует различать два основных вида недержания — стрессовое и императивное. Последний вид преобладает, и лучшим лекарственным подходом для его ликвидации является прием детрузитола или дриптана.
Одна из причин развития недержания — повреждение рабдосфинктера, анатомической структуры, покрывающей спереди по направлению к apex мембранозную часть уретры. Как только при проведении простатэктомии начали применять щадящую технику диссекции рабдосфинктера, резко сократилось число случаев длительного и тяжелого недержания мочи.
Р.С.Walsh рекомендует щадящую оперативную технику, которая сводится к:
-
уменьшению кровотечения из дорсального венозного комплекса, что возможно при соблюдении прецизионной анатомической диссекции, особенно в области apex простаты;
-
защите тазового сплетения и его ветвей;
-
отсутствию повреждений наружного сфинктера уретры при дистальном препарировании.
Стойкое недержание мочи сохраняется у 2—12% оперированных, однако улучшение хирургической техники позадилонной радикальной простатэктомии привело к снижению частоты этого осложнения до 5% в общей популяции оперированных.
Недержание мочи, хотя и является осложнением, от которого не умирают, в наибольшей степени отрицательно влияет на качество жизни. В среднем, менее чем у 10% оперированных нами больных недержание мочи сохраняется спустя шесть месяцев после операции, а после года — менее, чем у 5%. Большинство пациентов мирятся с этим осложнением, будучи обеспокоены больше опасностью онкологической прогрессии болезни. Такой вид недержания, как стрессовое, меньше беспокоит пациентов.
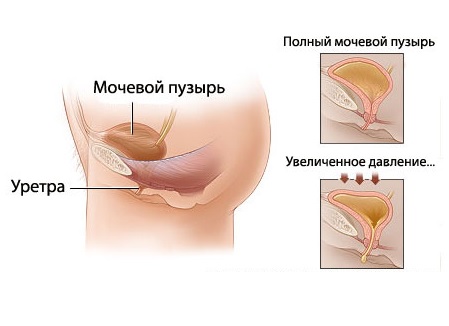
К потенциальной опасности развития недержания мочи после радикальной простатэктомии следует отнести и статус опухоли до операции, чем она больше и выше стадия, тем травматичнее операция и вероятнее риск недержания.
Наконец, к числу поздних осложнений, довольно частых, относится развитие эректильной дисфункции, избежать которую можно путем проведения сохраняющих сосудисто-нервный пучок вмешательств. Если эти анатомические образования удаляются с обеих сторон или повреждаются, эректильная дисфункция развивается более чем у 85% оперируемых.
Р. С. Walsh отмечает, что даже при унилатеральной эксцизии нейроваскулярного пучка частота эректильной дисфункции достаточно высока. Для сохранения сексуальной функции имеют значение четыре важнейших фактора:
-
возраст пациента;
-
состояние эректильной функции до операции;
-
клиническая и патологическая стадия опухоли;
-
сохраняющая сосуды и нервы оперативная техника.
Нейропротективная операционная техника может применяться только при удалении локальных форм рака у тщательно отобранного контингента и при строгом интраоперационном контроле. В тех же случаях, когда беспокойство пациента граничит с отчаянием относительно сохранения потенции, вопрос о проведении радикальной простатэктомии может полностью исключаться. Оперируемый должен ясно осознать, что при радикальной простатэктомии речь идет об удалении рака, а не о преимущественности сохраняющего потенцию вмешательства.
У 30% пациентов имеют место зависимые от возраста эректильные трудности. Существуют два основных определения эректильной дисфункции:
-
полное отсутствие эрекции;
-
частичная эрекция, недостаточная для осуществления полового акта.
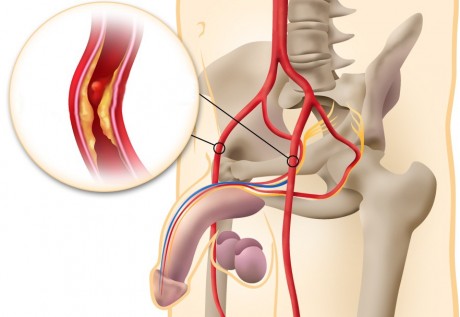
Возможность сохранения нейроваскулярных пучков и опыт хирурга становятся важнейшими прогностическими факторами для восстановления потенции.
Весьма действенным приемом сохранения нейроваскулярных пучков является их аккуратное отделение от рядом расположенной увеличенной предстательной железы, начиная от apex и постепенно поднимаясь кверху до уровня семенных пузырьков.
В крупных урологических центрах, с опытом оперативного вмешательства более чем у 1000 пациентов, прооперированные способны к половому акту без применения вспомогательных средств:
-
50—60% мужчин через 12 месяцев после двусторонней нервосохраняющей позадилонной радикальной простатэктомии;
-
около 25% после односторонней такой же операции.
В оценке всех степеней возбуждения и ригидности частота полноценных эрекций достигает 90% при двустороннем сохранении сосудов и нервов и 70% — при одностороннем.
Нам совершенно ясно, что у большинства оперируемых больных, находящихся в преклонном возрасте, вопрос о доминирующем значении сохранения потенции отпадает. У этих пациентов более важным обстоятельством является убежденность в том, что все злокачественные ткани удалены.
Среди поздних послеоперационных осложнений отмечаются:
-
вторичные кровотечения;
-
формирование тазового лимфоцеле;
-
стриктуры пузырно-уретрального анастомоза.
Результаты радикальной простатэктомии (прогноз)
Продолжительность выживания после выполнения операций, связанных с удалением ракового органа, исчисляется, как правило, 5- или 10-летним сроком. Не является исключением и радикальная простатэктомия.
Результативность радикальной простатэктомии определяется многими условиями, среди которых превалирующие:
-
стадия;
-
гистологическая градация;
-
возраст пациента;
-
наличие и тяжесть сопутствующей патологии.
Критическим показателем служит наличие или отсутствие позитивных краев, т.е. прорастает ли опухоль в оставляемые края стенки мочевого пузыря уретры и окружающих тканей и органов.
Р. С. Walsh сообщает о 10-летнем опыте наблюдений 955 мужчин с клинически локальным раком простаты, которым выполнена анатомически радикальная простатэктомия. Отдаленные результаты оказались превосходными:
-
у 70% пациентов значения ПСА не определялись;
-
отдельные повышения отмечены — в 23% случаев;
-
локальный рецидив — в 4% и отдаленные метастазы — в 7%.
Подчеркивается, что не у всех пациентов с эпизодическим повышением ПСА речь идет об истинном рецидиве рака.
M.Ohoru представил сведения об отсутствии прогрессии в аналогичных наблюдениях. На протяжении 5 лет отсутствовала прогрессия у 64% пациентов с позитивными и у 83% — в группе с негативными краями. W.J. Catalona и D.S. Smith в обобщающем сообщении о 925 оперированных мужчинах, которым выполнялась анатомически радикальная простатэктомия, свидетельствуют, что в течение 5 лет у 78% из них отсутствовали признаки вероятной прогрессии.
Впечатляющие результаты позадилонной радикальной простатэктомии сообщают J.Noldus из отделения урологии Гамбургского университета. С 1992 по 2001 год прооперированы 1755 пациентов, больных раком простаты. 80% свободны от заболевания на протяжении 5 лет. Патологическая стадия и шкала Глисона являются наиболее существенным факторами, влияющими на отдаленные результаты. 90% пациентов удерживают мочу и 90% — отмечают полноценную эрекцию после билатеральной нервосохраняющей операции. В послеоперационном периоде серьезные осложнения возникли у 5% оперированных.
На результативность оказывает влияние, как уже отмечалось, пенетрация опухоли в капсулу. Так, доктор Epstein сообщает о 50% пациентов, у которых рецидивирует рак простаты в случаях, если обнаруживалась послеоперационная экстрапростатическая пенетрация. Примечательно, что у 61% пациентов манифестация прогрессии обнаруживается на основании повышения только уровня ПСА. В связи с этим в клиниках выработана тактика назначения пациентам с рецидивом рака простаты андрогенной депривации с момента начала роста уровня ПСА, но еще до появления симптомов.
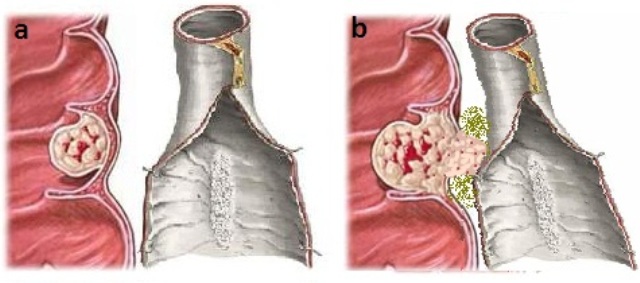
Не только на сохранение потенции, но и в плане продолжительности жизни влияет вовлечение в опухолевый процесс сосудисто-нервного пучка, основного пути, но которому распространяется рак простаты. Отсутствие вовлечения в патологический процесс этой структуры, наряду с другими факторами, ведет к улучшению отдаленных результатов.
Улучшение методов ранней диагностики и совершенствование хирургической техники позволяют добиться отличных отдаленных результатов. В ряде сообщений из Швеции, которые были озвучены в 2002 г. в Майами, 10-летняя выживаемость после радикальной простатэктомии составила 90,3%.
Отдаленные результаты радикальных операций в клинической стадии Т, в значительной степени определяются по следующим патогистологическим исследованиям распространенности опухоли. Это означает, что клинически имевшаяся «состоявшаяся стадия» обычно оказывается более высокой. Патогистологическая опухолевая стадия означает, что локально выполненная радикальная операция в действительности оказалась проведенной не при локализованной опухоли, а при выходе ее за пределы органа, посему существует в последующем высокая вероятность прогрессии опухоли.
Предпосылки для поражения лимфоузлов возрастают при локальной экспансии опухоли с инфильтрацией или пенетрацией капсулы органа, а также в случае инфильтрации семенных пузырьков. В 90% случаев при N-позитивном раке простаты поражаются запирательные и/или внутренние подвздошные лимфоузлы. Достаточно четко выявляется вовлечение общих подвздошных узлов. Суждение о поражении лимфоузлов с помощью неинвазивных визуальных способов должно базироваться на:
-
измерении величины лимфоузлов;
-
определении их внутренней «архитектуры».
При магниторезонансной томографии нормальные лимфатические узлы определяются в зависимости от толщины и размеров ретроперитонеальной жировой ткани, и величина их в 3 мм считается наименьшей выявляемой при исследовании. В противоположность КТ для выявления лимфатических узлов при МРТ нет необходимости контрастирования сосудов, так как вследствие перфузии сосуды становятся отчетливо видимыми. Увеличение лимфоузла до 1 см следует расценивать как его возможное метастатическое поражение.
Соответственно, критериями КТ в распознавании лимфоузлов является их величина более 1см.
Предполагающими факторами высокого риска метастазирования являются:
-
короткий интервал появления биохимически определяемой прогрессии;
-
высокая шкала Глисона;
-
короткий период ПСА-удвоения.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии