Лапароскопическая ваготомия: оперативные принципы и эффективность
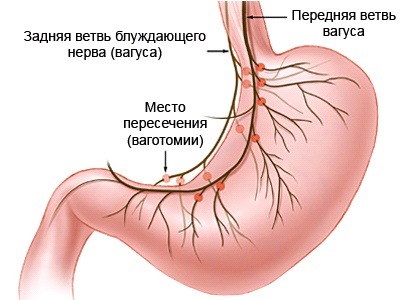
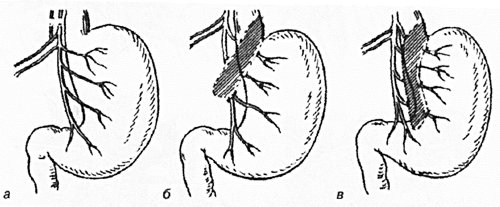
Согласно классфикации ваготомия подразделяется на стволовую, селективную и высокоселективную. Однако эта классификация не вполне описательна и дает мало информации относительно вагусной денервации желудка. Термины “общая абдоминальная”, “общая желудочная” и “проксимальная желудочная” ваготомия более описательны. Общая абдоминальная (стволовая) ваготомия денервирует весь живот от парасимпатических стимулов, которые идут к печени, желчному пузырю, двенадцатиперстной, тонкой кишке и поджелудочной железе. Общая желудочная (селективная) ваготомия заключается в обработке стволов блуждающих нервов, идущих ко всему желудку, после отделения ветвей печеночных и чревных нервов. Проксимальная (высокоселективная, суперселективная, париетальноклеточная) желудочная ваготомия денервирует проксимальную часть желудка.
История становления метода
Основным недостатком ваготомии был признан большой разброс результатов, связанный с трудностью стандартизации методики при выполнении операции разными хирургами. Исходя из указанного субъективного фактора, хирурги стремились стандартизировать процедуру, четко обозначая анатомические ориентиры и упрощая манипуляции на задней поверхности желудка. Так, D. Johnston, предложивший проксимальную желудочную ваготомию, отмечал частоту рецидивов 2-10% на протяжении от 5 до 10 лет, если операцию делали опытные хирурги, а для хирургов средней руки этот показатель достигал 20-40%. Случаи диареи и демпинг-синдрома встречались в 1-2% случаев. Техника задней стволовой ваготомии и передней высокоселективной ваготомии была впервые описана G. Hill и M. Barker в 1978 г. как модификация уже внедренной в 1967 г. Holle и Hart передней и задней высокоселективной ваготомии для упрощения хирургической процедуры, улучшения денервации желудка и снижения частоты рецидивов язв. Предложенная техника базировалась на принципах относительной простоты, более полной денервации при сохранении функции антрального отдела и привратника.
Почти в то же время T. Taylor предложил более стандартизованную методику – заднюю ваготомию и переднюю серомиотомию. Принцип этой операции также основан на данных анатомических исследований A. Latarjet, который продемонстрировал, что секреторные нервы, исходящие из переднего и заднего желудочных нервов, перед тем как проникнуть через стенку желудка, прободают поверхностный серозномышечный слой в бессосудистой зоне. Рассечение серзно-мышечного слоя до уровня слизистой оболочки непременно означает пересечение секреторных нервов. Как экспериментально было доказано, чтобы быть эффективной, серомиотомия должна быть выполнена точно параллельно малой кривизне желудка и на 1,5 см отступя от нее. Техника, первоначально описанная T. Taylor в 1979 г., состояла в рассечении серозно-мышечной полосы параллельно малой кривизне как по передней, так и по задней стенке желудка, начиная с кардии до области угла; таким образом получалась селективная ваготомия дна желудка. В 1982 г. автор предложил заменить заднюю серомиотомию задней стволовой ваготомией. Его группа выполнила с превосходными результатами более 700 таких процедур через лапаротомию. При этом базальная и стимулированная секреция кислоты была значительно уменьшена (на 75-90%), нормальная желудочная секреция наблюдалась более чем у 98% пациентов. Операция Taylor в течение прошлого десятилетия являлась в Европе и США операцией выбора при лечении пациентов с язвенной болезнью, устойчивой к консервативной терапии. Пересечение заднего блуждающего нерва обеспечивает полную денервацию задних областей и, как ранее было показано G. Smith и J. Farris, H. Burge и соавт., не вызывает в большинстве случаев послеоперационной диареи и сохраняет двигательную активность антрума и привратника. По сути, передняя серомиотомия относится к антропилорическим ветвям нерва A. Latarjet, таким образом, предохраняя проталкивающую (пропульсивную) функцию антрального отдела, сохраняя нормальное опорожнение желудка и исключая благодаря этому необходимость выполнения вторичной дренажной процедуры.
C. Kollmorgen и соавт. в опытах на животных показали преимущество проксимальной желудочной ваготомии – отсутствие нарушения эвакуации из желудка. При этом добавление к проксимальной желудочной ваготомии серомиотомии усиливало снижение кислотопродукции без нарушения моторики желудка.
Однако успехи консервативного лечения язвенной болезни двенадцатиперстной кишки побудили большинство хирургов отказаться от анатомической денервации желудка.
Эволюция ваготомии прекратилась в конце 70-х годов с появлением первых антагонистов α-рецепторов. Их внедрение в клиническую практику привело к заживлению язв у большинства пациентов после интенсивного медикаментозного лечения. Добавление омепразола к антагонистам α-рецепторов и открытие Helicobacter pylori способствовали тому, что отпала необходимость в плановом хирургическом лечении. Благодаря успехам медикаментозного лечения к операциям по поводу пептических язв стали обращаться лишь в экстренных случаях – при острых кровотечениях, перфорации или стенозе. В 90-е годы многими специалистами язвенная болезнь двенадцатиперстной кишки стала признаваться заболеванием терапевтическим, подлежащим преимущественно медикаментозному лечению.
Постоянно низкая частота направления пациентов с язвенной болезнью на хирургическое лечение не способствовала развитию техник лапароскопической ваготомии. Они разрабатываются лишь в нескольких центрах, при этом суммарный мировой опыт ограничен как количественно, так и сроками послеоперационного наблюдения.
После детального анализа патогенеза язвенной болезни выяснилось, что число пациентов, которым показано плановое хирургическое лапароскопическое лечение, гораздо меньше, чем считалось ранее. Оказалось, что среди этиологических факторов (и их сочетаний) на долю инфекции H.pylori приходится 70%, применения нестероидных противовоспалительных средств или других обезболивающих – 40%, повышенной кислотности желудка – 35%. Ввиду усовершенствования антибактериальных схем успешное элиминирование инфекции H.pylori достигается в подавляющем большинстве случаев. Коррекция лечения противовоспалительными средствами тоже не представляет большой проблемы. Изолированное повышение кислотности желудка отмечается у 16,7% больных, которые и представляют группу для оперативного снижения секреции кислоты – путем ваготомии.
Из 119 пациентов с язвенной болезнью, обследованных J. Ochmann и соавт.:
-
110 оказались инфицированными H.pylori (при нормальном уровне гастрина);
-
лапароскопическая ваготомия была показана 8;
-
торакоскопическая стволовая ваготомия – 1 (всего 7,6%).
Хотя симптоматическое улучшение и заживление могут быть достигнуты у пациентов с персистирующей инфекцией или реинфекцией с помощью антисекреторной терапии, лечение этих пациентов существенно зависит от его стоимости. Внедрение эндоскопической техники изменяет ситуацию. Пожизненная поддерживающая терапия антагонистами.α-рецепторов или ингибиторов протонной помпы, которые необходимы для предотвращения рецидива, дорога и контрастирует в плане стоимости с однократной эндоскопической операцией, вызывающей минимальный дискомфорт у пациента и сопровождающейся очень коротким периодом нетрудоспособности. Это тем более значимо, если учесть, что частота рецидивов заболевания после прекращения терапии или при низких поддерживающих дозах достаточно высока – 30% в год.
Хирурги должны, наконец, показать своим коллегам-гастроэнтерологам, что лапароскопическая ваготомия является безопасной и эффективной. Высокоселективная ваготомия и в открытом варианте являлась безопасной и эффективной при язвенной болезни. В клинике смертность при ней была 0,3%, частота рецидивов – от 3 до 30%. Это в совокупности с преимуществами малоинвазивной хирургии определило новый подход к лечению язвенной болезни двенадцатиперстной кишки.
Показания к лапароскопической ваготомии
R. Bailey и K. Zucker выделяют следующие виды лапароскопических операций при язвенной болезни двенадцатиперстной кишки:
Редко применяемые операции:
-
торакоскопическая двусторонняя стволовая ваготомия с эндоскопической пилорической дилатацией;
-
лапароскопическая двусторонняя стволовая ваготомия с эндоскопической пилорической дилатацией;
-
лапароскопическая двусторонняя стволовая ваготомия с пилоропластикой;
-
лапароскопическая двусторонняя стволовая ваготомия с пилоромиотомией.
Часто применяемые операции:
-
задняя стволовая ваготомия с передней высокоселективной ваготомией;
-
задняя стволовая ваготомия с передней серомиотомией;
-
задняя стволовая ваготомия с передней высокоселективной ваготомией при помощи сшивающего аппарата.
В.П. Сажин и соавт. определяют следующие показания к лапароскопическим ваготомиям:
-
неосложненные язвы пилорического отдела желудка и двенадцатиперстной кишки;
-
не заживающие в течение 3-4 мес. медикаментозной терапии язвы тех же отделов;
-
стойкий болевой синдром при наличии язвенной болезни двенадцатиперстной кишки, сохраняющийся при медикаментозной терапии независимо от ее длительности;
-
осложнения язвенной болезни после ушивания перфорации, хирургической остановки кровотечения.
A. Cushieri считает показаниями к лапароскопической ваготомии, учитывая эффективность консервативной терапии следующие состояния:
-
положительные результаты теста на H.pylori при устойчивости к лечению. Это может быть связано с резистентностью (неудача после применения двух различных схем), недисциплинированностью пациента или реинфекцией;
-
отрицательные результаты теста на H.pylori, особенно при лечении нестероидными противовоспалительными препаратами;
-
осложненное течение болезни – перфорация, стеноз, кровотечение.
По данным N. Katkhouda и соавт., показаниями к лапароскопической ваготомии являются:
-
безуспешность консервативной терапии α-блокаторами, антибиотиками;
-
социально-экономические факторы;
-
осложнения язвенной болезни – перфорация, кровотечение.
Техника операции
Что касается технического аспекта, то из анализа литературы видно, что единого подхода нет в выборе, как методов операций, так и техники их выполнения. Большинство хирургов склонны к проведению операции Taylor или высокоселективной ваготомии, хотя есть и сторонники выполнения стволовых ваготомий с дренирующими операциями.
Наиболее общий подход к лапароскопическому лечению язвенной болезни состоит в выполнении задней стволовой ваготомии, объединенной с одной из форм высокоселективной передней ваготомии или серомиотомией. Если вагусная иннервация пилоруса остается неповрежденной, это гарантирует нормальную эвакуаторную функцию желудка, отпадает потребность в дренажных операциях, уменьшается опасность развития демпинг-синдрома, диареи. Для прерывания ветвей блуждающего нерва прибегают либо к изолированному перевязыванию, либо к помощи сшивающего устройства.
Для выполнения операций на вегетативных нервах желудка требуются отведение левой доли печени, отведение и расправление дна и тела желудка, работа диссектором, ножницами или крючком, клип-аппликатором. Для этого используются, помимо стандартной параумбиликальной точки для видеосистемы, четыре доступа в правом подреберье – ретрактор для печени, через два прокола в левой подпупочной области – манипуляторы, справа от пупка – ретрактор для желудка. Некоторые хирурги для отведения печени используют не специальный ретрактор из правого подреберного доступа, а трубку отсоса или граспер, которые вводят через субксифоидный троакар. Травматичный граспер можно фиксировать под нижней поверхностью левой доли печени к правой ножке диафрагмы, после чего его не требуется держать рукой.

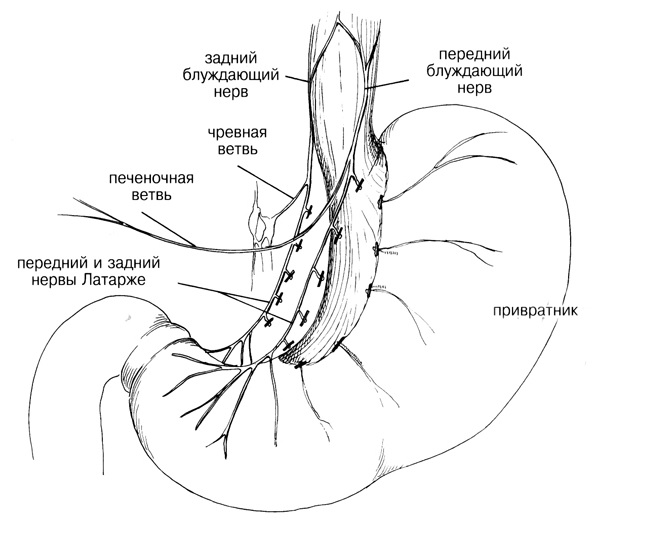
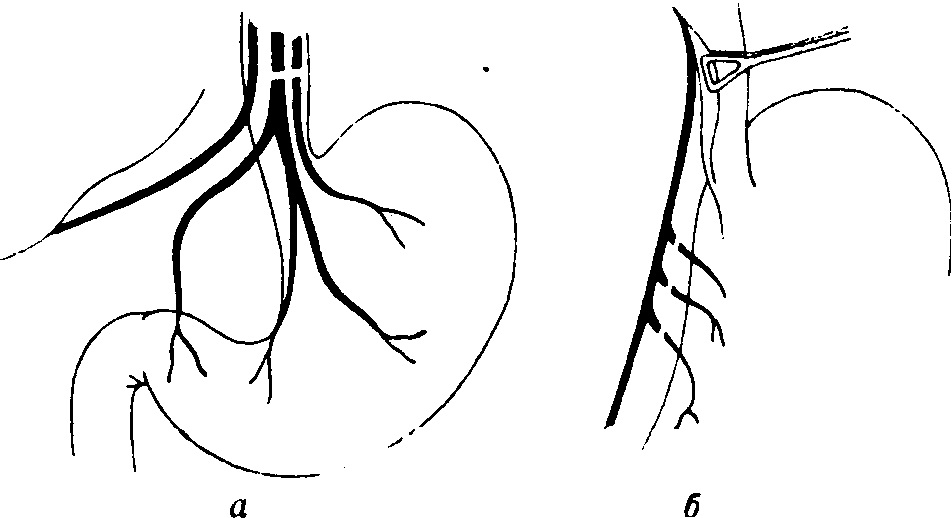
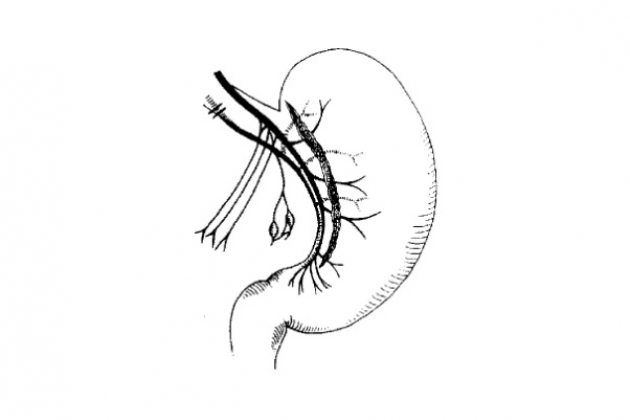
При лапароскопической стволовой ваготомии после отведения печени вправо хирург осуществляет доступ к хиатусу, последовательно открывая малый сальник. При этом ткань сальника растягивается двумя манипуляторами перпендикулярно правой ножке диафрагмы. После выделения ножки ее отводят вправо с помощью граспера для натяжения околопище водных тканей. Рассечение серозной оболочки и клетчатки в этой области вдоль медиального края правой ножки с отведением брюшного отдела пищевода влево открывает доступ к его задней части и мезопищеводу. Задний ствол блуждающего нерва обнаруживается между правой заднелатеральной стенкой пищевода и правой диафрагмальной ножкой в околопищеводной клетчатке и идентифицируется по блестящему цвету. Нерв захватывается зажимом, мобилизируется от пищевода над идущими к желудку ветвями на протяжении примерно 1-2 см, клипируется с обеих сторон и небольшой его участок иссекается. Передний ствол обнаруживается посредством диссекции переднего перитонеального листка абдоминального отдела пищевода книзу и желудочно-диафрагмальной связки кверху. Разрез брюшины продолжают влево на дно желудка и желудочно-диафрагмальную связку и вправо-вниз на малую кривизну желудка. Передний ствол пересекают и клипируют перед его разветвлением у кардиального отдела желудка.
При лапароскопической высокоселективной ваготомии сохраняются двигательные ветви блуждающего нерва к привратнику, что позволяет не выполнять дренирующие операции. В ходе операции производится тщательное выделение ветвей блуждающего нерва и сосудов, идущих к передней и задней стенкам желудка, и их разделение либо ножницами после клипирования с обеих сторон, либо с помощью рассекающего эндостеплера. Независимо от точки начала селективной проксимальной ваготомии сохраняются двигательные ветви блуждающего нерва в углу желудка. При выделении ветвей блуждающего нерва начиная с угла желудка необходимо четко дифференцировать “гусиную лапку” и, поднявшись на 1-1,5 см выше ее, начинать селективную ваготомию. Проксимальная селективная ваготомия может считаться законченной при полной мобилизации малой кривизны желудка до его угла с переходом вверх на 2-3 см на пищевод. В дополнение к передней селективной проксимальной ваготомии часто производят заднюю стволовую ваготомию.
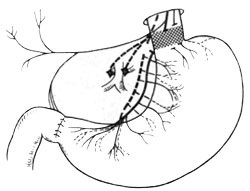
Задняя стволовая ваготомия с передней серомиотомией, впервые описанная T. Taylor, также выполняется в лапароскопическом варианте. С помощью операции Taylor можно снизить секреторную активность желудка и заживить язву двенадцатиперстной кишки без выполнения дренирующих операций. К тому же данная операция в техническом отношении проще лапароскопической селективной проксимальной ваготомии.
Задняя стволовая ваготомия выполняется по описанной выше методике. Для передней серомиотомии передняя стенка желудка растягивается двумя грасперами. Серомиотомия, согласно оригинальной методике Taylor, производится на 6 см проксимальнее привратника отступя 1,5 см от малой кривизны. Разрез захватывает серозу и два мышечных слоя (косой и поверхностный циркулярный). Двумя грасперами растягивают края разреза. Во время рассечения могут встретиться 3-5 коротких сосудов, которые лигируют. На некоторые сосуды накладывают клипсы (на оба конца) или прошивают их. Пересечение секреторных ветвей вагуса отступя 1,5 см от малой кривизны и параллельно ей в пределах серозно-мышечного слоя и без нарушения слизистой оболочки сохраняет пилорические ветви нервов Latarjet и адекватно регулирует пилорическую моторику. Нормальное физиологическое заполнение желудка достигается без дренирующих операций. В заключение серомиотомическую рану ушивают.
A. Cuschieri выделяет несколько ключевых моментов операции, которые позволяют достичь адекватной денервации:
-
дно желудка должно быть мобилизовано до перехода желудка в пищевод для проведения полной серомиотомии;
-
нижняя граница серомиотомии должна начинаться на 6 см выше пилорического отдела желудка;
-
серомиотомическую рану нужно ушивать выворачивающими швами для снижения риска прорастания стенки новыми нервными волокнами.
J. Hannon и соавт., F. Gomez-Ferrer описали альтернативную методику серотомии с помощью рассекающего эндостеплера (например, “Multifire Endo GIA”-“Auto Suture”, США), которым производят прошивание с отсечением складки передней стенки желудка, соблюдая все принципы операции Taylor. Эта методика требует меньше времени, но существенно дороже.
F. Dubois одним из первых описал лапароскопическую/торакоскопическую операцию при язвенной болезни. Он использовал лапароскопию или торакоскопию для выполнения билатеральной стволовой ваготомии. Эта операция стала широко применяться из-за легкости выполнения и редкости рецидивов (до 10% за 5 лет). Основной ее недостаток – возможность возникновения в послеоперационном периоде демпинг-синдрома и диареи. На основании своего опыта F. Dubois сделал заключение, что постваготомический демпинг-синдром развивается гораздо реже, чем об этом ранее сообщалось, если в анамнезе у больных не отмечалось диареи. Автор подчеркнул также, что стаз встречался нечасто и дренажная операция не являлась абсолютно необходимой – она требовалась двум из 21 его пациента. Нескольким пациентам потребовалась эндоскопическая дилатация. Однако судя по большому опыту многих хирургов, общая абдоминальная и общая желудочная ваготомия сами по себе приводят к стазу и обычно следует выполнять дренажную процедуру.
U. Tuncer и соавт. описали результаты лапароскопической стволовой ваготомии и полуоткрытой гастроеюностомии/пилоропластики, проведенной 10 пациентам. Все они выписывались через 3-4 дня, ни у одного не возникло серьезных осложнений и рецидива.
Пионерами в проведении лапароскопической ваготомии являются J. Mouiel и N. Katkhouda. Первую операцию (заднюю стоволовую и переднюю высокоселективную ваготомию) они выполнили в ноябре 1990 г. К 1992 г. ими было произведено 22 таких операции. Послеоперационное снижение кислотности достигало 80%.
Серия лапароскопических операций Hill-Barker, о которой сообщили E. Croce и соавт., была выполнена у 11 пациентов. За 2-3 года наблюдения отмечен один рецидив (11%); после повторной операции (торакоскопическая ваготомия) у этого пациента констатировано стойкое заживление.
B. Dallemagne и соавт. сообщили о 35 операциях лапароскопической высокоселективной ваготомии при язвенной болезни двенадцатиперстной кишки. Из 25 больных, у которых были прослежены результаты, у 22 операции классифицированы как Visick I или II, а у 3 – Visick III, причем среди последних обнаружены язвы. Средняя продолжительность операции – 110 мин (от 85 до 205 мин). Результаты послеоперационного наблюдения соответствовали таковым после открытого хирургического вмешательства. При этом сроки стационарного лечения сократились на 70%, сроки восстановления трудоспособности – на 50%.
G. Gadiere и соавт. в группе из 65 оперированных рецидив отметили у 4 (6%) за период от 2 до 4 лет. В другой работе проведен анализ 43 случаев высокоселективной ваготомии, результаты прослежены в течение 3 лет. Средняя длительность операции составила 135 мин. Тяжелых рефлюксов, гастростаза и диареи не наблюдалось. Снижение секреции после операции составило 81%.
G. Mouiel и N. Katkhouda, которые применяют операцию Taylor с 1992 г., в 1993 г. сообщили о результатах 62 таких операций у 12 женщин и 50 мужчин в возрасте от 19 до 61 года с дуоденальными язвами, устойчивыми к консервативному лечению на протяжении 2 лет. В течение года у пациентов было от 2 до 8 обострений на фоне лечения, у 6 из них развивалось желудочно-кишечное кровотечение низкой или средней интенсивности, которое останавливали консервативно. Операции продолжались в среднем 140 мин (от 120 до 230 мин). Ни в одном случае не переходили к лапаротомии. При длительном наблюдении отмечен 1 случай желудочно-пищеводного рефлюкса, 2 случая безоаров, растворенных консервативно, 2 случая преходящей диареи. Эндоскопический контроль, проведенный на 2-м месяце после вмешательства, продемонстрировал полное заживление язв в 59 случаях и наличие рубца в 3 случаях. Секреторный тест, который удалось выполнить половине пациентов, показал снижение кислотности – на 78% базальной и на 80% максимальной. Через 2 года было два рецидива, излеченных консервативно, при этом базальная и максимальная секреция кислоты была снижена на 65%.
Опыт A. Cuschieri также положительный, хотя на 21 наблюдение было 2 рецидива (9%) при максимальном периоде наблюдения 4 года.
J. Mouiel и соавт. проанализировали исходы операций, выполненных по разным лапароскопическим методикам, у 605 пациентов. Послеоперационная смертность составила 0,5% (инфаркт миокарда у одного больного), длительность пребывания в стационаре – до 1 нед. Комфортно чувствовали себя 94% больных, 11,8% отмечали затруднение эвакуации пищи из желудка, что потребовало дренажных процедур. Наиболее часто применялась баллонная дилатация. Демпинг-синдром не встретился, только у 2 пациентов наблюдалась приходящая диарея. Рецидив имел место у 1,5% из 481 больного при сроке наблюдения 5 лет. При сравнении операции Taylor с другими вмешательствами на блуждающем нерве – стволовой и высокоселективной ваготомией – первая оценивалась как более простая и эффективная, сопровождающаяся снижением продукции кислоты и характеризующаяся низким процентом рецидивирования – от 3 до 6. Собственный опыт выполнения этими авторами операции Taylor насчитывает 90 случаев. Среди этих оперированных рецидив язвы возник в 4,5% случаев.
Во всех публикациях подчеркивалось, что выполнение операции не зависит от анатомических вариаций нервов Latarjet. Это подтверждено J. Triboulet, F. Khawaji и D. Grange, J. Mouiel и N. Katkhouda в ряде операций, выполненных по традиционной технике.
По сообщению В.П. Сажина и соавт., описавших 22 операции в различных модификациях, средний срок консервативного лечения больных с незаживающей язвой составлял 4,5 мес (от 3 до 8 мес), средний срок заживления язвы после операции составил 15 дней. После проведенной операции отмечалось снижение базальной и максимальной секреции более чем на 50 и 60% соответственно.
Неудачные исходы
По данным A. Cushieri, частота рецидивов после таких операций составляет 4,5%. Автор не рекомендует проводить серомиотомию пациентам с рефлюкс-эзофагитом, которым планируется фундопликация. У таких больных целесообразнее прибегать к высокоселективной ваготомии.
Анализируя неудачи при проведении ваготомий, A. Cushieri выделяет две основные группы ошибок:
-
неполную денервацию, которая не защищает от рецидива;
-
чрезмерную денервацию желудка, когда происходит нарушение моторики желудка (гастростаз) – результат нарушения антральной иннервации.
Выводы
Обобщая представленный материал, следует подчеркнуть следующее. Благодаря достижениям фармакологии появились эффективные препараты для консервативного лечения язвенной болезни двенадцатиперстной кишки, снизилось количество осложнений заболевания и соответственно сузились показания к оперативному лечению. Однако эпидемиологическая ситуация в отношении язвенной болезни за рубежом, в экономически развитых и стабильных странах, существенно отличается от российской. Так, по мнению большинства зарубежных специалистов, о показаниях к хирургической коррекции этого заболевания следует говорить только тогда, когда основной его причиной является гиперсекреция желудка. В популяции пациентов развитых стран доля таких больных составляет примерно 9-12%. В нашей же стране, в условиях хронического стресса, нерегулярного и не всегда качественного питания количество неврогенных язв существенно выше, больше и процент часто рецидивирующих и осложненных форм заболевания. Поэтому вопрос о хирургическом лечении язвенной болезни в России остается актуальным.
Операции денервации желудка были практически полностью оставлены к середине 80-х годов из-за несоответствия травматичности доступа и недостаточной радикальности, а также ввиду развития выраженных спаечных процессов в области желудка. Разработка в начале 90-х годов лапароскопических доступов возродила угасший было интерес к ваготомиям, которые теперь стали истинно малоинвазивными и прецизионными процедурами. Низкая инвазивность в сочетании с возможностью излечения больных язвенной болезнью той категории, которая широко представлена в нашей стране, делает разработку этой методики весьма полезной. С социально-экономической точки зрения, которая достаточно актуальна у нас, однократное хирургическое вмешательство с небольшими сроками нахождения больного в стационаре намного дешевле, чем суммарное консервативное лечение дорогостоящими препаратами, особенно в трудных случаях, когда требуется их длительный прием (этот факт особо важен потому, что язвенной болезнью страдают в значительной степени малообеспеченные слои населения).
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии