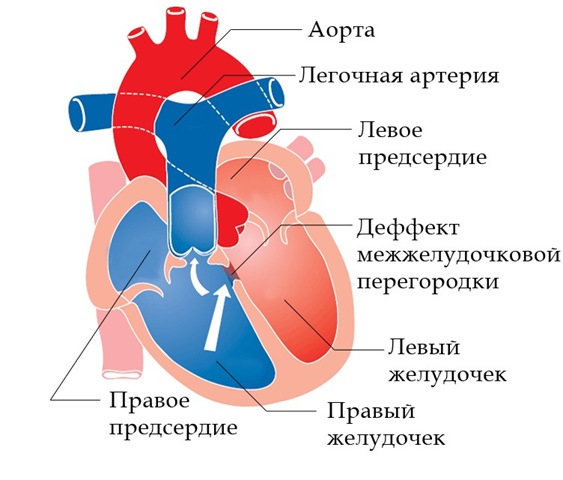
Клиника дефекта межжелудочковой перегородки
Состояние больного зависит от размера дефекта, ЛСС и их изменений с возрастом. Обычно шум обнаруживают в первом полугодии жизни. Он может быть обнаружен в первые дни после рождения, особенно при малых и средних размерах дефекта, когда ЛСС быстро снижается. Клиническое течение малых дефектов в младенческом и детском возрасте благоприятное. Единственную угрозу представляет эндокардит, который редко возникает до 2 лет.
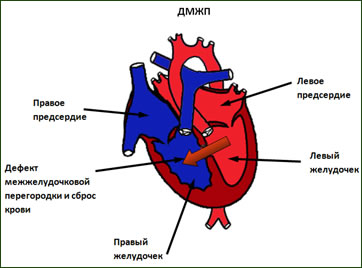
Клиника дефекта
Симптоматика у детей в возрасте от 2 нед до 1 года обусловлена недостаточностью левого желудочка вследствие лево-правого сброса. Ведущими признаками являются одышка, потливость, как проявление повышенного симпатического тонуса и быстрое утомление во время еды. Поскольку прием пищи является самой большой нагрузкой в первые месяцы, этот анамнез очень важен. Младенец быстро устает при приеме пищи. Этот симптом появляется в течение 1 мес. и усиливается по мере падения ЛСС. Симптоматика у недоношенных детей появляется раньше, чем у родившихся в срок. Нередко застой в легких осложняется респираторной инфекцией, и их бывает трудно различить.
При отсутствии инфекции причиной дыхательной недостаточности является отек легких различной выраженности с повышением легочного венозного давления и снижением легочного комплайнса. Снижение растяжимости легких патогенетически не связано с увеличенным легочным кровотоком и легочной гипертензией. Оно обусловлено увеличением давления в левом предсердии. Хорошо известно, что у больных с изолированными ДМПП, большим лево-правым сбросом и нормальным или несколько повышенным давлением в левом предсердии комплайнс легких нормальный и одышка обычно отсутствует. У взрослых с митральным стенозом растяжимость легких обычно нормальна, если давление в легочном венозном русле не превышает 15 мм рт. ст. У младенцев с большим сбросом слева направо на желудочковом уровне одышка может возникнуть при среднем давлении в левом предсердии ниже 15 мм рт. ст.
Физиологическая анемия, которая наблюдается у младенцев в возрасте 2-5 мес., также сопровождается увеличением легочного кровотока. Относительный эритроцитоз при рождении увеличивает постнатальное сопротивление легочных сосудов, а последующая анемия способствует снижению сопротивления и увеличению шунта.
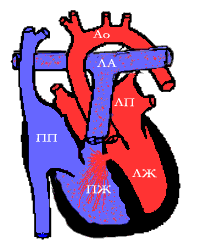
У некоторых младенцев с большими дефектами в первые несколько месяцев жизни ЛСС снижается незначительно, поэтому объем лево-правого шунта небольшой. Эти дети не проходят фазу сердечной недостаточности, связанной с большой объемной нагрузкой. Благоприятное клиническое течение маскирует выраженные физиологические нарушения, приводящие к обструктивной болезни легочных сосудов с неизбежной реверсией шунта. Клиническое течение порока после стадии сердечной недостаточности может быть различным. У некоторых младенцев с большими дефектами ЛСС продолжает снижаться одновременно с увеличением шунта и усилением сердечной недостаточности. Многие из них хорошо поддаются медикаментозному лечению. Развивающаяся гипертрофия левого желудочка позволяет компенсировать объемную перегрузку и достичь улучшения состояния. У многих пациентов постепенно снижается объем шунта в период между 6 мес. и 24 мес. При таком течении очень важно установить причину сопротивления току крови слева направо. Оно может быть обусловлено увеличением ЛСС, уменьшением относительных размеров дефекта или развитием гипертрофии выводного тракта правого желудочка с функциональной или анатомической обструкцией.
Для младенцев с большим сбросом крови характерно физическое недоразвитие. При больших дефектах нередко имеют место сердечный горб и систолическое дрожание. Аускутьтативная картина очень информативна для оценки размеров дефекта; II тон нормален при маленьких дефектах и усилен при больших. У больных с повышенным ЛСС он звонкий, не расщеплен. По левому краю грудины слышен грубый систолический шум, голосистолический или занимающий раннюю систолу. При большом сбросе крови иногда слышен диастолический шум на верхушке. При дефекте, расположенном в инфундибулярной части перегородки и сопровождающемся пролабированием аортальной створки, определяется убывающий диастолический шум.
При уменьшении объема шунта симптоматика и прирост массы тела улучшаются. Уменьшение размеров дефекта относительно поверхности тела отмечается более чем у половины пациентов с большим ДМЖП. При стабильноий объемной перегрузке дети продолжают отставать в росте, страдают от одышки и повышенной потливости.
Цианоз, наблюдаемый в первые недели жизни, носит преходящий характер и в последующем проявляется при чрезмерной нагрузке. Постоянный цианоз, наблюдаемый с момента рождения, указывает на вероятное наличие более сложного порока, чем изолированный ДМЖП. Цианоз, сохраняющийся больше года, говорит о реверсии шунта вследствие прогрессирования обструктивной болезни легочных сосудов или о развитии выраженного инфундибулярного стеноза.
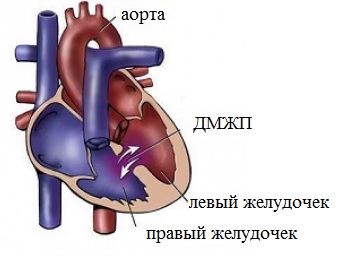
Большинство пациентов с комплексом Eisenmenger цианотичны с младенчества. Этот синдром возникает с момента рождения или развивается в течение первых 2 лет жизни. Существенное ухудшение наступает у взрослых пациентов молодого возраста. Позу на корточках принимают 15% этих больных, в возрасте старше 24 лет у каждого третьего возникают эпизоды кровохаркания. В возрасте 40 лет легочные кровотечения возникают у всех больных; в 29% случаев они являются причиной смерти.
Небольшие дефекты
В связи с невыраженными нарушениями гемодинамики при малых дефектах дети выглядят здоровыми. Верхушечный толчок не усилен. Вдоль нижнего левого края грудины могут пальпироваться дрожание и регистрироваться громкий пансистолический шум, имеющий форму плато, крещендо или крещендо-декрещендо. Он часто покрывает аортальный компонент ІІ тона и простирается чуть дальше него. Вследствие высокочастотного характера шума он проводится книзу. У некоторых больных шум может проводиться вдоль левого края грудины кверху, если струя крови направлена в выводной тракт правого желудочка. Шум может также иррадиировать вправо от грудины. У пациентов с подлегочным дефектом шум и дрожание максимально определяются во ІІ межреберье слева от грудины и в супрастернальной ямке.
Пансистолический характер шума обусловлен постоянным систолическим градиентом давления между желудочками и свидетельствует о том, что систолическое давление в правом желудочке существенно ниже, чем в левом. У младенцев с мышечными дефектами шум короткий, занимает первую половину систолы вследствие частичного закрытия дефекта во время систолического сокращения мускулатуры перегородки. Этот шум можно отличить от функционального вибрационного шума по локализации у левого края грудины и усилению при движениях диафрагмы. Шум часто встречается в младенческом возрасте и у 80% из них исчезает в течение первого года жизни благодаря спонтанному закрытию дефекта.
Сердечные тоны обычно нормальные. У некоторых пациентов отмечается широкое расщепление ІІ тона. Если дефект сочетается со стенозом легочной артерии или митральной недостаточностью, их можно заподозрить при распространении шума кверху по левому краю грудины или на верхушку соответственно.
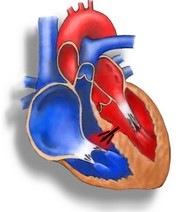
Дефекты средних размеров
При наличии большого сброса крови у детей нормальный рост и сниженная масса тела. Пульсация передней грудной стенки усилена над всей предсердечной областью. Ее выраженность зависит от величины объемной перегрузки левого желудочка. При большом шунте в течение 4-6 мес. развивается сердечный горб.
Шум пансистолический, грубый, сопровождается дрожанием. Его продолжительность и характер указывают на наличие градиента давления между желудочками. Если легочный кровоток более чем в 2 раза превышает системный, на верхушке выслушиваются усиленный III тон и короткий ранний диастолический шум. Второй тон обычно широко расщеплен, с незначительными изменениями при дыхании. Интенсивность легочного компонента обычно нормальная или слегка увеличенная.
Большие дефекты с умеренно повышенным ЛСС
Порок, относящийся к этой группе, клинически проявляется:
-
тяжелой одышкой;
-
усиленной потливостью;
-
выраженной пульсацией предсердечной области.
Переднезадний размер грудной клетки увеличен. Перкуторно на верхушке определяется увеличенный левый желудочек, правый желудочек приподнят.
Шум дефекта в форме декрещендо исчезает в последней трети систолы перед закрытием аортального клапана. Легочный компонент II тона усилен, с узким расщеплением. В левой верхней парастернальной области можно выслушать шум выброса крови в легочную артерию. Иногда в этой точке слышен мягкий убывающий диастолический шум небольшой недостаточности клапана легочной артерии или недостаточности аортального клапана. Обычно имеются выраженный III тон и диастолический шум на верхушке – следствие относительного сужения митрального клапана.
Большие дефекты с выраженным повышением ЛСС
Эти больные в детстве часто бывают хорошо компенсированными. Некоторые цианотичны в покое, что редко бывает в младенческом возрасте, чаще – в 2-3 года и обычно – у подростков и взрослых.
Объемная нагрузка левого желудочка почти нормальная, поэтому сердечный толчок не усилен, как у больных в других гемодинамических группах. Систолический шум дефекта очень короткий или отсутствует. Иногда отмечается короткий легочный шум выброса вдоль верхнего левого края грудины. Громкий грубый пансистолический шум свидетельствует о наличии трикуспидальной недостаточности, так как шум дефекта минимальный. У многих больных выслушивается ранний диастолический шум недостаточности клапана легочной артерии. Второй тон – с узким расщеплением, резко усилен, с акцентированным легочным компонентом. Диастолический шум на верхушке отсутствует. По левому краю грудины может определяться ІІІ тон, генерируемый правым желудочком.
Электрокардиография
Электрокардиограмма при ДМЖП отражает систолическую и диастолическую перегрузку желудочков, степень легочной гипертензии. При небольших дефектах ЭКГ нормальная, либо с признаками увеличенной активности миокарда левого желудочка. При дефектах типа АВСД электрическая ось отклонена влево, но иногда видна при дефектах других локализаций.
При дефектах средних размеров гипертрофия правого желудочка может отсутствовать, однако небольшое или умеренное повышение давления в правом желудочке может проявиться гипертрофией правого желудочка в отведениях V1 или V4R при увеличивающейся амплитуде R по мере увеличения давления в правом желудочке. Поскольку у большинства этих пациентов имеется достаточно большой шунт слева направо с объемной перегрузкой левого желудочка, как правило, отмечается гипертрофия правого желудочка.
При изолированных ДМЖП, сопровождающихся расширением и увеличеннием массы левого желудочка, на ЭКГ в отведениях I, II, aVF и V6 зубцы О, Я и Т увеличены.
У младенцев с аналогичным гемодинамическим статусом ЭКГ-признаки не отличимы от таковых у старших детей. В этой возрастной группе отклонение оси против часовой стрелки является признаком гипертрофии левого желудочка. У некоторых младенцев с большими дефектами обнаруживаются только большие двухфазные зубцы в центре предсердечной области. У пациентов с большими ДМЖП и равным давлением в желудочках отмечаются признаки гипертрофии правого желудочка. При большом легочном кровотоке имеются признаки гипертрофии левого предсердия: двухфазные зубцы Р, которые обычно наиболее увеличены в отведениях I, aVR и V6. В отведении V1 часто виден двухфазный высокий отрицательный зубец Р.
У пациентов с большими дефектами и выраженным повышением ЛСС объемная работа левого желудочка не увеличена, поэтому признаки гипертрофии левого желудочка и левого предсердия отсутствуют. Гипертрофия правого желудочка проявляется характерным ОЯБ в отведении V1 и отсутствующим или минимальным зубцом V в отведении V6 зубцы Я нормальные, часто – глубокий зубец V.
Рентгенография
Рентгенограмма позволяет получить косвенную информацию о величине шунта: чем больше объем шунтового тока, тем больше дилатировано сердце, поэтому при маленьких ДМЖП и при высоком ЛСС размеры сердечной тени не увеличены.
При маленьких дефектах рентгенологическая картина соответствует норме. У пациентов с дефектами средних размеров сердце расширено. Тень сердца увеличена вниз и влево за счет расширения левого желудочка, по левому контуру увеличена дуга легочной артерии. В боковой проекции отмечается расширение левого предсердия. Легочный рисунок усилен в центральных и периферических полях. При крупных дефектах с умеренно повышенным ЛСС и большим лево-правым сбросом крови сердечная тень значительно увеличена, правый желудочек гипертрофирован, выбухает тень легочного ствола, легочный сосудистый рисунок значительно усилен. Поскольку в этих случаях систолическое давление в правом и левом желудочках одинаковое, гипертрофия и умеренное расширение правого желудочка обусловлены систолической перегрузкой. Верхушка левого желудочка может быть оттеснена правым желудочком кзади. Вследствие низкого расположения диафрагмы легочные поля выглядят эмфизематозными.
При больших дефектах с высоким ЛСС размеры сердца нормальные. Гипертрофия правого желудочка проявляется поворотом верхушки вверх, влево и кзади. Легочный ствол и главные ветви значительно расширены, сосудистый рисунок в периферических отделах легочных полей ослаблен. У пациентов с исходным большим шунтом и развившимся склерозом легочных артерий левый желудочек и левое предсердие могут оставаться расширенными, пока дилатация и гипертрофия постепенно регрессируют, особенно в детском возрасте.
Эхокардиография
Двухмерная и допплер-ЭхоКГ позволяют определить размер и локализацию всех типов ДМЖП, а также получить информацию о физиологических параметрах, таких, как давление в легочной артерии и градиент давления между желудочками. Измерение размеров левого предсердия и левого желудочка дает косвенную информацию об объеме шунта.
С помощью двухмерной ЭхоКГ можно измерить абсолютные размеры дефектов. Не все дефекты имеют круглую форму, поэтому размеры могут варьировать в зависимости от доступа. Точечные дефекты, диагностируемые только при допплер-ЭхоКГ, называют очень малыми или крошечными.

Локализация дефектов определяют по доступу, при котором дефект визуализируется. Левый парастернальный доступ по длинной оси позволяет вывести поперечное сечение корня аорты и переднюю часть межжелудочковой перегородки. В этой проекции видны большие перимембрнозные дефекты, включая те, которые частично или полностью закрыты аневризмами, субаортальные дефекты, типичные для тетрады Фалло, и дефекты в передней части трабекулярной или мышечной перегородок. Небольшое вращение датчика вправо по оси, параллельной выводному тракту правого желудочка, позволяет визуализировать подлегочные дефекты инфундибулярной перегородки.
По короткой оси на уровне полулунных клапанов дефекты выводной части перегородки видны в положении датчика, соответствующем «1 ч» на циферблате. Субаортальные дефекты видны в секторе «11-12 ч», а перимембранозные дефекты – «10-11 ч». Из доступа по короткой оси около верхушки створок митрального клапана дефекты в передней части трабекулярной перегородки обнаруживаются в точке «12-13 ч», дефекты в средней части трабекулярной перегородки появляются между «9 и 12 ч», а дефекты приточной части перегородки обнаруживаются между «7 и 9 ч».
Из четырехкамерных проекций, верхушечной и подмечевидной, перимембранозные и субаортальные дефекты видны в задней плоскости, проходящей по AV-клапанам, приточной части межжелудочковой перегородки и корню аорты. Дефекты в выводной части межжелудочковой перегородки обычно невидимы из четырехкамерных проекций, но могут быть обнаружены из подреберного доступа в сагиттальной плоскости, особенно у маленьких детей. Большие дефекты часто обнаруживаются из нескольких доступов.
При возникновении трудностей прямой визуализации дефектов малых размеров они легко обнаруживаются с помощью допплер-ЭхоКГ, особенно в средней и верхушечной частях трабекулярной перегородки.
Градиент давления между желудочками оценивают по скорости струи также с помощью допплер-ЭхоКГ. Этот метод очень полезен, так как дает косвенную информацию о размере дефекта, однако его возможности ограничены. Если ультразвуковой луч не параллелен струе крови, ее скорость нельзя измерить точно, поэтому давление в правом желудочке не будет оценено адекватно. Кроме того, скорость струи определяется по максимальной мгновенной разнице давлений в левом и правом желудочках. Давление в левом желудочке в сердечном цикле повышается раньше, чем в правом, поэтому разница давлений в ранней систоле может быть несколько выше, чем измеренная пиковая разница давлений. Несмотря на эти недостатки, допплер-ЭхоКГ показывает сравнимое с прямым манометрированием давление в правом желудочке. Желательно, чтобы этот метод был дополнен оценкой давления в правом желудочке по струе недостаточности трехстворчатого клапана, если она имеется.
Эхокардиография позволяет раскрыть механизмы спонтанного закрытия межжелудочковых дефектов. Перимембранозные дефекты часто закрываются мешотчатой аневризмой, исходящей из ткани септальной створки трехстворчатого клапана. Мышечные дефекты закрываются прогрессирующим ростом ткани, окружающей дефект со стороны правого желудочка.
Допплер-эхокардиография дает возможность увидеть направление шунта крови в разные фазы сердечного цикла:
-
слева направо во время изоволемического сокращения;
-
справа налево во время изоволемического расслабления.
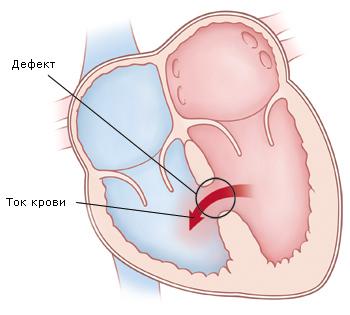
Во время систолы сброс крови происходит слева направо при изолированном ДМЖП, и он двухнаправленный при высоком сопротивлении легочных артерий или при сопутствующем стенозе выводного тракта правого желудочка. В начальную фазу диастолы кровь шунтируется справа налево, но в середине диастолы происходит реверсия шунта на противоположное направление.
Кроме диагностики основного порока, ЭхоКГ полезна для идентификации сопутствующих аномалий, таких, как нависание над межжелудочковой перегородкой AV-клапанов, клапан-наездник, аортальная недостаточность, обструкция притока и оттока из правого желудочка. Чреспищеводная ЭхоКГ очень полезна при плохих эходоступах, особенно у пациентов юношеского и взрослого возраста. Внутриоперационная чреспищеводная и эпикардиальная ЭхоКГ широко применяется для оценки адекватности коррекции. Послеоперационная ЭхоКГ полезна для определения этиологии остаточных шумов и для подтверждения факта снижения давления в легочной артерии после коррекции.
Катетеризация сердца
Катетеризацию выполнют в целях установления количества дефектов, их локализации, объема шунтирования, величины ЛСС, оценки объемной перегрузки желудочков, присутствия сопутствующих аномалий. При наличии у врача клинического опыта катетеризация не предоставит больше информации, чем ЭхоКГ, но позволит получить данные о легочном артериальном сопротивлении в пограничных случаях и соотношении Qл/Qс.
Селективная левая вентрикулография позволяет дианостировать множественные дефекты, если они не расположены близко друг к другу. Она помогает также диагностировать сообщение между левым желудочком и правым предсердием. При нависании трехстворчатого клапана над перегородкой можно обратить внимание на гипоплазию правого желудочка с большим дефектом перегородки типа АВСД. Ангиокардиография правого предсердия может выявить поступление контрастного вещества из предсердия в левый желудочек.
Диастолический шум вызывает подозрение на наличие аортальной недостаточности. В этих случаях показана аортография для подтверждения диагноза и оценки степени регургитации. Аортография дает возможность обнаружить аномалии распределения коронарных артерий по передней стенке правого желудочка, хотя это очень редко бывает при изолированном ДМЖП.
Больным с высоким ЛСС, превышающим границу операбельности, но с заметным лево-правым шунтом, показана повторная катетеризация для исключения ошибки и пересмотра первоначально принятого решения. В этих случаях важно убедиться в отсутствии сопутствующих пороков, таких, как трехпредсердное сердце или митральный стеноз, которые являются причиной легочной венозной гипертензии. Диагностике помогают повторное ЭхоКГ-исследование и катетеризация для измерения давления заклинивания легочных артерий и конечно-диастолического давления в левом желудочке.
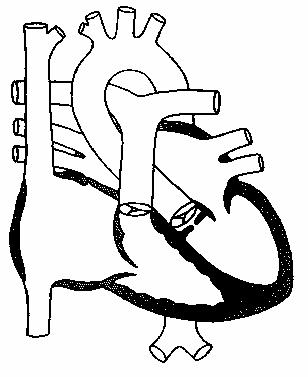
Возможны следующие варианты течения порока:
-
спонтанное уменьшение размеров или закрытие;
-
развитие обструкции выводного тракта правого желудочка;
-
развитие недостаточности аортального клапана;
-
развитие обструкции выводного тракта левого желудочка;
-
развитие обструктивной болезни легочных артериальных сосудов;
-
осложнение бактериальным эндокардитом.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии