Гонартроз коленного сустава: лечение, диагностика, последсвтия
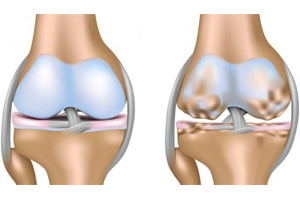
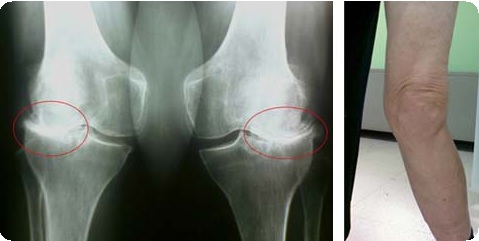
Диагностика деформирующего артроза основывается на результатах объективного и рентгенологического исследования.
Рентгенологические признаки ОА:
-
сужение суставной щели;
-
субхондральный склероз;
-
остеофиты по краям суставных поверхностей и в местах прикрепления связок;
-
кисты в эпифизах;
-
изменение формы эпифизов.
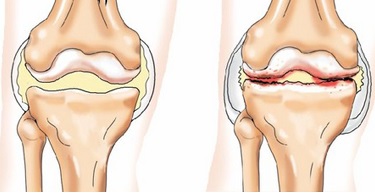
Недостатком рентгенографии является то, что рентгенологические признаки заболевания появляются позже начальных морфологических изменений в суставе, в связи, с чем диагностика ранних этапов патологического процесса с помощью данного метода исследования невозможна.
Дополнением к рентгенографии может служить сцинтиграфия коленного сустава, при которой отмечается повышенная метаболическая активность отдельных участков субхондральной костной ткани в мыщелках бедренной и большеберцовой костей. Dieppe и соавт. полагают, что сцинтиграфия может быть использована для прогнозирования течения заболевания.
Высокоинформативным является МРТ коленного сустава, позволяющая выявить начальные дегенеративно-дистрофические изменения суставного хряща до появления рентгенологических признаков заболевания: все степени изменения хряща от отека до истончения, разволокнения и растрескивания, состояние субхондральной костной ткани, «хондрофиты», воспаление синовиальной оболочки. Кроме этого, можно оценить состояние крестообразных связок и менисков. При наличии специального программного обеспечения возможен точный расчет общего объема пораженного хряща и измененных участков субхондральной кости.
Из инвазивных методов обследования наиболее информативна артроскопия, при которой возможна прямая визуализация как хряща, так и остальных внутрисуставных образований.
Лечение
Сочетание видов и частоты процедур определяется индивидуальной переносимостью и может включать в себя озокеритовые и парафиновые аппликации, криотерапию, лазеротерапию, магнитотерапию, УВЧ, ультразвук, индуктотермию, синусоидальные модулированные токи, микроволновую терапию, лекарственный электрофорез с анальгином, новокаином, натрия салицилатом, химотрипсином, фонофорез гидрокортизона, сероводородные, серные и радоновые ванны и т. д.
Иглорефлексотерапия помогает уменьшить выраженность болевого синдрома.
При неэффективности парацетамола показано применение НПВП. Клиническая противоболевая эффективность всех НПВП примерно одинакова, основное различие заключается в индивидуальной реакции пациента на конкретный препарат, поэтому выбор лекарственного средства является эмпирическим.
Не следует назначать одновременно два или более НПВП, даже из разных групп, так как при этом значительно повышается вероятность осложнений без соответствующего усиления противоболевой эффективности. Исключение составляют случаи, когда необходимо применять ацетилсалициловую кислоту с кардиопротективной целью. Ректальные формы НПВП не снижают частоту эрозивного гастрита и кровотечений, но реже вызывают диспепсию.
Так как интенсивность боли может варьировать день ото дня, равно как и в течение дня, целесообразным является прием препаратов «по необходимости». В случае выраженного постоянного болевого синдрома предпочтение следует отдавать пролонгированным формам, которые позволяют длительно поддерживать высокую концентрацию препарата в крови, сократить число его приемов и добиться некоторого улучшения переносимости со стороны ЖКТ.
Еще одним вариантом улучшения переносимости НПВП является их комбинирование с гастропротекторами, например препарат «Артротек» – сочетание диклофенака с мизопростолом. Последний ингибирует секрецию хлористоводородной кислоты, способствует образованию гидрокарбонатов в двенадцатиперстной кишке и улучшает кровообращение в слизистой оболочке желудка.
Дальнейшим шагом в снижении частоты эрозивно-язвенных поражений ЖКТ при применении НПВП стала разработка лекарственных средств, ингибирующих преимущественно циклооксигеназу 2-го типа. Механизм развития как положительных, так и отрицательных эффектов НПВП связывают с предотвращением образования простагландинов за счет угнетения циклооксигеназы – одного из основных ферментов цикла арахидоновой кислоты. СОХ в организме представлена двумя изоформами:
-
конститутивная циклооксигеназа 1 типа играет важную роль в обеспечении защиты слизистой оболочки желудка и кишечника;
-
индуцибельная циклогеназа 2-го типа образуется преимущественно в очагах воспаления.
Кроме этого, неселективные НПВП, являющиеся жирорастворимыми слабыми кислотами, оказывают локальное раздражающее действие на слизистую оболочку ЖКТ путем физико-химического взаимодействия с ее поверхностными мембранными фосфолипидами и нарушения процессов митохондриального фософорилирования.
Большинство клинических исследований подтвердили, что НПВП, селективно ингибирующие СОХ-2, являющиеся к тому же менее кислыми, чем их предшественники, уменьшают количество кровотечений из ЖКТ на 50%-80%. Однако следует отметить, что СОХ-2, кроме очагов воспаления, в норме присутствует в почках, головном мозге и миокарде, поэтому потенциально ее угнетение может нарушить функцию данных органов.
Таким образом, учитывая более высокую стоимость курсового лечения селективными ингибиторами СОХ-2, их назначение показано пациентам, имеющим факторы риска развития кровотечений из ЖКТ.
Побочные эффекты селективных НПВП: боль в животе, диарея, диспепсия, метеоризм, тошнота, головная боль, головокружение, бессонница, фарингиты, риниты, синуситы, аллергические реакции, периферические отеки, повышение артериального давления, судороги в мышцах ног.
В дополнение к системному приему парацетамола или НПВП эффективно местное использование средств с анальгезирующим и раздражающим действием, а также НПВП для наружного применения в форме мазей и гелей.
Относительно новой и высокоэффективной группой лекарственных препаратов, используемых в терапии деформирующего артроза, являются высокомолекулярные производные гиалуроновой кислоты. Имеющиеся в настоящее время экспериментальные данные указывают на то, что они восстанавливают нарушенные вязко-эластичные, т. е. реологические свойства синовиальной жидкости, а также ее антиоксидантную и антипротеазную активность, нормализуют синтез гиалуроновой кислоты, улучшают трофику хряща и снижают чувствительность болевых рецепторов. Клинически это проявляется купированием болевого синдрома и улучшением функции сустава. Данные лекарственные средства, называемые также эндопротезами синовиальной жидкости, вводят внутрисуставно один раз в неделю, от трех до пяти инъекций на курс, что зависит от молекулярной массы препарата. Препараты с более низкой молекулярной массой быстрее элиминируются из сустава и требуют не менее пяти инъекций на курс лечения. Если отмечается синовит, то перед введением лекарственного вещества синовиальную жидкость необходимо эвакуировать. Противопоказанием к использованию служат воспалительные заболевания кожи в зоне инъекции. Из побочных эффектов могут отмечаться транзиторные умеренные боли и отек мягких тканей, а также аллергические реакции.
Полезно назначение средств, улучшающих переферическое кровообращение и микроциркуляцию, начиная с парентерального применения, и переходя затем на таблетированные формы.
Для общего воздействия на организм при дегенеративно-дистрофических заболеваниях суставов применяют тиамин, пиридоксин, цианокобаламин, никотиновую кислоту, алоэ, стекловидное тело, АТФ, гипербарическую оксигенацию в сочетании с внутрисуставным введением кислорода. Целесообразно включать в комплекс лечебных мероприятий препарат «Циклоферон», относящийся к низкомолекулярным синтетическим индукторам. В экспериментальных работах было установлено, что они обладают способностью ингибировать протеолитические ферменты, стимулировать синтез протеогликанов хондроцитами и гиалуроновой кислоты синовиоцитами, улучшать реологические свойства синовиальной жидкости. Однако большинство рандомизированных, плацебо-контролируемых двойных слепых клинических исследований, проведенных в различных медицинских центрах США и Западной Европы, до настоящего времени оказались неспособными выявить статистически достоверные различия в уменьшении болевого синдрома и улучшении функциональных показателей после как пероральной, так и парентеральной терапии гликозаминогликанами, по сравнению с контрольными группами пациентов. Таким образом, в настоящее время вопрос о целесообразности их использования в комплексном лечении деформирующего артроза коленного сустава остается открытым. Среди побочных эффектов описаны аллергические реакции, антикоагуляционное действие, а также обострение синовита у пациентов с исходно высоким содержанием антител к гликозаминогликанам вследствие развивающегося при деформирующем артрозе аутоиммунного процесса по типу гиперчувствительности замедленного типа па компоненты хрящевого матрикса.
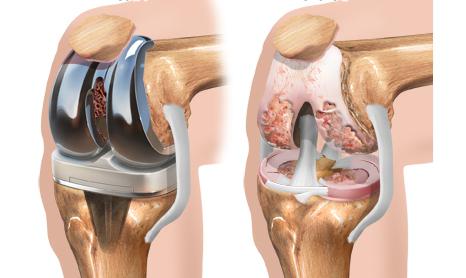
Оперативное лечение
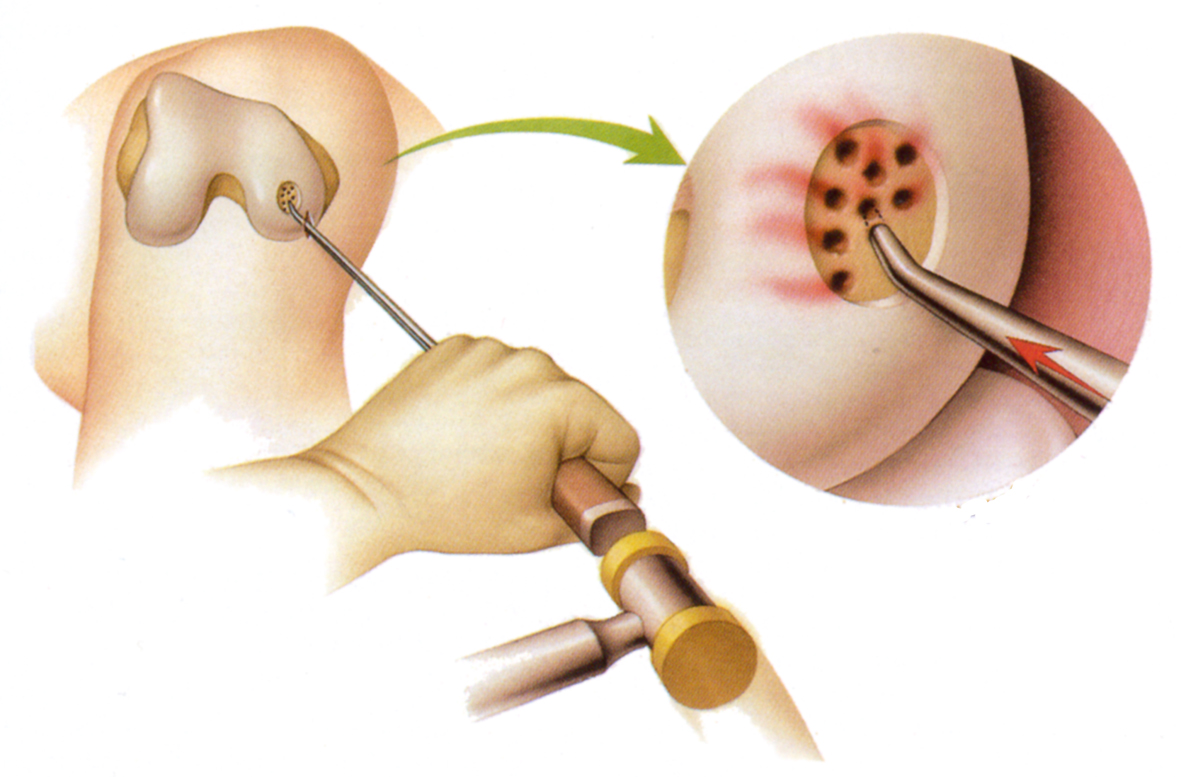
Туннелизация, создание микропереломов и абразивная хондропластика
При осмотре обращают внимание на форму мениска, цвет, блеск, плотность ткани, поверхностную структуру, сосудистые изменения в области рогов и тела мениска, возможность его смещения артроскопическим крючком. Обнаружив повреждение мениска, определяют его тип, локализацию, протяженность, а также степень подвижности при пальпации крючком. Дегенеративные разрывы менисков встречаются более чем у половины больных с деформирующим артрозом коленного сустава без наличия в анамнезе указаний на травму коленного сустава и характеризуются размозжением и разволокнением свободного края, с многоплоскостным распространением линии повреждения, реже встречаются лоскутные повреждения и крайне редко – вертикальные продольные.
Из медиального отдела сустава артроскоп перемещают в межмыщелковую вырезку, где, прежде всего, осматривают на всем протяжении ПКС, включая зоны прикрепления к бедренной и большеберцовой костям. Затем оценивают размеры, структуру, наличие воспалительных или рубцовых изменений жирового тела. Гипертрофированное жировое тело изучают при сгибании и разгибании коленного сустава для выявления возможного ущемления его долек между суставными поверхностями.
Осмотр наружного отдела сустава с оценкой состояния латерального мениска, суставных поверхностей бедренной и большеберцовой костей и синовиальной оболочки производят при приведении и сгибании голени.
По показаниям, под контролем артроскопа выполняют хирургические манипуляции на внутрисуставных структурах. По мнению многих специалистов, рациональный дебридмент должен включать в себя:
-
резекцию нестабильных лоскутов суставного хряща и поврежденных участков медиального и латерального менисков при помощи выкусывателей или шейвера;
-
резекцию костно-хрящевых разрастаний из межмыщелковой вырезки бедренной кости шейвером или узким остеотомом, шириной 5 мм для профилактики ущемления и истирания ПКС;
-
при обнаружении частичных повреждений ПКС – резекцию ее атоничных, поврежденных волокон;
-
удаление свободных внутрисуставных тел;
-
множественную туннелизацию зон асептического некроза костной ткани спицей или 2-мм сверлом до уровня интактной губчатой кости.
Туннелизация, создание микропереломов и абразивная хондропластика при локальных полнослойных дефектах хряща на мыщелках бедренной кости могут быть использованы только у пациентов с нормальной осью конечности и минимальными дегенеративными изменениями коленного сустава. Они противопоказаны при распространенном дегенеративно-дистрофическом процессе, выраженных контрактурах, деформации и нестабильности коленного сустава. Их надо избегать и у больных, которые не могут или не желают выполнять разгрузку оперированного сустава в течение 2 мес.
В заключение эндоскопического вмешательства сустав промывают не менее чем 2 л 0,9% раствора натрия хлорида.
Перед наложением асептической повязки, обработав кожу раствором антисептика, для обезболивания в верхний заворот коленного сустава вводят 2 мл кеторолака.
Благодаря этому может быть оценена выраженность рентгенографических признаков дегенеративно-дистрофических заболеваний во внутреннем, наружном и переднем отделах коленного сустава. На начальных этапах развития заболевание чаще всего локализовано преимущественно в одном из отделов коленною сустава, и при рентгенографии с осевой нагрузкой именно в нем становится заметно сужение суставной щели. Для уточнения выраженности патологического процесса в менее пораженном отделе бедренно-большеберцового сочленения используют рентгенографию коленного сустава в задней проекции, при сгибании примерно 160° для релаксации задней части капсулы, с вальгизирующей и варизирующей нагрузками, достигаемыми при помощи аппаратного устройства. При вальгизирующей нагрузке в аппаратном устройстве сохранение исходной высоты суставной щели в наружном отделе свидетельствует о полной толщине суставного хряща и интактном латеральном мениске, а при варизирующей нагрузке нормальная высота суставной щели во внутреннем отделе коленного сустава – соответственно об удовлетворительном состоянии хряща и медиального мениска. Состояние бедренно-надколенникового сочленения оценивают по рентгенограммам коленного сустава в боковой и аксиальной проекциях. Для предоперационного планирования используют рентгенограммы всей нижней конечности с нагрузкой, для того чтобы оценить механическую ось конечности, бедренно-большеберцовый угол, степень патологических изменений в суставе и определить требуемую величину коррекции для восстановления равномерного распределения нагрузки по суставным поверхностям.
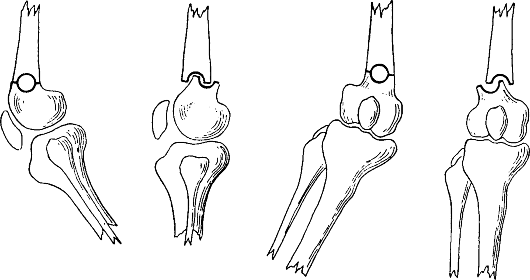
Среди различных способов техники вальгизирующей подмыщелковой остеотомии большеберцовой кости наиболее распространены латеральная закрытая клиновидная, медиальная открытая клиновидная и куполообразная.
При варусной деформации нижней конечности, превышающей 10°, для достижения необходимой степени коррекции необходимо выполнять остеотомию малоберцовой кости или резецировать проксимальное тибио фибулярное сочленение. Безопасная зона для остеотомии малоберцовой кости находится в интервале от 40 до 60 мм дистальнее ее верхушки, так как на участке на 2-3 см ниже верхушки общий малоберцовый нерв огибает шейку в дорзовентральном направлении, а на протяжении от 68 до 153 мм дистальнее верхушки проходит двигательная ветвь к m. extensor hallucis longus.
После поперечной латеральной закрытой клиновидной вальгизирующей подмыщелковой остеотомии возможна вторичная потеря достигнутой коррекции вследствие того, что по медиальной поверхности большеберцовой кости жесткий корковый слой дистального отломка может вклиниваться в мягкую губчатую кость проксимального фрагмента. Этому может способствовать и то, что после остеотомии на латеральной поверхности большеберцовой кости формируется ступенька, из-за которой при завинчивании дистальных винтов периферический фрагмент подтягивается к пластине, т. е. в латеральном направлении, создавая предпосылки для коллапса губчатой кости по медиальной поверхности. Кроме этого, если удаляется массивный костный клин, возникает значительная деформация проксимального метаэпифиза большеберцовой кости, которая в сочетании с формирующимся укорочением связки надколенника вызывает технические сложности при тотальном эндопротезировании коленного сустава в дальнейшем.
Для снижения описанных рисков была предложена косая латеральная закрытая клиновидная вальгизирующая подмыщелковая остеотомия, при которой клип иссекают в направлении снизу вверх. Это увеличивает контактную поверхность, оба среза имеют равную длину, поэтому ступеньки по латеральной поверхности большеберцовой кости не остается, не отмечается развития выраженной деформации проксимального метаэпифиза, однако потенциальным осложнением является формирование ротационной деформации, если косая остеотомия выполнена асимметрично. Кроме этого, при ее выполнении необходима частичная остеотомия бугристости большеберцовой кости. Для исключения ротационной деформации была разработана техника эластичной косой латеральной закрытой клиновидной вальгизирующей подмыщелковой остеотомии. Участок кости трапециевидной формы удаляют от латеральной поверхности большеберцовой кости по направлению к точке, расположенной на 15 мм ниже суставной поверхности внутреннего мыщелка и на 15 мм кнутри от медиального коркового слоя. Остающийся костный мостик по внутренней поверхности большеберцовой кости обладает достаточной прочностью, чтобы не сломаться, вплоть до достижения требуемого угла коррекции оси конечности.
Следует отметить, что для точного иссечения костного клина разработано множество инструментальных систем.
Медиальная открытая клиновидная вальгизирующая подмыщелковая остеотомия большеберцовой кости обеспечивает коррекцию оси конечности и восстановление стабильности коленного сустава при несостоятельности медиальных капсульно-связочных структур. Ее недостатками считают возможность замедленной консолидации и формирования ложного сустава с последующей потерей достигнутой коррекции, хотя в основном это определяется стабильностью остеосинтеза. При нарушении целости латерального коркового слоя, используя стандартные L- и Т-образные опорные пластины, зачастую сложно добиться адекватной стабильности, что приводит к уменьшению угла коррекции. Иногда возникают трудности в достижении адекватного раскрытия щели остеотомии в заднем отделе, делая необходимым иссечение мягких тканей и мобилизацию дистального отдела медиального капсульно-связочного комплекса. Асимметричность щели остеотомии, особенно если она открыта больше кпереди, чем кзади, приводит к ротационной деформации и сгибательной контрактуре коленного сустава.

Для усиления репараторного потенциала и стабильности фиксации используют бикортикальные костные алло- или аутотрансплантаты, в последнем случае, как правило, из подвздошного гребня. Для замещения образующегося дефекта предложены и различные синтетические материалы: остеотомия позволяет устранять выраженные деформации, не прибегая к удалению костного клина, но при этом могут возникать сложности с достижением стабильной фиксации фрагментов и формироваться низкое положение надколенника.
Для фиксации фрагментов большеберцовой кости используют различные методы:
-
гипсовые повязки;
-
скобы;
-
углообразные клинковые пластины;
-
L- и Т-образные пластины;
-
аппараты внешней фиксации.
Для открытых остеотомий разработаны специальные пластины с металлическими спенсерами различной толщины. Стабильный накостный остеосинтез фрагментов большеберцовой кости предпочтителен, так как делает возможным раннее и быстрое восстановление функции коленного сустава. В настоящее время одними из наиболее перспективных фиксаторов являются блокируемые пластины с угловой стабильностью AO/ASIF.
Независимо от способа вальгизирующей подмыщелковой остеотомии большеберцовой кости следует обязательно добиваться гиперкоррекции механической оси конечности на 3-6°, что способствует достижению наилучших отдаленных результатов по данным большинства авторов, вплоть до 90% через 10 лет. При этом линия, соединяющая центр головки бедренной кости с серединой таранной кости, проходит не через центр коленного сустава, а в так называемой точке Fujisawa, находящейся на границе средней и внутренней третей наружного мыщелка большеберцовой кости. Не достижение указанных величин коррекции оси конечности или, реже, их превышение приводит либо к рецидиву деформации, либо к перегрузке менее пораженного отдела коленного сустава и прогрессированию в нем дегенеративно-дистрофических изменений.
Среди осложнений, возникающих после корригирующих остеотомий большеберцовой кости, чаще всего встречается парез малоберцового нерва, реже – замедленная консолидация и формирование ложного сустава, низкое стояние надколенника, инфекция, несостоятельность наружной боковой связки, укорочение конечности, компартмент-синдром, внутрисуставные переломы, повреждение подколенной артерии и тромбоз глубоких вен нижней конечности.
Техника вальгизирующей куполообразной остеотомии большеберцовой кости. Вмешательство производят с использованием гемостатического жгута, накладываемого на среднюю треть бедра. Кожу и подкожную клетчатку рассекают 8-образным доступом, длиной 16-18 см, начинающимся по внутренней поверхности коленного сустава на уровне нижнего полюса надколенника в продольном направлении, затем проходящим поперек связки надколенника на 1-2 см выше ее прикрепления к бугристости большеберцовой кости и продолжающимся дистально по передненаружной поверхности голени. Далее выделяют связку надколенника на протяжении от суставной щели до дистального прикрепления к бугристости большеберцовой кости. В зоне предполагаемой остеотомии, примерно на 1,5-2 см ниже плато и 0,5-1 см выше бугристости большеберцовой кости, прямым распатором отслаивают надкостницу по передневнутренней поверхности большеберцовой кости над прикреплением гусиной лапки и внутренней боковой связки. Аналогично по передненаружной поверхности голени после рассечения фасции субпериостально отделяют переднюю большеберцовую мышцу от большеберцовой кости. Перед выделением задней поверхности большеберцовой кости от мягких тканей изогнутым распатором, коленный сустав должен быть согнут на шине до 140-150° для того, чтобы подколенный сосудисто-нервный пучок сместился кзади. С внутренней и наружной сторон к задней поверхности большеберцовой кости подводят две лопаточки Буяльского до соприкосновения их друг с другом, после чего на передней поверхности остеотомом шириной 1 см намечают линию остеотомии в форме купола, с вершиной на 0,5-1 см выше верхушки бугристости. Осциллирующей пилой или широким остеотомом углубляют плоскость остеотомии до заднего коркового слоя большеберцовой кости, аккуратно перфорируя его затем в 3-4 местах при помощи тонкого остеотома, шириной 5 мм. Голень полностью разгибают в коленном суставе и, зафиксировав коленный сустав, медленно отводят ее кнаружи до характерного щелчка, свидетельствующего о полном нарушении целости большеберцовой кости в зоне остеотомии.
Для достижения необходимой степени коррекции оси конечности в большинстве случаев необходимо выполнить остеотомию малоберцовой кости или резекцию проксимального большеберцово-малоберцового сочленения. Для этого из дополнительного доступа по наружной поверхности голени поднадкостнично выделяют малоберцовую кость в безопасной зоне на 4-6 см ниже ее верхушки, после чего узким остеотомом производят ее косую остеотомию. В случае резекции проксимального большеберцово-малоберцового сочленения прикрепление наружной боковой связки и сухожилия двуглавой мышцы бедра к верхушке головки малоберцовой кости следует сохранять интактным.
Достигнув необходимой величины гиперкоррекции оси конечности, с тем чтобы она была не менее 10° вальгуса, производят металлоостеосинтез проксимального и дистального фрагментов большеберцовой кости.
После выполнения контрольных рентгенограмм в двух проекциях либо визуализации оси конечности с использованием ЭОП, снимают жгут и производят гемостаз. Наиболее точный контроль положения фрагментов большеберцовой кости обеспечивает стабильность до выполнения остеосинтеза.
Slocum и соавт. предложил оставлять тонкий слой заднего коркового слоя на проксимальном фрагменте большеберцовой кости, который после «закрытия» остеотомии скользит по задней поверхности дистального фрагмента, повышая стабильность остеотомии. Для этого резецируемый клиновидный участок кости удаляют, оставляя задний корковый слой интактным, затем через задний корковый слой проводят только дистальный спил, создают насечки во внутреннем корковом слое и остеотомию «закрывают».
При необходимости производят остеотомию малоберцовой кости или резекцию проксимального большеберцово-малоберцового сочленения, описанные выше. Достигнув необходимой величины гиперкоррекции оси конечности, выполняют металлоостеосинтез фрагментов большеберцовой кости. После рентгенологического контроля в двух проекциях снимают жгут и производят гемостаз. Через контрапентуру на передненаружной поверхности голени устанавливают активный дренаж и рану послойно зашивают.
Техника медиальной открытой эластичной вальгизирующей подмыщелковой остеотомии большеберцовой кости
На среднюю треть бедра накладывают гемостатический жгут. Кожу и подкожную клетчатку рассекают линейным доступом длинной 8-10 см, начинающимся от внутреннего края надколенника на уровне его нижнего полюса, проходящим вдоль связки надколенника и заканчивающимся ниже бугристости большеберцовой кости. Связку надколенника мобилизуют с обеих сторон. В зоне предполагаемой остеотомии надкостницу распатором отделяют от большеберцовой кости по передневнутренней и задневнутренней поверхности. Плоскость остеотомии намечают широким остеотомом параллельно и на 20-25 мм ниже суставной поверхности, после чего ее постепенно углубляют. Важно, чтобы остеотомия не доходила до латерального коркового слоя большеберцовой кости примерно на 10 мм. Зону остеотомии медленно равномерно раскрывают на требуемую величину при помощи широких остеотомов или специального костного дистрактора с плоскими браншами. Важно добиться полного разгибания голени, поэтому если ширина задней части зоны остеотомии уже, чем передней и остается избыточное натяжение медиального капсульно-связочного комплекса, то необходимо выполнить субпериостальную мобилизацию дистального прикрепления большеберцовой коллатеральной связки, а иногда и гусиной лапки. Образовавшийся костный дефект заполняют пластическим материалом соответствующего размера, затем выполняют металлоостеосинтез. После рентгенологического контроля в двух проекциях снимают жгут и производят гемостаз. Рану дренируют и послойно зашивают.
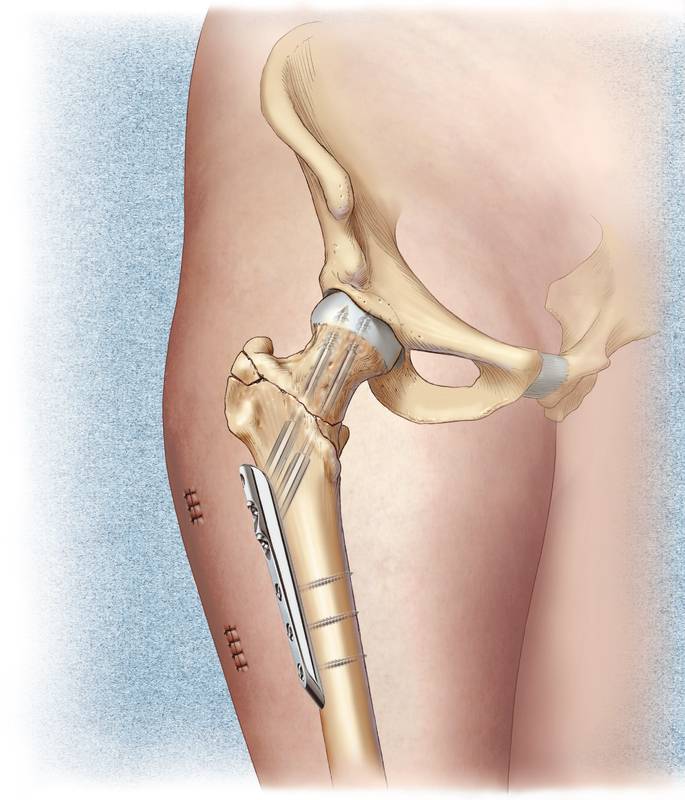
Среди способов выполнения варизирующей надмыщелковой остеотомии бедренной кости наибольшее распространение получили V-образная, закрытая клиновидная медиальная и открытая клиновидная наружная остеотомии с фиксацией фрагментов углообразной клинковой пластиной, блокируемой пластиной с угловой стабильностью, аппаратом наружной фиксации или гипсовой повязкой. Выполнение стабильного накостного остеосинтеза предпочтительно, так как, по данным Mathews и соавт., в случае использования гипсовой иммобилизации сгибательно-разгибательная контрактура коленного сустава развивается в послеоперационном периоде у 48% пациентов, а в 19% наблюдений отмечается замедленная консолидация бедренной кости или формирование ложного сустава.
Большинство авторов при варизирующей надмышелковой остеотомии бедренной кости рекомендуют стремиться к легкой гиперкоррекции в 1-2°, что способствует переносу до 80% нагрузки на внутренний отдел коленного сустава. При этом хорошие и отличные результаты через 5 лет после операции наблюдаются у 90%, а через 7 лет – у 87% пациентов. Некоторые специалисты полагают, что хорошему клиническому и косметическому результату способствует гиперкоррекция до 4°.
Техника V-образной надмыщелковой варизирующей остеотомии бедренной кости
По передневнутренней поверхности бедра в нижней трети выполняют линейный разрез длиной 8-10 см. Прямую мышцу бедра и ее сухожилие отсекают от m. vastus medialis и m. vastus lateralis на протяжении 6-7 см. В надмыщелковой области поднадкостнично обнажают участок бедренной кости. На середине диафиза во фронтальной плоскости сверлом диаметром 5 мм формируется сквозное отверстие, после чего остеотомом или осциллирующей пилой пересекают переднюю и заднюю части бедренной кости так, чтобы сходящиеся у отверстия плоскости остеотомии образовывали букву «V». При этом предотвращается запрокидывание дистального фрагмента бедренной кости кзади, которое может произойти за счет тяги икроножной и подколенной мышц.
За счет внедрения медиального коркового слоя проксимального фрагмента бедренной кости в метафиз дистального фрагмента исправляется вальгусная деформация конечности с гиперкоррекцией около 2°, после чего выполняют металлоостеосинтез.
Рану дренируют двумя активными дренажами, рассеченные мышцы сшивают в положении сгибания голени около 170°. После послойного зашивания раны накладывают асептическую повязку. Иммобилизацию конечности осуществляют задней гипсовой лонгетной повязкой от ягодичной складки до кончиков пальцев стопы в течение 1-2 нед.
При деформирующем артрозе коленного сустава с преимущественным поражением бедренно-надколенникового сочленения Maquet предложил выполнять остеотомию и вентрализацию бугристости большеберцовой кости, перемещая ее совместно с гребнем на 2-2,5 см вперед, что позволяет снизить внутрисуставное давление в переднем отделе коленного сустава в два раза. Хотя эта операция высокоэффективна и позволяет добиться положительных результатов у 80-95% больных, довольно часто отмечаются такие осложнения, как некроз кожной раны, перелом бугристости и гребня большеберцовой кости, а также неудовлетворительные косметические результаты. Экспериментальные работы Ferguson и соавт. доказали достаточность смещения бугристости кпереди на 1,25 см, что приводит к снижению давления на 83,5% и сокращению количества осложнений. При дальнейшем увеличении вентрализации происходит ротация надколенника с прогрессированием давления на его верхний полюс. При латеральном подвывихе надколенника целесообразно комбинировать смещение бугристости кпереди с ее медиализацией.
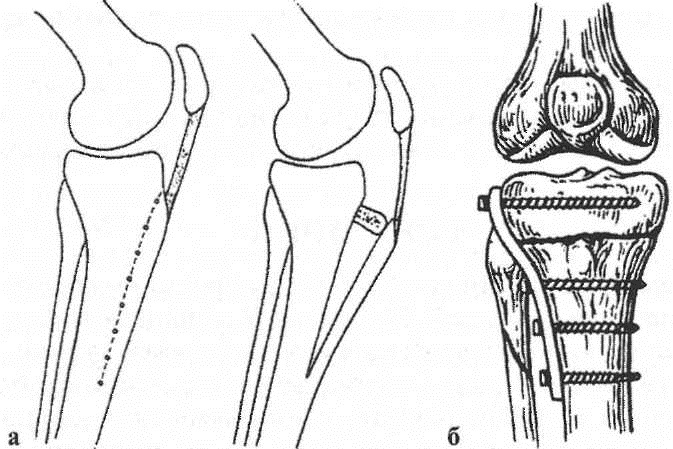
Вентрализация бугристости большеберцовой кости может использоваться как в качестве самостоятельной операции при преимущественной локализации дегенеративно-дистрофического процесса в бедренно-надколенниковом сочленении, так и в сочетании с вальгизирующей подмыщелковой остеотомией большеберцовой или варизирующей надмыщелковой остеотомией бедренной костей при сочетанном поражении переднего и внутреннего или переднего и наружного отделов коленного сустава.
Техника вентрализации бугристости большеберцовой кости
После обнажения бугристости большеберцовой кости, отступив от нее кзади на 7-8 мм, сверлом диаметром 2,5-3 мм во фронтальной плоскости перпендикулярно к оси большеберцовой кости просверливают 5-8 отверстий. Далее эти отверстия соединяют остеотомом или осциллирующей пилой, формируя отщеп бугристости и гребня большеберцовой кости на протяжении 8-12 см. Сформированный отщеп бугристости и гребня приподнимают в проксимальном конце на 12-15 мм, под него подкладывают костный ауто- или аллотрансплантат, который прочно удерживается за счет плотного прижатия отщепленным костным лоскутом. Если произошел перелом бугристости, то необходимо фиксировать ее двумя стягивающими винтами. Для более быстрого формирования костного блока между отщепом и диафизом большеберцовой кости образовавшийся диастаз треугольной формы может быть заполнен деминерализованными костными аллотрансплантатами, измельченными до размеров 1x1x0,5 см.
При наружном подвывихе надколенника остеотомию бугристости следует выполнять не перпендикулярно к длинной оси большеберцовой кости, а косо, чтобы при сдвигании костного отщепа произошло его смещение кпереди и кнутри. Это обеспечивает рецентрацию надколенника в бедренно-надколенниковой борозде и увеличивает площадь контакта суставной поверхности надколенника, в основном за счет его медиальной фасетки, с мыщелками бедренной кости, способствуя достижению равномерного распределения механических нагрузок. После вентромедиализации бугристости большеберцовой кости выполняют ее остеосинтез двумя винтами.
Послеоперационное ведение после корригирующих околосуставных остеотомий бедренной и большеберцовой костей
Для профилактики инфекционных осложнений в течение первых 3 суток парентерально назначают цефалоспорины первого поколения, например цефазолин, а для предотвращения тромбоэмболических осложнений – нефракционированный или низкомолекулярный гепарин в течение недели, с последующим переходом на терапию непрямыми антикоагулянтами на 10-14 дней.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии