ДОА голеностопного сустава: симптомы, причины, лечение
ДОА голеностопного сустава – это дегенеративно-дистрофическое заболевание, характеризующееся патологическими изменениями биохимии и архитектоники суставного хряща с очагами фрагментации хрящевой ткани, влияющими на субхондральную часть кости и вызывающее фибропластические изменения синовиальной оболочки и, в конечном счете, приводящее к болезненной нестабильности и повреждению сустава.
ДОА голеностопного сустава – одна из наиболее сложных и наименее решенных проблем артрологии. Заболевание очень распространено среди болезней опорно-двигательного аппарата. Для обозначения этого патологического процесса различные авторы использовали разные термины: в Германии – деформирующий артрит, в США и Англии – гипертрофический остеоартрит, во Франции – сухой артрит, и дегенеративный ревматизм. Термин «деформирующий артроз» впервые использовал Т. Мюллер в 1911 г., и затем он был использован в работах российскими учеными – Д.Г. Рохлиным, М.О. Фридландом, А. А. Русаковым, В.Д. Чаклиным и т. д.
Деформирующим артрозом поражаются все суставы, но представляет интерес и особую озабоченность медиков поражение этой болезнью крупных суставов, к которым относится и голеностопный сустав. По опубликованным данным, на долю этого заболевания приходится до 80% от всех поражений суставов у лиц старше 60 лет и примерно 1/3 ортопедических болезней. Рентгенологические признаки болезни появляются у лиц моложе 35 лет. Чаще остеоартроз голеностопного сустава встречается у женщин старше 50 лет. В популяциях белых Северной Америки и Северной Европы около 1/3 лиц в возрасте 25-74 года имеют рентгенографические признаки остеоартроза, по крайней мере, одной группы периферических суставов, причем частота поражения суставов встречается в таком порядке: суставы кистей, затем суставы стоп в том числе и голеностопный сустав, затем коленный, затем тазобедренный сустав.
Помимо медицинского значения остеоартроз голеностопного сустава имеет и немаловажную социально-экономическую значимость, так как до 37% пациентов получают инвалидность уже при первичном освидетельствовании. Заболевание требует длительного амбулаторного и стационарного лечения, подготовки высококвалифицированных специалистов, использования высоких технологий для лечения и дорогостоящего оборудования.
Причин для возникновения остеоартроза голеностопного сустава достаточно много. Наиболее значимыми этиологическими факторами являются:
-
биомеханические;
-
воспалительные заболевания сустава;
-
метаболические;
-
эндокринные;
-
ишемические;
-
наследственные.
В связи с этим ДОА иногда делят на первичный и вторичный. Первичный возникает в результате повседневной, многолетней, однообразной нагрузки на сустав в процессе жизни, вследствие появления с возрастом множества заболеваний у человека, приводящих к нарушению питания хряща, и изменению минерального обмена. Вторичный остеоартроз – это болезнь профессионалов – бегунов, футболистов, людей, получающих множественные травмы, обусловленные их занятиями. Такого рода остеоартроз может возникнуть в достаточно молодом возрасте. Частота возникновения посттравматического артроза голеностопного сустава, по наблюдениям различных авторов, находится в пределах от 15% до 60%, от числа людей, получивших травму.
Патогенез
ДОА голеностопного сустава, наблюдающийся после внутрисуставных переломов последнего, часто развивается в прямой зависимости от ошибок, допущенных при диагностике, и недостатков лечения свежего повреждения, в результате которых остаются анатомические дефекты, а также от неправильной тактики ведения пациентов в послерепозиционном и послеоперационном периоде. Вследствие этого нарушается нормальная функция сустава, доказано, например, что на каждые 10° патологической вальгусно-варусной деформации голеностопного сустава нагрузка на костно-связочные элементы сустава возрастает соответственно в 2, 3 и 4 раза, а отсутствие конгруэнтности блока таранной кости и плафона большеберцовой кости всего лишь на 1 мм влечет за собой уменьшение общей суставной поверхности на 30-42%. Таким образом, в результате оставшейся деформации после неудачной репозиции ткани, образующие сустав, оказываются в неадекватных статико-динамических условиях, что приводит к ограничению движений в суставе из-за боли, это, в свою очередь, влечет за собой рефлекторное нарушение периферического кровообращения и приводит к ишемической контрактуре, а затем к дистрофическим изменениям в травмированном суставном хряще. Адаптационно-приспособительные процессы организма постепенно приводят к развитию краевых костно-хрящевых разрастаний сочленяющихся поверхностей сустава – возникновению паннуса, увеличивающего площадь соприкасающихся поверхностей, утолщению костных пластинок эпифизов и нарастанию субхондрального склероза. Необходимо также подчеркнуть неблагоприятное влияние длительной вынужденной неподвижности сустава вследствие иммобилизации его после травмы или операции на развитие ДОА, из-за нарушения кровоснабжения сустава и венозно-лимфатического застоя, возникающего при отсутствии функции мышечного аппарата. По данным Теrner, у трети пациентов, лечащихся по поводу перелома лодыжек, рано или поздно возникает деформирующий посттравматический артроз голеностопного сустава. Вследствие этого успех неоперативного лечения свежих переломов в области голеностопного сустава зависит от ранней, анатомически точной репозиции отломков и надежном удержании их в достигнутом положении в течение срока, необходимого для сращения. Однако в современной практике успех закрытой репозиции достигается только в 53% случаев. Поэтому улучшение результатов лечения внутрисуставных переломов в области голеностопного сустава многие современные авторы видят в расширении показаний к оперативному лечению свежих повреждений.
Признаки
Самыми ранними признаками остеоартроза являются нарушение биосинтеза и фрагментация протеогликанов хрящевого матрикса, что приводит к очаговому размягчению, стиранию и разрушению суставного хряща. Недостаточная полимеризация агрегатов протеогликанов происходит вследствие потери хондроцитами возможности синтезировать нормальные длинные цепи гиалуроновой кислоты и гликозоаминогликанов, что приводит к формированию более мелких образований протеогликанов, которые не удерживаются коллагеновой сетью, хрящевой матрикс размягчается и теряет эластичность. В норме хрящевой матрикс состоит из сети коллагеновых волокон, заполненных и поддерживаемых агрегатами протеогликанов, что придает им прочность и эластичность. При остеоартрозе уменьшение количества протеогликановых агрегатов приводит к истончению и разрыву коллагеновых волокон и снижению прочности хряща. В результате этого в хрящевой ткани, на поверхности, образуются характерные для остеоартроза трещины и дефекты, что при движении приводит к большому трению и истиранию хряща. Вторичные признаки ДОА включают в себя активацию сульфоксидных радикалов, коллагеназы и фосфолипазы, что приводит к еще большему повреждению и разрушению хрящевой ткани и вызывает остеоартрозные реакции сочленяющихся костей.
Течение патологии
В течении артроза различают две основные стадии:
-
стадия «преартроза», в которой изменения в суставе преимущественно гистологического порядка;
-
стадия выраженного артроза, в которой изменения выражены макроскопически: суставная сумка уплотнена, на ней видны серовато-белые участки.
Суставная полость «суха» с минимальным количеством синовиальной жидкости, синовиальная оболочка гладкая местами покрыта увеличенными хрящевой плотности и цвета ворсинками. Таранная кость как бы увеличена, уплотнена и уплощена, на вид серо-синюшного цвета, имеется выраженный паннус по краю хрящевой поверхности плафона большеберцовой кости и на блоке таранной кости. Суставная сумка утолщена, особенно по краю плафона большеберцовой кости. Хрящ на блоке таранной кости шероховат, тусклый, серо-желтого цвета, истончен в нагружаемых отделах и утолщен по краям, во всех направлениях испещрен различной глубины бороздками, не проникающими через всю его толщу. Аналогичные изменения, но в меньшей степени, определяются на хряще плафона большеберцовой кости.
Основные макроскопические изменения суставных концов хорошо улавливаются рентгенологически. В большинстве современных работ авторы определяют остеоартроз на основании наличия типичных рентгенологических признаков описанных Kellgren и Lawrence в 1957 г.
Необходимость унификации и совершенствования диагностики ДОА подчеркивалась еще в 1967 г. па Нью-Йоркском симпозиуме по популяционным исследованиям ревматических болезней. В то время эксперты Американской ревматологической ассоциации сочли возможным предложить следующую сумму симптомов остеоартроза, наиболее ценных для диагностики этого заболевания:
-
ночная боль в суставах;
-
боль при движении;
-
боль после состояния покоя;
-
утренняя скованность суставов;
-
костные разрастания и утолщения;
-
ограничение подвижности и хруст в суставе;
-
краевые остеофиты;
-
сужение суставной щели;
-
субхондральный склероз;
-
кистовидные просветления в эпифизах.
В России для диагностических целей используются несколько перечней ведущих признаков деформирующего остеоартроза. Один из наиболее удачных вариантов принадлежит Э.Р. Агабабовой:
-
боль в суставе при движении и физической нагрузке;
-
изменение формы сустава вследствие костных разрастаний;
-
ограничение функции сустава из-за боли и костных разрастаний;
-
отсутствие признаков местного воспаления, за исключением случаев реактивного синовита в полость сустава;
-
хорошее общее состояние больного;
-
отсутствие изменений лабораторных показателей, указывающих на воспалительный процесс;
-
медленное прогрессирование болезни.
Н.С. Косинская выделяет три стадии деформирующего остеоартроза, полностью применимые и к ДОА голеностопного сустава.
Первая стадия характеризуется умеренным ограничением движений в суставе. В покое и при небольшой нагрузке боль в суставе отсутствует. Боль и небольшая отечность мягких тканей обычно появляются во второй половине рабочего дня после обычных бытовых нагрузок. Боль, как правило, локализуется по передней поверхности сустава, вдоль линии суставной щели с переходом на боковые поверхности, под лодыжки. Рентгенологически определяется незначительное сужение суставной щели, небольшие костные разрастания и участки оссификации суставного хряща.
Вторая стадия характерна прогрессированием ограничений движений в суставе, болевой синдром резко выражен. Боль приобретает постоянный характер. Появляется синовит, хруст при движении. Возникает контрактура и хромота. Рентгенологически определяется сужение суставной щели в 2-3 раза, по сравнению с нормой, увеличиваются костные разрастания по краям суставной щели. Возникают зоны субхондрального некроза и дистрофические полости.
Третья стадия – сохраняются лишь качательные движения в суставе. Контрактура становится выраженной. Сустав деформирован, резко отечен вместе с дистальной частью голени. На рентгенограммах суставная щель почти отсутствует. Сочленяющиеся поверхности деформированы за счет краевых разрастаний. Остеопороз, кистовидные просветления, выраженный склероз.
Для объективизации степени тяжести поражения голеностопного сустава деформирующим артрозом существуют шкалы количественной и качественной оценки критериев заболевания разработанные за рубежом и в России. В РосНИИТО им Р.Р. Вредена разработана модифицированная 100-бальная шкала числового выражения симптома от его клинического значения.
Таким образом у здорового человека сумма баллов равняется 0, и с увеличением их количества возрастает степень тяжести поражения сустава.
Неоперативное лечение ДОА голеностопного сустава может складываться из общих и местных медикаментозных и немедикаментозных мероприятий. Они преследуют две цели:
-
тактическую – уменьшить или устранить боль и тем самым улучшить функцию сустава; она реализуется с помощью анальгетиков, нестероидных противовоспалительных препаратов и целого ряда местных процедур;
-
стратегическую – призванную воспрепятствовать дальнейшей дегенерации хряща и насколько возможно способствовать его регенерации; для этого используются «базисные» средства, к которым относятся прежде всего так называемые хондропротекторы, а также биогенные стимуляторы и хинолиновые производные.
Выбор препарата для общего лечения диктуется конкретной клинической ситуацией: интенсивностью и ритмикой боли, степенью дегенерации хряща.
Анальгетики – в множестве работ доказано, что они показаны прежде всего в раннем периоде остеоартроза, когда боли бывают нерезкими и перемежающимися, либо в позднем периоде, когда они представляют «чисто механическую проблему», будучи самым тесным образом связаны с физической нагрузкой. Преимущество анальгетиков перед НПВП заключается в том, что они не вызывают раздражения ЖКТ.
При преобладании ночных болей к анальгетикам добавляют но-шпу или лекарственные вещества, содержащие комбинацию спазмолитиков. Действие анальгетиков усиливается также при комбинации их с антигистаминными препаратами, или со снотворными средствами в седативных дозах.
НПВП – препараты этой группы, совмещающие обезболивающий и противовоспалительный эффект, при остеоартрозе применяются достаточно широко. Особенно они показаны при возникновении вторичного синовита. Эти препараты назначают короткими курсами, т. е. на период обострения, причем не только из-за опасения вызвать ирритацию желудка, но и потому, что их длительное применение негативно сказывается на трофике хряща.
Базисные средства, в отличие от предыдущих, относятся к средствам патогенетической терапии, способным предотвратить прогрессирующее разрушение хряща и в определенной степени содействовать его восстановлению. Сюда входят несколько групп препаратов.
Все большее значение в лечении ДОА приобретают препараты замедленного действия из которых наиболее изучены глюкозамин и хондроитин сульфат. Хондропротекторы показаны всем пациентам с ДОА голеностопного сустава, у которых есть надежда активизировать репаративные процессы в хрящевой ткани т. е. это больные с I и III рентгенологической стадией болезни, когда суставная щель, хотя и суженая в 2-3 раза, все-таки прослеживается. Препараты этой группы, например, ДОНА практически не имеют противопоказаний для применения. Применение его стимулирует синтез хондроцитами протеогликанов с нормальной полимерной структурой. Глюкозаминсульфат также подавляет активность некоторых ферментов, разрушающих хрящ, а также снижает образование супероксидных радикалов, повреждающих клетки. Таким образом, глюкозаминсульфат не только облегчает симптомы остеоартроза, но также блокирует механизмы, приводящие к дегенеративным изменениям в суставах, и останавливает прогрессирование болезни. Доказанная эффективность глюкозамина и хондроитин сульфата в виде монопрепаратов создала предпосылки для развития нового направления – комбинированной терапии этими препаратами. В пользу преспективности использования комбинации этих препаратов при лечении ДОА говорят экспериментальные данные, свидетельствующие о некоторых различиях в механизме действия компонентов комбинации, а также данные зарубежных клинических исследований. Совместное применение хондроитин сульфата и глюкозамина гидрохлорида на экспериментальной модели увеличивало продукцию гликозаминогликанов хондроцитами на 96,6% по сравнению с 32% на монотерапии. С 2003 г. в России зарегистрирован и используется препарат АРТРА представляющий собой оптимальную комбинацию глюкозамина гидрохлорида и хондроитин сульфата.
Биогенные стимуляторы могут назначаться вместо хондропротекторов, хотя и с меньшим успехом, в расчете на активацию обменных процессов в суставном хряще. Лечение ими рекомендуется проводить два раза в год.
Хинолиновые производные особенно показаны при часто рецидивирующем синовите, в генезе которого играют роль иммунопатологические реакции. Но, что еще важнее, хинолиновые производные способствуют восстановлению хряща. Следовательно, показания к их применению должны быть расширены.
Местное лечение служит существенным дополнением к общей терапии, а порой играет решающую роль в ликвидации объективной симптоматики ДОА голеностопного сустава.
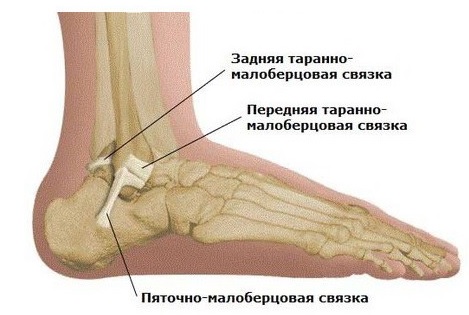
Рациональный выбор локального введения гормонов при остеоартрозе голеностопного сустава заслуживает отдельного рассмотрения. Глюкокортикоиды ингибируют синтез 1Б-1 в культуре синовиальной ткани при ДОА и могут положительно влиять на деструкцию ткани. Наличие суставного выпота служит показанием для внутрисуставного введения глюкокортикоидов. Важно помнить, что перед введением глюкокортикоидов следует удалить синовиальную жидкость, уменьшив давление в суставе. Однако эффект их сохраняется в течение короткого периода 1-3 нед. Необходимость двухкратного введения глюкокортикоидов в один сустав в течение года говорит о неэффективности этого метода лечения. Наиболее эффективен триамсинолон ацетонид. В сустав можно также вводить в строго стерильных условиях гидрокортизон, кеналог, депомедрол и т. д., 1 раз в неделю, в продолжении 3 нед. Число иньекций в один сустав не должно превышать 3-4 в год из-за возможного развития прогрессирующего повреждения хряща и риска поздней инфекции.
Внутрисуставно можно вводить поливинилпирролидон. Препарат обладает противовоспалительным свойством и может применяться не только для «смазки» сустава, но и для лечения синовита.
Введение в сустав ферментных препаратов обусловлено подавлением ими воспалительной реакции в синовиальной оболочке и болевого синдрома.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии