Дисхондроплазия: симптомы, диагностика, лечение
Сущность дисхондроплазии состоит в замедленной и извращенной оссификации примордиального хряща. Известно, что хрящевой скелет плода постепенно оссифицируется. Процесс окостенения продолжается и в первые годы постнатального периода развития. При дисхондроплазии в метафизарных и диафизарных частях костей остаются участки эмбрионального гиалинового хряща, не замещенные костью, что указывает на начало заболевания в раннем периоде эмбриогенеза на 3-6-м месяце. Дисхондроплазия может проявляться в любой кости вторичного окостенения, проходящей через хрящевую стадию. По данным М.В. Волкова, эго патологическое состояние встречается в 4% случаев от числа всех диспластических и опухолевых процессов у детей. Заболевание клинически, рентгенологически и даже гистологически может симулировать хрящевую опухоль.
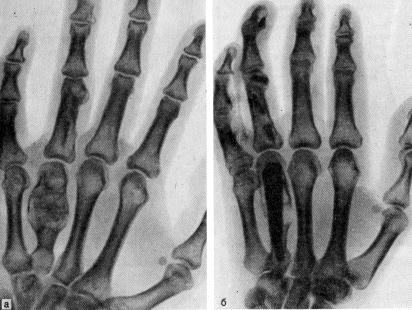
Впервые это заболевание описано лионским хирургом Ollier в 1899 г., именем которого впоследствии она и стала называться. Имеются указания на то, что подобное исследование было сделано на два года раньше русским врачом М.Г. Агаджановым на заседании Кавказского медицинского общества, где он демонстрировал больного 14 лет с дисхондроплазией. Одно из первых описаний заболевания у взрослых дал А.А. Рыбаковский. К этому же году относится диссертация Molin, ученика Ollier, в которой приводится только два наблюдения: одно собственное и второе описанное Destot и Nove-Gosseraiul. В 1964 г. А.А. Аренберг предложил классификацию этого заболевания, которая в значительной степени уточняла классификацию Шинца-Кончи. В основу этой классификации положен принцип локализации очагов поражения:
-
1-я форма – акроформа – поражение костей кистей и стоп;
-
2-я форма – мономелическая – поражение костей одной конечности с прилегающей частью тазового или плечевого пояса;
-
3-я форма – односторонняя или преимущественно односторонняя;
-
4-я форма – двусторонняя.
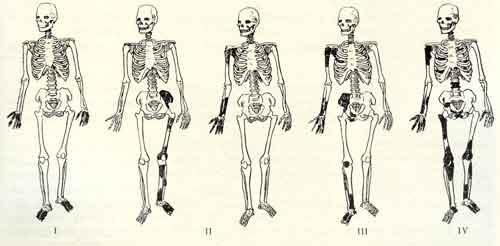
В.А. Штурм различал три типа заболевания: одиночный, при котором поражается один сегмент или одна конечность, односторонний и множественный. В ЦИТО М.В. Волков наблюдал более 150 больных с дисхондроплазией, на основе которых дал классификацию болезни. По распространенности поражения он также различал три формы дисхондроплазии: монооссальную, олигооссальную, полиоссальную.
На врожденный характер заболевания указывают ранний возраст детей, так как оно выявляется у новорожденных и грудных детей.
Что касается наследственного характера дисхондроплазии, то большинство авторов его не подтверждают. А.А. Аренберг при изучении анамнеза 49 больных с дисхондроплазией установил, что у 29 – возраст родителей превышал 30 лет. Эго соответствует общепризнанному мнению об увеличении частоты пороков развития среди лиц, родившихся от родителей старше 30 лет.
По мнению Cattaneo и соавт., хрящевая ткань в метафизарной и диафизарной области остается в хрящевом состоянии и ее тенденция к оссификации выражена слабо. С.А. Рейнберг считает, что пролиферация энхондрального хряща происходит, вероятно, вполне нормально, по дальнейшие фазы обызвествления и окостенения развивающегося хряща во время роста кости в длину не наступает, поэтому в метафизах длинных трубчатых костей остаются пеокостеневшие хрящевые массы. М.В. Волков и соавт. отмечают, что при дисхондроплазии может быть поражена практически любая кость вторичного окостенения, проходящая через хрящевую стадию. Этим и объясняется разнообразие в распространении хрящевых очагов как в одной кости, гак и в нескольких в виде множественных участков. А.П. Крисюк и соавт. указывают, что сущность патологических изменений в участках поражения сводится к нарушению обызвествления и резорбции хряща эпифизарной пластинки с увеличением ее в направлении метафиза в сочетании с пролиферацией и иерсистенцией хондроцитов. Эти изменения происходят одновременно с ростом костей в длину, вследствие чего пораженные участки смещаются по оси к метафизу и даже к диафизу, занимая центральное или периферическое положение.
Клиническая картина
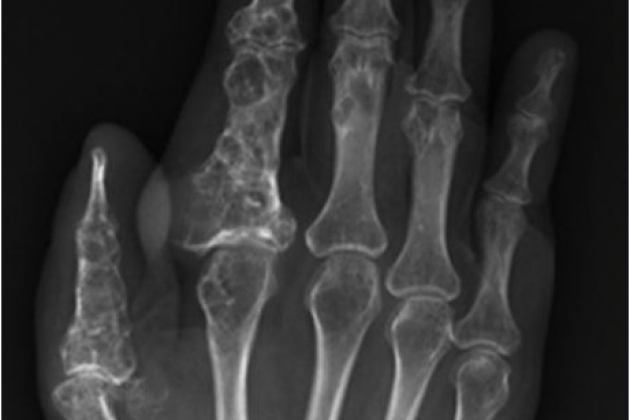
Первые признаки заболевания могут появиться у детей в возрасте от 2 до 10 лет. Такой большой интервал клинических проявлений заболевания в возрастном аспекте связан с разной локализацией поражения. Раньше всего заболевание проявляется при поражении нижних конечностей. В большинстве случаев больные обращаются к врачу по поводу хромоты или в связи с искривлением нижних конечностей. Иногда пациенты обращаются при патологических переломах измененной кости. Поражение костной системы варьирует от одной до 95 костей. По частоте поражения костей верхней конечности, отмечается следующая картина:
-
фаланги пальцев кисти – 122;
-
лопатка – 18;
-
плечевая – 76;
-
лучевая – 38;
-
локтевая – 31.
Наиболее часто очаги эмбриональной ткани больших размеров располагаются в области проксимальной части плечевой и дистальной части лучевой или локтевой костей. Наличие хрящевых очагов вызывает изменения формы сегментов. Могут наблюдаться утолщения метафизов костей на кистях, на их тыльной поверхности, утолщения отдельных фаланг и плотные опухолевидные образования сферической формы на пальцах. Болей при деформации у детей обычно не бывает. У взрослых могут быть явления артроза вследствие нарушений статики и отсутствия равномерной нагрузки на мыщелки и суставы. Гипотрофия мышц отмечается не всегда. При значительных деформациях наблюдается ограничение движений в крупных суставах и, особенно, в суставах кисти. В ряде случаев деформация является первым симптомом, по поводу которого родители больного ребенка обращаются к врачу. С возрастом искривления быстро прогрессируют, а с увеличением деформации заметно отставание в росте ребенка. Постоянным симптомом дисхондроплазии у детей является прогрессирующее укорочение конечности или сегмента. Наиболее тяжелые деформации развиваются при укорочении одной из парных костей предплечья, из-за неравномерного роста наблюдаются вторичные деформации: деформация типа Маделунга, вывих головки лучевой кости – при поражении локтевой развивается локтевая косорукость, при поражении лучевой кости - лучевая косорукость, искривление локтевой кости. Все эти деформации приводят к тяжелым нарушениям функций, как предплечья, кисти, так и всей верхней конечности. У больных с деформацией предплечья распространение хрящевой ткани в толще кости по всему поперечнику вызывает чаще только ее укорочение. При краевом расположении хрящевой ткани вначале развивается искривление пораженной кости, а затем уже отставание ее в росте.
Плечевая кость. При поражении плечевой кости расположение очага хрящевой ткани симметрично по сторонам от средней линии растущей плечевой кости вызывает преимущественно укорочение ее. Локализация очага только по одной стороне ведет, наряду с общим укорочением, к вальгусной или реже к варусной деформации сегмента.
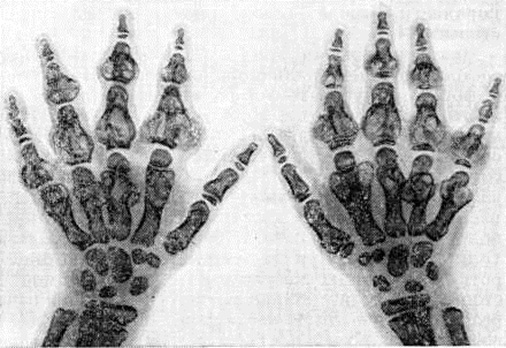
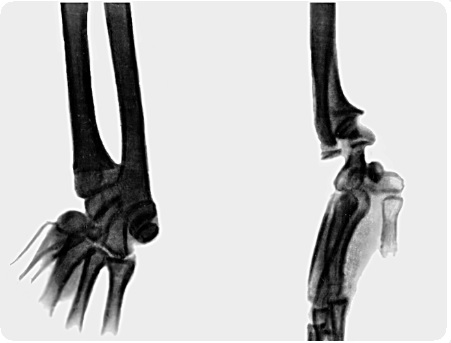
Локтевая косорукость. Относительное укорочение локтевой кости наблюдается в среднем от 3 до 7 см. По мере наступающего укорочения локтевой кости и ее искривления развивается локтевая косорукость с девиацией кисти в одноименную сторону. В дальнейшем при продолжающемся укорочении локтевой кости может начаться искривление лучевой кости под углом, открытым в сторону отклонения кисти. При подвывихе головки лучевой кости, наряду с девиацией кисти, отмечается искривление предплечья, ограничение разгибания в локтевом суставе и ограничение супинационно-пронационных движений из-за нарушения анатомических взаимоотношений костей лучезапястного и локтевого суставов. Вывих головки лучевой кости приводит к нестабильности предплечья – это нарушение непрерывности предплечья как рычага: вывих головки лучевой кости со смещением в проксимальной части предплечья и вывих головки локтевой кости в дистальной части предплечья.
В.А. Моргун выделил три степени локтевой косорукости в зависимости от наличия функциональных и рентгенологических изменений верхней конечности:
-
I степень – локтевая кость укорочена, имеется локтевая девиация кисти, лучевая кость не искривлена;
-
II степень – имеется укорочение локтевой кости, локтевая девиация кисти, лучевая кость искривлена, головка ее в положении подвывиха, сгибательная контрактура локтевого сустава;
-
III степень – укорочение локтевой кости, лучевая кость искривлена, головка ее вывихнута и смещена проксимально, нестабильность предплечья.
Лучевая косорукость обусловлена медленным отставанием в росте пораженной лучевой кости, лучевой девиацией кисти от 140° до 90° со значительными нарушениями функций, которые проявляются в виде ограничения движений в лучезапястном суставе, ограничения супинационно-пронационных движений, снижения мышечной силы кисти – деформация по типу Маделунга.
Кисть. Очень тяжелые изменения бывают при поражении пальцев кисти. На одном или нескольких пальцах появляются припухлости в области основной или средней фаланг, плотные, безболезненные при пальпации. По степени тяжести поражение бывает различным – от небольшого увеличения объема нескольких пальцев до резкого увеличения почти всех пальцев. При истончении коркового слоя кости в очаге поражения может произойти патологический перелом при незначительной травме.
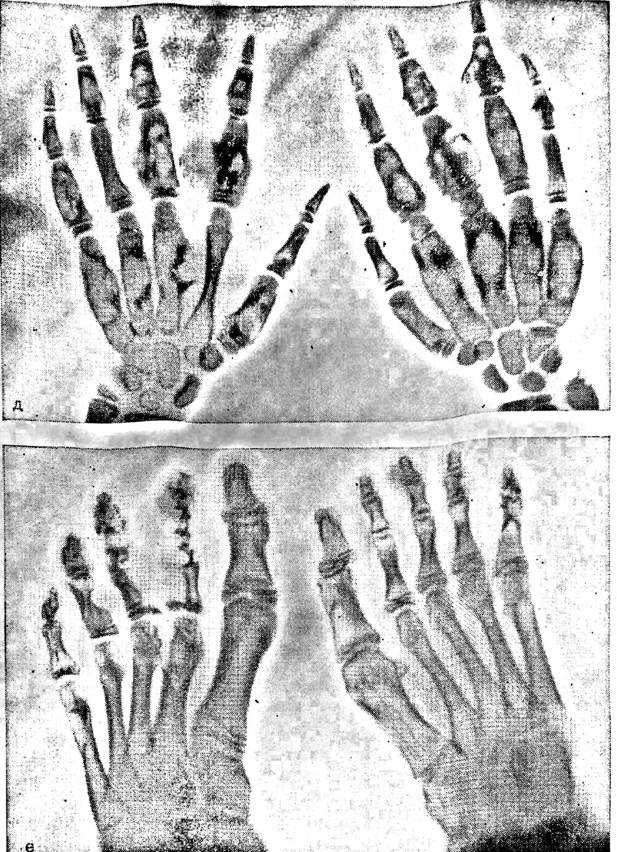
Клиническая картина болезни Оллье очень разнообразна и зависит от места и тяжести поражения. А.А. Аренберг, изучая клиническую картину дисхондроплазии, предложил различать скрытое течение, при котором заболевание обнаруживают случайно, не прогрессирующее течение с маловыраженными симптомами и наиболее часто встречающееся прогрессирующее течение с выраженными симптомами.
Дисхондроплазия иногда сочетается с множественными гемангиомами, развивающимися часто вне локализации поражений костей – синдром Маффуччи. По данным В.А. Штурма, при поражении черепа может наблюдаться асимметрия лица. Эта деформация, как и поражение позвонков, неспецифична. Редко наблюдаются такие нарушения, сопровождающие поражения костей, как частичный гигантизм, недоразвитие отдельных костей, гемиатрофия лицевого скелета, пигментные пятна или депигментированные участки кожи типа витилиго, нейрофиброматоз. Дисхондроплазия может также сочетаться с миомой и другими опухолями, а иногда с экзостозами.
Дифференциальная диагностика
Дифференциальную диагностику следует проводить с рахитом, spina ventosa, остеомиелитом, туберкулезом и фиброзной дисплазией. При spina ventosa точный диагноз легко установить по изменениям на рентгенограмме: диафизарный периостит и деструкция кости с секвестрацией, не встречающиеся при дисхондроплазии. Помощь могут оказать клинические симптомы: локальная болезненность, воспалительные изменения кожи, гнойные свищи, которые наблюдаются у больных со spina ventosa. При множественном кистовидном туберкулезном остите с поражением костей кисти и стопы также наблюдаются клинические симптомы воспаления и имеются узловатые образования в подкожной клетчатке. Рентгенологическая картина при отсутствии периостита больше напоминает дисхондроплазию.
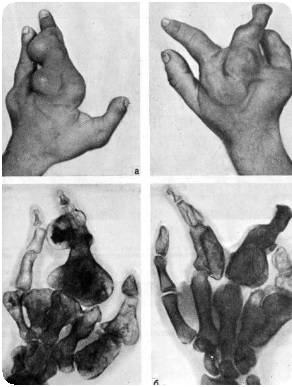
Сложно дифференцировать фиброзную дисплазию и дисхондроплазию. При фиброзной дисплазии отмечается своеобразная клиническая картина деформации: при отсутствии симптомов прогрессирующего укорочения конечности характерно ее искривление, патологические переломы. Часто поражаются кости лицевой части черепа. Иногда имеются пигментные пятна на коже и преждевременно возникают вторичные половые признаки. Установить правильный диагноз помогает рентгенограмма. на которой хрящевые с точечными вкраплениями, четко очерченные очаги дисхондроплазии в метафизарных частях кости легко отличить от матового однородного рисунка с расплывчатыми границами очагов фиброзной дисплазии в метафизарной и диафизарной областях.
Прогноз для жизни при дисхондроплазии благоприятный: необызвествленный хрящ в размерах никогда не увеличивается, болезнь никогда не прогрессирует и имеется даже тенденция к самоизлечению путем замедленной, в течение десятков лет, оссификации эмбрионального хряща. Имеются указания на то, что в пубертатном возрасте хрящевая ткань в очагах поражения заменяется костной. Возможно, что вследствие такого самоизлечения болезнь Оллье очень редко наблюдается у взрослых. Прогноз для функции же почти всегда плохой. Обострение роста патологического очага у взрослых расценивается как признак озлокачествления.
Лечение
Неоперативное лечение сводится в основном к выравниванию искривления сегментов верхних
конечностей у растущих детей при помощи ЛФК, ношения редрессирующих повязок, туторов, гипсовых лонгет. Другие неоперативные методы лечения применять не следует.
Лечение больных с дисхондроплазией в основном хирургическое. Показанием к оперативному лечению являются резко выраженная деформация и значительное укорочение сегментов верхних конечностей. При поражении болезнью костей кисти необходимо проводить сберегательные операции с удалением очагов в фалангах пальцев кисти путем выскабливания или краевой резекции фаланги, частичной резекцией фаланги при обширном поражении фаланги в раннем детском возрасте, иначе в процессе роста ребенка развиваются тяжелые деформации.
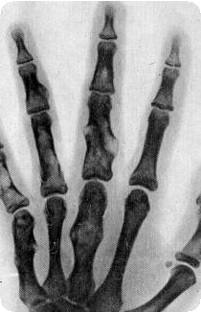
В последние годы широко применяется компрессионно-дистракционный метод лечения деформаций при болезни Оллье. Используют аппарат Илизарова или спице-стержневой аппарат. Локализация и степень распространения хрящевой ткани в толще кости является показанием к выбору того или иного метода оперативного вмешательства. При распространении хрящевой ткани по всему поперечнику плечевой кости проводят закрытое устранение деформации путем растяжения участков кости, заполненных диспластическим хрящом, с помощью аппарата Илизарова. Конечность удлиняется за счет сужения расширенного хрящевого очага и увеличения его по длине под действием дистракции. После дистракции наблюдается тенденция к оссификации очагов диспластической хрящевой ткани. В случаях пристеночного расположения очагов показана косая удлиняющая остеотомия пораженной кости с последующей дистракцией. Линия рассечения кости должна проходить через очаги хряща, так как это способствует их оссификацин. Таким образом, одновременно исправляют деформацию плечевой кости и удлиняют ее. Для предупреждения прорезывания спиц дистракционного аппарата В.А. Моргун и Я.О. Олль предложили использовать поперечно внедряемые в метафиз корковые аллотрансплантаты, через которые проводят спицы дистракционного аппарата.
Наиболее тяжелые нарушения функций развиваются у больных при деформации и поражении дисхондроплазией костей предплечья, что обусловлено отставанием в росте лучевой или локтевой костей. Цель лечения должна заключаться не только в удлинении укороченной кости, но и в устранении деформации в смежном суставе. Это достигается путем раздельного удлинения костей с одновременным исправлением положения кисти с помощью дистракционного аппарата.
Лечение локтевой косорукости зависит от степени деформации. При локтевой косорукости I степени удлиняют укороченную локтевую кость и одновременно устраняют девиацию кисти. При II степени деформации дополнительно производят закрытое устранение искривления лучевой кости путем наложения дополнительного репозиционного кольца для боковой компрессии. Лечение косорукости III степени предусматривает одновременное удлинение локтевой кости, устранение девиации кисти и закрытое устранение вывиха головки лучевой кости путем низведения лучевой кости методом дистракционного остеосинтеза.
Коррекции лучевой косорукости и деформации по типу Маделунга достигают путем остеотомии лучевой кости в плоскости деформации и постепенного ее удлинения и исправления оси дистракционным аппаратом.
Дистракционный аппарат снимают у больных детей после уплотнения регенерата и образования боковых корковых пластинок.
Заболевания кисти и пальцев
Краевые костные разрастания формируются за счет роста хрящевой ткани по периферии суставной поверхности и рассматриваются как проявление компесаторных свойств: они как бы увеличивают площадь суставной поверхности и уменьшают нагрузку.
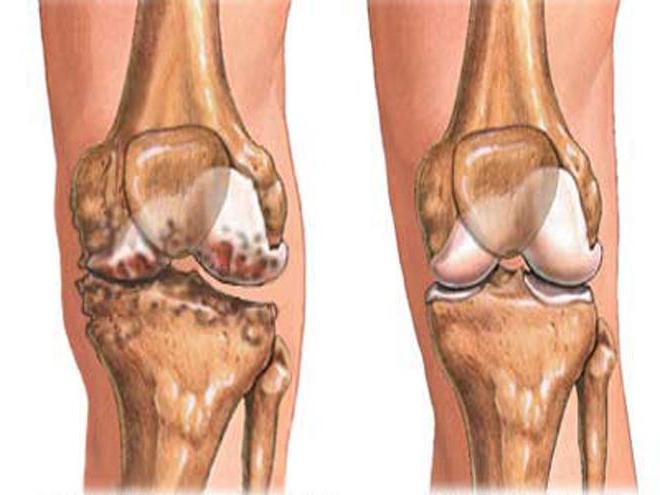
При всей неясности патогенеза деформирующего артроза достаточно определенно установлено дегенеративно-дистрофический характер заболевания с прогрессирующим повреждением суставного хряща.
Деформирующие артрозы или остеоартрозы проявляются краевыми костными разрастаниями и склерозом коркового слоя в результате изнашивания суставного хряща, потери им эластичности. Эти изменения наблюдаются часто как признак старости, но нередко и в молодом возрасте. Дегенеративные изменения в хряще и следующая за ними деформация суставных поверхностей в старческом возрасте являются физиологическим состоянием и отмечаются в определенном порядке, особенно отчетливо выраженном в межфаланговых суставах пальцев кисти. Изучение строения межфаланговых суставов пальцев кисти у пожилых людей показывает: истончение хрящевого покрова, прогрессирующее сужение суставной щели с развитием кистовидных дистрофических участков, потерю конфигурации суставных поверхностей, появление шипов и, наконец, после длительной неподвижности – остеопороз. К патологическим проявлениям в костно-суставном аппарате относятся и узлы Гебердена и Бушара, которые неправильно трактуют как проявления подагры. Узлы Гебердена появляются на дорсолатеральной поверхности головки средней фаланги в виде маленького возвышения, сначала эластической консистенции, но вскоре уплотняются и становятся костными. Узлы Бушара возникают позже, в фазе резко выраженных старческих изменений всего организма и располагается в области основания средней фаланги.
Узлы Гебердена и Бушара рентгенологически имеют вид остеофитов на линии дистального и проксимального межфаланговых суставов. Узлы Гебердена и Бушара, раз возникнув, уже не подвергаются обратному развитию. Все описанные изменения суставов пальцев кисти у стариков придают кисти определенное строение, характеризующееся узловатостью.
Дегенеративные поражения суставов принято называть деформирующими артритами или артрозами и остеоартрозами. Это название объединяет два процесса: артроз, который проявляется склерозом субхондральной и корковой зон, и деформирующий артроз с его краевыми костными разрастаниями и склерозом. Склероз субхондрального и коркового слоя есть компенсаторное приспособление, ответ на потерю хрящом эластичности. Соприкасающиеся суставные поверхности, лишенные хряща, трутся одна о другую, шлифуются и уплотняются. Приспособление кости к условиям измененной нагрузки приводит к неравномерному давлению. На периферических участках суставной поверхности, где давление уменьшено, происходит разрастание хряща, его обызвествление и окостенение. Так образуются краевые костные разрастания, деформирующие эпифиз.
Наряду с изменениями в костях, наступают изменения и в мягких тканях, появляющиеся утолщением связок и околосуставных тканей.
Деформирующий артроз может возникнуть от разнообразных причин: травмы суставов, острое и хроническое воспаление, асептический некроз, гормональные расстройства и др.
Деформирующий остеоартроз поражает преимущественно женщин в период менопаузы и локализуется главным образом в межфаланговых суставах. Пястно-фаланговые суставы, как правило, не вовлекаются в процесс, за исключением I.
Для деформирующего артроза характерны боль, тугоподвижность, чувство сковывания при первых движениях после сна и покоя. У больных с выраженными формами деформирующего остеоартроза при движении в суставе появляются хруст, крепитация суставных поверхностен. На рентгенограмме видно поражение хряща в виде внутрисуставной изъеденности. На последовательной серии рентгенограмм можно проследить длительный период заболевания с развитием склероза субхондральной и корковой зон, краевых остеофитов и, наконец, остеопороза.
Пальцы рук оказывается особенно чувствительными к холоду и сырости. Больные жалуются на тупую боль при давлении пальцев, но в результате приспособления суставных поверхностей эти боли мало беспокоят больных. Нет параллелизма между деформирующими явлениями и болью. Боль может полностью отсуствовать при довольно значительной деформации и в тоже время сильно беспокоить больных в малоизмененном суставе. Некоторое время суставы подвижны, причем сила сохраняется более длительно, чем ловкость. Постепенно подвижность уменьшается до полной блокады, иногда с наличием мышечных контрактур и подвывихов, но без образования анкилоза.
Лечение деформирующих артрозов – неоперативное и хирургическое. При болевом синдроме производят артродез суставов пальцев кисти, а при тяжелых формах деформации с разрушением суставных поверхностей показано эндопротезирование суставов.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии