Деформация кистей: посттравматическая деформация у детей. Пластика свободным кожным лоскутом
Одним из самых сложных и высокоразвитых в функциональном отношении сегментом опорно-двигательного аппарата человека является кисть. У ребенка она играет первостепенную роль в его интеллектуальном развитии, изучении окружающего мира.
Деформации кисти очень негативно влияют на формирование личности человека. В связи с этим проблема реабилитации детей, как с посттравматическими дефектами, так и с врожденными пороками развития кисти, имеет огромное социальное значение. Активная роль кисти в деятельности человека определяет высокую частоту травм этого сегмента опорно-двигательного аппарата.
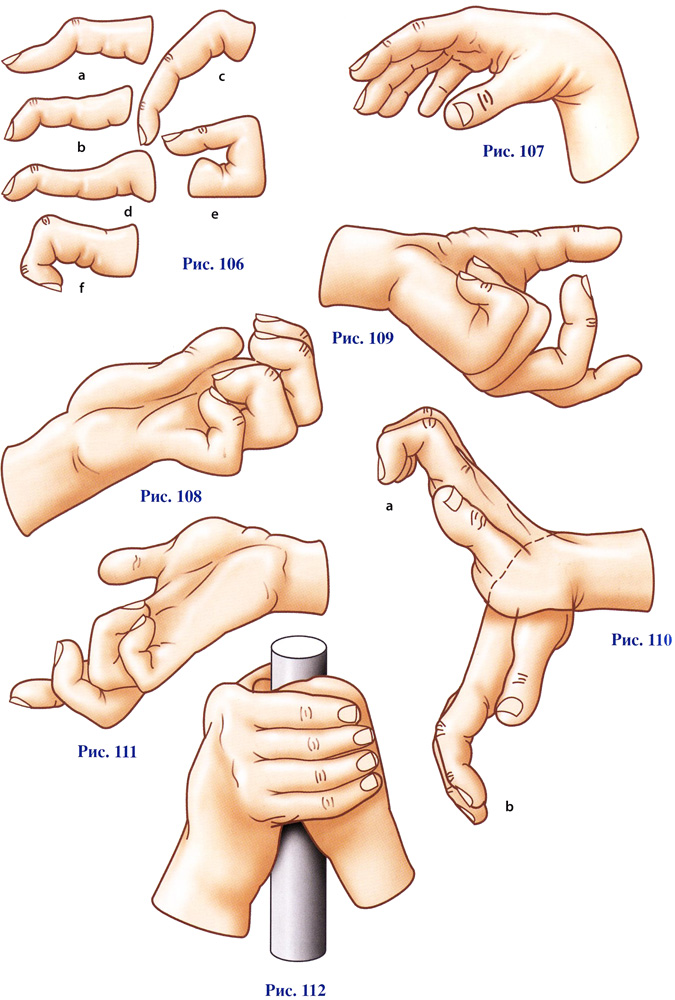
Кисть составляет около 2% от общей площади тела человека, но именно на кисти сосредоточены важные анатомические образования. В силу тесного расположения всех структур кисти на малой площади, даже при относительно небольших по размеру ранах, в зону повреждения попадают несколько различных образований кисти.
К сожалению, число ошибок, допускаемых в лечении больных с открытыми сочетанными повреждениями кисти, довольно велико, вследствие чего развиваются вторичные деформации, значительно снижающие функциональные возможности кисти.
Внедрение микрохирургической техники в практическое здравоохранение значительно расширило возможности хирургии при лечении, как острых повреждений, так и посттравматических деформаций различных отделов опорно-двигательного аппарата.
Благодаря этому разработаны новые реконструктивные вмешательства, заключающиеся в свободной пересадке кровоснабжаемых комплексов тканей, благодаря которым стало возможным восстановление поврежденных и разрушенных в результате травмы сегментов и структур кисти.
Классификация последствий травм кисти у детей
По характеру травмы:
-
механическая;
-
огнестрельная;
-
термическая.
По анатомическим образованиям, подвергшимся повреждению:
-
последствия повреждения кожных покровов кисти, в результате чего возникают рубцовые деформации, сгибательные и разгибательные контрактуры пальцев;
-
последствия повреждений сухожилий сгибателей и разгибателей пальцев;
-
нейрогенные деформации кисти при повреждении нервов;
-
последствия повреждений костей кисти;
-
последствия сочетанных повреждений перечисленных анатомических структур кисти.
По уровню отчисления пальцев кисти, что предопределяет необходимость реконструкции потерянных пальцев и выбор метода восстановительного лечения.
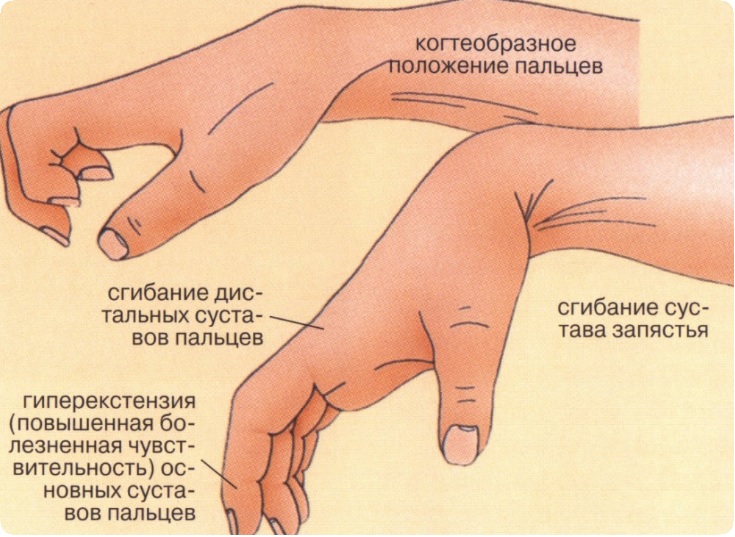
Основной причиной дерматогенных сгибательных и разгибательных контрактур пальцев, а также грубых рубцовых деформаций является заживление ран вторичным натяжением. При иссечении кожных рубцов хирург должен заранее планировать способ кожной пластики, с помощью которого можно будет закрыть образовавшийся дефект. Необходимо согласовать требования с возможностями.
Существуют следующие виды кожной пластики, применяемые на кисти.
-
Местная пластика.
Преимущества:
-
окружающая кожа даст наилучшие косметические и функциональные результаты, так как свойства замещаемой и перемещаемой кожи почти одинаковы; за одну операцию производится замещение дефекта полноценной кожей с подкожным жировым слоем; послеоперационные швы заживают в кратчайшие сроки; отсутствие донорской области.
Недостатки:
-
риск нарушения кровообращения и некроза переметенного лоскута.
-
Свободная пересадка кожи: во всю толщу.
Преимущества:
-
лоскут менее сморщивается, сохраняет цвет, дает лучший косметический результат по сравнению с расщепленным трансплантатом. Недостатки:
-
трансплантат требует большой осторожности в обращении, приживает только на раневой поверхности с хорошим кровоснабжением; расщепленными трансплантатами. Преимущества:
-
лоскут очень стойкий, приживает и на гранулированной поверхности раны; размеры его не ограничены: донорское место можно и не ушивать.
Недостатки:
-
сильнее сморщивается, нельзя предвидеть цвет участка, косметический эффект хуже, чем при пластике полнослойным лоскутом.
-
Лоскуты на питающей ножке.
Из тканей, близких к дефекту; свойства этих лоскутов приближаются к идеальным; недостаток один – приходится замещать донорскую область расщепленным кожным трансплантатом.
-
Мигрирующий лоскут и его модификация – филатовский стебель.
В настоящее время благодаря развитию микрохирургии практически не применяется из-за своих недостатков – большое количество оперативных вмешательств, фиксация в вынужденном положении.
-
Комбинированная кожная пластика.
Это сочетание перечисленных методов пластики в различных вариантах, т. е. замещение раневого дефекта перемещенным полноценным лоскутом и свободная пересадка расщепленного трансплантата. Микрохирургическая пересадка лоскута на сосудистой ножке:
-
несвободный вариант;
-
свободный вариант.
Местная и комбинированная кожная пластика на кисти
Эластичность кожи тыльной поверхности кисти и особенности ее структуры позволяют применять здесь местно-пластические вмешательства, однако использовать можно только кожу проксимальных участков, поскольку сбоку и дистально кожа тыла кисти фиксирована к коже ладони. Поэтому донорские раны никогда не зашивают, а закрывают путем свободной пересадки кожи. Надежным методом устранения глубоких дефектов кожи, не превышающих 1/3 диаметра тыла кисти, является пересадка мостовидных лоскутов. Две питающих ножки обеспечивают хорошее кровоснабжение таких лоскутов.
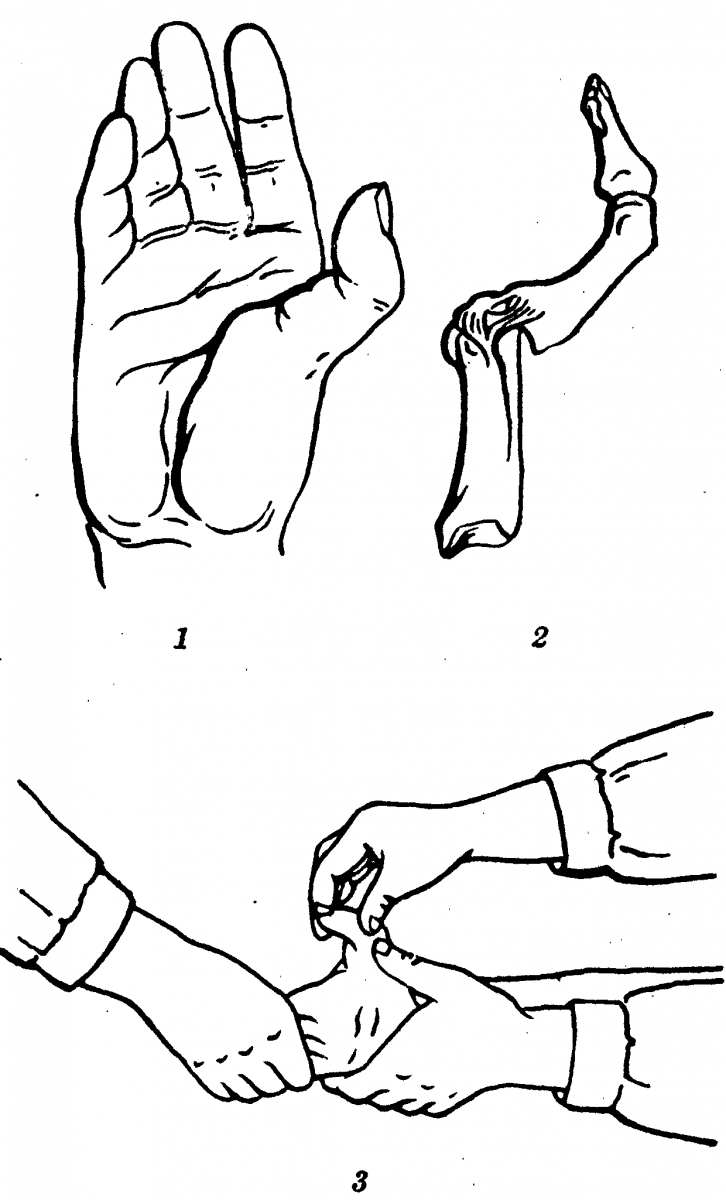
Для устранения более обширных дефектов обычно используют транспозиционный или ротационный лоскут. Его необходимо выкраивать на проксимальной питающей ножке, отслаивание кожи производят в слое соединительной ткани над венами. Оставшийся раневой дефект после перемещения лоскута закрывают толстым расщепленным трансплантатом.
На ладонной поверхности кожа ригидна, тесно спаяна с апоневрозом, что является значительным препятствием для классической Z-пластики. Если угол иссекаемого рубца больше 60°, и он не пересекает сгибательную складку, то его можно скорригировать одной фигурой встречных треугольных лоскутов. Однако зачастую рубцы более длинные, поэтому приходится прибегать к множественной Z-плacтикe либо к комбинированной пластике. После иссечения стягивающего рубца на длину более одной фаланги пальца необходимо выкраивать две и более фигуры встречных треугольных лоскутов. При формировании углов разрезов в 60° продольный размер после иссечения рубца увеличивается на 73%, но на столько же уменьшается поперечный размер. На ладонной поверхности кисти и пальцев это не удается сделать, поэтому углы разрезов должны быть не более 45°. Тогда лоскуты более мобильные, по вместе с тем более подвержены риску некроза. Предупредить некроз можно дугообразными разрезами.
Выраженные сгибательные контрактуры в межфаланговых суставах не удается устранить местной кожной пластикой. В таких случаях осуществляют комбинированную кожную пластику. Нежелательна пересадка расщепленных кожных трансплантатов на ладонную поверхность пальцев, поэтому при невозможности закрытия дефекта методом Z-пластики необходимо перемещать ротационные или транспозиционные лоскуты с тыльной и боковой поверхности пальца. Обнажающийся при перемещении лоскута раневой дефект закрывают расщепленным трансплантатом.
Перемещать такие лоскуты на питающей ножке необходимо с менее функциональной поверхности пальца – локтевой.
Кожная пластика лоскутами на питающей ножке
Еще одним способом закрытия раневого дефекта пальца является пластика перекрестным пальцевым лоскутом. Ее применяют при необходимости закрытия больших раневых дефектов на ладонной поверхности кисти, когда ротационный лоскут выкроить не удается. Недостаток заключается в двухэтапности оперативного лечения. Во время первого вмешательства после иссечения рубцовой ткани на ладонной поверхности пальца и исправления оси пальца на тыльно-боковой поверхности основной и средней фаланг соседнего пальца выкраивают лоскут на питающей ножке, которым закрывают раневой дефект. Донорскую рану закрывают путем свободной пересадки кожи. Через 21-28 дней, когда восстанавливается питание лоскута от реципиентной поверхности, выполняют второй этап оперативного лечения – питающую ножку лоскута отсекают. Одновременно может быть произведено устранение синдактилии методом комбинированной кожной пластики.

Для закрытия больших раневых дефектов ладонной поверхности кисти или нескольких пальцев необходим лоскут с отдаленных участков тела. В таких случаях используют стебельчатые лоскуты, которые обычно формируют на передней поверхности тепа. Если одновременно закрывают дефекты ладонной поверхности сразу на нескольких пальцах, то создание искусственной синдактилии необходимо, чтобы не оставалось открытых раневых поверхностей на участках лоскута между пальцами. Этот метод очень надежен, но состоит из нескольких оперативных вмешательств и требует чрезвычайно много времени.
Еще один вариант стебельчатой пластики используют для создания необходимого количества мягких тканей на кончике пальца. Это пластика остроконечными круглыми стеблями. В отечественных публикациях описание этого метода встречается под названием пластика круглыми стеблями по Блохину-Конверсу. Обычно данный вариант кожной пластики применяют при скальпированной ране пальца, когда спасти палец, с которого стянута вся кожа, как перчатка, можно только путем немедленной пересадки лоскута на ножке с безупречным кровоснабжением. Лоскут выкраивают на передней грудной или брюшной стенке, либо на наружной поверхности плеча. В некоторых клиниках этот метод применяется для создания запаса мягких тканей на кончике пальца для последующего удлинения фаланги.
В одном случае специалисты применили подобный вариант пластики как предварительный этап хирургического лечения у ребенка с посттравматической деформацией обеих кистей. Ему планировалась реконструкция I пальца методом свободной пересадки II пальца стопы. Для одномоментного восстановления I плюсневой кости трансплантат пальца стопы должен был включать в себя и плюсневую кость, а кожи для закрытия раневого дефекта было недостаточно. Создав предварительно запас мягких тканей с помощью формирования круглого стебля по Блохину-Конверсу, во время 2-го этапа лечения пересаженный палец стопы с плюсневой костью был погружен в полноценный кожный стебель реципиентной области.
Еще одним показанием для применения данного метода пластики является острое нарушение кровообращения в пересаженном на кисть трансплантате пальца стопы. Когда все методы борьбы с данным осложнением исчерпаны и ни один из них не привел к восстановлению кровообращения в трансплантате, остается только один шанс для спасения пальца – снятие с него всего кожно-жирового покрова и погружение оставшегося костно-сухожильного сегмента в круглый стебель, который формируют на передней брюшной стенке.
Пластика лоскутами на сосудистой ножке
Альтернативным методом закрытия раневых дефектов пальца полноценным лоскутом является пластика островковым лоскутом.
В 1948 г. впервые осуществили пересадки лоскута на сосудисто-нервной ножке с одного пальца на другой, обеспечив тем самым кровоснабжение и иннервацию на таком функционально важном месте, как ладонная поверхность пальца. Лоскут был назван островковым. Потеря чувствительности на «рабочих поверхностях» пальцев равносильно утрате целого пальца, поэтому в таких случаях обоснованно взятие лоскутов с менее важных в функциональном отношении осязательных поверхностей и использование их для полного восстановления чувствительности на важных местах. Кроме того, важным преимуществом является одноэтапность хирургического лечения. Пересадка островкового лоскута может быть произведена и так, что кожа между донорской областью и воспринимающим ложем отслаивается, и лоскут проводится через образованный под ней тоннель.
Данный лоскут также может быть использован для закрытия глубоких раневых дефектов пальцев, когда обнажаются кости и суставы, например при устранении тяжелых форм клинодактилии или контрактур пальцев. Одним из вариантов такой пластики является пересадка островкового лоскута с дорсальной поверхности II пальца на ладонную поверхность I пальца. Данный лоскут включает в себя чувствительные ветви лучевого нерва, тыльные ветви лучевой артерии и дорсальные вены.
Значительные по размеру дефекты мягких тканей, образовавшиеся после иссечения стягивающих рубцов, также можно закрывать одномоментно, используя микрохирургическую технику. Во-первых, это лоскуты с осевым типом кровоснабжения, которые можно выкроить на предплечье – наиболее близко располагающейся донорской области. Основными донорскими зонами предплечья являются бассейны лучевой, локтевой и задней межкостной артерий, перегородочно-кожные ветви которых обеспечивают кровоснабжение кожи предплечья. При пластике дефектов кисти данные лоскуты очень удобны, так как могут быть реверсированы на периферической сосудистой ножке.
Наиболее часто используют лоскут из бассейна лучевой артерии, так называемый китайский лоскут. Впервые этот лоскут был описан Yang Giofan и соавт. и нашел применение в хирургии кисти в виде островкового лоскута на периферической питающей ножке. Он может быть довольно большим, необходимой формы, а также двух- или даже трехостровковым. Кроме того, в состав лоскута можно включить мышцу, надкостницу или корковый фрагмент лучевой кости, поверхностную ветвь лучевого нерва в виде кровоснабжаемого неврального трансплантата. Венозный дренаж осуществляется через две вены, сопутствующие артерии, а также через подкожную венозную сеть.
К недостаткам данной донорской зоны относят возможность развития острой либо хронической ишемии кисти. Это требует предоперационного обследования больных и готовности выполнять в ходе оперативного вмешательства пластику дефекта лучевой артерии. При положительном тесте Аллена мы не сталкивались с проблемой нарушения кровообращения в кисти у наших пациентов, которое с успехом компенсировалось из бассейна локтевой и задней межкостной артерий. Кроме того, донорскую зону всегда приходится закрывать расщепленным кожным трансплантатом, таким образом несколько снижается косметический эффект операции. Размеры донорского дефекта могут быть существенно уменьшены путем сшивания острых углов раны и перемещения ее краев к центру с фиксацией за мягкие ткани. При этом важно закрыть поверхностную ветвь лучевого нерва и сухожилие плечелучевой мышцы. Однако положительный эффект подобного оперативного вмешательства намного выше, чем перечисленные недостатки, связанные с донорской областью.
Лоскуты из бассейнов локтевой и задней межкостной артерии применяют реже. В верхней трети предплечья локтевая артерия располагается глубоко между мышцами, поэтому предпочтительнее использовать лоскут, выделенный в дистальной трети предплечья на периферической сосудистой ножке. Комплекс тканей выделяют от периферии к центру субфасциально, тщательно сохраняя перегородочно-кожные сосуды.
Выделение заднего лоскута предплечья – технически сложная задача у маленьких пациентов в связи с малым диаметром питающих его сосудов и их тесными взаимоотношениями с глубокой ветвью лучевого нерва. Использование лоскута особенно целесообразно при ограниченных по величине дефектах тканей и в случаях повреждения одной из передних магистральных сосудов предплечья. Кроме того, одной из проблем, нередко возникающих при пересадке лоскута на периферической сосудистой ножке, является недостаточный венозный отток через комитантные вены задней межкостной артерии. Это может потребовать наложения микроанастомоза между одной из подкожных вен с веной воспринимающего ложа.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии