Анестезия при кесаревом сечении. Виды анестезии прикесаревом сечении
Частота кесаревых сечений в США составляет 30% от общего количества деторождений. Увеличению числа оперативных родоразрешений способствовала либерализация показаний к кесареву сечению в интересах плода, так же как и повторные плановые кесаревы сечения. Наиболее частым показанием к операции было «нарушение родовой деятельности», угрожающее состояние плода, клинически узкий таз, неправильное вставление головки и предыдущие вмешательства на матке. Несмотря на то, что плановое кесарево сечение без медицинских и акушерских показаний у первородящей ранее считалось недопустимым, последние указания Национального Института Здоровья рекомендуют считать это допустимым при определенных обстоятельствах. Выбор метода анестезии кесарева сечения зависит от:
-
показаний к операции;
-
степени срочности родоразрешения;
-
состояния и пожеланий пациентки.
Нейроаксиальная анестезия
Частота использования нейроаксиальной анестезии резко возросла, и, начиная с 1997 г, в США частота использования общей анестезии при кесаревом сечении неизменно снижается. Нейроаксиальные блокады обладают рядом преимуществ, включая сниженный риск неудавшейся интубации и аспирации желудочного содержимого, исключение депрессантных препаратов, а также наличие полного сознания у матери, что позволяет ей присутствовать при деторождении и разделить эту радость. Показано, что величина кровопотери меньше при использовании регионарных методов. Несмотря на то, что и эпидуральная, и спинальная, и продленная спинальная, и КСЭА методики могут применяться для обезболивания кесарева сечения, наиболее часто для обезболивания этой операции применяется однократная спинальная анестезия. Она обеспечивает быстрый эффективный блок и экономически более выгодна, особенно по сравнению с эпидуральной анестезией.
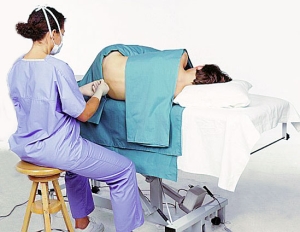
Спинальная анестезия
Спинальная анестезия обладает многими преимуществами при обезболивании кесарева сечения. Она обеспечивает очень быстрое наступление эффекта и создает мощный блок. Вследствие использования малых доз препаратов, риск развития нейротоксических осложнений не высок, при этом прохождение препарата через плаценту минимально. К тому же, неполный блок и мозаичная анестезия наблюдаются очень редко. К недостаткам можно отнести ограниченную продолжительность действия и высокую частоту развития гипотензии.
Для спинальной анестезии при кесаревом сечении в США наиболее часто используется гипербарический бупивакаин. Продолжительность его действия, составляющая от 0,5 до 2 ч, совпадает по длительности со средним временем, необходимым для производства кесарева сечения. Несмотря на то, что некоторые авторы рекомендуют выбирать дозы в зависимости от роста пациентки, большинство практикующих анестезиологов используют фиксированную дозу бупивакаина. Как установлено ни рост, ни вес, пациента, ни индекс массы его тела не коррелируют с высотой блока. Тем не менее, увеличение дозы местного анестетика при спинальной анестезии расширяет зону блока, а увеличение дозы свыше 15 мг значительно повышает риск развития осложнений, включая высокий блок, и не рекомендовано к использованию.
Спинальный гипербарический бупивакаин выпускается в виде 0,25%-ного, 0,5%-ного и в 1%-ного раствора, хотя их доступность в разных странах различна. Концентрация раствора не влияет на распространенность блока, но сила блока более выражена у 0,25%-ного раствора, чем у 0,5%-ного. Представляется нецелесообразным использовать 1%-ный раствор вместо 0,25%-ного. Сравнение применения растворов этих концентраций не обнаружило различий в скорости наступления или качестве блока, но большая частота возникновения болей в спине была отмечена в группе 1%-ным раствором.
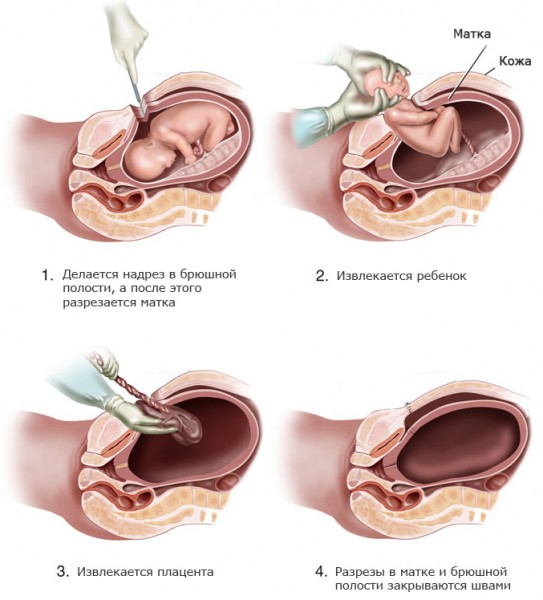
Спинальная анестезия может быть произведена пациентке в положении сидя или на боку изобарическим или гипербарическим раствором анестетика. Каждый вариант имеет свои преимущества и недостатки. В положении сидя спинальную анестезию проще выполнить пациенткам с избыточной массой тела. Преимущество гипербарических растворов перед изобарическими состоит в большей предсказуемости высоты блока, кроме того, они дают анестезиологу возможность регулирования высоты блока с помощью изменения положения стола.
Несмотря на достижение оптимальной высоты блока, некоторые пациентки под спинальной анестезией жалуются на неприятные ощущения в области раны, особенно, когда акушеры выводят матку в рану из брюшной полости. Есть сообщения, что качество спинальной анестезии можно повысить добавлением эпинефрина, морфина, фентанила или суфентанила.
Эпидуральная анестезия
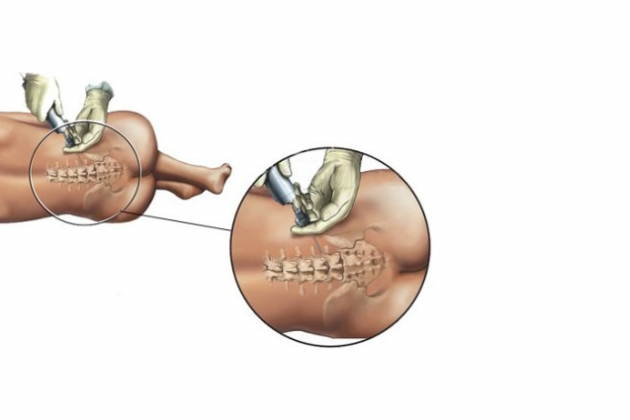
В случае, когда от нейроаксиальной анестезии требуется большая управляемость, целесообразно использовать катетерные методики, к тому же наиболее часто предпочтение отдается эпидуральной анестезии. В тех случаях, когда роды протекают под эпидуральной аналгезией и их решено закончить операцией кесарева сечения, установленный ранее эпидуральный катетер можно использовать для интраоперационного обезболивания. У рожениц высокого риска эпидуральный катетер часто устанавливают заранее для повышения готовности к экстренному кесареву сечению. Это иллюстрирует важность постоянной проверки работоспособности эпидурального катетера.
Идеальный местный анестетик должен обеспечивать быстрое наступление сенсорного блока и обладать достаточной длительностью действия. Чаще всего используют 2-хлоропрокаин, лидокаин и бупивакаин. По сравнению со спинальной анестезией при эпидуральной для достижения адекватного обезболивания кесарева сечения вводится значительно большие дозы местных анестетиков. Эпидуральные катетеры могут часто мигрировать. Получение отрицательного ответа при Аспирационной пробе не страхует полностью от интратекального или интравазального расположения катетера. Так как с целью достижения адекватного блока при кесаревом сечении в эпидуральный катетер приходится вводить большие объемы потенциально токсичных растворов местных анестетиков, необходимо применять меры по снижению локальной токсичности анестетиков.
-
Во-первых, необходимо провести аспирационную пробу и ввести тест-дозу.
-
Во-вторых, анестетик необходимо вводить дробными дозами.
-
В-третьих, необходимо использовать наиболее безопасные анестетики либо новые амидные анестетики.
Как и в случае со спинальной анестезией, для улучшения качества блока могут быть применены адъюванты. В связи с тем, что все местные анестетики являются слабыми основаниями и поступают на рынок в кислых растворах, они ионизированы и не сразу могут проникнуть через липидные мембраны. Добавление малых количеств бикарбоната повышает рН раствора и долю неионизированных местных анестетиков. Этот метод позволяет ускорить наступление блока. Добавление бикарбоната к лидокаину и хлоропрокаину явно укорачивает время наступления блока, однако в отношении бупивакаина этот эффект был подтвержден не всеми исследователями. Кроме того, бупивакаин выпадает в осадок при подщелачивании, поэтому надо использовать меньшие дозы.
Официнальные растворы местных анестетиков с эпинефрином имеют более низкую рН, поэтому время наступления блока у них может быть увеличено. Добавление эпинефрина к растворам местных анестетиков непосредственно перед введением может уменьшить время наступления блока, например для лидокаина, но с бупивакаином этого не происходит.
Качество эпидуральной анестезии может быть улучшено добавлением к местному анестетику фентанила или суфентанила.
Клонидин также используется в качестве адъюванта к местным анестетикам, но вызывает седацию, брадикардию и гипотензию.
Комбинированная спинально-эпидуральная анестезия
Комбинированная спинально-эпидуральная анестезия, которая впервые была применена при кесаревом сечении в 1984 г. в последнее время приобрела огромную популярность. Достоинства этой методики состоят в том, что она обеспечивает быстрое наступление достаточной для выполнения вмешательства глубины блока и возможность пролонгировать анестезию с помощью эпидурального катетера. В дополнение необходимо сказать, что блок может быть поддержан в любое время, появляется возможность снизить дозы препаратов, вводимых интратекально, что снижает риск развития высокого блока и гипотензии.
Потенциальные недостатки КСЭА заключаются в невозможности предварительной проверки работоспособности эпидурального катетера, в вероятности его несостоятельности после спинальной инъекции и высокого распространения спинального анестетика после введения растворов в эпидуральный катетер. Последние исследования, тем не менее, не обнаружили различий в высоте блока.
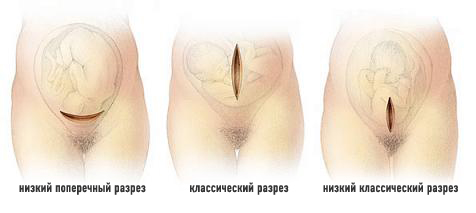
Продленная спинальная анестезия
Продленная спинальная анестезия обладает многими преимуществами по сравнению с однократной спинальной и эпидуральной анестезией. Классическая методика предполагала использование эпидуральной иглы большего диаметра. Современная методика использует катетер диаметром 32G, который вводится через спинальную иглу диаметром 26G. Метод очень быстро стал популярным, несмотря на технические сложности выполнения, но, как было сказано выше, затем он был забыт после того, как FDA запретила использование катетеров малого диаметра.
Достоинства продленной спинальной анестезии, тем не менее, остаются, и макрокатетеры могут использоваться у пациенток высокого риска, а также при непреднамеренном интратекальном проникновении эпидурального катетера.
Для производства продленной спинальной анестезии анестезиолог пунктирует твердую мозговую оболочку эпидуральной иглой и затем вводит эпидуральный катетер интратекально на 3-4 см. Положение катетера тестируется аспирацией спинномозговой жидкости. После этого малые дозы анестетика вводятся в катетер дробными порциями.
Эта методика наиболее приемлема у беременных высокого риска с сердечно-сосудистой патологией, с заболеваниями органов дыхания, морбидным ожирением и нервно-мышечными заболеваниями. Для снижения риска возникновения постпункционной головной боли необходимо, чтобы эпидуральная игла в момент пункции была ориентирована параллельно ходу волокон твердой мозговой оболочки.
Кстати, было показано, что для дальнейшего снижения риска возникновения постпункционной головной боли необходимо предпринять ряд шагов, включающих оставление эпидурального катетера интратекально на 12 ч и введение интратекально чистого физиологического раствора перед удалением катетера.
Общая анестезия
Несмотря на то, что частота общей анестезии при операции кесарева сечения в последние десятилетия стремительно снижается, она до сих пор применяется в некоторых ситуациях, включая кровотечение у родильницы, жизнеугрожающие состояния плода и отказ роженицы от регионарных методов. Показано, что смертность, связанная с видом анестезии, снижается при регионарной анестезии, но остается неизменной. Доказано, что риск смертельных осложнений при общей анестезии в 16 раз выше, чем при регионарной.
Достоинства общей анестезии заключаются в ее:
-
быстрой индукции;
-
контроле за дыхательными путями и стабильной гемодинамикой.
Частота использования общей анестезии зависит от таких факторов, как количество эпидуральных аналгезий в родах, количество рожениц высокого риска и квалификация анестезиолога. Несмотря на то, что не существует абсолютных противопоказаний к общей анестезии, в некоторых случаях, таких как склонность к злокачественной гипертермии или трудные дыхательные пути у роженицы, может понадобиться использовать модифицированные методы общей анестезии. Потенциальными осложнениями общей анестезии при кесаревом сечении являются неудавшаяся интубация, аспирация желудочного содержимого, наркозная депрессия новорожденного и интраоперационное пробуждение роженицы.

Неудавшаяся интубация трахеи
Исследование материнской смертности, связанной с анестезией, на территории США с 1979 г. по 1990 г. выявило, что смертность при общей анестезии в разы выше, чем при регионарной. Большинство смертей было связано с гипоксемией в результате неспособности поддержания проходимости дыхательных путей. Наиболее частыми причинами этого являлись неудавшаяся интубация, поздно распознанная интубация в пищевод и невозможность вентиляции пациентки.
Физиологические изменения, связанные с беременностью, прибавка массы тела, увеличение молочных желез и отек рото- и носоглотки – могут крайне осложнить проведение интубации трахеи. Кроме того, некоторые заболевания, например, преэклампсия, могут предрасполагать к трудной интубации. Основным моментом, снижающим риск, связанный с общей анестезией, является тщательный предоперационный осмотр и оценка состояния дыхательных путей пациентки. Было доказано, что в процессе предоперационного осмотра можно заранее обнаружить наличие трудных дыхательных путей у роженицы, но, в то же время, в 10% смертельных исходов этого не удавалось сделать. При исследованиях факторов риска трудной интубации было показано, что наиболее сложные ситуации возникают у рожениц с типом дыхательных путей IV класса по Маллампати: короткая шея, выступающие верхнечелюстные резцы и недоразвитая нижняя челюсть.
Независимо от предварительной оценки, всем роженицам необходимо проводить повторный осмотр и оценку состояния дыхательных путей непосредственно перед кесаревым сечением, так как было доказано, что во время родов в связи с отеком анатомия рото- и носоглотки может значительно меняться.
В последнем обзоре материнской смертности, охватившем 18-летний период, выявлены три ключевых момента:
1) Смертельные осложнения, связанные с дыхательными путями, происходят при экстренных ситуациях и во время пробуждения, а не в момент индукции в анестезию.
2) Системные ошибки - недостаточный мониторинг роженицы и плохой контроль со стороны более опытных коллег – также вносят свою лепту.
3) Ожирение и принадлежность к афро-американской расе являются дополнительными факторами риска материнской смертности от анестезии.
В серии трехгодичных конфиденциальных расследований материнской смертности в Великобритании было описано немало смертных случаев, связанных с общей анестезией, в частности, случаев, связанных с неудачной интубацией и с легочной аспирацией. Тем не менее, показано, что на фоне тренда снижения материнской смертности от анестезиологических причин, доля общей анестезии не уменьшается. Таким образом, общая анестезия не является единственной причиной.
Осложнения регионарной анестезии
Гипотензия
Под гипотензией подразумевается снижение систолического артериального давления ниже 100 мм рт. ст. или же его снижение более чем на 20% от исходного. Гипотензия часто имеет место у рожениц на фоне нейроаксиальной анестезии. Частота и выраженность гипотензии зависят от высоты блока, положения пациентки и вовремя предпринятых профилактических мер.
Меры, снижающие риск гипотензии, в равной степени включают внутривенную инфузию жидкостей, профилактику аортокавальной компрессии и тщательный мониторинг артериального давления с частыми интервалами после начала региональной анестезии. Кроме того, необходим кардиотокографический контроль сердечного ритма плода для своевременной его коррекции.
Вовремя распознанная и адекватно пролеченная транзиторная гипотония у матери не должна ассоциироваться с осложнениями у матери и новорожденного. Как говорилось ранее, несмотря на то, что до сих пор внутривенное введение 5-10 мг эфедрина является наиболее часто употребляемым методом коррекции гипотонии, последние исследования доказывают преимущества использования фенилэфрина. Профилактическое введение стандартных доз эфедерна не является эффективным.
Непреднамеренный прокол твердой мозговой оболочки
Относительно частым и неприятным осложнением эпидуральной пункции является непреднамеренный прокол твердой мозговой оболочки, которое случается в 3% случаев. Это осложнение в 70% случаев может привести к постпункционной головной боли. Традиционной тактикой при НПТМО является переустановка катетера в другой межпозвонковый промежуток. Однако в последнее время многие анестезиологи предпочитают устанавливать катетер интратекально и переходить на продленную спинальную анестезию. Эта методика обеспечивает быстрое и эффективное обезболивание. Анализ имеющихся данных небольшого количества ретроспективных исследований продемонстрировал значительное уменьшение частоты ППГБ и потребности в аутогемопломбировке у пациентов, которым была выполнена продленная спинальная аналгезия вследствие НПТМО. Кроме того, катетер дает возможность провести отличное обезболивание родов и практически мгновенно создает спинальный блок для кесарева сечения. Последний обзор 7 случаев, в которых эпидуральная анестезия осложнилась НПТМО, показал, что развитие ППГБ можно уменьшить следующими мерами:
-
Возврат спинномозговой жидкости из эпидурального катетера в субарахноидальное пространство через эпидуральную иглу.
-
Установка эпидурального катетера в субарахноидальное пространство.
-
Введение абсолютно чистого физиологического раствора в эпидуральный катетер перед его извлечением.
-
Переход на продленную спинальную аналгезию родов.
-
Оставление в субарахноидальном пространстве на срок от 12 до 20 ч.
Постпункционная головная боль
Как было указано выше, ППГБ может развиваться более чем у 50% пациентов после НПТМО эпидуральной иглой. Тем не менее, следует иметь в виду, что не любая головная боль после родов является результатом прокола мозговой оболочки. Анализ большого количества данных показал, что после родов у 15% родильниц возникает головная боль, хотя они не получали эпидуральную анестезию, а у 12% родильниц с ППГБ, получивших эпидуральную аналгезию, не было обнаружено доказательств прокола твердой мозговой оболочки. Другие причины послеродовой головной боли включают:
-
неспецифическую головную боль;
-
мигрень;
-
гипертонию;
-
пневмоцефалон;
-
инфекцию, включая синуситы и менингиты;
-
тромбозы кортикальных вен;
-
внутримозговую патологию.
Кроме того, учитывая распространенную привычку к кофе и чаю в нашем обществе, причиной головной боли может быть нехватка кофеина. Одним из типичных симптомов ППГБ как постуральной головной боли является ее усиление в положении стоя и ослабление в положении лежа. Как правило, ППГБ вначале лечится консервативно с помощью обильного питья и внутривенной инфузии, и кофеина с аналгетиками. Тем не менее, не существует абсолютных доказательств того, что даже значительное увеличение приема жидкости может увеличить продукцию спинномозговой жидкости. В последнее время целесообразность внутривенной инфузии ставится под сомнение. Лекарственные препараты, используемые при лечении ППГБ, включают кофеин, вазопрессин, теофилин, суматриптан и адренокортикотропный гормон. Кофеин является церебральным вазоконстриктором и с успехом используется, однако эффект его непродолжителен. Кроме того, лечение кофеином представляется более эффективным в случаях, когда головная боль возникает в результате прокола иглой малого диаметра. Побочным эффектом лечения кофеином является возбуждение пациента и бессонница. Возможны также судорожная готовность и сердечная аритмия. Несмотря на то, что следовые дозы кофеина присутствуют в грудном молоке, отрицательного воздействия на новорожденного они не оказывают. В одном из последних исследований установлено, что внутривенное назначение кофеина может являться эффективной профилактикой ППГБ. Теофилин, являющийся длительно действующим вазоконстриктором, может быть также полезен при фармакологическом лечении ППГБ. К сожалению, единственное исследование по оценке эффективности этого препарата при ППГБ, было опубликовано в форме абстракта. Суматриптан, агонист серотонина, со свойствами церебральной вазоконстрикции, используемый в общей практике для лечения мигрени, также используется для лечения ППГБ, хотя не все исследователи поддерживают его использование. АКТГ также эпизодически упоминается при лечении ППГБ. Если клиническая картина имеет упорный характер и это снижает физическую активность матери, или есть подтверждение вовлечения в процесс черепно-мозговых нервов, необходимо подумать о аутогемопломбировке. Эпидуральная аутогемопломбировка была впервые описана 40 лет назад и продолжает оставаться наиболее эффективным методом лечения ППГБ. Несмотря на то, что в первых сообщениях утверждалось мгновенное и длительное исчезновение головной боли после аутогемопломбировки, позднее было показано, что реально это лечение успешно в 75% случаев. Эффективность эпидуральной аутогемопломбировки снижается, если прокол твердой мозговой оболочки был нанесен иглой крупного диаметра. В одном из исследований было показано, что мгновенное исчезновение головных болей наблюдалось у всех пациентов, однако полное исчезновение было отмечено только у 61% пациентов. Механизм успешного действия эпидуральной аутогемопломбировки скорее всего заключается не просто в затыкании сгустком крови течи в твердой мозговой оболочке. Возмещение объема спинномозговой жидкости – процесс небыстрый, однако головная боль проходит практически сразу после инъекции крови. Еще одним объяснением эффективности аутогенной пломбировки является повышение внутричерепного давления и церебральная вазоконстрикция. Некоторые противоречия возникли относительно объема вводимой крови, тем не менее, большинство практикующих анестезиологов вводят 15-20 мл крови и прекращают инъекцию в случае возникновения сильной боли в спине. Несмотря на то, что частота осложнений возрастает с увеличением объема, выясняется, что чем выше объем, тем чаще успех. Рентгеновские исследования с использованием рентгенконтраста во время аутогемопломбировки показали, что кровь, введенная в эпидуральное пространство, распространяется на один межпозвонковый уровень ниже места вкола и на четыре межпозвонковых уровня выше него. Если НПТМО возникает при эпидуральной анестезии, опыт показывает, что интратекальная установка катетера и переход на продленную спинальную аналгезию может уменьшить частоту возникновения ППГБ.
Тотальный спинальный блок
Тотальный спинальный блок – редкое опасное для жизни осложнение, возникающее вследствие избыточного распространения местного анестетика в спинномозговом канале. Он может возникать в результате однократной спинальной анестезии или как результат непредвиденного интратекального распространения эпидурально введенного анестетика вследствие НПТМО или миграции катетера. Субдуральное распространение местного анестетика может вызвать также высокий блок, характеризующийся высоким уровнем потери чувствительности, сакральным обкрадыванием, неполным или отсутствующим моторным блоком. Повторная однократная спинальная анестезия после уже неудавшейся спинальной или мозаичной эпидуральной анестезии также может мгновенно давать тотальный спинальный блок. Есть несколько вероятных механизмов развития высокого спинального блока, когда спинальная анестезия выполняется после неудавшейся эпидуральной. Расширение эпидурального пространства может сдавливать спинномозговой канал и способствовать распространению препаратов внутри спинномозгового канала в краниальном направлении. Может также присутствовать быстрое перетекание местного анестетика из эпидурального канала через отверстие в твердой мозговой оболочке. Кроме того, значительное количество местного анестетика может находиться в области нервных корешков и уменьшать необходимую дозу последующей спинальной анестезии. В случае возникновения мозаичного блока при несрочном кесаревом сечении возможно несколько вариантов продолжения без перехода на одномоментную спинальную анестезию. Эпидуральный катетер может быть переставлен и далее должно осуществляться дробное введение анестетика. Еще одной альтернативой является КСЭА, при этом должна быть использована только часть обычной спинальной дозы; далее катетер также используется для дробного введения до необходимого уровня блока. Другие варианты включают еще одну попытку спинальной анестезии после полного прекращения действия первого введения либо переход на общую анестезию.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии