Врожденные пороки развития у детей. Врожденные пороки кишечника
Большие анатомические пороки развития, как правило, диагностируются во время первых нескольких дней жизни. Некоторые, такие как пупочная грыжа, гастрошизис, диафрагмальная грыжа и атрезия ануса, очевидны на первичном медицинском осмотре. Другие проявляются в первые дни жизни неспособностью энтерального кормления (атрезия кишечника, микроколон, трахеопищеводный свищ и меконеальная непроходимость). Другие пороки развития представляют собой сложные диагностические и терапевтические дилеммы после неонатального периода. В следующих разделах обсуждаются специфические клинические проблемы.

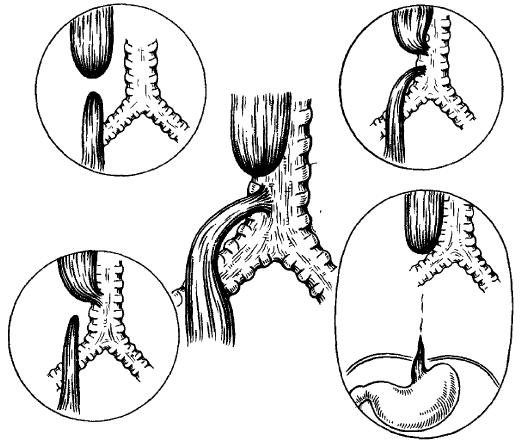
Мальротация кишечника и заворот средней кишки
Мальротация кишечника возникает в результате неполного вращения средней кишки плода, когда кишечник мигрирует в брюшную полость. Аномальное вращение может привести к частичной или полной дуоденальной обструкции эмбриональными тяжами брюшины (синдром Ледда) или, что более важно, к завороту средней кишки. Средняя кишка (от двенадцатиперстной до поперечно-ободочной кишки) и ее сосуды расположены на одной ножке, если ножка перекрутится, то может возникнуть инфаркт всей кишки. Дети с омфалоцеле почти всегда имеют мальротацию кишечника. Клинически у младенцев и детей имеются признаки высокой кишечной непроходимости (рвота желчью) или острого живота, перфорации кишечника и сепсиса. Лечение является хирургическим: устранение заворота и фиксация кишки, резекция нежизнеспособной кишки. У младенцев с жизнеугрожающим состоянием перед операцией имеется необходимость в послеоперационной дыхательной поддержке и парентеральном питании.
Дивертикул Меккеля
Дивертикул Меккеля представляет собой сохраненный пупочно-мезентериальный или желточный проток и привлекает внимание врача из-за безболезненного кровотечения из нижних отделов ЖКТ. Кровотечение связано с изъязвлением слизистой оболочки кишечника, возникшим в результате секреции соляной кислоты. Хотя обычно оно является проходящим, были зарегистрированы случаи массивных и опасных для жизни кровотечений. Может быть трудно поставить диагноз, потому что это часто является одним из исключений. Сканирование слизистой оболочки желудка с изотопом пертехнетата технеция выявляет дивертикул. Терапия является поддерживающей, но особое внимание должно быть уделено переливанию крови. Хирургическая резекция дивертикула является кардинальным методом лечения.

Болезнь Гиршпрунга
Болезнь Гиршпрунга (врожденный аганглиоз толстой кишки) характеризуется отсутствием парасимпатических ганглиозных клеток в прямой и толстой кишке, а иногда и в тонкой кишке. Отсутствие ганглиев приводит к сужению дистального отдела кишечника и вздутию нормального проксимального отдела. Клиническая картина может быть невыраженной и проявляться вздутием живота и задержкой стула, или выраженной, с токсическим мегаколоном, перитонитом и перфорацией кишечника. Токсический мегаколон обычно проявляется у детей младшего возраста; зарегистрированные показатели смертности при нем достигают 75%.
Диагноз болезни Гиршпрунга иногда ставится по данным анамнеза и физикального обследования. С помощью клизмы с барием выявляется суженный сегмент с расширенной проксимальной частью кишки. Окончательный диагноз ставится на основании отсутствия ганглиозных клеток в биоптате прямой и/или толстой кишки. Лечение токсического мегаколона является поддерживающим (объемное повторное расширение и назначение антибиотиков) и кардинальным (хирургическая декомпрессия через колостому).
Другие кишечные расстройства
Кишечные расстройства могут вызвать кровотечение, обструкцию или воспаление, а также вторичную патологию, такую как нарушение всасывания и перфорация кишечника. Желудочно-кишечное кровотечение у детей возникает в результате воспалительных заболеваний:
-
гастрит;
-
язвы;
-
варикозного расширения вен;
-
пороков развития сосудов.
У тяжелобольных детей возникает стресс-гастрит или стрессовые язвы, несмотря на то, что язвенная болезнь является редкой первичной патологией у педиатрических больных. Нужно рассмотреть необходимость профилактического назначения антацидов или антагонистов Н2-гистаминовых рецепторов. Инвагинация, скручивание кишечника вокруг врожденных или постхирургических спаек и закручивание кишечника на себя (заворот) могут привести к кишечной непроходимости. Инвагинация является относительно распространенным явлением в детской возрастной группе и обычно происходит в дистальной части подвздошной кишки. В некоторых случаях бывают обнаружены ведущие точки, такие как полип или локализованный отек (что встречается при пурпуре Шенлейн-Геноха). Лечение инвагинации может быть хирургическим или консервативным (у пациентов без признаков некроза кишечника) при помощи клизм с барием, воздухом или физиологическим раствором. К воспалительным заболеваниям кишечника относится болезнь Крона и региональный энтерит. К инфекционным агентам, вызывающим воспаление, относятся сальмонеллы, шигеллы и иерсинии. Часто у этих пациентов отмечаются диарея, мальабсорбция (особенно непереносимость лактозы) и кровавый стул. Также у них может быть токсический острый живот.
Некротический энтероколит
Некротический энтероколит (НЭК) является распространенным молниеносным заболеванием новорожденных, которое характеризуется изъязвлением и некрозом тонкой кишки. Его причина неизвестна, но, вероятно, это заболевание является мультифакториальным. Самым значительным фактором риска является недоношенность. Это, вероятно, происходит вследствие сочетания ишемии кишечника, перорального кормления и патогенных микроорганизмов. В возникновении НЭК также играют роль:
-
катетеризация пупочной артерии;
-
перинатальная асфиксия;
-
респираторный дистресс-синдром;
-
открытый артериальный проток.
Частота случаев НЭК находится на подъеме, в неонатальном ОИТ данную патологию имеют от 1% до 5% новорожденных. Наиболее распространенными начальными признаками являются: непереносимость пищи, вздутие живота и кровавый стул. После чего могут возникнуть кишечная непроходимость, перфорация кишечника и сепсис. Лечение включает в себя отмену энтерального питания, назогастральную декомпрессию, внутривенное введение жидкостей, гемодинамическую поддержку, назначение соответствующих антибиотиков и хирургическое вмешательство, если имеются признаки острого живота со свободным воздухом в брюшной полости. Детям с очень низкой и экстремально низкой массой тела при рождении может быть полезен перитонеальный дренаж. Парентеральное питание часто требуется лишь в течение нескольких недель, а кишечная непроходимость может произойти через недели-месяцы при относительно доброкачественном течении.

Печеночная недостаточность
Печеночная недостаточность возникает при хронических или острых заболеваниях печени. Хроническая печеночная недостаточность может быть вызвана атрезией желчных путей, врожденными нарушениями метаболизма (тирозиноз, болезнь Вильсона, галактоземия, муковисцидоз); или хроническим гепатитом. Часто у детей с хроническими заболеваниями имеются признаки синтетической дисфункции (недоедание, гипоальбуминемия, нарушение свертывания), деградационной дисфункции (желтуха и гипераммониемия) и портальной гипертензии (варикозное расширение вен и гиперспленизм). Острая печеночная недостаточность чаще всего возникает при инфекционных гепатитах А и В.
На медицинском осмотре обнаруживаются признаки кровотечения, отек и другие органные поражения, в том числе увеличение размеров печени и селезенки. Лабораторные исследования должны включать в себя обследование на синтетическую функцию (альбумин, протромбиновое время, частичное тромбопластиновое время), продукты метаболизма (билирубин, аммиак) и определение концентрации ферментов печени. Индивидуально назначаются УЗИ, рентгенологические исследования с контрастированием и биопсия печени.
К жизнеугрожающим осложнениям печеночной недостаточности относятся острые кровотечения и сердечно-сосудистые нарушения (из-за массивной внутрисосудистой гиповолемии в результате перемещения жидкости), внутричерепная гипертензия из-за токсической энцефалопатии. Лечебная тактика является выжидательной и поддерживающей. Инфузии 10% раствора декстрозы обеспечивают адекватное потребление углеводов. Диета с низким содержанием белка минимизирует синтез аммиака. Коагуляция поддерживается витамином К, свежезамороженной плазмой и тромбоцитами, по мере необходимости. Плазмаферез со свежезамороженной плазмой и тромбоцитами улучшает коагуляцию и поддерживает нормоволемию. Лактулоза внутрь и клизмы с неомицином снижают энтерогепатический цикл синтеза и абсорбции аммиака. Кроме того, следует тщательно мониторировать и поддерживать по мере необходимости функции сердечно-сосудистой и дыхательной систем.
Следует быть готовым к развитию внутричерепной гипертензии. Для мониторинга неврологических дисфункций используется определение уровня аммиака в сыворотке крови. Однако неизвестно, является ли аммиак основным токсином для ЦНС или же он является лишь одним из многих химических маркеров. Для лечения некоторых форм гепатитов применялись стероиды. Для уменьшения токсической нагрузки использовалось обменное переливание крови и плазмаферез, но нет убедительных доказательств того, что такие меры снижают заболеваемость и смертность. Пациенты с определенными формами острой печеночной недостаточности, в том числе возникшей от токсических и инфекционных причин, могут считаться кандидатами на трансплантацию печени.
Внепеченочная атрезия желчных путей
Атрезия внепеченочных желчных протоков происходит с частотой 1 на 8000-10000 живых новорожденных. От пациента к пациенту отличаются протяженность атрезии и различной степени обструкция или разрыв желчевыводящих путей между двенадцатиперстной кишкой и проксимальными ветвями печеночных протоков. Лечение проводится с учетом настоящего количества внепеченочных желчных протоков и является хирургическим (гепатикоеюностомия по Ру и портоэнтеростомия). Операция Касаи является наиболее успешной у больных, прооперированных до 6-9 месяцев жизни. Однако после нее может возникать много острых и хронических осложнений, в число которых входят печеночная недостаточность, восходящий холангит и цирроз печени с портальной гипертензией и варикозным расширением вен. Несмотря на эти осложнения, операция Касаи продолжает проводиться, поскольку не существует достаточного количества подходящих донорских органов.
Пересадка печени
Усовершенствование иммуносупрессивных препаратов и хирургических методов лечения увеличило успешность трансплантации печени. Для успешной трансплантации требуется совместная работа хирургов, гастроэнтерологов, анестезиологов, иммунологов и штата ОИТ в периоперационном и послеоперационном периодах. Большинство возникающих клинических проблем являются ожидаемыми. Так как происходят большие потери крови, требуется массивная терапия в операционной. Соответственно, необходимо тщательно контролировать состояние ОЦК, почек и крови/коагуляции. Требуемая иммуносупрессия приводит к риску инфицирования как «нормальными», так и оппортунистическими микроорганизмами. Показан посев культур и ранняя активная антибиотикотерапия. Артериальная гипертензия, которая проявляется, не будучи связанной с повышенным ЦВД или легочным капиллярным давлением, обусловлена приемом препаратов против отторжения трансплантата. Многим пациентам необходима активная антигипертензивная терапия (гидралазин, диазоксид, каптоприл).
Нутритивная поддержка тяжелобольных детей
Для уменьшения заболеваемости и смертности первостепенное значение имеет адекватная нутритивная поддержка тяжелобольного ребенка. По возможности необходимо удовлетворять потребности в калориях и минералах у этих пациентов. Были определены питательные потребности здоровых детей, но они являются не совсем понятными у тяжелобольных детей; у постели больного трудно проводить измерения потребления кислорода и азотистого баланса.
Обеспечение адекватного питания может быть затруднительно вследствие кишечных расстройств, тяжелых ограничений жидкости при заболеваниях почек или поражениях ЦНС, или нарушения толерантности к глюкозе. Все способы питания (энтеральное и парентеральное) должны быть направлены на предотвращение катаболического состояния в растущем организме.
Самым безопасным и наиболее эффективным подходом является использование, по возможности, энтерального питания. Доступно много коммерческих смесей с различными источниками и количествами белков, жиров и углеводов. Белковые потребности могут быть удовлетворены с помощью общего белка, белковых гидролизатов или отдельных аминокислот. Общий белок, имеющий наименьший осмотический эффект, имеет большую питательную ценность. Тем не менее, он может быть использован только у детей с нормальной функцией поджелудочной железы и без аллергии. У детей с аллергией на белок, панкреатической недостаточностью или тяжелым заболеванием слизистой оболочки кишечника может благоприятно сказаться прием гидролизата белка. Однако эти смеси имеют высокую осмолярность. Смеси со свободными аминокислотами используются в установленной химической диете, ограниченной специфическими требованиями или непереносимостью.
Высокая калорийность жира делает его важным компонентом в питательной поддержке. Триглицериды с длинной цепью дают примерно 9 ккал/г, а триглицериды со средней цепью – 8,3 ккал/г. Несмотря на большую калорийность, триглицериды с длинной цепью трудно усваиваются. Триглицериды со средней цепью гидролизуются более быстро и преобразуются почти до свободных жирных кислот и глицерина. К тому же они адсорбируются даже при отсутствии липазы, благодаря их относительной растворимости в воде и эмульгационным свойствам. Однако триглицериды со средней цепью не содержат незаменимых жирных кислот. Следовательно, диету необходимо дополнять линолевой кислотой.

Парентеральное питание
Парентеральное питание используется для детей, которые не могут переносить энтеральное питание из-за острых респираторных заболеваний или патологии ЖКТ, оно также используется в качестве первичного лечения хронического синдрома короткой кишки, болезни Крона и почечной недостаточности.
Методика реализации парентерального питания у детей
При внутривенном питании назначается 10% водный раствор декстрозы (D10W) из расчета от 1 до 1,5 поддерживающей дозы в течение 24 ч. Пациент находится под пристальным наблюдением для контроля глюкозурии, гипергликемии и отеков. В случае, если нагрузка сахаром переносится нормально, то можно назначить раствор D10W с аминокислотами (PN-10). Введение раствора D10W (с аминокислот или без) осуществляется через центральный или периферический катетер. Концентрированные растворы нужно вводить через центральные катетеры, так как они вызывают склерозирование периферических вен. Если центральный катетер находится на месте и пациент перенес введение растворов в объеме 1,5 дозы поддержки с PN-10 или D10W, доза глюкозы может быть увеличена до 20%, а скорость ее введения может быть уменьшена до поддерживающей. Пациент должен набрать небольшой вес, пока не будет достигнут объем в 1,5 раза поддержки с PN. В общем, если у пациента имеется недостаточность питания (<0,80 веса к росту), объемы жидкости должны быть скорректированы в сторону понижения, чтобы составлять примерно 80% для нормальных детей того же веса. После первой недели пищевой реабилитации может использоваться регулярная жидкостная поддержка.
Парентеральное жировое питание детей
-
Липиды при питании через центральный венозный доступ.
В центральном внутривенном питании должны присутствовать липиды, которые необходимы для предотвращения развития дефицита незаменимых жирных кислот и должны составлять не менее 5-10% от общего числа калорий. Следующие объемы жировой эмульсии позволяют приблизительно определить количество липидов, необходимых для предотвращения дефицита незаменимых жирных кислот во время центрального парентерального питания:
-
5-10 мл/кг на первые 10 кг;
-
2,5-5 мл/кг на вторые 10 кг;
-
1,25-2,5 мл/кг на массу свыше 20 кг.
Липиды обычно вводятся через несколько дней после начала парентерального питания. Переносимость липидов повышается, если у пациента был период питания с адекватной калорийностью. Жирные кислоты могут ухудшить способность пациента переносить большие дозы декстрозы. После инфузии липидов всегда нужно контролировать их концентрацию в плазме.
-
Липиды при питании через периферический венозный доступ.
В периферическом внутривенном питании (используют жировые эмульсии 10% концентрации) основную часть калорий часто составляют липиды, потому что это единственный изоосмолярный продукт с достаточной калорийной плотностью для обеспечения значительного потребления калорий через периферическую вену. Следовательно, как только пациент, получающий периферическое питание, достигает максимального объема PN-10, добавляются липиды (жировые эмульсии) в объеме 10 мл/ кг/сут, который доводится до максимальной дозировки 40 мл/кг/сут. Калорийность липидов не должна превышать 60% от общего количества потребленных калорий. Клиренс липидов облегчается путем непрерывного их введения в течение 24 ч.

Преимущества и недостатки периферического и центрального парентерального питания: энерговозмещение
Периферическое парентеральное питание является временной мерой, которая редко позволяет калорийности рациона превысить поддерживающие потребности. Поэтому для роста будет доступно всего лишь несколько лишних калорий. Продолжительность периферического парентерального питания должна быть ограничена 2 неделями. Центральное питание, напротив, может в достаточной мере удовлетворить калорийную и азотистую потребность для роста и поддержания организма. Тем не менее, центральные катетеры приводят к риску возникновения инфекции.
Энергетическая потребность представляет собой количество энергии, которое необходимо для поддержания, роста и активности. Вся чистая энергия, которая остается от энергии, использованной для поддержания и активности, доступна для роста. Доля калорий, расходуемых на рост (увеличение массы тела) составляет не менее 5 кал/г веса. Нормальный рост составляет примерно 25-30 г/день в первые 6 месяцев жизни, 10-15 г/день в течение следующих 6 месяцев и затем примерно 7-10 г/день. Используя эти данные, можно регулировать парентеральное питание для получения нормального роста или умеренного восполнения имеющегося его дефицита. Прибавка в весе при недостаточном потреблении калорий (менее поддерживающей потребности) всегда означает, что ребенок отечен. Если лечебное питание преследует лишь цель поддержания в течение 1-2 недель, то не стоит беспокоиться о росте; периферическое питание будет адекватным. Если требуется значительное восполнения дефицита мышечной массы или длительная нутритивная поддержка, то следует обеспечивать реальные потребности в питании для роста и активности.
Мониторинг детей, получающих полное парентеральное питание
Ежедневно необходимо оценивать количество потребленных и выделенных веществ и массу тела. Следует регулярно оценивать признаки обструкции или окклюзии и кровоподтеки на местоположении катетера (периферического или центрального). Кожа и слизистые оболочки обследуются на предмет признаков дефицита металлов. Необходимо контролировать размеры и функцию печени; у пациентов, получающих парентеральное питание, отмечались:
-
внутрипеченочный холестаз;
-
накопление избыточного жира и гликогена;
-
усиленное функционирование печени.
Другие метаболические исследования должны включать рутинный скрининг электролитов, глюкозы, азота мочевины крови, креатинина, а также аммиака. Регулярно, но не часто, нужно проверять количество общего белка, альбумина, гемоглобина и триглицеридов.
Исход
Выживание детей зависит от адекватного потребления питания. Дети с не функционирующим желудочно-кишечным трактом могут выжить на полном парентеральном питании в течение многих лет, но, очевидно, это временная мера. С течением времени увеличивается риск осложнений от катетеризации центральных вен, и сосудистый доступ становится ограниченным при использовании мест для катетеризации.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии