Рвота у ребенка: причины, симптомы, лечение, лекарственные препараты
Упорная неукротимая рвота у детей бывает нередко. Рвота наблюдается как начальный симптом острых инфекционных и респираторных заболеваний (иногда частая), в начале кишечных инфекций, при эпидемическом гепатите, менингите и энцефалите, врожденных дефектах развития, а также у детей, страдающих невропатией.
Упорная, частая, неукротимая рвота ведет к быстрому истощению и ослаблению детей и требует неотложного распознавания и лечения. Этиология ее различна и имеет определенную зависимость от возраста детей.

Упорная рвота у детей периода новорожденности
При внутричерепных кровоизлияниях (эпидуральных кровоизлияниях, субдуральной гематоме, субарахноидальных кровоизлияниях) с общим признаком разной формы расстройства сознания.
При врожденных уродствах развития:
-
рвота при атрезии пищевода.
У внешне нормального при рождении новорожденного в первые часы жизни появляется выделение в большом количестве пенистой жидкой слизи. Дыхание нередко сопровождается кашлем и приступами удушья. При первом же кормлении возникают рвота, кашель, удушье и цианоз. Введенный мягкий резиновый катетер № 8 в 8-10 см ото рта наталкивается на слепой мешок. Диагноз подтверждается введением нескольких миллилитров жидкого липоидола с условием немедленного отсасывания его после рентгеноскопии. Такого ребенка следует немедленно перевести в хирургическое отделение, ввести внутримышечно пенициллин и стрептомицин (для предупреждения пневмонии), во время транспортировки отсасывать слизь из глотки и полости рта через зонд;
-
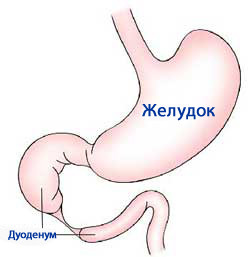
рвота при атрезии и стенозе двенадцатиперстной кишки.
Рвота появляется рано, сразу после рождения, иногда до первого кормления (как исключение на 2—3-й день), часто обильная, слизистыми массами. Если препятствие расположено ниже фатерова соска, рвота окрашена желчью. После первого кормления рвота кислым желудочным содержимым и створоженным молоком. Подложечная область вздута. При рентгеноскопии (последняя показана, если этим не задерживается транспортировка в хирургическое отделение) без дачи бариевой взвеси выявляется отсутствие газа ниже препятствия и два газовых пузыря выше за счет желудка и двенадцатиперстной кишки с горизонтальным уровнем жидкости; в) при а т р е з и и тонких кишок (редкой аномалии) рвота обычно начинается не с первого кормления, может иметь примесь кала, желчи, отсутствует выделение мекония, отмечается сильное вздутие живота, при запоздалом диагнозе олигу- рня, обезвоживание. При рентгеноскопии (без бария) обнаруживают большую растянутую петлю кишки заворота или множественные уровни жидкости. Ребенка необходимо срочно поместить в хирургическое отделение.
-
при перитоните новорожденных.
При перитоните новорожденных, первичном инфекционном или вторичном с перфорацией кишечной стенки в утробе матери, во время родов или непосредственно после рождения. Перитонит новорожденных часто бывает мекониевый с выходом через перфорационное отверстие кишок жидкого мекония, который может оставаться в брюшной полости в жидком состоянии или сгуститься, инкапсулироваться или пропитаться солями и превратиться в кальцификат. Мекониевые перитониты чаще бывают вторичные после мекониевого илеуса. Гнойные перитониты развиваются при септицемии или возникают вследствие перфоративного перитонита после рождения в связи с инвазией микробами (стафилококк, пневмококк, стрептококк, кишечная палочка). Живот вздут, часто видны коллатерали вен на передней поверхности в надпупочнои области, отечность. При перкуссии живота выявляется участок притупления.
Испражнения отсутствуют или могут быть жидкие зеленоватые и коричневатые. Необходим перевод ребенка в хирургическое отделение.
-
при заглатывании амниотической жидкости или слизи.
При заглатывании амниотической жидкости или слизи во время кормления в первый же день. Рвота обычно проходит после одного или нескольких промываний желудка физиологическим раствором.
-
при алиментарной перегрузке.
При алиментарной перегрузке (беспорядочные, частые кормления, недостаточное разведение сухого молока, внезапное отнятие от груди). Показан перерыв в кормлении на 6 часов, чайная диета, уменьшение времени кормления, перевод на 6-5-разовое кормление.
-
при тяжелой форме физиологической желтухи (особенно у недоношенных).
Рвота желчью в сочетании с анорексией, сонливостью, гипотонией, замедлением эвакуации мекония, вздутием подложечной области. Необходимы повторные промывания желудка физиологическим раствором, клизма, инъекции раствора прозерина (0,1 мл 0,025% раствора), свечи с 0,1-0,015 г люминала. При неэффективности этих мероприятий и развитии обезвоживания необходимо внутривенное введение 5% раствора глюкозы, физиологического раствора.
Рвота у детей грудного и старшего возраста
При ошибках вскармливания (при перекармливании, а также при недокармливании).
-
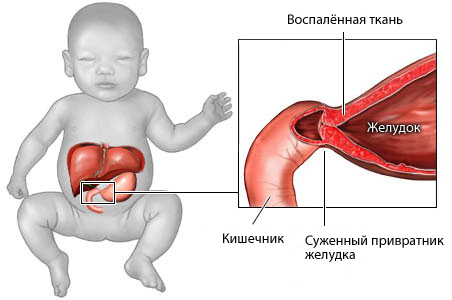
При стенозах.
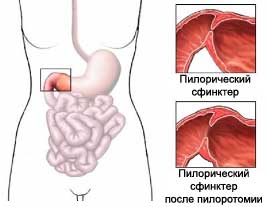
При пилоростенозе — сужение выхода желудка, вследствие врожденной гипертрофии мускулатуры привратника, со спазмом его.
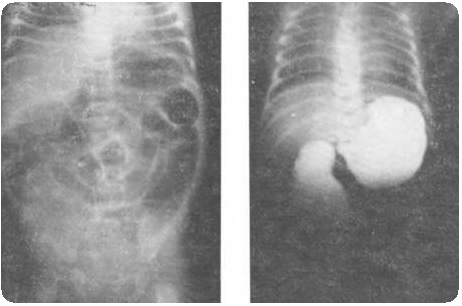
Симптомы. На 3-й неделе жизни (реже на 4-5-й неделе) через 2-3 часа после еды начинается рвота. Вскоре она становится обильной, количественно больше, чем ребенок съел в последнее кормление. У ребенка хороший аппетит, жажда, почти всегда резкий запор. Ребенок бледен, истощен, на лбу морщины, глаза запавшие. В подложечной области после кормления (через 20-30 минут) можно заметить перистальтические волны желудка в виде «песочных часов» (слева направо). При рентгеноскопии желудка с барием видна замедленная эвакуация желудка, начинающаяся через ½-1 час.
К концу 3-го часа происходит только частичная эвакуация. Контрастное вещество видно в желудке через 6, часто 18-24 часа. На рентгенограммах отмечается ненормально узкий и удлиненный канал пилоруса. Необходимо неотложное оперативное вмешательство — внеслизистая пилоротомия.
При стенозе двенадцатиперстной кишки, частично компенсированном (сдавление спайками, кольцевидной поджелудочной железой, высоко расположенной и фиксированной слепой кишкой, аномально отходящими сосудами, энтерогенными кистами — дупликатурой кишки при ущемлении в дефектах брыжейки, сужение в связи с внутренними перепонками), рвота появляется на 2-3-й день жизни и позже (через недели и месяцы). Она возникает через 20-45 минут после еды, иногда фонтаном.
Если стеноз расположен выше фатерова соска, в рвотных массах нет примеси желчи, меконий отходит нормально окрашенным (темно-оливкового цвета) до 3-4-го дня после рождения, содержит значительное количество ороговевших клеток эпителия с кожи ребенка (они попадают в кишечник при заглатывании околоплодных вод). При стенозе ниже фатерова соска рвотные массы окрашены желчью, в меконии небольшое количество ороговевшнх клеток. Стенозы двенадцатиперстной кишки можно отличить от атрезии двенадцатиперстной кишки по наличию ороговевших клеток эпителия в меконии, которых совершенно нет при атрезии. Для этого делают пробу Фарбера.
Симптомы. При стенозе двенадцатиперстной кишки, кроме рвоты, отмечается ограниченный метеоризм в подложечной области, вялость ребенка, развитие симптомов обезвоживания. Один из основных симптомов – отсталое физическое развитие выявляется постепенно, и правильный диагноз иногда ставится через 2-3 года или позднее. Рентгеноскопия желудка показывает расширение двенадцатиперстной кишки, иногда в виде второго желудка.
Диагностика затруднена в случаях, если заболевание протекает как хроническая непроходимость с неопределенными болями в животе, срыгиванием, иногда рвотой, коликами. В компенсированных случаях стеноза двенадцатиперстной кишки после кормления следует систематически укладывать ребенка на грудь и колени с наклоном головы вниз (positio genu-pectorale), что предупреждает рвоту, а также дает основание исключить стеноз, обусловленный внутренними перепонками.
Через несколько лет может наблюдаться самопроизвольное излечение. В тяжелых случаях стенозов необходимо оперативное вмешательство.
-
При гастро- и пилороспазме.
При гастро- и пилороспазме в противоположность пилоростенозу рвота начинается с 1-й недели жизни без определенной последовательности (рвота ранняя и поздняя, несколько дней ее может не быть, а затем она учащается). Количество молока, выделенного при рвоте, обычно меньше, чем высосано. Ребенок (часто с невропатической наследственностью) страдает запорами, мочится реже (около 10 раз вместо 15-20 раз в сутки). Вес не нарастает или умеренно прибывает, иногда немного снижается. Кардиоспазм (спазм входа в желудок) бывает реже, характеризуется задержкой молока в пищеводе и рвотой.
Лечение:
-
правильный режим;
-
перед кормлением давать по одной чайной ложке мучной или манной каши с 15% сахара;
-
раствор атропина 1:1000 по 1-2 капли 1-2 раза в день. Лучше давать по одной чайной ложке 4 раза в день за 15 минут до кормления
-
горчичники на подложечную область; ежедневно по утрам промывание желудка.
-
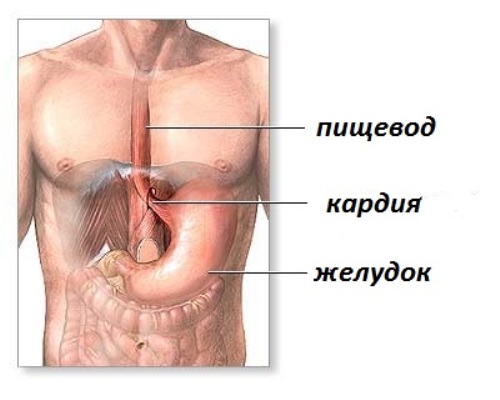
При аномалии входа в желудок.
При аномалии кардии (входа в желудок), высоком ее положении, при кардиохалазии (недостаточность кардии с ослабленным тонусом нижней части пищевода). Наблюдается привычная рвота, иногда с примесью крови при присоединении эзофагита. Диагноз устанавливается при рентгеноскопии желудка с бариевой взвесью. Рвота исчезает при вертикальном положении ребенка после кормления. В кровати ребенку необходимо придать почти вертикальное положение.
-
Привычная рвота с аэрофагией.
Аэрофагия может быть у ребенка при очень упругой груди у матери, при недостаточном количестве молока, когда ребенок жадно набрасывается на грудь и одновременно заглатывает много воздуха, у детей-невропатов. По окончании кормления или через 10 минут вместе с воздухом выбрасывается часть молока. Через несколько минут после начала кормления необходимо несколько секунд подержать ребенка вертикально для отрыжки воздуха, а после кормления уложить на 20 минут на левый бок (в этом положении выход желудка оказывается выше желудка и воздух переходит в кишечник). Помогает также назначение по одной чайной ложке мучной каши перед кормлением.
При врожденной диафрагмальной грыже может быть рвота, но основными симптомами являются нарушения дыхательной и сердечно-сосудистой системы. При рентгеноскопии видно перемещение части кишечника в грудную полость.
-
При врожденной минералокортикоидной гиперплазии надпочечников.
При врожденной минералокортикоидной (с потерей соли) вирилизирующей гиперплазии надпочечников. Для этого заболевания характерны расстройство регуляции электролитов (солей натрия и калия), для девочек наличие с рождения наружных половых органов в виде женского псевдогермафродитизма (увеличенный клитор, мошонкообразные большие половые губы). У мальчиков же видимые признаки раннего полового развития появляются только на 2-3-м году жизни. Заболевание обычно начинается в первые дни, недели, редко в первые 2-3-4 года (при какой-либо инфекции).
Симптомы. Частая рвота, обычно одновременно с поносом, часто с падением веса, нарушением общего состояния, обезвоживанием, наклонностью к коллапсу.
Диагноз легко может быть поставлен в грудном возрасте у девочек с признаками псевдогермафродитизма. У мальчиков нередко подозревают пилороспазм. Ребенок быстро поправляется после парентерального введения солевых растворов, но обезвоживание повторяется и без поноса или других видимых причин. Необходимо выяснить, имеются ли у данного ребенка другие признаки недостаточности надпочечников — артериальная гипотензия, пигментация (особенно сосков), не было ли в семье детей с указанными аномалиями развития половых органов или с тяжелыми проявлениями коллапса. При подозрении на это заболевание необходимо поместигь больного в стационар, где определение ионограммы крови (обнаруживаются гипонатриемия, гипохлоремия и гиперкалиемия), ионограммы мочи (гипернатриурия, гиперхлорурия и гиперкалиурия) и 17-кетостероидов мочи (несколько миллиграммов в сутки вместо нормальных 0,5 мг или 1-2 мг в первые дни жизни) подтверждает диагноз врожденной минералокортикоидной вирилизирующей гиперплазии надпочечников.
Лечение в стационаре:
-
в состоянии обезвоживания основное — это введение NaCl от 4 до 6-8 г в день сначала внутривенно с физиологическим раствором, после добавляя соли к питанию;
-
после регидратации введение кортикостероидов (кортизон, преднизолон) в начальной дозе преднизолона 1,5-2 мг на 1 кг веса в сутки с доведением дозы до минимальной, достаточной для суточного выделения 17-кетостероидов в моче не выше 1 мг;
-
после установления поддерживающей дозы преднизолона или других кортикостероидов в тяжелых случаях начинают внутримышечное введение дезоксикортикостерона по 1-2 мг в день и снижают прием NaCl до 2-3 мг в день.
У детей старше года, а также в дошкольном и школьном возрасте частая рвота может быть при токсических формах острых инфекций, острых воспалительных процессах брюшной полости, различных формах непроходимости кишок, менингитах, энцефалитах, опухолях мозга, почечной эклампсии, диабетической коме, в особенности при так называемой ацетонемической рвоте.
Ацетонемическая рвота
Ацетонемическая рвота — периодически повторяющиеся приступы неукротимой рвоты с запахом ацетона. Бывает у детей преимущественно 2-10 лет, чаще у девочек из невропатических семей, с нервно-артритическим диатезом. Предполагаемый патогенез заболевания состоит в рефлекторном возбуждении вегетативных центров (с образованием стойкого доминантного очага возбуждения) в ответ на различные внешние и внутренние раздражения, причем наряду с неукротимой рвотой происходит сильное расстройство («катастрофа») обменных процессов с последующей ацетонемией, ацидозом, иногда с ацидотической комой.
Симптоматика:
-
внезапное начало. Реже приступу предшествуют за 1-2 дня головная боль, снижение аппетита, вялость;
-
многократная рвота (10-40 раз в день) в течение нескольких суток, вначале пищевыми массами, затем слизью, желудочным соком, желчью. Запах ацетона с выделяемым воздухом;
-
приступы болей в животе то справа, то слева, то в подложечной области: запор или понос (в связи с расстройством тони ческой и моторной функции желудочно-кишечного канала);
-
адинамия, малый пульс, куссмаулевское дыхание, апатия, иногда коматозное состояние;
-
истощение, обезвоживание;
-
в моче ацетон, белок, цилиндры;
-
в тяжелых случаях в крови гипогликемия, гипохлоремия (из-за потери с рвотой соляной кислоты, желудочного сока), повышение остаточного азота.
Дифференциальный диагноз. Ацетонемическую рвоту следует дифференцировать с менингитом, энцефалитом, аппендицитом, кишечной непроходимостью (заворот кишок), опухолью мозга (признаки опухоли мозга — замедление пульса, головная боль, усиление сухожильных рефлексов, застойный сосок зрительного нерва), коматозными состояниями различной этиологии. При каждом лихорадочном заболевании с резким снижением аппетита, отказом от еды и повторной рвотой может наблюдаться выделение ацетона с выдыхаемым воздухом, а также с мочой. У некоторых детей это повторяется при любом инфекционном заболевании. При ацетонемической рвоте связи с инфекцией нет, а непосредственным поводом для рвоты бывает травма (в том числе психическая), физическое перенапряжение, пищевая погрешность, преимущественно при пище, бедной углеводами и с избыточным количеством жиров и белков.

Прогноз большей частью благоприятный.
Лечение:
-
покой, постельный режим, уход; введение жидкости: щелочные минеральные воды без газа в охлажденном виде, раствор Рингера, 5% раствор глюкозы по 1-2 чайные ложки каждые 10-15 минут, внутривенное вливание 10-5% раствора глюкозы, физиологического раствора по 100-300 мл с добавлением 0,05 г кокарбоксилазы (снятие ацидоза), капельное введение с клизмой 4% раствора бикарбоната натрия (5-10 мл на 1 кг веса);
-
промывание желудка содовым раствором;
-
инсулин-глюкозотерапия: внутрь 150 мл 10% раствора глюкозы с одновременным введением 4 единиц инсулина;
-
инъекции витамина В6, люминал, атропин, папаверин в свечах 2 раза в день (возрастные дозы);
-
анестезин в свечах 2 раза в день;
-
горчичники на область желудка.
После прекращения рвоты давать вначале охлажденный чай с сахаром, соки с глюкозой, затем каши.
Профилактика. Диета, богатая углеводами. Питание преимущественно вегетарианское с ограничением жиров, препараты кальция, витамины В1, В6, аскорбиновая кислота, щелочные минеральные воды, занятия спортом (без переутомления), правильный гигиенический режим.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии