Повреждения связок коленного сустава: симптомы, лечение, реабилитация.
Чаще всего указанные повреждения возникают при занятиях контактными видами спорта, а также видами спорта, сопровождающимися выраженными нагрузками на коленные суставы. Второй по частоте причиной повреждений являются дорожно-транспортные происшествия, особенно с участием мотоциклов и при ударе согнутых коленных суставов о приборную доску автомобиля.
Связочные структуры чаще травмируются в результате непрямого воздействия, передающегося костями сустава и реже при прямой травме.
Выделяют 4 основных механизма разрывов капсульно-связочных структур:
-
отведение, сгибание и ротация бедра внутрь по отношению к голени, когда при полной нагрузке весом тела на конечность происходит удар по ее наружной поверхности – возникает повреждение медиального связочного комплекса, если действие повреждающей силы продолжается дальше, то вовлекается передняя крестообразная связка, а затем и внутренний мениск;
-
приведение, сгибание и ротация бедра наружу по отношению к голени – встречается реже и вызывает повреждение латеральных частей капсульно-связочного аппарата коленного сустава, в первую очередь малоберцовой коллатеральной связки, далее элементов задненаружной части капсулы сустава, сухожилий подколенной и двухглавой мышц, подвздошно-большеберцового тракта. Может развиться тракционное повреждение малоберцового нерва, а при очень большой воздействующей силе рвутся одна или обе крестообразные связки;
-
переразгибание в коленном суставе – при непродолжительном воздействии сил повреждается передняя крестообразная связка, а при большой силе и продолжающемся воздействии – задняя крестообразная связка и элементы задней капсулы сустава;
-
смещение голени в переднезаднем направлении вызывает повреждение передней или задней крестообразной связки в зависимости от направления смещения голени.
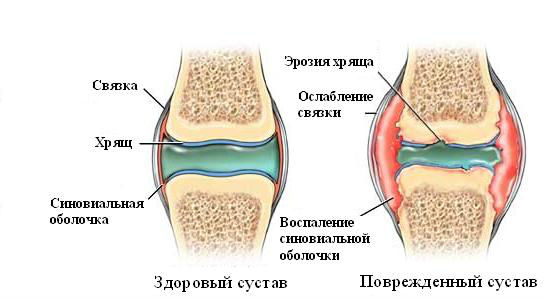
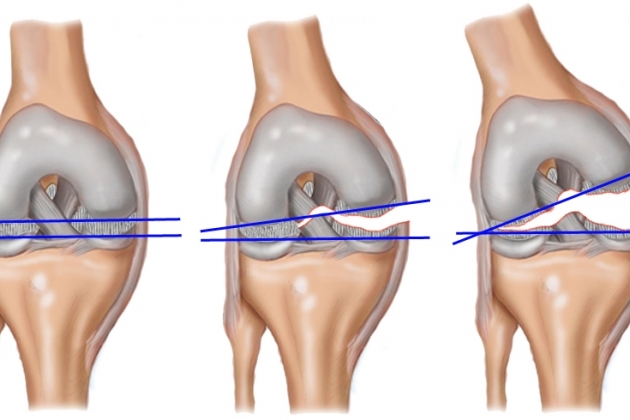
Степень повреждения может быть различной: от небольших частичных повреждений отдельных волокон связки до полного разрыва одной или нескольких структур. Таким образом, тяжесть и распространенность повреждения капсульно-связочных структур зависит от величины, направления приложенной силы и ее рассредоточения.
Классификация
Повреждение связочной структуры – это разрыв волокон связки, ограниченный ее пределами. Выделяют три степени повреждения:
-
I степень – разрыв минимального числа волокон связки с локальной болезненностью, но без нарушения стабильности;
-
II степень – разрыв большего числа волоком связки, протекающий более болезненно, с выраженной реакцией сустава, снижением его функции, но также без нарушения стабильности;
-
III степень – полный разрыв связки с нарушением стабильности сустава.
При III степени повреждения выделяют, в свою очередь, 3 степени выраженности нестабильности, проявляющейся при исследовании сустава при помощи тестов и обозначаемой.
-
суставные поверхности расходятся не более 5 мм;
-
расхождение составляет от 5 до 10 мм;
-
расхождение превышает 10 мм.
Возникшую нестабильность определяют по направлению смещения голени относительно бедра: медиальная, латеральная, передняя, задняя. В подавляющем большинстве наблюдений повреждения носят комплексный характер, и развивается многоплоскостная неустойчивость сустава.
При изолированном повреждении связок чаще всего страдают:
-
передняя крестообразная связка;
-
комплекс большеберцовой коллатеральной и медиальных капсулярных связок;
-
задняя крестообразная связка;
-
малоберцовая коллатеральная связка и латеральные капсулярные связки.
Наиболее часто встречающиеся сочетанные повреждения следующие:
-
передняя крестообразная связка и один из менисков;
-
триада Турнера – разрыв передней крестообразной и большеберцовой коллатеральной связок, а также внутреннего мениска;
-
передняя крестообразная и большеберцовая коллатеральная связки.
Неадекватное лечение нестабильности сустава ведет к развитию его вторичного дегенеративно-дистрофического поражения. Хроническая нестабильность коленного сустава является причиной посттравматического деформирующего артроза у 21-30% больных.
Диагностика
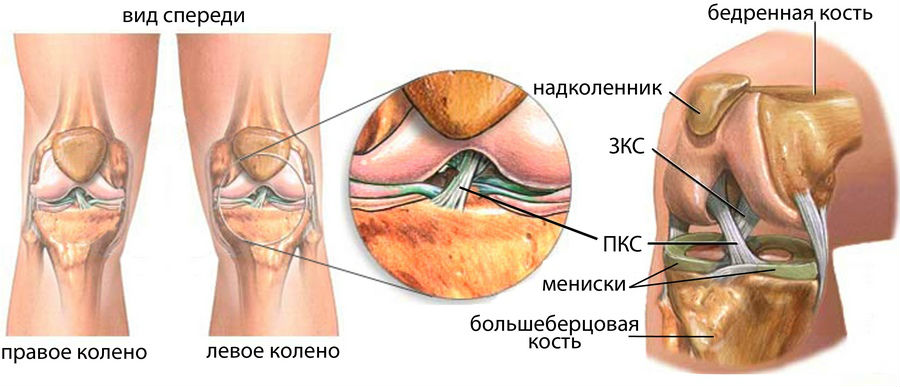
Стабильность коленного сустава обеспечивается гармоничным и координированным взаимодействием формирующих его анатомических структур. Основой стабильности сустава является связочный аппарат. К вспомогательным структурам относятся фиброзная капсула, мениски, сухожилия и мышцы, окружающие сустав. Определенную роль в обеспечении стабильности играет форма бедренной и большеберцовой костей.
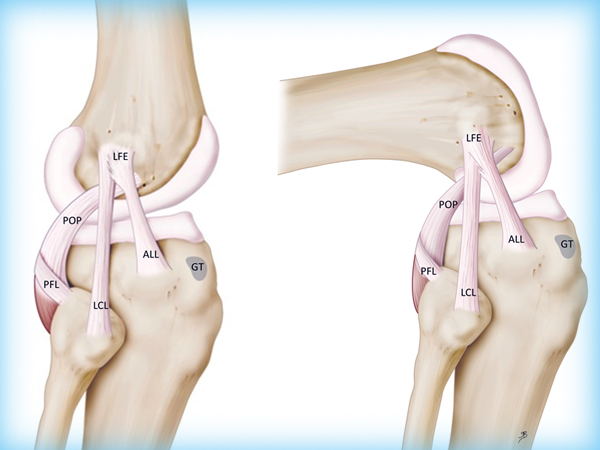
Основными жалобами пациентов в остром периоде повреждения связок являются выраженная боль, быстро нарастающий отек сустава, ограничение движений и нарушение опороспособности конечности. Неоперативное лечение приводит к купированию симптомов острого повреждения сустава, со временем формируется его хроническая нестабильность, характеризующаяся ощущением неустойчивости травмированного сустава при ходьбе и занятиях спортом, рецидивирующим синовитом, периодически возникающими «мягкими» и легко устранимыми блокадами сустава. Исключительно важно установить механизм травмы, позволяющий предположить повреждение связок.
Клиническая диагностика нестабильности сустава основана на проведении тестов, определяющих состояние той или иной связочной структуры под нагрузкой. По степени расслабленности оценивают ее состояние в сравнении с интактным коленным суставом. Особенно информативно проведение тестов после анестезии. Необходимо помнить о возможной врожденной повышенной системной эластичности капсульно-связочного аппарата, так называемом синдроме гипермобильности суставов. Как правило, при этом наблюдается избыточная симметричная рекурвация голеней, предплечий и чрезмерное тыльное разгибание пальцев кисти.
Тесты выполняют в положении больного лежа на спине при максимальном расслаблении мышц нижней конечности. Для определения состояния коллатеральных связок используют тесты отведения или приведения голени в положении сгибания в коленном суставе 150-160° и при полном разгибании. Избыточное отклонение голени наружу при тесте отведения в положении полного разгибания свидетельствует о повреждении длинных переднемедиальных волокон внутренней боковой связки. Положительный тест при 150-160° сгибания и отрицательный при полном разгибании говорит о повреждении заднемедиальной части большеберцовой коллатеральной связки и задней косой связки с сохранением переднемедиальных волокон связки.
Тест приведения в положении сгибания голени 150-160° определяет состояние латеральных стабилизаторов, при полном разгибании голени оценивают наружную боковую связку и сухожилие двуглавой мышцы бедра.
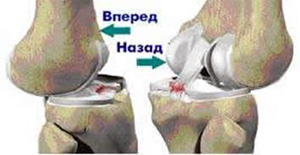
Состояние крестообразных связок и возможность переднезаднего и ротационного смещения голени определяют тестами «переднего и заднего выдвижного ящика» в нейтральном положении голени, при 30° внутренней и 15° наружной ротации, а также тестом Лахмана и тестом pivot-shift.
При нейтральной ротации голени оценивают только переднюю или заднюю крестообразные связки. Тесты «переднего и заднего выдвижного ящика» выполняют следующим образом: у лежащего на спине пациента фиксируют стопу в положении сгибания в коленном суставе 90° и тазобедренном суставе 45°. Обхватив верхнюю треть голени двумя руками, хирург смещает ее вперед и назад. При 30° ротации внутрь интактные латеральные связочные структуры и задняя крестообразная связка активно удерживают голень от подвывиха даже при поврежденной передней крестообразной связке, тест становится отрицательным. При 15° ротации наружу смещение голени вперед увеличивается в случае сопутствующего повреждения медиальных связочных структур.
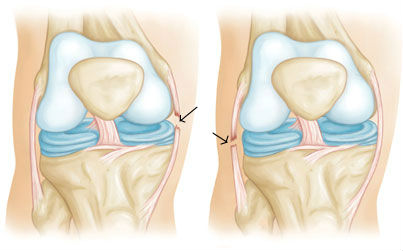
Тест «переднего выдвижного ящика» может быть ложно отрицательным при острой травме сустава и сопровождающих его болезненности и выпоте, в случае напряжения мышц, окружающих коленный сустав, при ущемлении заднего рога медиального мениска препятствующем смещению голени вперед. При повреждении задней крестообразной связки голень находится в положении заднего подвывиха и тест «переднего выдвижного ящика» становится ложноположительным.
Более информативным при острой или застарелой травме сустава является тест Лахмана, приближающийся по чувствительности к 100%. Его выполняют следующим образом: хирург придает конечности положение сгибания в коленном суставе около 155-160°, оно достаточно безболезненно и комфортно в острой стадии повреждения. Бедро стабилизируют одной рукой, а второй охватывают заднюю часть верхней трети голени. Голень плавно смещают кпереди и кзади. Тест оценивают по ощущению смещения голени кпереди в виде конечной мягкой нефиксированной точки и внешней деформации контуров сустава.
Модификация этого теста — «Jerk»-тест предложен J.Hughston и соавт. в 1974 г.. Его выполняют таким же образом, но голень перемещают из положения сгибания в разгибание. О повреждении передней крестообразной связки свидетельствует внезапное соскальзывание голени кпереди и ощущение резкого толчка при 150° сгибания.
Повреждение задней крестообразной связки характеризуется положительным тестом «заднего выдвижного ящика», а также обратным тестом «соскальзывания» – при разгибании в коленном суставе голень вправляется из положения заднего подвывиха, при этом стопу необходимо удерживать в положении ротации наружу.
Для объективизации переднезаднего смещения голени используют артрометр. Во время исследования его фиксируют двумя ремнями к голени, противоупором служит надколенник. Степень смещения вперед в момент приложения фиксированного усилия определяют по показателям датчика. Разница в показателях смещения голени здоровой и поврежденной конечности в 2 мм свидетельствует о разрыве передней крестообразной связки.
Дополнительные методы исследования
Обзорная рентгенография коленного сустава в переднезадней и боковой проекциях является обязательным методом исследования при повреждении связок. Она обладает высокой информативностью при отрывах связок с фрагментом кости в местах их анатомического прикрепления, чаще всего передней крестообразной связки с межмыщелковым возвышением большеберцовой кости у пациентов подросткового возраста. В остальных наблюдениях рентгенограммы дают возможность выявить сопутствующие повреждению связок, заболевания коленного сустава.
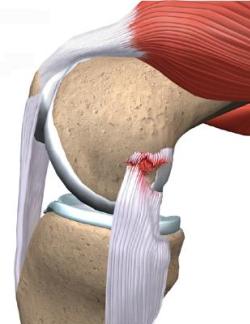
Для объективизации рентгенологического исследования и оценки степени повреждения связочных структур проводят рентгено-функциональную диагностику с применением аппаратных устройств различной конструкции.
Суть данного метода заключается в том, что силовое воздействие на голень в различных плоскостях в момент рентгенографии позволяет по степени ее смещения судить о состоянии подвергающихся нагрузке связок.
Дополнительная информация при повреждении капсуло-связочного аппарата может быть получена при контрастной артрографии, однако в последние годы многие исследователи подчеркивают невысокую информативность данного метода.
Двойное контрастирование незначительно повышает достоверность результатов исследования при повреждении передней крестообразной связки, в основном контрастируется и оценивается состояние синовиальной оболочки крестообразных связок, а не собственно связки.
Современные методы МРТ с высокой точностью могут определить нормальное состояние крестообразных и коллатеральных связок и их поражение.
Все медиальные и латеральные связки гомогенно темные и при разогнутом положении коленного сустава имеют четкие прямые контуры. Любое расширение контуров, нарушение их протяженности, смещение, увеличение интенсивности сигнала, а также извилистость краев расценивают как симптом повреждения.
Точность диагностики состояния связок при помощи МРТ достигает 95-97%.
Завершающим этапом обследования пациентов с повреждениями капсульно-связочных структур является диагностическая артроскопия. О повреждении коллатеральных связок свидетельствует субсиновиальное кровоизлияние по ходу связки, наблюдающееся в остром периоде. В отдаленном периоде косвенным признаком повреждения служит избыточная открываемость медиального или латерального отдела бедренно-большеберцового сустава. В заднелатеральном отделе можно обнаружить культю сухожилия подколенной мышцы или значительное снижение тонуса сухожилия при его разрыве.
Повреждения ПКС
Характеризуются разнообразием артроскопических симптомов. При свежих разрывах наблюдается кровоизлияние в связку, разрыв ее волокон, снижение тонуса связки и нарушение ее непрерывности, формирование культи связки на большеберцовой кости. В застарелых случаях отмечается снижение тонуса связки, замещение ее рубцом, часто припаянным к ЗКС, образование культи или полное отсутствие связки. Косвенным признаком разрыва даже при кажущейся непрерывности волокон связки служит чрезвычайно легкий осмотр всех отделов бедренно-большеберцового сустава из-за его чрезмерной «расслабленности».
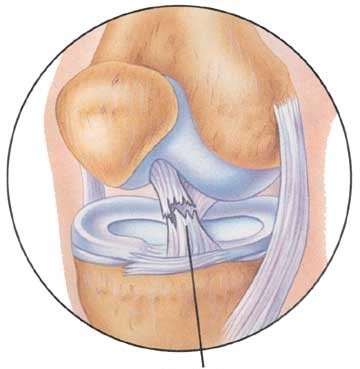
ЗКС практически на всем протяжении можно рассмотреть только при отсутствии передней. В остальных случаях видна ее небольшая часть у места фиксации на внутреннем мыщелке бедренной кости, кровоизлияния в нее и служат признаком повреждения.
Лечение острых повреждений связок
Выбор метода лечения острых повреждений связок коленного сустава, является трудной задачей для хирурга и требует комплексной оценки данных клинико-рентгенологического обследования, сопоставления их с результатами артроскопии, строгого индивидуального подхода с учетом возраста пациента, степени физических нагрузок на него, профессиональной и спортивной активности. Такой подход обусловлен тем, что внесуставные коллатеральные связки, располагаясь в толще мягких тканей, обладают хорошим потенциалом заживления и срастания.
При I степени повреждения медиальной коллатеральной связки показан покой, аппликации холода, возвышенное положение конечности, эластическое бинтование коленного сустава или ношение мягкого наколенника в течение 4 недель.
При II степени повреждения иммобилизация конечности гипсовой лонгетной повязкой или шарнирным ортезом, защищающим от вальгизирующих нагрузок без ограничения сгибания и разгибания в течение 4-6 нед. и последующее консервативное реабилитационное лечение в подавляющем большинстве наблюдений приводят к полному функциональному восстановлению сустава.
Доказано, что даже при III степени изолированного повреждения медиальной коллатеральной связки нет необходимости в оперативном вмешательстве: иммобилизация сустава в течение 6 нед. в гипсовой повязке или ортезе, исключающем вальгизирующую нагрузку, и последующее неоперативное лечение привели к восстановлению стабильности сустава и его нормальному функционированию у 85% пациентов, тогда как операция и последующая иммобилизация позволили достигнуть 94% отличных результатов. В течение 2 нед. рекомендуется ходьба с дополнительной опорой на костыли без осевой нагрузки на нижнюю конечность с последующим постепенным увеличением нагрузки до полной к 5-й неделе после травмы. Иммобилизация в шарнирном ортезе по сравнению с гипсовой повязкой позволяет, постепенно увеличивая амплитуду движений в коленном суставе, раньше начинать реабилитационное лечение, включающее в себя изометрические упражнения для четырехглавой мышцы бедра, полусухожильной, нежной и полуперспончатой мышц, подъемы ноги вверх, тренировку абдукторов бедра. После окончания иммобилизации интенсивность ЛФК возрастает, рекомендуется массаж мышц бедра, гидрокинезотерапия, механотерапия, элекгромиостимуляция, ФТЛ. В течение 3-4 мес. при физических и спортивных нагрузках показано эластическое бинтование коленного сустава или ношение наколенника. Возврат к тяжелому физическому труду и занятиям спортом возможен после достижения полной амплитуды движений в коленном суставе и когда сила всех мышечных групп составляет не менее 90% по сравнению с интактной конечностью.
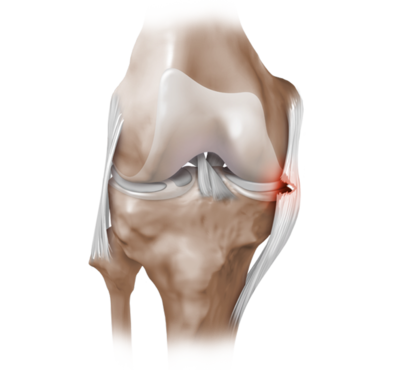
Следует отметить, что полные разрывы большеберцовой коллатеральной связки, располагающиеся в зоне проксимального прикрепления, лучше поддаются неоперативному лечению, чем повреждения, локализующиеся у ее дистального конца.
Повреждения латеральной коллатеральной связки в клинической практике встречаются значительно реже, поэтому нет таких убедительных данных, способствующих выбору правильной тактики лечения. Однако большинство отечественных и зарубежных хирургов склоняются к неоперативной тактике при изолированных повреждениях малоберцовой коллатеральной связки: 4-6 недель иммобилизации конечности с последующим полноценным неоперативным лечением позволяют добиться восстановления функции сустава.
Показания к оперативному лечению в остром периоде после повреждения коллатеральных связок ставят при их отрыве от места анатомического прикрепления с фрагментом кости. В таком случае операция заключается в обнажении места отрыва связки, эвакуации гематомы, репозиции и фиксации фрагмента кости в анатомическом положении с помощью винтов с зубчатыми шайбами, скобок, трансоссальных швов. Металлоконструкции не должны располагаться в зонах, где происходит скольжение связок во время движений в коленном суставе, например, около края суставной поверхности внутреннего мыщелка большеберцовой кости, так как это может вызвать ограничение подвижности в суставе или привести к растяжению и разрыву связки.
Гораздо сложнее выбор тактики лечения при повреждении крестообразных связок. Будучи расположенными интраартикулярно и покрытыми тонкой синовиальной оболочкой, крестообразные связки обладают незначительным потенциалом сращения в случае частичного разрыва их волокон и сохранения непрерывности синовиального покрытия. При полном разрыве связки кровяной сгусток, являющийся субстратом для дальнейшего репаративного процесса, под синовиальной оболочкой не образуется, и волокна связки не срастаются. Широко применявшиеся ранее попытки сшивания разорванных волокон связки в остром периоде повреждения также к успеху не приводили, связка не срасталась и со временем формировалась хроническая нестабильность сустава. Поэтому в настоящее время подавляющее большинство хирургов считают необходимым изначально выполнять пластическое замещение поврежденной передней крестообразной связки или дополнять ее шов укреплением ауто- или аллотрансплантатом.
Операция в остром периоде имеет ряд недостатков:
-
далеко не всегда возможно установить степень повреждения крестообразных связок в остром периоде после травмы даже с учетом данных артроскопии;
-
раннее оперативное вмешательство сопровождается значительными техническими трудностями;
-
при выполнении реконструкции крестообразных связок в остром периоде послеоперационная реабилитация и функциональное восстановление сустава требуют значительно большего времени.
Более того, не все пациенты с повреждением крестообразных связок, подтвержденным результатами объективного обследования, предъявляют жалобы на нестабильность сустава в отдаленном периоде после травмы.
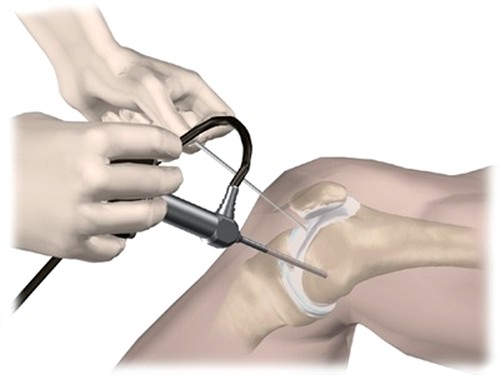
На основании этого большинство хирургов в остром периоде повреждения крестообразных связок придерживаются неоперативной тактики лечения. Целью реабилитационной программы является восстановление дефицита проприоцепции и силы мышц нижней конечности. Потеря проприоцепции, вызванная повреждением ИКС, снижает афферентные нервные сигналы и нейромышечный ответ на избыточное переднее смещение голени, что вносит существенный вклад в развитие атрофии четырехглавой мышцы бедра, и особенно m. vastus medialis.
Неоперативное лечение условно можно разделить на ряд периодов или фаз.
I период – при госпитализации пациента выполняют пункцию сустава для эвакуации крови, накладывают гипсовую иммобилизацию в положении полного разгибания в коленном суставе, назначают обезболивающие препараты, местно – холод. После уменьшения болевого синдрома разрешают ходьбу с дополнительной опорой на костыли и частичной нагрузкой на поврежденную конечность, назначают ФТЛ, рекомендуют изометрические упражнения: ритмичные сокращения четырехглавой мышцы бедра, подъемы прямой ноги, разогнутой в коленном суставе.
II период – когда пациент становится способен ходить с полной нагрузкой на поврежденную конечность, иммобилизацию сустава можно осуществлять шарнирными ортезами с ограничением амплитуды сгибания в суставе в пределах 180-1200 и к концу периода до 90°. Назначают ЛФК и ФТЛ, направленные на уменьшение боли в суставе и его отека, увеличение амплитуды движений и силы мышц. ЛФК проводят в пределах указанной амплитуды движений в суставе, она включает в себя упражнения по закрытой кинетической цепи, во время которых стопа контактирует с полом, педалью или платформой, что увеличивает компрессирующие силы между бедренной и большеберцовой костью, защищая коленный сустав от чрезмерных срезающих нагрузок и минимизируя смещение голени вперед, например, плавные толчки ногой с сопротивлением, приседания, тренажеры, имитирующие ходьбу по лестнице, и т. п. Кроме ЛФК по закрытой кинематической цепи лечебной гимнастики рекомендуются подъемы нижней конечности в разных плоскостях, изокинетические и изотонические упражнения для полусухожильной и изящной мышц, изотонические упражнения для четырехглавой мышцы бедра по амплитуде от 150 до 90°, занятия на велотренажере.
III период – продолжаются активные занятия ЛФК с постепенно возрастающей нагрузкой, плавание в бассейне, механотерапия, дозированные занятия бегом. Во время физической активности и ходьбы сустав дополнительно фиксируют наколенником.
IV – активные занятия спортом и механотерапией с возрастающей нагрузкой, направленные на увеличение силы мышц конечности, особенно четырехглавой мышцы бедра.
Показания к оперативному лечению повреждения крестообразных связок в остром периоде травмы ставят при отрыве связки в месте ее прикрепления с фрагментом большеберцовой кости и при неустранимой блокаде сустава.

Если произошел отрыв передней крестообразной связки, то под эндоскопическим контролем или выполнив переднемедиальную артротомию фрагмент кости со связкой репонируют и фиксируют с помощью изогнутых спиц, винта или скобок. При небольших размерах фрагмента связку над ним П- или Z-образно прошивают прочной нитью из нерассасывающегося шовного материала, в медиальном мыщелке большеберцовой кости тонким шилом или 2-мм сверлом формируют два параллельных канала, выходящих на плато в зоне дистального прикрепления ПКС, через которые проводят нити и завязывают их внесуставно над костным мостиком или на дополнительно проведенном кортикальном винте с шайбой. Кратер на плато большеберцовой кости предварительно должен быть углублен, чтобы фрагмент кости можно было полностью в него погрузить, восстановив тем самым нормальный тонус ПКС.
При отрыве ЗКС в положении пациента на животе выполняют заднюю артротомию, фрагмент кости репонируют и фиксируют винтом.
Сроки иммобилизации определяются прочностью достигнутой фиксации. При стабильной фиксации в течение 6 недель коленный сустав защищают шарнирным ортезом с ограничением движений от 90 до 160°. При сомнении в надежности достигнутой фиксации конечность на 6 недель иммобилизуют гипсовой повязкой под углом сгибания коленного сустава 170° с последующим реабилитационным лечением.
Если в результате неоперативных мероприятий устранить блокаду сустава не удалось, то выполняют артроскопию. При установленном повреждении менисков выполняют их резекцию или накладывают шов, оценивают характер повреждения ПКС. Вопрос о необходимости реконструкции поврежденной связки решают с учетом степени ее повреждения, возраста пациента, его физической активности. При наложении шва на разорванный мениск показано и восстановление ПКС, так как для сращения мениска исключительно важна стабильность сустава.
Повреждения нескольких связок. При повреждении нескольких связок коленного сустава хирург должен точно определить степень повреждения каждой из них, оценить состояние менисков и планировать дальнейшее лечение с учетом возраста пациента и его физической и спортивной активности.
При злосчастной триаде O'Donoghue, наиболее часто встречающемся сочетанном повреждении капсульносвязочного аппарата коленного сустава, в остром периоде после травмы в большинстве случаев показано неоперативное лечение, подробно изложенное выше. Показания к операции ставят при отрыве одной из связок с фрагментом кости или неустранимой блокаде сустава. Репозицию и фиксацию фрагмента кости большеберцовой коллатеральной связки рекомендовано сочетать с пластикой ПКС, а рефиксацию фрагмента кости ПКС – с наложением шва на медиальную коллатеральную связку. Такая тактика обусловлена тем, что хирургическое восстановление лишь одной из поврежденных связок в дальнейшем может приводить к нестабильности сустава со стороны другой и требовать повторного оперативного вмешательства. При артроскопической резекции мениска одномоментное восстановление связок в остром периоде показано у спортсменов высокой квалификации, у остальных пациентов удаление фрагмента мениска дополняют резекцией нестабильных волокон ПКС и проводят неоперативное лечение разрыва медиальной коллатеральной связки. При наложении шва на мениск показано оперативное восстановление всех поврежденных связок.
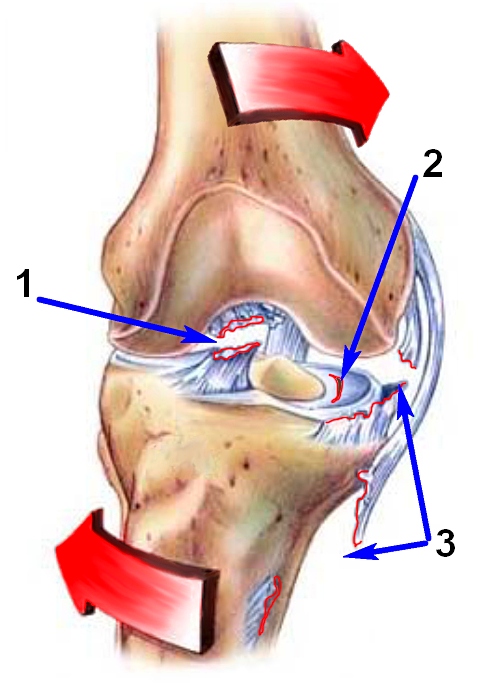
При сочетанном повреждении малоберцовой коллатеральной и передней или задней крестообразных связок показания к неоперативному и оперативному лечению такие же, схожа и тактика оперативного вмешательства.
Лечение хронической нестабильности коленного сустава
Неоперативное лечение хронической нестабильности коленного сустава имеет целью уменьшение болей и отека сустава, предотвращение эпизодов его нестабильности, восстановление полной амплитуды движений в суставе и нормальной ходьбы пациента. Основными его элементами являются упражнения по закрытой и открытой кинетической цепи, направленные на усиления активной мышечной стабилизации сустава. Пациентам рекомендуют избегать таких движений и занятий спортом, которые провоцируют возникновение симптомов нестабильности, а при нагрузке – использовать наружные фиксаторы сустава, которые помогают предотвратить повреждение других внутрисуставных структур: менисков, хряща. Хотя ортезы не восстанавливают нормальную биомеханику коленного сустава, они улучшают субъективную оценку его функции либо из-за усиления проприоцепции, либо за счет того, что служат постоянным источником тактильных ощущений, напоминая о необходимости оберегать поврежденную конечность.
Большое количество неудовлетворительных результатов неоперативного лечения повреждений связочного аппарата коленного сустава, выражающихся в частом сопутствующем повреждении менисков, хряща, раннем развитии посттравматического гонартроза, необходимости ограничений в спортивной и повседневной жизни пациентов, привело к преобладанию активной хирургической тактики лечения данного патологического состояния, особенно при повреждении крестообразных связок.
При постановке показаний к операции хирург должен анализировать следующие основные факторы:
-
возраст пациента; больные в возрасте от 20 до 40 лет являются оптимальными кандидатами для реконструктивного вмешательства; у пациентов старше 50 лет и активно растущих подростков показания к операции устанавливают строго индивидуально;
-
профессия и физическая активность пациента; люди с низкими профессиональными и повседневными физическими нагрузками успешно поддаются неоперативному лечению;
-
отношение к спорту; профессиональные спортсмены и активно участвующие в спортивных занятиях люди нуждаются в стабилизации поврежденного сустава, особенно в игровых, контактных и экстремальных видах спорта;
-
частота и выраженность симптомов повреждения связок коленного сустава; при компенсированной форме нестабильности и возникновении ее рецидивов 1-2 раза в год от операции можно воздержаться, тогда как развитие субкомпенсированной и декомпенсированной нестабильности с частыми обострениями заболевания делают оперативное вмешательство необходимым;
-
наличие признаков дегенеративно-дистрофических изменений сустава; оперативное вмешательство на связках при умеренном и выраженном сопутствующем гонартрозе может привести к быстрому прогрессированию патологического процесса.
Развитие хирургических методов лечения повреждений капсульно-связочного аппарата коленного сустава позволило отказаться от неэффективных операций и в настоящее время широкое клиническое применение получили несложные в техническом исполнении, надежные, менее травматичные операции.
Впервые сшивание разорванных крестообразных связок выполнил A. Robson, применив расщепление культи ЗКС для ее удлинения. Однако основоположником статических стабилизирующих операций на коленном суставе является С.И. Греков, использовавший для восстановления поврежденной ПКС аутотрансплантат из широкой фасции бедра, проводимый в костных каналах в бедренной и большеберцовой костях. Дальнейшее развитие методы статической внутрисуставной стабилизации коленного сустава получили в работах Е. Неуgroves, М.И. Ситенко, А.М. Ланда, К. Jones.
Детальное изучение функциональной анатомии и биомеханики коленного сустава позволило обосновать и разработать внесуставные способы оперативного лечения повреждений крестообразных связок.
В 60-80-х годах прошлого столетия широкое распространение получили активно-динамические способы стабилизации коленного сустава.
В последние годы абсолютное большинство хирургов считают необходимым восстановление анатомической непрерывности поврежденных связок, а операции внесуставной и динамической стабилизации могут применяться как дополнительные в комплексе хирургического лечения сложных форм нестабильности коленного сустава.
Оперативное лечение повреждений крестообразных связок
Основными этапами реконструкции крестообразных связок являются:
-
диагностическая артроскопия;
-
взятие и подготовка трансплантата;
-
обработка межмыщелковой ямки;
-
формирование бедренного и большеберцового каналов;
-
проведение, натяжение и фиксация трансплантата.
На этапе диагностической артроскопии подтверждают несостоятельность ПКС, выполняют необходимое вмешательство на поврежденном мениске или хряще.
-
Выбор трансплантата.
Для восстановления поврежденных связочных структур в настоящее время применяют различные типы трансплантатов: аутотрансплантаты, аллотрансплантаты и, реже, синтетические протезы. Биологические трансплантаты обладают потенциалом ремоделирования и интеграции в суставе, поэтому их используют наиболее часто.
Для аутопластики крестообразных связок используют следующие трансплантаты: трансплантат из связки надколенника с двумя костными блоками из бугристости большеберцовой кости и надколенника, четырехпучковый трансплантат из сухожилий полусухожильной и нежной мышц и трансплантат из сухожилия четырехглавой мышцы.
Длительно «золотым стандартом» в реконструкции ПКС считался аутотрансплантат из средней трети связки надколенника шириной 8-11 мм с двумя костными блоками. Он обладает следующими преимуществами: выдерживает нагрузку на растяжение до 2300-2900 Н, обладает значительной жесткостью – 620 Н/мм, позволяет добиться первичной прочной фиксации в бедренном и большеберцовом каналах с последующим формированием костного сращения между трансплантатом и стенкой канала. Потенциальные недостатки указанного трансплантата – болезненность донорского места и снижение прочности связки надколенника, что может привести к ее разрыву.
Аллотрансплантаты и их недостатки
В последние годы все более широкое клиническое применение получает четырехпучковый аутотрансплантат из сухожилий полусухожильной и нежной мышц. Он выдерживает нагрузку на растяжение до 4000 Н, жесткость его составляет до 770-800 Н/мм. Крайне редко развивается болезненность в месте взятия трансплантата. Четырехпучковый трансплантат позволяет добиться более анатомичного восстановления двухпучковой структуры крестообразных связок. В то же время сращение сухожилия со стенками костных каналов происходит медленнее и прочность фиксации не столь высока, как при использовании трансплантата из связки надколенника с костными блоками.
Для реконструкции крестообразных связок применяют также аутотрансплантат из сухожилия четырехглавой мышцы бедра. Он обладает высокими прочностными характеристиками, выдерживая нагрузку на растяжение до 2300 Н, и чаще всего используется при ревизионных операциях и повреждении нескольких связок.
Ряд исследователей считают, что различные методы аутопластики связок коленного сустава не лишены недостатков и имеется немало преимуществ в использовании аллотрансплантатов, особенно если возникает необходимость в ревизионных операциях. К неоспоримым достоинствам аллопластики можно отнести отсутствие донорской раны и всех связанных с этим осложнений, укорочение времени оперативного вмешательства и снижение его травматичности, вариабельность размеров трансплантата, небольшие операционные разрезы, уменьшение случаев послеоперационного артрофиброза.
Потенциальными недостатками аллотрансплантатов принято считать возможность передачи инфекционных, особенно вирусных, заболеваний и развитие реакции отторжения. Однако реальный уровень зафиксированной передачи инфекции при аллопластике ПКС крайне мал, а современные методы обработки и стерилизации приводят к гибели большинства клеток аллотрансплантата и, следовательно, разрушению антигенов, что сводит иммунный ответ к минимуму.
Аллотрансплантат представляет собой биологическую коллагеновую матрицу, которая после имплантации в сустав проходит через такие же четыре стадии, как и аутотрансплантат: некроз, реваскуляризацию, пролиферацию клеток и ремоделирование. Большинство авторов считают, что сроки перестройки сухожильных ауто- и аллотрансплантатов одинаковы, в то время как другие придерживаются мнения, что приживление аллогенной ткани требует большего времени. Для реконструкции связок коленного сустава чаще всего используют обработанные различными методами сухожилия связки надколенника, передней и задней большеберцовых мышц, длинной малоберцовой мышцы, длинного сгибателя большого пальца стопы, пяточное сухожилие.
В РНИИТО им. Р.Р. Вредена первая аллопластика ПКС с использованием сухожилия длинной малоберцовой мышцы была выполнена в 1967 г. Н.В. Корниловым и Р.В. Росковым. К настоящему времени накоплен опыт более 1500 подобных хирургических вмешательств, отдаленные результаты которых свидетельствуют о высокой надежности аллотрансплантатов.
Сравнение результатов применения ауто- и аллотрансплантатов для реконструкции ПКС, по данным Наrper и соавт., показало, что в сроки от 3 до 5 лет при наблюдении за 244 пациентами выявлены одинаковые показатели устойчивости и функциональных возможностей суставов в обеих группах.
Таким образом, опыт отечественных и зарубежных ортопедов свидетельствует, что ауто- и аллотрансплантаты для восстановления крестообразных связок на сегодняшний день являются вполне конкурентоспособными и каждая клиника решает вопрос их применения по-своему.
В настоящее время значительно уменьшился интерес к синтетическим трансплантатам. Это связано прежде всего с тем, что ряд авторов в случаях применения подобных материалов, в частности дакрона и гортекса, для пластики ПКС, довольно часто обнаруживали разрыв протеза связки. Кроме этого, при использовании синтетических материалов отмечены и другие осложнения – рецидивирующий синовит, прогрессирующий остеолиз вокруг каналов в мыщелках, особенно большеберцовой кости, высокий процент инфекционных осложнений, а также низкая возможность бнотрансформации трансплантата, приводящая в дальнейшем к его несостоятельности.
Забор и подготовка аутотрансплантата
-
Трансплантат из связки надколенника с костными блоками.
Забор костно-сухожильного трансплантата из связки надколенника осуществляют из срединного доступа длинной 8-12 см или из двух поперечных доступов длинной 2-3 см в проекции надколенника и бугристости большеберцовой кости.
При использовании продольного доступа отсепаровывают кожу с подкожной клетчаткой, затем, вскрыв паратенон, мобилизуют связку надколенника. Хирург вырезает сухожильный трансплантат из средней трети связки шириной около 10 мм, используя для этого скальпель или специальный нож с двумя лезвиями, при этом необходимо стремиться сохранить непрерывность боковых волокон трансплантата. Костные блоки из бугристости большеберцовой кости и надколенника забирают с помощью осцилляторной пилы. Длина блоков составляет 20-25 мм, ширина 10-11мм. Блоку из бугристости большеберцовой кости придают треугольную форму, а надколенниковому – трапециевидную.
Далее хирург очищает сухожильную часть от жировой ткани, уточняет размеры сухожильной и костной частей трансплантата с помощью специального измерителя и формирует необходимый диаметр костных блоков для предотвращения их заклинивания в бедренном и большеберцовом каналах. Костные блоки просверливают в дистальных частях и прошивают прочной нитью, за которую осуществляют проведение и натяжение трансплантата.
При выполнении доступа из двух поперечных разрезов забор сухожильной части трансплантата производят подкожно специальным ножом с двумя параллельными лезвиями, а костные блоки формируют так же, как описано выше.
-
Трансплантат из сухожилия нежной и полусухожильной мышц.
Для выделения сухожилий гусиной лапки выполняют вертикальный разрез кожи и подкожной клетчатки 5 см длинной на 1-2 см медиальнее бугристости большеберцовой кости, начиная его на 2-3 см дистальнее суставной линии. После мобилизации кожи и подкожной клетчатки пальпируют сухожилия гусиной лапки, коагулируют проходящие в этой области вены. Далее субпериостально отделяют сухожилия гусиной лапки до медиальной коллатеральной связки и синовиальной сумки гусиной лапки. Отвернув лоскут из трех сухожилий гусиной лапки, хирург ножницами мобилизует дистальные концы сухожилий нежной и полусухожильной мышц. Для выделения сухожильной порции нежной и полусухожильной мышц применяют специальный сферический нож, позволяющий отделить трансплантат от окружающих тканей, а при достижении мышечного брюшка – от сухожилия. После забора одного или двух сухожилий хирург формирует из них двух или, предпочтительнее, четырехпучковый трансплантат: резецируют остатки мышечной ткани, концы сухожилий прошивают нерассасывающимися прочными нитями для их последующего проведения через костные каналы.
-
Подготовка аллотрансплантата.
После вскрытия упаковки стерильные аллотрансплантаты на 30-40 мин помещают в 0,9% раствор натрия хлорида с антибиотиком. Аллотрансплантаты из сухожилий передней и задней большеберцовых мышц, длинной малоберцовой мышцы, длинного сгибателя большого пальца стопы, пяточного сухожилия содержат один фрагмент кости, которому кусачками Листона следует придать округлую форму, причем его размеры должны в 1,5-2 раза превышать диаметр канала в мыщелке бедренной кости. После этого дистальный конец аллосухожилия прошивают толстой нитью по Розову или по Кюнео. Затем подготовленный трансплантат проводят через отверстия калибровочной панели для выбора оптимального диаметра костных каналов и предотвращения его заклинивания. Если в толще аллосухожилия имеются сесамовидные кости, то их переферические края срезают скальпелем или ножницами до требуемого диаметра.
Если используют аллотрансплантат из связки надколенника, то его сухожильную часть и костные блоки обрабатывают по такой же методике, как и аутотрансплантат.

Обработка межмыщелковой ямки
При обработке межмыщелковой ямки удаляют рубцово-измененные остатки поврежденной крестообразной связки. Следует отметить, что у большинства индивидуумов, перенесших повреждение ПКС, отмечается сужение межмыщелковой ямки вследствие более широкого наружного мыщелка бедренной кости. Поэтому для правильного размещения бедренного канала и исключения импиджмента трансплантата ПКС в стенозированной межмыщелковой ямке узким остеотомом или шейвером выполняют экономную резекцию медиального края наружного мыщелка бедренной кости в направлении спереди назад, до достижения зоны перехода наружного мыщелка в заднюю стенку диафиза бедренной кости, что подтверждается заведением за нее артроскопического крючка. После резекции ширина межмыщелковой ямки должна составлять около 20 мм, для чего обычно бывает достаточно удалить 3-5 мм медиальной стенки наружного мыщелка бедренной кости. Важно, чтобы обработанная поверхность кости не имела острых выступов, которые могут повредить трансплантат.
-
Формирование бедренного и большеберцового каналов.
Правильное размещение бедренного и большеберцового каналов позволяет восстановить анатомическое расположение крестообразной связки в суставе, исключить избыточные нагрузки на трансплантат, его растяжение или разрыв и избежать послеоперационной контрактуры, это ключевой фактор благоприятного исхода операции.
Наиболее частыми техническими ошибками при реконструкции ПКС являются смещение кпереди бедренного или большеберцового каналов. Избыточное переднее расположение бедренного канала приводит к перегрузкам и растяжению трансплантата при сгибании голени или к формированию разгибательной контрактуры. Смещение кпереди большеберцового канала вызывает ограничение разгибания голени из-за давления на трансплантат межмыщелковой ямки, с последующим перетиранием трансплантата.
Внутрисуставное отверстие бедренного канала при пластике ПКС располагается на медиальной стенке наружного мыщелка бедренной кости в позиции 11 часов для правого коленного сустава и 13 часов для левого коленного сустава, на 6-7 мм кпереди от зоны перехода наружного мыщелка в заднюю стенку диафиза бедренной кости с тем, чтобы толщина задней корковой стенки канала не превышала 2 мм. Для формирования канала в бедренной кости коленный сустав сгибают под углом 90-100°. В зависимости от особенностей фиксации трансплантата бедренный канал может быть сквозным или заканчиваться слепо. В последнем случае его глубина должна быть достаточной для полного погружения костной части трансплантата.
Входное отверстие большеберцового канала располагается на два поперечника пальца ниже суставной щели и один поперечник пальца кнутри от связки надколенника, внутрисуставное отверстие – у заднего края переднего рога наружного мениска, на 7 мм кпереди от ЗКС и посередине между мыщелками бедренной кости. Направитель устанавливают под углом 45-55°, конечность сгибают в коленном суставе под прямым углом.
Внутрисуставное отверстие бедренного канала при пластике ЗКС располагается на латеральной стенке внутреннего мыщелка бедренной кости, его локализацию определяют после удаления рубцов связки, канал можно высверливать изнутри наружу или с использованием направителя снаружи внутрь. Входное отверстие большеберцового канала располагается на 6-7 см ниже суставной щели по передней поверхности посередине между заднемедиальным краем и гребнем, внутрисуставное отверстие локализуется на 1 см ниже заднего края большеберцовой кости в ее середине. Для предотвращения повреждения подколенного сосудисто-нервного пучка рекомендуется выполнять дополнительный «безопасный» доступ по заднемедиальной поверхности коленного сустава с выходом на середину задней поверхности большеберцовой кости.
После формирования каналов в области внутрисуставных отверстий необходимо тщательно удалить прилегающий мягкотканный дебрис и сгладить острые края костей при помощи выкусывателей, кюреток, рашпилей или шейвера.
Правильность расположения бедренного и большеберцового каналов может быть уточнена рентгенологически. Существует мнение, что в идеальной ситуации наклон большеберцового туннеля по отношению к внутрисуставному изометрическому отверстию составляет 30° медиально во фронтальной и 20° кпереди в сагиттальной плоскости. Бедренный канал по отношению к внутрисуставному изометрическому отверстию должен быть наклонен на 25° кпереди в сагиттальной и на 15° латерально во фронтальной плоскости.
-
Проведение, натяжение и фиксация трансплантата.
Подготовленный трансплантат вначале проводят в бедренный канал. Если он заканчивается слепо, то для этого используют спицу с ушком, с помощью которой по каналу на передненаружную поверхность дистальной трети бедренной кости выводят нити, фиксирующие проксимальный конец трансплантата, и, натягивая их, располагают его в туннеле. Если бедренный канал сквозной и трансплантат проводят снаружи внутрь, то возникает необходимость в дополнительном доступе в проекции наружного или внутреннего мыщелков бедренной кости при пластике ПКС или ЗКС соответственно. В большеберцовый канал трансплантат проводят с помощью проволоки, нитей или гибких проводников. Костные части трансплантата не должны выступать в полость сустава. После проведения трансплантата через оба канала проверяют отсутствие его ущемления в межмыщелковой ямке при 150° сгибания и полном разгибании в коленном суставе.
Важнейшим моментом реконструкции крестообразных связок является фиксация трансплантата в костных каналах. При использовании костно-сухожильного трансплантата из связки надколенника ригидная фиксация позволяет добиться костного сращения трансплантата со стенками канала, тогда как соединительнотканное сращение сухожильного ауто- или аллотрансплантата происходит значительно медленнее и не столь прочно. Различают прямые и непрямые способы фиксации трансплантатов. Прямая фиксация достигается при использовании интерферентных винтов, винтов с зубчатыми шайбами, скобок или перекрещивающихся спиц, непрямая – полиэстеровых лент и нерассасывающихся шовных нитей, фиксируемых к корковому слою бедренной или большеберцовой кости при помощи пуговиц, винтов, шайб или скобок в различных комбинациях.
Наиболее популярным методом фиксации костно-сухожильных трансплантатов является самонарезающий конический интерферентный каннюлированный винт предложенный Кигозака, вводимый строго параллельно стенке канала и костному блоку. При отклонении винта более чем на 15° его способность противостоять вытягивающим нагрузкам снижается на 50%. Большинство исследователей считают, что при эндоскопической фиксации изнутри наружу губчатую часть костного блока трансплантата в бедренном канале следует ориентировать в передненаружном направлении, чтобы интерферентный винт при введении не повредил прикрепления ауто- или аллосухожилия к корковому слою кости. При этом направляющая спица для канюлированного интерферентного винта должна быть установлена между краем бедренного туннеля и губчатой частью костного блока в направлении, параллельном каналу. Если фиксация интерферентным винтом осуществляется снаружи внутрь через дополнительный наружный доступ, то риск повреждения трансплантата невелик и допустимо введение интерферентного винта вдоль корковой поверхности блока, что, по мнению отдельных авторов, обеспечивает хороший контакт губчатой кости трансплантата и канала, оптимизируя сращение.
В последние годы наряду с металлическими конструкциями широко используются биорассасывающиеся интерферентные винты, особенно для сухожильных трансплантатов, ранее закрепляемых разнообразными способами непрямой фиксации.
В реконструкции задней крестообразной связки широко применяется техника «onlay» – костный фрагмент трансплантата укладывают в подготовленный желоб на задней поверхности большеберцовой кости и фиксируют губчатым винтом. Такая же методика используется и для фиксации костной части трансплантата ИКС, если после натяжения он выступает из большеберцового канала.
Вначале трансплантат фиксируют в бедренной кости, после чего возникает необходимость его натяжения перед окончательной фиксацией в большеберцовом канале. При недостаточном натяжении трансплантата нестабильность сустава не будет устранена, при избыточном – сформируется сгибательная контрактура.
Van Kampen и соавт., исследуя результаты реконструкции ПКС при интраоперационном натяжении трансплантата силой 20, 40 и 80 через 2 года после операции, установили, что в последней группе смещение голени кпереди было значительно меньше, однако достоверных клинических различий среди всех наблюдений продемонстрировано не было. Таким образом, оптимальная степень натяжения трансплантата к настоящему времени окончательно не определена. Стоит полагать, что достаточным является непрерывное сильное натяжение, создаваемое одной рукой ассистента за лигатуры, проведенные через дистальный конец трансплантата, при котором отсутствует расслабленность нитей. Следует отметить, что перед натяжением и фиксацией трансплантата необходимо устранить смещение голени кпереди или кзади. Натяжение и фиксацию трансплантата ПКС осуществляют при 160-170° сгибания голени, задней крестообразной связки – при 100-110° сгибания голени.
После окончательной фиксации производится тестирование достигнутой стабильности выполнением теста Лахмана и визуальным осмотром трансплантата с его пальпацией крючком в пределах полной амплитуды движений в коленном суставе.
Хирургическое лечение повреждений медиального капсульно-связочного аппарата
Оптимальными методами стабилизации коленного сустава при повреждении большеберцовой коллатеральной связки являются аутопластика местными тканями, аллопластика и активно-динамическая стабилизация по методу D. Bosworth.
Для доступа к поврежденным структурам используют заднемедиальный дугообразный разрез, от внутреннего надмыщелка бедренной кости, до внутреннего мыщелка большеберцовой кости. Следует стараться не повредить большую подкожную вену, располагающуюся в задневнутренней части формируемого лоскута, а также портняжную ветвь n. saphenus, находящуюся между m. sartorius и m. gracilis, так как при ее пересечении нарушается кожная чувствительность по всей внутренней поверхности голени до голеностопного сустава.
При аутопластике местными тканями выделяют фиброзную часть капсулы сустава и поврежденную большеберцовую коллатеральную связку. На рубцово-измененную, функционально неполноценную связку накладывают П-образные швы из нерассасывающегося шовного материала выше и ниже суставной щели в продольном и поперечном направлении. Узлы завязывают при сгибании голени 145-150°. Эти стягивающие швы создают плотный продольный валик в проекции связки, укорачивают рубцово-измененную связку и укрепляют медиальную часть капсулы сустава.
При аллопластике после выделения большеберцовой коллатеральной связки в анатомических точках ее фиксации – внутреннем надмыщелке бедренной кости и внутреннем мыщелке большеберцовой кости – формируют поперечные костные каналы, через которые проводят аллотрансплантат. Последний прошивают чрескостно в каналах при натяжении и сгибании голени 145-150°. Аллотрансплантат подшивают в шахматном порядке к медиальной коллатеральной связке.
Активно-динамическая стабилизация по методу Bosworth состоит в следующем. Из заднемедиального доступа производят мобилизацию и отсепаровку сухожилия m. semimenmbranosis от гусиной лапки вверх. Затем на внутреннем надмыщелке бедренной кости долотом формируют П-образную костно-надкостничную створку, в которую помещают сухожилие при сгибании голени 135°. Створку укрепляют трансоссальными швами с фиксацией сухожилия.
Хирургическое лечение повреждений латерального капсульно-связочного аппарата
Оперативное лечение латеральной нестабильности до настоящего времени остается сложной задачей. В клинической практике используют различные методики ауто- и аллопластики поврежденных связочных структур.
В качестве хирургического доступа применяют наружный разрез от латерального надмыщелка бедренной кости до головки малоберцовой кости. После ревизии поврежденных структур формируют каналы в головке малоберцовой кости и наружном надмыщелке бедренной кости диаметром 7-8 мм. Через каналы проводят аллотрансплантат или аутотрансплантат из сухожилия m. semitendinosus, его укладывают по ходу латеральной коллатеральной связки в форме цифры 8 или обычной дупликатуры и прошивают чрезкостными швами с натяжением, придавая голени положение смещения кпереди, ротации внутрь и сгибания на 30°.
Для аутопластики поврежденной латеральной коллатеральной связки местными тканями используют сухожилие двуглавой мышцы бедра. После хирургического доступа к поврежденной связке выделяют и мобилизуют сухожилие m. biceps, его расщепляют по ходу волокон на две половины, оставляют прикрепленным к головке малоберцовой кости, а переднюю порцию пересекают проксимально и, сместив кпереди, фиксируют к наружному надмыщелку бедренной кости.
При сращении поврежденных латеральных связочных структур с незначительным удлинением и умеренной степени нестабильности выполняют операцию натяжения латеральных стабилизаторов. Для этого выделяют место прикрепления к наружному мыщелку бедренной кости латеральной коллатеральной связки, сухожилия подколенной мышцы, дуговидной связки и латеральной головки икроножной мышцы. Указанные образования мобилизуют, выполняют остеотомию места их прикрепления и с костной пластинкой смещают вперед и вверх. Натянув, таким образом, сухожильно-связочный комплекс, его фиксируют в подготовленном костном ложе винтом, скобками или трансоссальными швами.
Послеоперационная реабилитация
Послеоперационная реабилитация пациентов направлена на последовательное восстановление амплитуды движений в суставе, полной осевой нагрузки, силы мышц нижней конечности, возвращение больного к повседневным деятельности, работе и занятиям спортом. Особенности программы реабилитации определяются методом хирургического вмешательства, видом и прочностью использованного трансплантата, стабильностью фиксации трансплантата в костных каналах. Следует принимать во внимание не только процессы заживления в зонах фиксации трансплантата, но и сроки ремоделирования и созревания его внутрисуставного участка. Как в случае ауто-, так и аллопластики, явления некроза достигают максимума к 6-й неделе после имплантации трансплантата мезенхимальными клетками его прочность постепенно увеличивается.
Через 16 недель наблюдается активная пролиферация клеток и синтез коллагена, после чего начинается стадия ремоделирования. К году после операции трансплантат прочно инкорпорирован в костных каналах и макроскопически выглядит как нативная связка, хотя по данным биомеханических исследований его предельная прочность на разрыв составляет всего 30-50% от прочности нормальной ПКС.
За последние десятилетия развитие методов хирургического лечения повреждений ПКС существенно изменило подходы к реабилитации таких пациентов. Раньше восстановительное лечение начиналось только через 6 недель после хирургического вмешательства, когда заканчивалась гипсовая иммобилизация. В настоящее время преимущества ранних движений являются неоспоримым фактом, так как обездвиженность и отсутствие нагрузки вызывают стойкие атрофические изменения во всех тканях опорно-двигательной системы.
Вместе с тем в течение периода перестройки и созревания трансплантат должен быть защищен от чрезмерных циклических нагрузок, пиковых перегрузок и растяжения.
У пациентов с синдромом врожденной гипермобильности суставов, сопутствующими заболеваниями, нарушающими процессы заживления, а также при восстановлении нескольких связок одновременно, разумно использовать менее активные реабилитационные подходы. Если наряду со связками производили вмешательство на суставном хряще или накладывали шов на мениск, то в течение 4-6 недель запрещена осевая нагрузка на конечность.
Оптимальным является мультидисциплинарный подход к восстановительному лечению, при котором коллектив участников состоит из ортопеда, физиотерапевта, методиста ЛФК, массажиста и, что наиболее важно, самого пациента, который на протяжении всего восстановительного периода должен оставаться мотивированным и активно вовлеченным во все аспекты лечения.
Большинство исследователей полагают, что обучение пациентов использованию дополнительных средств опоры, а также упражнениям ЛФК следует начинать в предоперационном периоде.
В настоящее время при надежной фиксации трансплантата можно руководствоваться следующей рабочей схемой восстановительного лечения после пластики ПКС.
Для уменьшения отека и боли в течение первых 3 суток после операции нижней конечности придают возвышенное положение, на область коленного сустава кладут холод постоянно в первые 24 ч, а затем по 3-4 раза в день в течение 15-20 мин, вплоть до 72 ч после операции.
По показаниям применяют ненаркотические аналгетики или нестероидные противовоспалительные препараты в таблетированных и парентеральных формах.
В течение первой недели ортез фиксируют в положении 170° сгибания в коленном суставе. Пассивные движения в коленном суставе по амплитуде от 180 до 90° разрешаются на 1-е сутки после операции, во время их выполнения фиксатор снимают. Начиная со 2-й недели сгибание в ортезе постепенно увеличивают, по мере восстановления амплитуды движений в коленном суставе, в то время как последние 10° разгибания остаются заблокированными. После снятия швов с кожи фиксатор можно снимать на ночь и перед водными процедурами.
С 8-й по 12-ю неделю ортез блокируют в положении 170° разгибания и 60° сгибания при повседневной активности, а через 3 мес. фиксатор используют только при занятиях ЛФК и механотерапии. В течение 4-го н 5-го месяцев после операции при занятиях на тренажерах, тренировке скорости, беге ортез блокируется в положении 160° разгибания и 90° сгибания.
Активные движения в коленном суставе по амплитуде от 180 до 135° начинают со 2-й недели после операции, по амплитуде от 180 до 90° – с 4-й недели.
В первые дни после операции рекомендуется активные движения в голеностопном суставе и по мере уменьшения болевого синдрома и отека – пассивные смещения надколенника.
В течение 1-й недели допустима 50% осевая нагрузка на оперированную конечность, в течение 2-й недели она увеличивается до 75% и в течение 3-й – до 100%. На протяжении этого времени при ходьбе следует использовать дополнительную опору на костыли.
Упражнения ЛФК рекомендуется выполнять как для оперированной, так и для интактной конечности для создания перекрестного эффекта, с индивидуальным дозированием вида, частоты, количества повторов п величины нагрузки в зависимости от появления у пациента усталости или дискомфорта.
Изометрические упражнения, при которых сокращение мышц не вызывает изменения положения сустава и длины мышцы, в частности сокращение четырехглавой мышц бедра и подъем прямой ноги вверх, начинаются на 1-е сутки после операции. Во время их выполнения в течение 1-й недели ортез блокируют в положении 170° разгибания, со 2-й недели – в положении полного разгибания.
Изотонические, или упражнения с постепенно возрастающим сопротивлением, подразумевают, что сокращение мышцы вызывает постоянное напряжение в пределах искусственно ограниченной амплитуды движений.
Со 2-й недели назначают упражнения для динамических агонистов ИКС: полусухожильной, нежной, полуперепончатой и двуглавой мышц, выполняемые в положении сидя и лежа по закрытой кинетической цепи, во время которых стопа контактирует с поверхностью. Ортез при этом фиксируют в положении 160° разгибания и 90° сгибания. Также со 2-й недели начинают упражнения на тренажерах для тазобедренного сустава, мышц живота и поясничного отдела позвоночника. Со 2-й недели после достижения 50% осевой нагрузки, в ортезе, заблокированном в положении 160° разгибания и 90° сгибания, возможны выполняемые по закрытой кинетической цепи плавные толчки ногой с сопротивлением, мини-приседания, занятия на тренажерах, имитирующих ходьбу по лестнице. Вначале статические, а затем и динамические упражнения по тренировке равновесия и координации для восстановления проприоцепции начинают по мере улучшения опороспосбоности нижней конечности на 2-3-й неделе в ортезе.
Занятия на велотренажере без внешнего фиксатора рекомендуются не ранее 3-й недели, если сгибание в коленном суставе достигло 75°. Тренировку скорости начинают через 8-12 недель: прыжки на месте, прыжки через скакалку и т. п. Упражнения на разгибание в коленном суставе с небольшим сопротивлением допустимы не ранее 3 мес., а занятия на беговой дорожке – не ранее 4 мес. после операции.
Изокинетические упражнения, во время которых скорость движения фиксирована и пациент сопротивляясь движению, приспосабливается к количеству силы, дозируемой тренажером, выполняемые по открытой кинетической цепи, обычно рекомендуются не ранее 5-6 мес. после операции, так как они сопровождаются развитием выраженных реактивных нагрузок на коленный сустав. Изокинетические упражнения помогают восстановить правильную работу мышц нижней конечности и контроль за положением сустава в пределах полной амплитуды движений при высоких скоростях, что особенно важно при ходьбе, беге, приземлении после прыжка.
После заживления раны возможно проведение гимнастики в лечебном бассейне, а также массажа и гидромассажа.
Ускоряют процесс восстановления отдельных групп мышц электростимуляция и тренировка с биологической обратной связью. К тяжелым физическим нагрузкам и спортивным занятиям без ограничений можно приступать не ранее чем через 6 мес. после операции при следующих условиях:
-
отсутствуют отек и боль;
-
амплитуда движений в коленном суставе 180-40°;
-
восстановлен нормальный бег;
-
по сравнению с контралатеральной конечностью сила четырехглавой мышцы составляет не менее 85%, сила полусухожильной и нежной мышц не менее 90%, а длинна прыжка не менее 85%.
Особенности реабилитации после восстановления ЗКС
Конечность иммобилизуют блокируемым шарнирным ортезом. Ходьба с частичной осевой нагрузкой, активные движения в коленном суставе по амплитуде от 180 до 90°, а также подъемы прямой ноги вверх разрешаются на 1-е сутки после операции. При занятиях ЛФК акцент делают на тренировку агонистов ЗКС – четырехглавой и икроножной мышц. Упражнения для полусухожильной и нежной мышц допустимы на поздних стадиях реабилитации, так как они вызывают повышенную нагрузку на трансплантат. Активное сгибание голени более 90° ограничиваются в течение 6-8 недель. Ношение шарнирного ортеза, для ограничения переразгибания голени, показано в течение 3-4 мес.
Особенности реабилитации после хирургического восстановления внутренней боковой связки. Ранее после пластики большеберцовой коллатеральной связки рекомендовалась иммобилизация коленного сустава гипсовой повязкой в течение 6 нед. В настоящее время достаточной считается иммобилизация задней гипсовой лонгетой в течение 2 недель с последующим ношением шарнирного ортеза, предотвращающего форсированное отведение голени в течение 4 нед. Вначале движения в фиксаторе блокируют по амплитуде от 160 до 90°, а па протяжении последующих 4 недель допустимую степень разгибания постепенно увеличивают.
В течение первых 6 недель после операции показана ходьба с дополнительной опорой на костыли и частичной осевой нагрузкой на нижнюю конечность около 20% от веса тела. Спустя 6 недель и после достижения полного разгибания голени становится возможным постепенное увеличение осевой нагрузки до полной, по мере укрепления четырехглавой мышцы бедра.
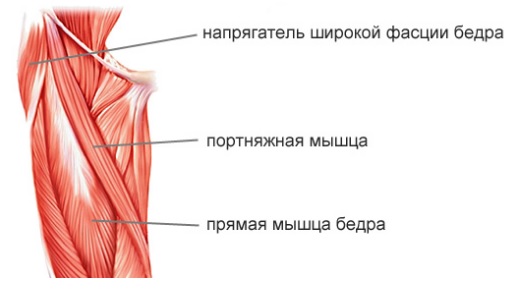
Изометрические упражнения для мышц бедра начинают на 1-2-е сутки после операции по мере уменьшения болевого синдрома. Для избежания растягивающих нагрузок на рубец до 6 нед. следует исключить подъем вверх ноги, ротированной кнаружи, а также приведение бедра. Через 6 нед. в комплекс ЛФК включают изотонические и изокинетические упражнения, причем основное внимание уделяют тренировке внутренней широкой и портняжной мышц бедра.
Особенности реабилитации после восстановления наружной боковой связки
Конечность иммобилизуют шарнирным ортезом на 8 недель. В течение первых 3 недель разгибание блокируют в положении 135°, сгибание не ограничивают. С 4-й недели после операции дозировано увеличивают допустимую степень разгибания. Частичная нагрузка на конечность и ходьба с дополнительной опорой на костыли рекомендуется с 1-2-х суток после операции, полная осевая нагрузка возможна через 8 недель. Для избежания растягивающих нагрузок на рубец следует исключить отведение бедра и подъем вверх ноги, ротированной внутрь, до 6 недель. При занятиях ЛФК основное внимание уделяют тренировке наружной широкой мышцы и мышцы, напрягающей широкую фасцию бедра.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии