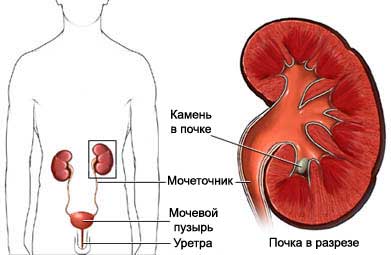
УЗИ почек, надпочечников, мочевого пузыря: показания, причины
Наиболее важными показаниями к выполнению УЗИ почек являются мочекаменная болезнь, почечная колика, инфекция мочевыводящих путей, боль в области почек, почечная недостаточность, нарушение оттока мочи, повреждения и опухоли почки. Частота случайного выявления опухоли почки при УЗИ органов брюшной полости, выполняемом по другому поводу, не столь уж низка. Уже благодаря этому многих больных удается прооперировать на сравнительно ранней стадии опухолевого процесса.
Почки лежат на поясничных мышцах. Их положение меняется в зависимости от фазы дыхания и положения больного. Спереди и латерально почки могут быть прикрыты печенью и селезенкой, которые часто служат УЗ-окном для визуализации почек. Нижняя их половина обычно прикрыта толстой кишкой. По своей форме почка напоминает кофейное зерно, а имеющиеся на ней бороздки и возвышения представляют собой остаточные признаки дольчатого строения эмбриональной почки (эмбриональная дольчатость).
Сосуды почки располагаются в поперечной плоскости или имеют восходящее медиальное или латеральное направление в зависимости от фазы дыхания. Почечная вена располагается вентральнее и нередко имеет диаметр 10 мм и более. Почечная артерия прикрыта почечной веной и имеет извилистый ход. В воротах почки ее сосуды тесно переплетаются.
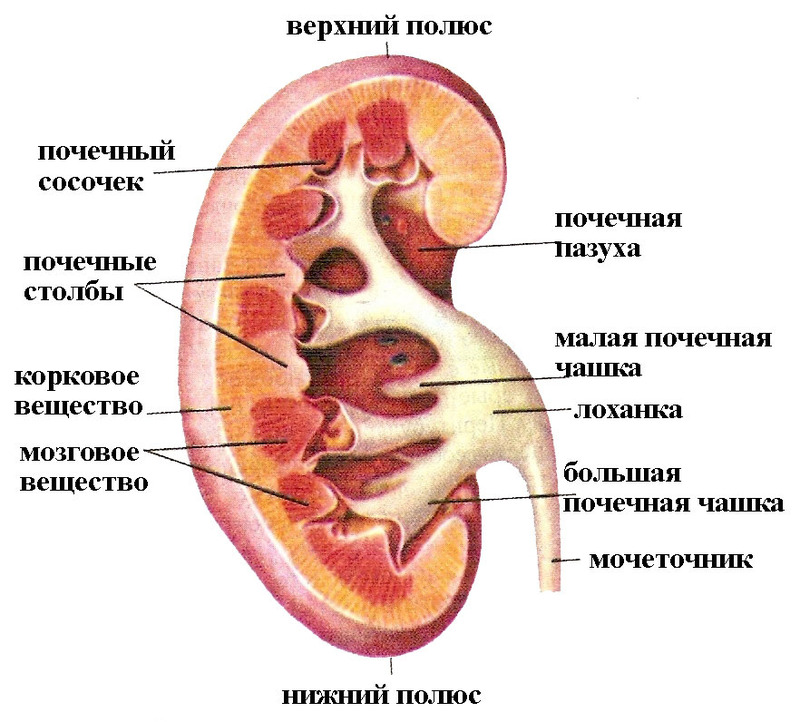
Ворота почки содержат кровеносные и лимфатические сосуды, почечную лоханку, почечные чашечки и окружающий их жир.
Различают две формы почечной лоханки:
-
более распространенную древовидную;
-
более редкую ампулярную.
При древовидной форме почечная лоханка разветвляется как дерево до самых чашечек и в норме содержит меньше жидкости, чем при ампулярной форме, при которой чашечки отходят непосредственно от центрально расположенного крупного резервуара, как ветки, отходящие непосредственно от ствола ивы при безвершинном способе их заготовки. В почечной паренхиме выделяют корковое и мозговое вещество. В корковом веществе расположены почечные клубочки, проксимальные и дистальные канальцы. Оно имеет толщину 5-7 мм и отдает отроги в направлении ворот почек (почечные колонны) между пирамидами мозгового вещества, в которых расположены петли Генле и собирательные трубочки. Пирамиды в направлении ворот сужаются в почечные сосочки, через которые в почечные чашечки втекает вторичная моча. В почечных колоннах в направлении почечной капсулы проходят междолевые сосуды-артерии и вены. В поверхностных отделах коркового вещества от них веерообразно отходят дугообразные артерии и вены, которые питают соответствующие нефроны.

Для выполнения эхографии почек существуют два доступа:
-
прямой, со стороны спины;
-
непрямой, из межреберных промежутков через ткань печени и селезенки, которые служат УЗ-окном.
Впереди нижнего полюса почек обычно располагается толстая кишка, поэтому визуализировать почки спереди обычно не удается, если не считать верхнего полюса правой почки, переднюю поверхность которого удается увидеть из переднего доступа через подреберье благодаря большим размерам печени.
Сканирование левой почки подреберным доступом невозможно, так как размеры селезенки слишком малы, чтобы ее можно было использовать в качестве УЗ-окна. Паренхима почек относительно гиноэхогенна и заключена в гиперэхогенную капсулу. В центральной части почки имеется гиперэхогенная структура овальной формы, называемая центральным эхокомплексом, который состоит из сосудов ворот почек, почечной лоханки и жировой ткани, которая окружает указанные структуры. У худощавых пациентов и при исследовании с помощью высококачественного УЗ-аппарата удается идентифицировать отдельные почечные сосуды и наполненные мочой чашечки. В паренхиме почки при отсутствии помех для исследования удается идентифицировать почечные пирамиды, почти анэхогенные образования размером 1-2 см, равномерно расположенные вокруг центрального эхокомплекса. Сигналы высокой эхогенности вблизи ворот почек обусловлены отражением УЗ-луча от стенок почечных чашечек или от сосудов, проникающих в почку под прямым углом. Эти сигналы могут быть ошибочно приняты за сигналы от конкрементов. Почки обильно кровоснабжаются, поэтому при цветовом допплеровском картировании удается увидеть многочисленные артерии и вены, веерообразно направляющиеся на периферию этих органов.
Есть риск ошибочно принять пирамиды мозгового вещества почек за кисты. В отличие от них, пирамиды не дают таких УЗ-феноменов, как усиление задней стенки и дистальное псевдоусиление. В сомнительных случаях может помочь сориентироваться правильное расположение пирамид, напоминающее кур на насесте.
При продольном сканировании почка имеет овальную форму. При поперечном сканировании почка на уровне ворот напоминает подкову, открытую в медиальную сторону. Сверху и снизу центральный эхокомплекс в воротах почки окаймлен венцом почечной паренхимы, напоминающей на УЗ-изображении «яичницу-глазунью». Поверхность почки гладкая. Диагностические трудности могут возникнуть в тех случаях, когда необходимо отличить рельефно выпячивающийся контур бывшей эмбриональной дольки от опухоли почки.
Выпуклость, обусловленная эмбриональной дольчатостью, имеет важный отличительный признак: при более внимательном рассмотрении удается выявить центрально расположенную почечную чашечку и соответствующий ей эхо-сигнал. С помощью цветового допплеровского картирования можно визуализировать сосуды, которые имеют такое же упорядоченное расположение, как в нормальной почечной паренхиме.
Расположение:
-
паравертебрально;
-
параллельно поясничной мышце;
-
правая почка – дорсомедиальнее правой доли печени;
-
левая почка – медиокаудальнее селезенки.
Почка может отсутствовать, располагаться в необычном месте (например, в тазу) или быть патологически подвижной («блуждающая» почка).
Размеры:
-
продольный размер почки у взрослого превышает 12 см;
-
поперечный размер равен 5-6 см.
Паренхима:
-
толщина паренхимы = 1,5-2,5 см;
-
ИПС = 1-2 в зависимости от возраста пациента. ИПС представляет собой отношение суммы толщины проксимального и дистального слоя паренхимы к размеру центрального эхокомплекса. У взрослых в зависимости от возраста ИПС равен от 1 до 2, у пациентов старше 60 лет - около 1. Пользоваться приводимыми значениями нормального ИПС следует с осторожностью, так как измерения всегда таят в себе возможность ошибки.
Овальная форма, гладкая поверхность: не резко выраженные выпячивания контура почки считаются нормой. Втягивания паренхимы, которые достигают центрального эхокомплекса, являются патологией и наблюдаются, например, при хроническом пиелонефрите и других длительно протекающих инфекционно-воспалительных заболеваниях почек. При некоторых аномалиях развития, например, при удвоении почки, подковообразной почке или добавочном сосуде почки, один из ее полюсов может быть заострен.
«Селезеночный горб» представляет собой выпячивание поверхности почки (а не селезенки) в месте соприкосновения ее с селезенкой. Иногда это выпячивание бывает столь значительным, что его ошибочно интерпретируют как опухоль почки. Появление «селезеночного горба», возможно, связано с давлением селезенки на почку или является следствием персистирования эмбриональной дольчатости.
Целостность почечной капсулы: нарушение целостности почечной капсулы может быть обусловлено прорастанием ее опухолью почки. В некоторых случаях оно бывает единственным УЗ-проявлением опухоли почки. Локальная нечеткость границ почки с окружающими тканями хотя бы на одном участке может быть симптомом опухоли.
При продольном сканировании правой почки из подреберного доступа УЗ-луч проходит по касательной к переднекраниальной части почечной капсулы, поэтому часто создается видимость нарушения ее целостности. Для более объективной оценки правой почки ее верхний полюс рекомендуется исследовать через межреберный доступ.
Дыхательная экскурсия почек в норме составляет 3-6 см. При вдохе почки скользят по поверхности поясничной мышцы в каудальном направлении. Ограничение дыхательной экскурсии почки может быть связано с болью, например, при инфекционно-воспалительном процессе или абсцессе; также может быть обусловлено фиксацией почки в забрюшинном пространстве (например, при опухоли значительных размеров, инфильтрирующей окружающие ткани).
Паренхима почки однородная и по эхогенности уступает паренхиме печени и селезенки. Паренхима правой почки в норме явно менее эхогенна по сравнению с печенью, а паренхима левой почки менее эхогенна по сравнению с селезенкой. Повышенная эхогенность почечной паренхимы говорит о ее поражении, но не указывает на причину. Чаще всего она бывает связана с повышенной эхогенностью паренхимы печени, например при ее жировой дистрофии.
Равномерное повышение эхогенности центрального эхокомплекса («компактный», или «закрытый», эхокомплекс) и отсутствие расширения почечной лоханки: с помощью УЗ-аппаратов нового поколения у худощавых пациентов центральный эхокомплекс удается детально исследовать даже при отсутствии в нем патологических изменений. Речь идет о сосудах и почечных чашечках. Диаметр почечной лоханки 2-3 см при отсутствии расширения почечных чашечек также не является патологией и обычно указывает на ампулярный вариант строения почечной лоханки.
Отсутствие признаков конкрементов: почечная колика является частым показанием к выполнению УЗИ почек. Мочевые камни в почечной лоханке имеют вид образований, сильно отражающих эхо-сигналы и отбрасывающих акустическую тень. По эхогенности они близки к жировой клетчатке таза, и поэтому выявить их бывает трудно.
Отсутствие очаговых изменений в почечной паренхиме: следует выяснять причину каждого очагового изменения, выявляемого в почечной паренхиме. Наиболее часто они бывают обусловлены кистами, которые имеют вид округлых анэхогенных образований. Опухоли по своей акустической плотности могут быть гипо-, изо- и гиперэхогенными и при этом мало отличаться от паренхимы печени. Если диагноз при УЗИ остается неясным, необходимо дальнейшее обследование с помощью КТ, МРТ или биопсии, вплоть до эксплоративной операции.
Положение пациента
Исследование выполняют обычно в положении больного лежа на спине, при исследовании из бокового доступа соответствующую сторону пациента несколько приподнимают, чтобы было больше места для манипулирования датчиком. При неблагоприятных условиях для исследования правой или левой почки можно повернуть больного на бок либо на живот, подложив валик.
Методика исследования:
Продольное сканирование по передней подмышечной линии под реберной дугой, дорсальное направление УЗ-луча. Печень служит акустическим окном. Из данного доступа удается получить более «чистое» изображение почки, чем при низком расположении датчика на боку (дорсокаудальный доступ), хотя почка отстоит от него дальше.
Поперечное сканирование по передней подмышечной линии. В зависимости от уровня прохождения УЗ-среза почка имеет подковообразную (на уровне ворот) или кольцевидную (выше или ниже уровня ворот) форму. Для визуализации почечной вены датчик следует слегка повернуть по часовой стрелке, так как при вдохе вена смещается вниз.
Почечная вена справа, особенно у худощавых пациентов, направлена косо вниз и при поперечном сканировании имеет вид круглого анэхогенного или гипоэхогенного образования. Имеется риск ошибочно принять почечную вену за увеличенный лимфоузел. Поперечное сканирование позволяет различить эти образования.
Межреберный доступ
Сканирование параллельно ребрам на уровне передней подмышечной линии, дорсомедиальное направление УЗ-луча. Данный доступ позволяет получить более качественное изображение верхнего полюса почки.
-
Поперечное сканирование через межреберье.
Поскольку акустическое окно при поперечном сканировании через межреберье очень мало, лучше воспользоваться секторным датчиком, так как он обеспечивает наибольшую широту УЗ-поля, а помехи, связанные с акустической тенью ребер, при сканировании секторным датчиком минимальны.
-
Дорсальный нижний доступ («боковой срез» почки).
Продольное сканирование на уровне задней подмышечной линии каудальнее коротких ребер, медиальное или косое вентральное направление УЗ-луча. Этот доступ показан при исследовании нижнего полюса почки, если он оказывается прикрытым толстой кишкой, однако качество изображения часто посредственное.
У очень худых пациентов, у которых правая доля печени значительно смещена в каудальном направлении, или при гепатомегалии всю правую почку до нижнего полюса удается визуализировать из вентрального доступа. В этом случае исследование дорсальным доступом излишне. При укладке пациента на бок сканирование из вентрального доступа часто также оказывается более информативным. Если при исследовании в указанных выше положениях качество изображения получается низким, надо повернуть пациента на живот (не забудьте перед этим очистить брюшную стенку от геля!). В положении пациента на животе почку обычно удается отсканировать на уровне лопаточной линии, хотя качество изображения при этом не очень высокое.
Поперечное сканирование на уровне задней подмышечной линии каудальнее коротких ребер. В этом случае необходимо подобрать положение датчика так, чтобы толстая кишка не преграждала доступ к почке. Однако если толстая кишка, прикрывающая почку, резко изгибается в латеральном направлении, сделать это бывает очень трудно.
Как при продольном, так и при поперечном сканировании часто удается исследовать лишь нижнюю половину почки. Продольное сканирование на уровне задней подмышечной линии каудальнее коротких ребер, косое вентральное направление УЗ-луча: в этом случае, как и при исследовании дорсальным нижним доступом, качество изображения оказывается недостаточно высоким.
-
Поперечное сканирование на уровне задней подмышечной линии.
При сканировании на уровне передней подмышечной линии левую почку обычно не удается визуализировать, так как в этом положении датчика левый изгиб ободочной кишки и желудок закрывают обзор. Поэтому сканирование левой почки следует сначала выполнить, расположив датчик на уровне задней подмышечной линии, при этом больного просят слегка повернуться на правый бок, чтобы специалист мог свободнее манипулировать датчиком.
При избыточном отложении жира в брюшной полости и забрюшинном пространстве исследовать пациентов целесообразно на правом боку. Иногда при этом почка смещается в вентральном направлении и выступает из-под нисходящей ободочной кишки, ось почки меняет свое положение и оказывается ориентированной снизу вверх в медиально-латеральном направлении. В таком положении исследование часто оказывается более информативным, так как удается лучше визуализировать нижний полюс почки — как при продольном, так и поперечном сканировании.
Межреберный доступ
-
Продольное сканирование межреберным доступом на участке между средней и задней подмышечными линиями. В действительности, ориентация продольного среза изменяется направлением межреберного промежутка, а селезенка служит акустическим окном.
-
Поперечное сканирование межреберным доступом. При таком сканировании акустическая тень, отбрасываемая ребрами, не мешает проведению исследования.
Получить качественное УЗ-изображение левой почки труднее, чем правой. Особенно легко не заметить изменения дорсальной поверхности верхнего отдела почки, которая из-за расположения в ближней зоне датчика часто становится источником артефактов. Вентральную поверхность нижнего отдела почки также иногда трудно исследовать, так как она бывает прикрыта толстой кишкой.
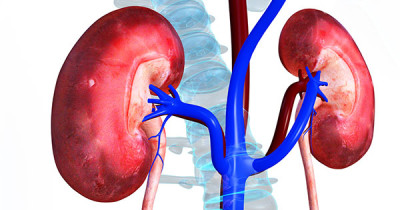
Надпочечники
Особенность УЗИ надпочечников состоит в том, что их, как правило, не удается визуализировать. Это объясняется тем, что доступ для их сканирования, особенно для левого надпочечника, затруднен из-за окружающей их жировой клетчатки забрюшинного пространства. УЗИ надпочечников проводят в основном для исключения опухоли (аденомы, феохромоцитомы, метастазов, первичного рака). Диффузное увеличение надпочечника (например, при болезни Кушинга или адреногенитальном синдроме) не всегда удается распознать. Аналогично обстоит дело и при альдостеронпродуцирующей аденоме (болезнь Кона), размер которой часто не превышает нескольких миллиметров. Поэтому цель УЗИ состоит не в том, чтобы любой ценой получить изображение надпочечника, а в том, чтобы выполнить целенаправленное исследование данной области для исключения в ней опухоли. Справа такое исследование обычно удается выполнить, так как печень служит хорошим акустическим окном. Однако, слева неизмененный надпочечник не удается визуализировать практически никогда, а опухоли получается выявить не всегда.
Надпочечник – парный орган, который образуется в результате слияния двух гормонопродуцирующих структур: коркового и мозгового вещества.
Корковое вещество происходит из мезодермального листка, продуцирует стероидные гормоны (глюкокортикоиды, половые стероидные гормоны и минералокортикоиды) и регулируется гипофизарными гормонами (прежде всего, адренокортикотропный гормон — АКТГ), а минералокортикоиды - также уровнем калия в сыворотке крови и ренин-ангиотензиновой системой. Мозговое вещество надпочечников имеет нейроэктодермальное происхождение; выброс вырабатываемых им катехоламинов (адреналина и норадреналина) регулируется симпатическими волокнами. В этом смысле мозговое вещество надпочечников напоминает параганглии. Толщина всего надпочечника – до 1 см, а форма напоминает колпачок, надетый на почку.
Правый надпочечник смещен более краниально относительно верхнего полюса почки по сравнению с левым, который расположен медиальнее.
Поскольку надпочечники в норме визуализировать не удается, важно знать топографо-анатомические соотношения этих органов с соседними образованиями, которые могут служить в качестве анатомических ориентиров:
-
Правый надпочечник расположен краниальнее и медиальнее верхнего полюса правой почки, спереди он прикрыт правой долей печени и нижней полой веной, так что правая почка и нижняя полая вена могут служить ориентирами его расположения.
-
Левый надпочечник расположен медиальнее верхнего полюса левой почки, латеральнее аорты и дорсальнее хвоста поджелудочной железы. Поэтому анатомическими ориентирами для него служат верхний полюс левой почки, аорта и хвост поджелудочной железы.
Левый надпочечник удается визуализировать редко. Правый надпочечник представляет собой гипоэхогенное образование толщиной 5 мм, длиной 3-5 см, окруженное жировой тканью. Обычно при УЗИ правый надпочечник имеет вид двух параллельных светлых линий, которые, по-видимому, соответствуют ближнему и дальнему относительно датчика листкам его капсулы и окружающей жировой клетчатке. В пространстве между этими линиями находится паренхима надпочечника.
Размеры (если их удается определить):
-
краниокаудальный размер 3-5 см;
-
медиолатеральный размер 2-3 см;
-
толщина 0,5-1 см.
Отсутствие выпячиваний, участков с измененной эхоструктурой, кист и обызвествлений. Задняя стенка нижней полой вены должна быть гладкой, и лишь иногда на ней бывает вдавление от правой почечной артерии, проходящей сзади.
Следует обратить внимание на контуры задней стенки нижней полой вены: при объемных образованиях в правом надпочечнике на ней иногда можно выявить вдавление. Важно выяснить, не являются ли отраженные эхо-сигналы от тела позвонка или его поперечного отростка тотальным обызвествлением надпочечника. Уточнить это помогает знание топографии данных анатомических образований.
Положение пациента. Исследование выполняют в положении больного на спине; левый надпочечник сканируют дорсолатеральным доступом, слегка приподняв левый бок пациента.
Часто акустическое окно бывает слишком маленьким (например, при исследовании межреберным доступом). Поэтому для УЗИ надпочечников лучше всего подходит секторный датчик.
Правый надпочечник
-
Вентральный доступ (через нижнюю полую вену).
Доступ из правой половины эпигастрия, поиск нижней полой вены через левую долю печени. Область расположения надпочечника сканируют как в продольном, так и в поперечном направлении. Контур задней стенки нижней полой вены гладкий и ровный до места вдавления, образуемого правой почечной артерией.
-
Межреберный доступ (через ткань печени).
Сканирование через межреберный промежуток на уровне правой передней подмышечной линии. Область расположения надпочечника сканируют в продольном и поперечном направлении. При сканировании через печень в зависимости от угла наклона датчика иногда можно увидеть верхний полюс правой почки. Правый надпочечник расположен на границе контуров нижней полой вены и верхнего полюса правой почки.
Левый надпочечник
-
Дорсолатеральный доступ (через ткань почки).
Сканирование каудальнее коротких ребер на уровне задней подмышечной линии. Глубину проникновения УЗ-луча настраивают так, чтобы на изображении была видна аорта. Область расположения надпочечника сканируют в продольном и поперечном направлении. На эхограмме иногда видна верхняя половина левой почки и расположенная дистальнее ее аорта в продольном или поперечном сечении. Между аортой и почкой расположен левый надпочечник, который, однако, на эхограмме не виден.

Можно попросить больного слегка повернуться на правый бок, чтобы можно было свободнее манипулировать датчиком и завести его на дорсальную поверхность.
Сканирование через межреберный промежуток и ткань селезенки, хотя и позволяет отчетливо визуализировать верхний полюс левой почки, для исследования левого надпочечника непригодно.
Опухоли левого надпочечника могут быть расположены каудально и даже у самых ворот левой почки, поэтому при сканировании необходимо всегда охватывать почку по возможности каудальнее.
-
Вентральный доступ (через хвост поджелудочной железы).
Хвост поджелудочной железы часто бывает прикрыт газовым пузырем желудка или газом, содержащимся в толстой кишке. Поэтому визуализировать левый надпочечник через хвост поджелудочной железы не всегда удается, однако попытаться сделать это надо, особенно у худощавых пациентов. При сканировании поджелудочной железы в эпигастрии датчик располагают в поперечном положении, направляя УЗ-луч влево. Дистальнее хвоста поджелудочной железы, как видно из схемы, располагается левая почка, левее ее - аорта (поперечное сечение). Расположение надпочечника соответствует треугольнику между аортой, почкой и хвостом поджелудочной железы. При продольном сканировании поджелудочной железы отмечается своеобразное утолщение ее хвоста. Дистальнее хвоста поджелудочной железы виден верхний полюс левой почки.
Часто допускаемые ошибки при исследовании левого надпочечника:
-
Сканирование межреберным доступом через селезенку: плоскость среза проходит мимо надпочечника.
-
Недостаточная глубина сканирования в каудальном направлении, учитывая, что объемные образования надпочечника могут располагаться низко и достигать самых ворот почки.
Мочевой пузырь
Анатомия
Мочевой пузырь представляет собой полый мышечный орган, выстланный изнутри переходным эпителием, который подвижен относительно мышечного слоя стенки. В зависимости от степени наполнения мочевого пузыря слизистая оболочка образует складки или расправляется. В норме вместимость мочевого пузыря составляет примерно 500 мл. От тела мочевого пузыря по срединной линии ближе к вентральной стенке отходит мочеиспускательный канал. У мужчин часто в этом месте в полость мочевого пузыря вдается средняя доля предстательной железы. Латеральнее и кзади от внутреннего отверстия уретры открываются устья обоих мочеточников. Эти три отверстия образуют треугольник мочевого пузыря. При пустом мочевом пузыре его дно опускается и краниальная поверхность принимает вогнутую форму. Краниальная и дорсальная стенки мочевого пузыря покрыты брюшиной. Переходная складка брюшины, более выраженная у мужчин, образует ретровезикальное углубление. У женщин дорсальная переходная складка образует прямокишечно-маточное углубление, или Дугласов карман.
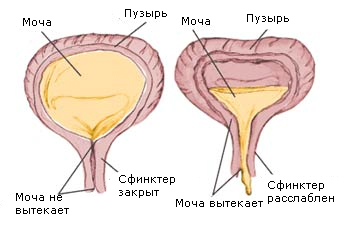
УЗ-морфология
Полный мочевой пузырь при УЗИ имеет шаровидную форму с анэхогенным просветом и гладкую стенку, толщина которой равна 3-8 мм. По мере опорожнения мочевого пузыря форма его уплощается, а стенка становится толще. У мужчин при частичном наполнении мочевого пузыря в него вдается предстательная железа. При гиперплазии средней доли предстательной железы ее выпячивание в просвет видно и при полном мочевом пузыре. Но и это не является патологией. Пустой мочевой пузырь при УЗИ часто не визуализируется, так как его заслоняют петли кишечника, которые располагаются в пространстве между дном мочевого пузыря и передней брюшной стенкой. Устья уретры и мочеточников можно распознать по нише, которую они образуют в стенке тела мочевого пузыря.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания










Комментарии