Желудочковые нарушения ритма: экстрасистолии, диагностика, лечение, прогноз
Единичные желудочковые экстрасистолы регистрируются на ЭКГ у 0,3-0,7% детей. Дети без ВПС хорошо переносят желудочковые экстрасистолы, даже с частотой 400/ч. Они не требуют проведения антиаритмического лечения. Коррекция электролитного дисбаланса и морфологических нарушений, в отдельных случаях проведение противовоспалительной терапии часто позволяют устранить нарушения ритма. Желудочковая тахикардия описывается как серия последовательных трех или более желудочковых экстрасистол. Причиной желудочковой тахикардии может быть как повышение автоматизма, так и механизм reentry. При тахикардии с широкими комплексами QRS необходимо проводить дифференциальный диагноз между желудочковой тахикардией, синдромом преждевременного возбуждения и другими тахикардиями с нарушением проводимости, а также с нарушениями ритма в виде блокады одной из ножек пучка Гиса. У детей и подростков желудочковая тахикардия встречается реже, нежели различные виды наджелудочковых тахиаритмий, поэтому довольно часто тахикардии с широкими комплексами QRS необоснованно относят к наджелудочковым тахиаритмиям с нарушением внутрижелудочкового проведения. При тахикардии с широкими комплексами QRS, даже при стабильной гемодинамике, необходимо правильно поставить диагноз и начать соответствующее лечение. Очень часто для постановки правильного диагноза необходимо проведение электрофизиологического лечения. У новорожденных и детей младшего возраста на ЭКГ не всегда представляется возможным выявить характерные черты желудочковой тахикардии. Норма длительности комплекса QRS зависит от возраста пациента и частоты сердечных сокращений. У детей при ВПС с синусовым ритмом также можно наблюдать широкие комплексы QRS. В этом случае приступ желудочковой тахикардии не вызывает дальнейшего расширения комплексов QRS, изменяется только его морфология. Правильная постановка диагноза возможна при оценке последовательных записей ЭКГ. При желудочковой тахикардии часто наблюдается спорадическое или ретроградное постоянное возбуждение предсердий в соотношении 1:1.

Клинические проявления зависят от длительности приступа тахикардии, частоты ритма сердца и характера основного заболевания. Наиболее частыми признаками желудочковой тахикардии являются падение артериального давления и потеря сознания, обусловленные снижением сердечного выброса. У детей с патологией сердечно-сосудистой системы постоянная форма желудочковой тахикардии с частым желудочковым ритмом очень быстро может привести к выраженным нарушениям гемодинамики, развитию кардиогенного шока и летальному исходу.
Желудочковые тахиаритмии, в зависимости от морфологии комплексов QRS, разделяют на две группы:
-
однородные;
-
разнородные.
Примером однородной желудочковой тахикардии является пароксизмальная желудочковая тахикардия с длительностью комплекса QRS более 0,12 с, а желудочковая тахикардия по типу torsades de pointes, или двунаправленная тахикардия, относится к неоднородным тахикардиям. Как однородные, так и неоднородные тахикардии могут быть постоянными или пароксизмальными. Желудочковая тахикардия длительностью более 30 с рассматривается как постоянная форма тахикардии.

Этиология желудочковой тахикардии
У взрослых пациентов наиболее частой причиной желудочковой тахикардии является ишемическая болезнь сердца. Явление reentry возникает в области с нарушением коронарного кровообращения вследствие образования постинфарктного рубца. Несмотря на то, что у детей с желудочковой тахикардией не всегда возможно выявить сопутствующую ей сердечную патологию, описано множество этиологических факторов, ответственных за возникновение желудочковой тахикардии. Эти факторы можно разделить на три группы:
-
функциональные;
-
анатомические;
-
метаболическо-фармакологические.
Лечение
Больным назначают антиаритмические препараты, проводят кардиоверсию/дефибрилляцию, имплантацию постоянного дефибриллятора, осуществляют высокочастотную абляцию. Выбор метода лечения зависит от клинического проявления тахикардии. При постоянной форме желудочковой тахикардии, приводящей к значительному нарушению гемодинамики, методом выбора является электрическая кардиоверсия, а при желудочковой фибрилляции — проведение дефибрилляции. Детям со стабильным клиническим состоянием в целях купирования тахикардии вводят лидокаин, пропафенон, амиодарон, соталол. Для профилактики повторного приступа желудочковой тахикардии осуществляют плановое антиаритмическое лечение. С этой целью чаще всего используют амиодарон, метопролол, пропафенон, соталол. Дозы препаратов подбирают индивидуально, в зависимости от массы тела и терапевтического уровня препарата в сыворотке крови. Лечение желудочковой тахикардии проблематично, и его неэффективность в виде появления повторных приступов и при наличии в анамнезе указаний на кратковременную остановку сердца является показанием к имплантации стимулятора типа кардиовертер-дефибриллятор. Первый дефибриллятор был имплантирован под руководством поляка Мечислава Мировского в 1981 г. в Балтиморе. Благодаря научно-техническому прогрессу стало возможным расширение функций и миниатюризация этого устройства. Изменилась также техника операции. Вначале кардиовертер-дефибриллятор подшивали путем торакотомии с использованием эпикардиальных электродов, а генератор имплантировали в область подкожной жировой клетчатки брюшной стенки. С 1988 г. кардиовертер-дефибриллятор имплантируют интравенозным путем. Существует несколько методик интравенозной имплантации кардиовертера-дефибриллятора. Одна из них, относительно простая, не занимающая много времени и характеризующаяся низким процентом осложнений, заключается в имплантации одноэлектродного устройства, при котором функцию дефибриллирующего электрода выполняет корпус стимулятора, который располагают подмышечно в области подключичной ямки. Показанием к имплантации такого рода стимулятора, учитывая высокий риск внезапной кардиальной смерти, является постоянная форма желудочковой тахикардии на фоне сердечной патологии. Тахикардия, возникающая при физической нагрузке, с субстратом тахикардии, расположенным в выводном тракте правого или левого желудочка, а также тахикардии, возникающие по механизму reentry в области пучка Гиса, устраняются путем абляции импульсом RF или введением верапамила.
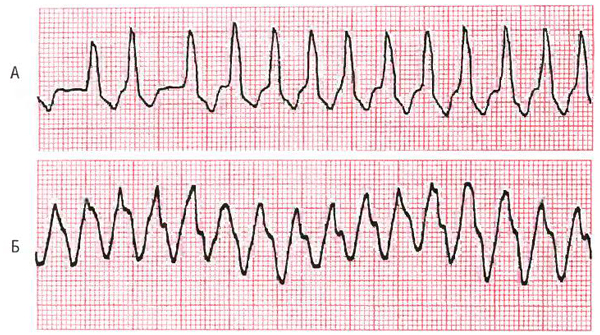
Выбор метода лечения желудочковой тахикардии зависит от проведения ее четкой дифференциальной диагностики. Степень риска внезапной кардиальной смерти обусловливается типом желудочковой тахикардии. Torsades de pointes и другие неоднородные типы желудочковой тахикардии характеризуются высокой степенью риска внезапной кардиальной смерти, так как очень быстро могут трансформироваться в фибрилляцию желудочков.
Постоянная форма желудочковой тахикардии у новорожденных может быть связана с опухолями сердца либо очаговым миокардитом. Несмотря на то, что эти виды тахикардии хорошо переносятся пациентом, у них описаны случаи внезапной кардиальной смерти, поэтому проведение специфического лечения необходимо. При этой патологии показана резекция или абляция опухоли. Возможность абляции зависит от локализации и размеров опухоли.
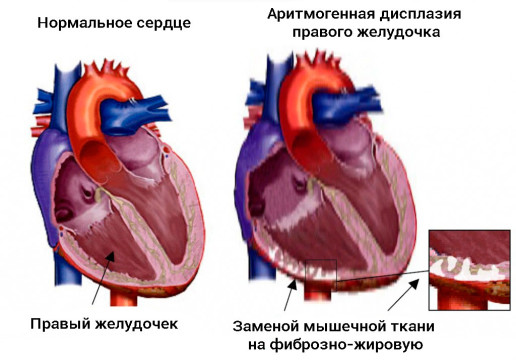
Аритмогенная дисплазия правого желудочка
Этот вид патологии характеризуется замещением миокардиальных волокон правого желудочка соединительнотканными элементами и жировой тканью. Диагностика заболевания проводится на основании показаний ЭКГ, ангиографии и гистологического исследования. Так как желудочковая тахикардия возникает в правом желудочке, морфология комплексов QRS напоминает блокаду левой ножки пучка Гиса. У остальных пациентов во время приступа желудочковой тахикардии отмечаются неоднородные комплексы QRS. Данная патология генетически обусловлена и наследуется по доминантному типу. Антиаритмическое лечение аритмогенной дисплазии правого желудочка проблематично, а возникающие приступы желудочковой тахикардии могут быть причиной внезапной кардиальной смерти, поэтому таким больным показана имплантация кардиовертера-дефибриллятора.
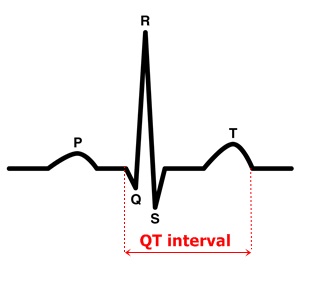
Синдром увеличения интервала Q-T
Синдром увеличения интервала Q-T, как указывает само название, характеризуется удлинением интервала Q-T и развитием неоднородной желудочковой тахикардии по типу torsades de pointes. Приступы torsades de pointes могут трансформироваться в фибрилляцию желудочков и быть причиной внезапной кардиальной смерти. Синдрому увеличения интервала Q-T может сопутствовать брадикардия, AV-блокада. Потеря сознания может быть первым проявлением заболевания. Физическая нагрузка может спровоцировать появление неоднородной желудочковой тахикардии.
Синдром увеличения интервала Q-T может быть как врожденным, так и приобретенным. Врожденный синдром является доминирующим или рецессивным признаком в комплексе с глухонемотой. Учитывая генетическую предрасположенность к данной патологии, исследуя семьи с синдромом увеличения интервала Q-T, можно обнаружить бессимптомные формы данного заболевания у остальных членов семьи. Приобретенный синдром увеличения интервала Q-T возникает после приема некоторых препаратов, электролитном дисбалансе, при отравлениях и болезнях периферической нервной системы.
Лечение
Необходима профилактика развития внезапной кардиальной смерти. Вид лечения зависит от причины возникновения данного синдрома. При приобретенном варианте синдрома необходимо восстановить электролитный баланс или отменить препараты, которые могут спровоцировать его возникновение. Следует избегать чрезмерных физических нагрузок. Лечение сопутствующих заболеваний у данной категории пациентов, которое связано с назначением нового фармакологического препарата, требует постоянного контроля. Синдром увеличения интервала Q-T может быть вызван побочным действием следующих препаратов:
-
эритромицина и других макролидных антибиотиков;
-
трициклических антидепрессантов;
-
пентамина;
-
астемизола;
-
кетоконазола при пероральном введении.
Приступ torsades de pointes можно прервать внутривенным введением лидокаина либо дефибрилляцией. Для профилактики таких приступов в качестве постоянной терапии используют пропранолол, который эффективен в 75-80% случаев.
Новорожденным с этим синдромом необходимо назначать пропранолол или ацебутолол. Отмечено, что данные препараты иногда могут вызывать значительную брадикардию; в этом случае показана имплантация стимулятора. Пациентам, у которых приступы неоднородной желудочковой тахикардии возникают, несмотря на профилактическое назначение адреноблокаторов, показана имплантация кардиовертера-дефибриллятора.
Желудочковая тахикардия у детей с ВПС
После операции по поводу ВПС наблюдаются различные желудочковые аритмии. После операций по поводу тетрады Фалло, ТМА, аортального стеноза или коарктации аорты могут наблюдаться различные формы желудочковой тахикардии.
Лечение этих нарушений ритма зависит от клинического состояния пациента и вида желудочковой тахикардии. При нестабильной гемодинамике проводят дефибрилляцию. У пациентов, относительно хорошо переносящих желудочковую тахикардию, предпринимают осторожную попытку прервать приступ введением ксилокаина. При рецидивирующих приступах необходимо рассмотреть возможность профилактического лечения антиаритмическими препаратами, имплантации стимулятора, проведения интравенозной абляции или хирургического лечения — в виде прямого картирования и абляции очага возникновения аритмии.
Хирургическое лечение желудочковой тахикардии
Хирургическое лечение желудочковой тахикардии предполагает идентификацию и уничтожение субстрата аритмии. Идентификация заключается в интраоперационном проведении электрофизиологического исследования, обычно состоящего из многомерного картирования и определения локализации субстрата аритмии. Затем выполняют процедуру уничтожения субстрата аритмии путем эндокардиальной резекции, криоабляции либо абляции током RF. При невозможности устранения субстрата аритмии из-за его больших размеров или анатомических условий можно провести вылущивание хирургическим путем этой области из ткани миокарда желудочков.
Хирургическое лечение желудочковой тахикардии крайне интенсивно развивалось в конце 80-х годов прошлого столетия. Благодаря общим усилиям электрофизиологов, кардиологов и кардиохирургов стали понятными механизмы возникновения большинства тахиаритмий. Опыт, полученный при проведении операций, позволил разработать эффективные методы лечения. Но в настоящее время большинство наджелудочковых тахиаритмий можно устранить при помощи интравенозного вмешательства. Эффективность данного метода достаточно высока, он отличается меньшей инвазивностью. В связи с этим показания к оперативному лечению при данной патологии значительно сузились. Сегодня возможность устранения аритмии хирургическим путем рассматривается при наличии сопутствующей сердечной патологии, требующей хирургического лечения.

Кардиохирургические вмешательства можно расценивать как прошедший этап в разработке определенных методов лечения наджелудочковых нарушений ритма. Однако в некоторых специализированных и обладающих необходимым оборудованием центрах их продолжают применять при угрожающих жизни желудочковых аритмиях. В связи с появлением альтернативного метода лечения в виде имплантации кардиовертера-дефибриллятора показания к применению хирургических вмешательств также изменились. Во взрослой хирургии их производят у пациентов, которым необходима реваскуляризация миокарда, и у пациентов с постинфарктной аневризмой левого желудочка.
В детской кардиохирургии показания к оперативному лечению более узкие; это также связано с возможностью имплантации кардиовертера-дефибриллятора.
Оперативное лечение необходимо проводить при условии реальной возможности эффективного и окончательного устранения желудочковых нарушений ритма именно хирургическим путем.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания










Комментарии