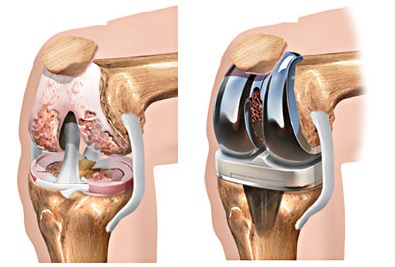
Эндопротезирование коленного сустава. История эндопротезирования
Эволюция эндопротезирования коленного сустава. Предшественником современных технологий эндопротезирования можно считать резекционную и интерпозиционную артропластику. В 1826 г. Barton предпринял попытку резекции анкилозированного сустава с положительным ближайшим результатом. В 1861 г. Ferguson сообщил об успешном сохранении движений в коленном суставе на протяжении 5 лет после интерпозиции мягких тканей между резецированными суставными поверхностями. В конце XIX и в начале XX в. интерпозиция аутологичных мягких тканей, а также аналогичных материалов животного происхождения, между суставными поверхностями для предотвращения анкилоза стала получать широкое распространение. Некоторые хирурги использовали и более твердые материалы: стекло, резину, кость. В частности Gluck первым предложил в 1891 г. двухполюсный петлевой протез из слоновой кости, фиксируемый при помощи цемента из канифоли, пемзы и гипса, а в 1894 г. – однополюсной колпачок из слоновой кости с интрамедуллярной ножкой, имплантируемый в большеберцовую кость.
Типичными проблемами, возникающими после интерпозиционной артропластики коленного сустава, были укорочение нижней конечности, выраженный воспалительный процесс, инфекционные осложнения и повторное анкилозирование. Это побудило хирургов к изучению возможности использования альтернативных материалов, в частности металла и пластмасс.
В 1938 г. Venables и Stuck впервые использовали для артропластики кобальт-хромовый стальной сплав, который не подвергался коррозии и обладал высокой износостойкостью. В 1940 г. Campbell и Boyd, а в 1942 г. Smith-Petersen предложили кобальт-хромовые колпачковые эндопротезы для мыщелков бедренной кости. Позже к модели Smith-Petersen для усиления фиксации протеза была добавлена ножка, что несколько улучшило ближайшие результаты.
В конце 40-х годов XX в. появились первые попытки применения полимерных материалов для интерпозиции между суставными концами бедренной и большеберцовой костей: Samson использовал целлофан, Kuhn и Potter – нейлон, a Taylor – флюон.
В 1950 г. Marquart сообщил о применении стального, а чуть позже De Palma – акрилового однополюсного имплантата для плато большеберцовой кости. Macintosh предложил металлические полированные имплантаты различных размеров и толщины для медиального и латерального мыщелков большеберцовой кости, а также оригинальную технику их применения: после минимальной резекции плато за счет подбора оптимальной толщины корригировалась деформация конечности, а блоки удерживались in situ натяжением коллатеральных и крестообразных связок коленного сустава. Позже McKeever, пытаясь улучшить стабильность фиксации, добавил к данной конструкции короткий интрамедуллярный киль по нижней поверхности.
В 1952 г. Rocher использовал акриловый колпачковый протез для мыщелков бедренной кости, а в 1954 г. Kraft и Levinthal – акриловый эндопротез дистальной трети бедренной кости с интрамедуллярной металлической ножкой для замещения дефекта после резекции гигантоклеточной опухоли.
Однополюсные эндопротезы для мыщелков бедренной и большеберцовой костей позволяли достигнуть удовлетворительных ближайших результатов, однако довольно быстро наступало асептическое расшатывание, сопровождающееся выраженным болевым синдромом. Высоким оставался и уровень инфекционных осложнений.
В XX в. первые удачные попытки одновременно заменить и бедренную и большеберцовую суставные поверхности были предприняты Walldius и Shiers, разработавшими и применившими полностью связанные петлевые конструкции с интрамедуллярными ножками и металло-металлической парой трения.
Ножки бедренных компонентов не имели вальгусного отклонения и, таким образом, данные имплантаты были универсальными для правого и левого коленного сустава, и предназначались для бесцементной фиксации. В 1958 г. Valldius к своему эндопротезу добавил передний фланец, замещающий надколенниковую борозду, а длину интрамедуллярных ножек увеличил до 10 см. У эндопротеза, предложенного позднее, длина большеберцового компонента составляла 15 см, а бедренного – 17,5 см.
Однако простой петлевой шарнир не мог воспроизвести сложную серию движений, возникающих в коленном суставе во время нормального цикла ходьбы, так как поперечная ось, вокруг которой происходит сгибание и разгибание в коленном суставе, не фиксирована, а постоянно меняется, описывая кривую в форме запятой. Кроме этого, сгибание и разгибание сопровождаются качением и скольжением между мыщелками бедренной и большеберцовой костей.
В дополнение к сгибанию и разгибанию в коленном суставе происходят отведение – приведение, а также ротация внутрь и наружу.
Поэтому после имплантации петлевых протезов процент раннего асептического расшатывания и инфекционных осложнений был довольно высок. В дальнейшем протезы петлевого типа совершенствовались и в настоящее время их современные цементные модификации используются у пациентов с выраженной нестабильностью коленного сустава и при ревизионном эндопротезировании.
Следующим шагом в развитии эндопротезирования коленного сустава стало появление шарнирных конструкций, замещающих бедренно-большеберцовое сочленение, которые имитируют полицентрическую ротацию и позволяют ротационные движения при сгибании. Так, Gunston для создания эндопротеза использовал низкофрикционную концепцию Chanly: пара трения кобальт-хромовый стальной сплав – полиэтилен, фиксация компонентов при помощи костного цемента. Схожие конструкции в 70-х годах были разработаны Sheehan, а также Walker и соавт. Ранние результаты применения эндопротезов данного типа превосходили петлевые конструкции, однако отдаленные результаты оставляли желать лучшего.
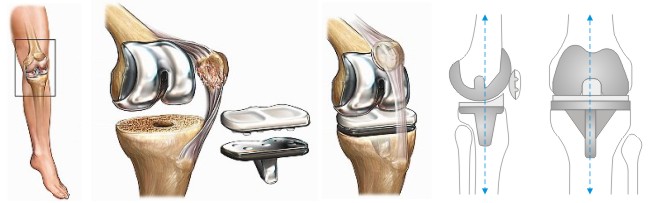
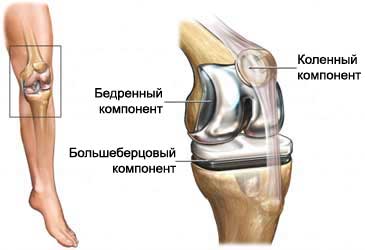
Важным этапом эволюции эндопротезирования коленного сустава стало появление трехполюсных эндопротезов коленного сустава, которые были представлены в 1973 г. в США lnsall и соавт. и в Великобритании Freeman и Swanson. Имплантаты данного типа предназначены для замещения как бедренно-большеберцовых, так и бедренно-надколенниковых суставных поверхностей и до настоящего времени с небольшими модификациями используются в большинстве тотальных замещений коленного сустава.
Первые отечественные петлевые модели эндопротезов коленного сустава
В РНИИТО им. Р.Р. Вредена проблема эндопротезирования коленного сустава стала активно изучаться с 1991 г. в 10-м отделении, где под руководством проф. К.А. Новоселова были спроектированы и разработаны современные модели имплантатов, проведены их клинические испытания, усовершенствование и затем налажено промышленное серийное производство металлополимерного тотального эндопротеза коленного сустава с полицентрическим шарниром в НПО «Феникс».
Классификация
Современные модели эндопротезов коленного сустава по количеству восстанавливаемых суставных поверхностей можно разделить следующим образом:
-
тотальные;
-
одномыщелковые;
-
эндопротезы бедренно-надколенникового сочленения.
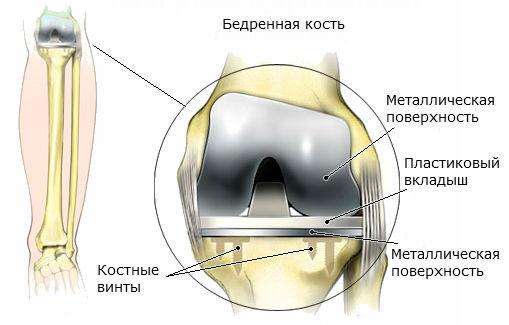
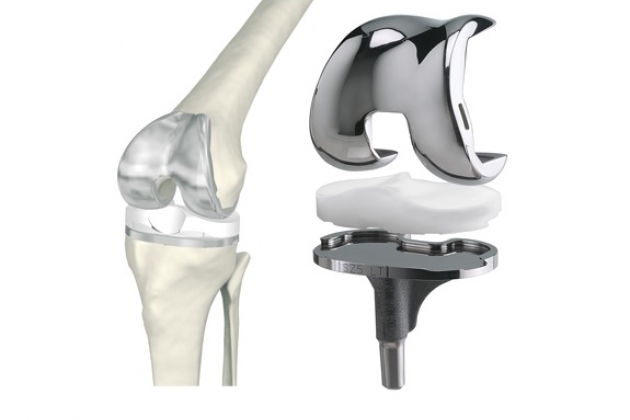
Тотальное эндопротезирование коленного сустава
Трехполюсные эндопротезы в зависимости от выраженности механической связи между бедренным и большеберцовым компонентом условно разделяют на:
-
несвязанные;
-
полусвязанные;
-
полностью связанные.
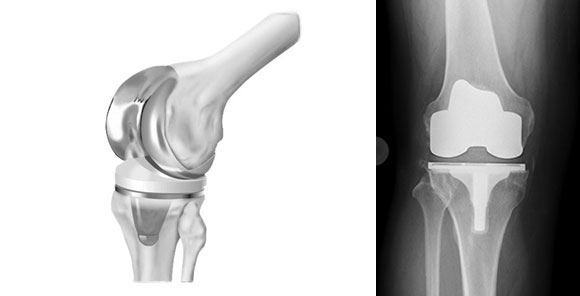
Наиболее часто имплантируемые в настоящее время эндопротезы коленного сустава можно отнести к категории полусвязанных или частично-связанных, в которых конструктивно заложено ограничение подвижности в одной или более осях движения. Степень «связанности» варьирует в очень широких пределах. Она определяется соотношением формы бедренного компонента и пластмассовой части большеберцового компонента в трех плоскостях, в которых происходят движения в суставе.
Необходимо избегать избыточной ротации большеберцового компонента внутрь, так как это может привести к наружному подвывиху надколенника. При правильном ротационном положении середина большеберцового компонента проецируется на одной линии с внутренним краем бугристости большеберцовой кости и первым межпальцевым промежутком стопы.
При выраженных фронтальных деформациях после минимальной резекции большеберцовой кости на ее внутреннем или наружном мыщелке может сохраняться зона дефекта. Если высота дефекта кости менее 5 мм и он занимает до 50% поверхности внутреннего или наружного мыщелка большеберцовой кости, то рекомендуется его замещение костным цементом, при необходимости с армированием винтами. Если высота дефекта составляет 6-10 мм и он превышает по площади 50% соответствующего мыщелка, то показана его алло- или аутопластика с использованием материала, оставшегося после выполнения спилов бедренной и большеберцовой костей. Костные трансплантаты обычно фиксируют винтами. Если дефект более 10 мм высотой и отсутствует возможность выполнения костной пластики, то могут быть применены:
-
металлические подкладочные модульные блоки или клинья, фиксируемые к большеберцовому компоненту;
-
смещение уровня резекции дистально, с использованием максимально толстого полиэтиленового вкладыша;
-
латерализация или медиализация большеберцового компонента в сторону от зоны дефекта до 3-4 мм.
В случае замены надколенника производят резекцию его суставной поверхности в соответствии с толщиной пателлярного компонента, подготавливается отверстие для ножки имплантата.
После завершения спилов бедренной и большеберцовой костей удаляют остеофиты на задних частях мыщелков бедренной кости и внутрисуставные тела из задних частей капсулы, после чего при помощи специальных шаблонов еще раз проверяют симметричность сгибательного и разгибательного промежутков. Величина коррекции оси конечности, амплитуда движений и стабильность сустава могут быть оценены и во время пробной сборки, после установки всех примерочных компонентов эндопротеза соответствующих размеров. При необходимости на этом этапе выполняют дополнительную мобилизацию мягких тканей.
Если разгибательный промежуток уже, чем сгибательный, то коленный сустав будет либо нестабильным в положении сгибания, либо сохраниться сгибательная контрактрура. Нестабильный коленный сустав в положении сгибания приводит к выраженным затруднениям при ходьбе вверх и вниз по лестнице, а также при подъеме из положения сидя. Ограничение разгибания коленного сустава вызывает относительное укорочение нижней конечности и усиливает нагрузку на бедренно-надколенниковое сочленение при ходьбе, поэтому для изолированного увеличения разгибательного промежутка необходимо произвести повторную резекцию дистальной части мыщелков бедренной кости, обращая внимание на то, чтобы не повредить зоны прикрепления коллатеральных связок. Перед повторным выполнением спилов нужно проверить тщательность удаления остеофитов из задних частей мыщелков бедренной кости и внутрисуставных тел. Если после дополнительной дистальной резекции разгибательный промежуток по-прежнему остается узким, то следует осторожно продолжить мобилизацию задней части капсулы от бедренной кости, принимая во внимание близость сосудисто-нервного пучка.
Если сгибательный промежуток меньше разгибательного, то коленный сустав нестабилен при разгибании или, чаще, ограничено сгибание. Данная ситуация является наиболее частой причиной разгибательной контрактуры после тотального эндопротезирования коленного сустава. Как правило, это возникает при контракции ЗКС или выборе слишком большого размера бедренного компонента эндопротеза. При этом во время пробной сборки эндопротеза можно заметить, как по мере сгибания полиэтиленовый вкладыш приподнимается и выталкивается кпереди. Для увеличения сгибательного промежутка рекомендуется постепенная мобилизация большеберцового прикрепления ЗКС до тех пор, пока коленный сустав не достигнет полного сгибания. После релиза тонус связки должен остаться достаточным для предотвращения заднего подвывиха голени, в противном случае необходимо использовать модель эндопротеза, предусматривающую заднюю стабилизацию. Если после мобилизации ЗКС сгибательный промежуток остается слишком узким, то тогда следует уменьшить размер бедренного компонента, проведя повторные резекции, которые удалят дополнительный слой с задних частей мыщелков бедренной кости. Последним вариантом является увеличение угла наклона спила плато большеберцовой кости кзади, но не более чем до 7°.
Если как при разгибании, так и сгибании сохраняется остаточная тугоподвижность с минимальным по толщине вкладышем, это означает либо недостаточную резекцию костной ткани или, реже, неправильную мобилизацию мягких тканей. В данной ситуации следует выполнить дополнительную резекцию большеберцовой кости, так как это равномерно увеличит как сгибательный, так и разгибательный промежутки.
Для обеспечения нормальной кинематики коленного сустава крайне важно соблюдение высоты суставной линии. Ее анатомические ориентиры: 2 см проксимальнее верхушки малоберцовой кости, 1 см дистальнее нижнего полюса надколенника и 3 см дистальнее медиального надмыщелка бедренной кости.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания








Комментарии