Анестезия новорожденных. Особенности анестезии у новорожденных
Новорожденный предъявляет специфические требования к оборудованию, внутривенному доступу, инфузионной и медикаментозной терапии, дозировкам анестетиков и условиям окружающей среды. Процедур, которые выполняются в неонатологии, слишком много, чтобы описать их в статье. Однако основы анестезиологического пособия одинаковы для всех новорожденных. Понимание отличий физиологии, особенностей фармакокинетики и фармакодинамики, основ патогенеза хирургической патологии необходимо для гладкого течения анестезии. Большинство возникающих осложнений связаны с недостаточным осознанием этих особенностей до индукции анестезии. Лечение новорожденных чревато опасностью внезапных изменений состояния, непредсказуемостью реакций и наличием неизвестных врожденных проблем. Когда анестезиологи обеспечивают оптимальную педиатрическую анестезиологическую помощь, они всегда должны быть готовы к неожиданностям, иметь в доступности соответствующий ассортимент необходимого оборудования разного размера, а также возможность получать максимальный уровень консультативной помощи, как в операционной, так и в отделениях интенсивной терапии. Если анестезиолог лишь иногда сталкивается с грудными детьми, то вероятность возникновения трудностей резко возрастает.

Дети в возрасте до 1 г. имеют более высокую частоту осложнений, чем дети старшего возраста. Эти осложнения связаны с оксигенацией, вентиляцией, дыхательными путями и реакцией на анестетики и другие лекарственные средства; они чаще возникают у детей с физическим состоянием 3-4 класса по ASA. Новорожденные, особенно недоношенные дети, функционируют на грани своих возможностей, таким образом, любой стресс обычно плохо переносится ребенком. Эта уязвимость может быть обусловлена:
-
незрелостью их органов и систем (особенно сердечно-сосудистой, дыхательной и нервной системы, а также почек и печени);
-
высокой скоростью метаболизма;
-
большим отношением площади поверхности тела к массе;
-
легкостью ошибки расчета дозы препарата;
-
техническими трудностями лечения маленьких детей.
При работе с грудными детьми и новорожденными особое внимание должно быть уделено всем аспектам анестезиологического обеспечения и хирургического лечения. Анестезиологи должны особенно тщательно рассчитывать дозировки и необходимое разведение препаратов. Предупреждение парадоксальных воздушных эмболий требует, чтобы весь воздух был выпущен из внутривенных систем и шприцов перед использованием. Объем воздуха, который клинически неопасен у взрослого, может оказаться катастрофическим для ребенка. Нагревание внутривенных и ирригационных растворов до температуры тела минимизирует потери тепла. Растворы для внутривенного введения должны вводиться устройствами для титрования; инфузионные помпы особенно полезны в предотвращении введения большего объема жидкости. В общий суточный объем жидкости следует также включать объем растворов, которые применяются для промывания венозных линий.
Необходимо приложить все усилия для поддержания температуры младенца, чтобы температурный стресс был минимальный. Воздух операционной должен быть прогрет, чтобы вся операционная представляла гигантский инкубатор. Подогреваемые воздухом матрацы особенно эффективны в поддержании температуры.
Мониторинг выдыхаемого углекислого газа у маленьких детей может быть менее точным, но остается очень полезным параметром при оценке в динамике для диагностики таких состояний, как бронхоспазм, перегиб эндотрахеальной трубки или эндобронхиальная интубация. Пульсоксиметрия информативна не только из-за обычных данных, которые она представляет, но также для предупреждения экстремальной гипероксии. Поддержание сатурации кислорода на уровне 93-95% у недоношенных детей соответствует оптимальному сродству гемоглобина к кислороду согласно кривой диссоциации оксигемоглобина. Это следует учитывать при анестезии у новорожденных, склонных к ретинопатии недоношенных, т.е. у тех, кто младше 44 недель постконцептуального возраста, хотя многоцентровое исследование жесткого контроля дотации кислорода не выявило каких-либо изменений риска развития ретинопатии недоношенных. Однако, так как эти дети имеют самую высокую потребность в кислороде, сатурация в диапазоне 93-95% может измениться до тяжелой гипоксемии в течение нескольких секунд. При поддержании такого тонкого баланса и с учетом незначительных погрешностей мониторов анестезиолог должен быть крайне бдительным и готовым быстро реагировать на изменения сатурации кислорода. Поддержание нормокапнии артериальной крови (35-45 мм рт. ст.) также может быть важно для предотвращения ретинопатии недоношенных. Много других факторов, не зависящих от анестезиолога, способствуют развитию этого состояния.
Апоптоз
Одной очень важной проблемой, которую следует упомянуть, является боязнь развития апоптоза, индуцированного применением препаратов для обеспечения седации, обезболивания и анестезии у грудных и детей младшего возраста (2-3 лет), для которых характерен быстрый рост головного мозга. Анестезиологи должны быть в курсе этого вопроса, потому что в современных условиях в связи с широким использованием интернета все больше и больше родителей интересуются: «Насколько безопасно для моего ребенка проведение анестезии?» и конкретно упоминают апоптоз! Применение всех мощных анестетиков –
-
закиси азота;
-
кетамина;
-
пропофола;
-
этомидата;
-
барбитуратов;
-
бензодиазепинов;
-
хлоралгидрата;
-
этанола
– и других препаратов сопровождалось повышением уровня апоптоза у лабораторных животных. Большинство исследований на животных проводилось с дозами препаратов, намного превышавшими допустимые терапевтические. В других исследованиях не проводился контроль кровяного давления, вентиляции или оксигенации. В продолжение этой дискуссии хочется добавить, что период быстрого роста головного мозга отличается у разных видов животных, а время экспозиции в некоторых случаях было больше, чем это может иметь место в клинической практике. На сегодняшний день имеются ограниченные данные по приматам (обезьяны), и никто убедительно не продемонстрировал, что эти наблюдения могут быть спроецированы на людей. На самом деле предварительные данные, основанные на изучении влияния кетамина, «предполагают, что может быть определенный диапазон безопасности при его использовании in vivo, и что подобные диапазоны безопасности могут быть характерны для других анестетиков, использующихся в клинической практике в настоящее время». Учитывая тот факт, что ежегодно тысячи детей подвергаются анестезии для диагностических и терапевтических процедур, если бы это было серьезной проблемой для людей, то сейчас, на примере наиболее уязвимых групп – новорожденных, детей грудного и дошкольного возраста – мы имели бы неоспоримые доказательства развития подобных неблагоприятных исходов, сопоставимых с животными моделями. Кроме того, многие недоношенные и доношенные новорожденные получают эти же препараты в течение нескольких дней и часто недель в неонатальном отделении интенсивной терапии без очевидных неблагоприятных результатов.
В настоящее время можно сказать, что проблема лекарственно-индуцированного апоптоза является достаточно серьезной и интересной областью исследований, которые должны активно проводиться. Однако совершенно непонятно, в каком возрасте или на каком этапе развития эта проблема теряет свою актуальность. Разве она представляет опасность только у недоношенных, доношенных детей, дошкольников и подростков, или у взрослых тоже? Способна ли пластичность человеческого мозга преодолеть (потенциальное) кратковременное повреждение? Если мы уберем этот список препаратов из нашего арсенала, как мы сможем обеспечить адекватную амнезию, обезболивание и анксиолизис? Пока отсутствуют убедительные данные, благоразумно продолжить использовать доступные в настоящее время для нас препараты. Такие резкие изменения существующей педиатрической практики без достаточной научной поддержки не имели бы никакого смысла и явились бы безответственным шагом.
Реакция на стресс
Существует мало сомнений, что новорожденные, даже экстремально недоношенные дети, способны чувствовать боль и реагировать на болевые стимулы; однако еще предстоит доказать, что фактически представляет собой состояние «анестезия». Ни один ребенок не должен быть лишен обезболивания или наркоза из-за размера или возраста. Очевидно, сердечно-сосудистая система у недоношенного ребенка редко безболезненно переносит мощный депрессивный эффект ингаляционных анестетиков. Однако синтетические наркотики (например, фентанил, суфентанил, альфен- танил, ремифентанил) обычно хорошо переносятся даже тяжелобольными детьми. Эти мощные наркотики должны аккуратно титроваться до эффекта, а анестезиолог должен всегда опасаться опиоид-индуцированной брадикардии и ее влияния на сердечный выброс. Низкие концентрации мощных ингаляционных анестетиков могут быть использованы в комбинации с опиоидами без значительного угнетения миокарда. Очевидных достоинств одной техники анестезии перед другой нет, а немногочисленные исследования, посвященные этому вопросу, недостаточно убедительны. Наркотики и ингаляционные анестетики подавляют гормональные реакции на боль. Важным результатом провокационных исследований, проведенных для доказательства данного утверждения, является то, что они повысили понимание каждого в необходимости обеспечения адекватной анестезии и обезболивания новорожденных. Как было описано ранее, используется не так много препаратов, но от того, как они используются, зависит разница в исходных результатах. После проведения пилоромиотомии под общей анестезией, выполненной опытными детскими анестезиологами галотаном или ремифентанилом, не было выявлено различий в частоте побочных эффектов или времени пробуждения после анестезии.

Особенности детской кардиоанестезии
Управление сердечно-сосудистой системой у детей уникально. Важные отличия от взрослой кардиохирургии действительно существуют. Эти различия касаются либо естественного процесса созревания систем органов у новорожденных и грудных детей, либо особенностей врожденных пороков сердца, либо разнообразия хирургических вмешательств и использования особых методик искусственного кровообращения, таких как глубокая гипотермия и полное прекращение кровообращения.
Физиологические аспекты и признаки зрелости у педиатрических пациентов
К моменту рождения в результате резкой перестройки кровотока сердечно-сосудистая система претерпевает существенные изменения. В течение фетального периода кровь возвращается в правое предсердие, минуя невентилируемые легкие, заполненные жидкостью. Затем кровь преимущественно шунтируется через открытое овальное окно в левое предсердие или течет через правый желудочек (ПЖ) и далее через открытый артериальный проток (ОАП) в русло системной циркуляции. При рождении физиологическое закрытие ОАП и овального окна приводит к формированию нормальной «взрослой» модели кровообращения. Наличие некоторых врожденных пороков сердца или заболеваний легких способно нарушить этот нормальный процесс адаптации, вызывая возникновение переходного типа кровообращения, при котором сохраняется право-левое шунтирование крови через овальное окно или ОАП. В подобных обстоятельствах продолжительное существование переходного кровообращения может приводить к выраженной гипоксемии, ацидозу, гемодинамической нестабильности, что плохо переносится новорожденными. Напротив, пролонгация переходного кровообращения является в действительности выгодной на начальной стадии лечения некоторых врожденных пороков сердца, т.к. поддерживает системную или легочную циркуляцию и жизнеспособность после рождения. Примером является атрезия легочной артерии, при которой легочный кровоток обеспечивается через ОАП. При отсутствии коллатеральных сосудов закрытие ОАП ликвидирует основной источник легочного кровотока, приводя к гипоксемии и смерти. Функционирование артериального протока может поддерживаться назначением простагландина Е. Также важно отметить, что переходное кровообращение может регулироваться фармакологическими и вентиляционными методами, обеспечивая, таким образом, гемодинамическую стабильность маленьких пациентов.
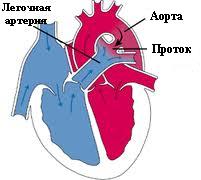
Другой характерной чертой нормальной сердечно-сосудистой системы новорожденных и детей грудного возраста является уменьшенный, по сравнению со здоровыми взрослыми, резерв миокарда. Функция левого желудочка новорожденного ограничивается:
-
сниженным числом а-адренорецепторов;
-
высоким уровнем циркулирующих катехоламинов в покое;
-
ограниченной способностью по мобилизации ударного объема;
-
незрелостью системы транспортировки кальция;
-
сниженной растяжимостью желудочка.
Эти особенности ограничивают резерв контрактильности и приводят к высокому уровню тонуса левого желудочка в покое. Несмотря на то, что работа неонатального миокарда в покое может быть выше, чем у взрослых и детей старшего возраста, он имеет более высокую чувствительность к а-блокаторам на фоне которых назначения агонистов добутамина и изопротеренола дает лишь умеренное увеличение кардиальной производительности.
На ультраструктурном уровне, в незрелых миофибриллах, которых больше всего в сердце новорожденного, проходит множество клеточных синтетических функций. Миофибриллы в основном представлены крупными ядрами, митохондриями и поверхностными мембранами. У новорожденных до 50% миофибрилл редуцировано, а сами миофибриллы располагаются в нелинейном неорганизованном порядке. Вследствие этого общее количество контрактильных элементов сердца значительно снижено, и желудочек имеет низкую растяжимость. Прирост преднагрузки результативен при низком давлении наполнения (от 1 до 7 мм рт. ст.). Однако когда давление в левых камерах сердца превышает 7-10 мм рт. ст., дальнейший прирост ударного объема левого желудочка становится минимальным. Поэтому для поддержания сердечного выброса при давлении наполнения 7-10 мм рт. ст. или более новорожденные в большей степени зависимы от частоты сердечных сокращений и в меньшей от преднагрузки.
Помимо сниженной доли контрактильного миокарда, недоразвитой является и кальциевая транспортная система неонатального миокарда. Поперечная трубчатая система отсутствует, а саркоплазматический ретикулум, который должен хранить и высвобождать кальций, небольшой и неэффективный. По этой причине неонатальное сердце является более зависимым от внеклеточного уровня кальция, чем миокард взрослого. Так как внутриклеточная концентрация кальция играет ведущую роль в сократимости миокарда, для усиления или поддержания эффективного ударного объема может быть необходим нормальный или даже повышенный уровень ионизированного кальция в плазме. Это отличает детей от взрослых пациентов, у которых использование кальция в ходе операции на сердце впало в некоторую немилость из-за беспокойства по поводу возникновения ишемии миокарда и реперфузионного повреждения.
Другая особенность связана с легочным кровообращением. Легочное кровообращение подвергается существенным изменениям в течение первых месяцев жизни. Эти изменения в значительной степени характеризуются обратным развитием гипертрофированного среднего гладкомышечного слоя, существовавшего внутриутробно, что приводит к сопутствующему снижению легочного сосудистого сопротивления (PVR). Непосредственно в период новорожденности значимое снижение PVR происходит в результате расправления легких и вазодилатирующего эффекта более высокого уровня PaO2, чем он был внутриутробно. Дальнейшее понижение PVR в течение последующих 2-х месяцев жизни относится к регрессии гладкомышечного слоя легочных артериол. Соответствующее уменьшение давления в легочной артерии происходит по мере снижения PVR. Острый физиологический стресс в периоде новорожденности, такой как гипоксемия или ацидоз, может повышать давление в легочной артерии и, следовательно, PVR. Если возникающая правожелудочковая гипертензия приводит к понижению растяжимости правого желудочка, возможно возникновение право-левого шунта на уровне овального окна. Как только PVR превысит системное сосудистое сопротивление(SVR), развивается право-левый шунт на уровне ОАП. Любой из описанных симптомов будет усугублять гипоксемию и в конечном итоге ограничивать доставку кислорода тканям вплоть до развития лактатного ацидоза. Напротив, лево-правое шунтирование, как например, при дефекте межжелудочковой перегородки (ДМЖП), способствует изменениям интимы легочных сосудов, замедляя обратное развитие мышечной гипертрофии среднего слоя, что приводит к стойкому повышению PVR.
Разница в размерах между взрослыми и педиатрическими пациентами требует миниатюризации и различной анестезиологической техники. Анатомически педиатрические пациенты имеют маленькие верхние и нижние дыхательные пути, вены и артерии, уменьшенную площадь поверхности тела по сравнению с взрослыми пациентами. Имеется несколько анестезиологических осложнений, связанных с размером пациента. Ряд центров полагает, что секционная постановка артериальных катетеров у новорожденных и детей грудного возраста представляется наиболее целесообразным подходом, особенно при ограничении оптимальных мест катетеризации. Катетеризация легочной артерии используется редко, как по причине технических трудностей при позиционировании кончика катетера в легочной артерии, так и в связи с базовым представлением о том, что у детей с наличием внутрисердечных или внесердечных коммуникаций объем легочного кровотока не имеет обязательной взаимосвязи с системным выбросом. Трансторакальная постановка катетеров для мониторирования давления и доставки вазоактивных веществ обычно проводится интраоперационно вместо чрескожного шейного доступа. Адекватность коррекции и функция могут оцениваться при помощи чреспищеводной эхокардиографии с цветным допплеровским изображением с использованием миниатюризированных датчиков. Искусственное кровообращение является другим примером, когда имеет значение размер пациента.
У детей с врожденными пороками сердца патология сердечно-сосудистой системы часто является единственной медицинской проблемой. Это отличает их от взрослых пациентов с приобретенными сердечно-сосудистыми заболеваниями, у которых выявляется множество диагнозов и вовлеченность многих систем организма. Кроме того, существует особое взаимоотношение «болезнь/ рост», характерное для растущих детей грудного и более старшего возраста, которого нет у взрослых. Данное взаимоотношение позволяет развивающимся органам возмещать повреждение и смягчать существующие патологические процессы. В результате компенсаторных возможностей развивающихся систем репаративные и рекуперативные процессы у детей более активны. К сожалению, взрослые пациенты не демонстрируют подобных рекуперативных возможностей. Несмотря на то, что дети хорошо адаптируются к сердечно-сосудистой патологии, имеется ряд негативных сторон длительно существующего порока сердца. Врожденные пороки сердца оказывают пагубное влияние на рост тела, а также на рост и развитие головного мозга, миокарда и легких.
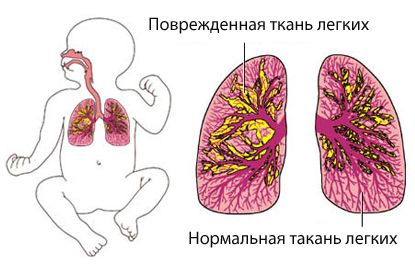
Особенности ведения недоношенных детей
Ряд других особенностей касается недоношенных детей. Недоношенные дети подразделяются на детей с низким весом при рождении (31-34 недели, 1-1,5 кг), детей с крайне низким весом при рождении (26-30 недель, 600 г - 1 кг) и детей с экстремально низкой массой тела (менее 26 недель, 400-600 г). Данная категория пациентов представляет особенно сложную задачу при проведении анестезии. Сердечно-легочная недостаточность у недоношенных детей является весьма распространенной и имеет многофакторную природу. Узкие дыхательные пути склонны к обструкции, что приводит к увеличенному дыхательному сопротивлению и повышенной работе дыхания с быстрой утомляемостью. Патология верхних дыхательных путей, такая как подсвязочный стеноз, трахеомаляция и стеноз трахеи, плохо переносится, и для поддержания проходимости дыхательных путей у них часто требуется использование положительного давления в конце выдоха (PEEP) или постоянное положительное давление в дыхательных путях (CPAP). Растяжимость легких у недоношенных детей понижена из-за дефицита сурфактанта, что приводит к вентиляционно-перфузионным нарушениям и внутрилегочному шунтированию. Искусственная вентиляция легких предотвращает альвеолярный коллапс, поддерживает проходимость дыхательных путей и легочный объем, препятствуя развитию гипоксии. Незрелые легкие чувствительны к баротравме и оксидантному повреждению. При механической вентиляции необходимо использовать меры, направленные на снижение пикового давления на вдохе и опасности возникновения баротравмы, а вдыхаемая концентрация кислорода должна быть минимизирована во избежание образования свободных радикалов. Недоношенные дети имеют склонность к послеоперационным периодам апноэ. Подобные эпизоды могут иметь центральное происхождение или обструктивную природу, при этом обе причины могут усугубляться анестетиками. Апноэ может провоцироваться резкими изменениями оксигенации, изменениями легочной механики, кровоизлиянием в мозг и гипотермией. Стойкое апноэ может быть следствием десатурации, которая обычно начинается после пробуждения от анестезии и продолжается до 48 ч. Динамический контроль апноэ и мониторинг сатурации, коррекция анемии (гематокрит >30) и внутривенное назначение кофеина являются терапией выбора. Частота развития послеоперационного апноэ связана с постконцептуальным и гестационным возрастом, наличием анемии и типом оперативного вмешательства. Сердце недоношенного ребенка имеет недостаточную контрактильность, чувствительную к изменениям уровня внутриклеточного кальция со слабой диастолической функцией. Сердечный выброс зависит от частоты сердечных сокращений с ограниченным резервом. Недоношенный младенец также имеет относительно низкий абсолютный объем крови и плохо переносит кровопотерю. Процессы ауторегуляции развиты недостаточно, вследствие чего кровопотеря компрометирует мозговой и коронарный кровоток до появления иных проявлений гиповолемии. У таких пациентов крайне важно избегать перегрузки объемом. Раскрытое состояние артериального протока приводит к легочной сверхциркуляции, сердечной недостаточности и значимому лево-правому шунту. Без коррекции это состояние может вызывать легочную гипертензию из-за развития обструктивного поражения легочных сосудов. При недоношенности терморегуряция за счет недрожательного термогенеза также является слабой вследствие недостаточных запасов бурого жира. Поэтому чрезвычайно важно поддерживать нормотермию за счет повышения температуры в операционной, использования кувезов при транспортировке, согревания и увлажнения дыхательных смесей и подогрева всех внутривенных растворов. Гликемический контроль слабый с тенденцией к гипо- и гипергликемии. Важным фактором является контроль и поддержание нормогликемического статуса. Обычно такие пациенты парентерально получают более высокие концентрации глюкозосодержащих растворов, что необходимо продолжать и в послеоперационном периоде. Недоношенные дети имеют склонность к ретинопатии недоношенных при вдыхании высокой концентрации кислорода и к внутрижелудочковым кровоизлияниям.
У недоношенных детей необходимо делать все, чтобы избежать гемодинамической нестабильности и колебаний сатурации. В целом, незрелость органных систем ведет к повышению активности лекарств и длительности их действия, диктуя необходимость тщательного титрования доз медикаментов.
Недоношенность сопряжена с двукратным увеличением частоты сердечно-сосудистой патологии по сравнению с детьми, рожденными в срок. Один из 6 детей с врожденным пороком сердца, не считая пациентов с ОАП или ДМПП, рождается преждевременно. Такие пороки, как тетрада Фалло, стеноз легочной артерии, атрезия легочной артерии с дефектом межжелудочковой перегородки, полная форма атриовентрикулярного канала, большой межжелудочковый дефект (изолированный или в сочетании с коарктацией аорты) и стеноз аорты чаще других встречаются в данной популяции. Среди детей с тетрадой Фалло, полной формой атриовентрикулярного канала, синдромом гипоплазии левых отделов сердца, стенозом легочной артерии или большим межжелудочковым дефектом вероятность малого гестационного возраста существенно выше.
Диагностическое зондирование сердца, интервенционные процедуры и хирургические вмешательства у детей с крайне низкой массой тела при рождении (< 1,5 кг) могут быть успешно выполнены с низким риском, хотя в отдаленном периоде остается необходимость контролировать адекватность роста и развития. Однако из-за сложности несозревших систем организма, накладывающих отпечаток на кардио-респираторную патофизиологию, заболеваемость и летальность у новорожденных детей увеличена. Хирургическая коррекция ВПС у детей с низкой массой тела была описана с появлением возможности использования у них искусственного кровообращения. Однако при хирургической коррекции сложных пороков с единственным желудочком в неонатальном периоде эти пациенты по летальности остаются в группе высокого риска. Интервенционные вмешательства у них ассоциированы с более высоким риском возникновения осложнений, особенно связанных с сосудистыми доступами, аритмиями и дыхательными нарушениями. Недоношенные дети выборочно подвергаются интубации и искусственной вентиляции легких, как при интервенционных, так и при хирургических вмешательствах. Адекватный внутривенный доступ и инвазивный мониторинг может оказаться проблематичным, но является необходимым в большинстве случаев. Поддержание нормогликемии, нормотермии и внимание к водному и электролитному балансу является важным фактором. Доставка кислорода должна быть оптимизирована посредством поддержания давления крови, соответствующего возрасту, адекватного внутрисосудистого объема и гематокрита. Любой ацидоз должен быть выявлен и активно устранен. Как правило, эта категория детей должна наблюдаться в специализированном детском кардиологическом отделении интенсивной терапии.
При выполнении катетеризаций и операций у недоношенных детей общепринятой практикой является обязательная интубация и искусственная вентиляция легких.
- Аллергия
- Ангиология
- Болезни глаз
- Венерология
- Гастроэнтерология
- Гинекология
- Дерматология
- Здоровое питание
- Инфекционные болезни
- Кардиология
- Косметология
- Лекарства
- Лекарственные растения
- ЛОР-заболевания
- Мужское здоровье
- Неврология
- Неотложная помощь
- Новости
- Онкология
- Ортопедия
- Паразитология
- Педиатрия
- Пульмонология
- Расшифровка анализов
- Симптомы
- Системные заболевания
- Стоматология
- Травматология
- Урология
- Хирургия
- Эндокринология
- Нужно знать
- Еда
- Профессиональные заболевания









Комментарии